Hipermetropia Leve (< +3D)
Sintomas: Geralmente assintomático.
Mecanismo: Compensado pela acomodação voluntária.
Necessidade de correção: Se assintomático, a observação pode ser suficiente. No entanto, atentar para risco de ambliopia e estrabismo.

Hipermetropia (hiperopia) é um estado refrativo do olho em que raios de luz paralelos que entram no olho sem acomodação formam imagem atrás da retina. Em outras palavras, é um olho cujo ponto remoto está a uma distância finita atrás do olho, ou seja, um estado refrativo em que a luz convergente para trás é focada na retina.
Essa condição ocorre principalmente porque o poder refrativo combinado da córnea e do cristalino é mais fraco em relação ao comprimento axial do olho. Hipermetropia forte acima de +6D é chamada de hipermetropia alta, e na hipermetropia muito alta (+10D ou mais), algumas se enquadram na categoria de microftalmia.
A hipermetropia é classificada em três tipos de acordo com o método de medição:
Hipermetropia total = Hipermetropia manifesta + Hipermetropia latente
| Tipo | Definição |
|---|---|
| Hipermetropia total (total hyperopia) | Grau de hipermetropia após remoção completa da acomodação com drogas cicloplégicas como atropina |
| Hipermetropia manifesta (manifest hyperopia) | Grau de hipermetropia detectável no exame de refração usual sem drogas cicloplégicas |
| Hipermetropia latente (latent hyperopia) | Grau de hipermetropia que não é detectado no exame usual, mas se torna evidente apenas sob cicloplegia. É grande em crianças |
Hipermetropia latente é o componente da hipermetropia que não pode ser detectado no exame de refração usual porque é compensado pela acomodação, mas se torna evidente apenas com o uso de drogas cicloplégicas (como cicloplégico ou atropina). Crianças têm uma capacidade de acomodação muito grande, portanto a proporção de hipermetropia latente é alta. Se a hipermetropia latente for negligenciada, o diagnóstico e tratamento de ambliopia e esotropia acomodativa podem ser inadequados, portanto, na avaliação da hipermetropia em crianças, o exame sob cicloplegia deve sempre ser realizado.
| Tipo | Definição |
|---|---|
| Hiperopia facultativa (facultative hyperopia) | Parte da hiperopia manifesta que pode ser compensada pela acomodação. Grau de hiperopia que pode ser visto claramente a olho nu através da acomodação. |
| Hiperopia absoluta (absolute hyperopia) | Parte da hiperopia manifesta que não é compensada pela acomodação. Não é possível ver claramente sem lentes corretivas. |
| Hiperopia relativa (relative hyperopia) | Relação com a posição ocular: hiperopia que pode ser vista claramente através da acomodação, mas causa esotropia. |
Com o envelhecimento, a elasticidade do cristalino diminui e a capacidade de acomodação reduz, de modo que os componentes que estavam ocultos como hiperopia facultativa na juventude tornam-se evidentes como fadiga ocular e diminuição da acuidade visual na meia-idade e além.
| Classificação | Definição | Causa principal |
|---|---|---|
| Hiperopia refrativa (refractive hyperopia) | O poder refrativo total da córnea e do cristalino é fraco. | Córnea plana, subluxação do cristalino com deslocamento posterior, alteração do índice de refração devido ao diabetes, afacia. |
| Hiperopia axial (axial hyperopia) | O comprimento axial do olho é curto. | Congênita (neonato), adquirida (compressão por tumor orbitário, descolamento de retina com elevação retiniana, etc.) |
Geralmente, os recém-nascidos são hipermétropes, com distribuição centrada em +2D. Por volta de 1 ano de idade, aproximam-se bastante da emetropia. Até os 7-8 anos, a hipermetropia aumenta e depois tende a diminuir. Isso é chamado de emetropização. No estudo de Herrnheiser de 1892, a frequência de hipermetropia diminui até cerca de 20 anos, enquanto a frequência de emetropia e miopia aumenta.
A prevalência de ambliopia é relatada em cerca de 2-4% em crianças, com ambliopia anisometrópica hipermetrópica e ambliopia binocular hipermetrópica representando uma grande proporção 1). O risco de ambliopia e esotropia acomodativa aumenta especialmente com hipermetropia de +2D ou mais, e o risco de ambliopia torna-se acentuadamente alto com +6D ou mais (ver tabela) 1).
O grau médio de hipermetropia na esotropia acomodativa pura é +5,43D ± 2,25 D (em olhos ambliopes sem esotropia: +6,11D ± 1,84 D), indicando que a hipermetropia alta é um fator de risco principal para ambliopia e esotropia 1). Mesmo em casos especiais como megaloftalmo unilateral associado à neurofibromatose tipo 1 (NF1) com alta anisometropia (-17,50D), se não houver encaminhamento precoce ao oftalmologista, pode resultar em ambliopia grave 11).
Os sintomas da hipermetropia variam amplamente conforme o grau.
Hipermetropia Leve (< +3D)
Sintomas: Geralmente assintomático.
Mecanismo: Compensado pela acomodação voluntária.
Necessidade de correção: Se assintomático, a observação pode ser suficiente. No entanto, atentar para risco de ambliopia e estrabismo.
Hipermetropia Moderada (+3 a +6D)
Sintomas: Fadiga acomodativa (fadiga fácil, dor de cabeça, dor ocular, lacrimejamento). A fadiga ao trabalhar de perto frequentemente precede.
Mecanismo: Devido à necessidade constante de acomodar para ver claramente, ocorre hipertonia dos músculos acomodativos.
Necessidade de correção: Correção com lentes convexas para reduzir a carga acomodativa.
Hipermetropia Alta (≥ +6D)
Sintomas: Ambliopia hipermetrópica e esotropia acomodativa. A acuidade visual para longe também diminui. Risco de glaucoma agudo de ângulo fechado devido à câmara anterior rasa e ângulo estreito.
Mecanismo: A acomodação não consegue compensar completamente, resultando em foco retiniano constantemente deficiente.
Necessidade de correção: A correção precoce com óculos é essencial. Realizada em conjunto com o tratamento da ambliopia e do estrabismo.
Na hipermetropia alta, há achados fundoscópicos característicos.
Na hipermetropia alta (especialmente +2D ou mais), as seguintes complicações são comuns:
Ocorre devido à fraqueza relativa do poder de refração da córnea ou do cristalino.
Ocorre devido ao comprimento axial do olho ser menor que o normal.
Para diagnosticar hipermetropia, são necessários os seguintes exames.
| Exame | Objetivo |
|---|---|
| Exame de refração objetivo (autorrefrator) | Quantificação do grau de refração (valor de referência) |
| Método de retinoscopia (retinoscópio) | Medição objetiva da refração em crianças. Excelente controle da acomodação |
| Exame de refração subjetivo (acuidade visual corrigida) | Determinação da prescrição final |
| Exame de refração sob cicloplegia | Detecção da verdadeira hipermetropia (hipermetropia total). Obrigatório em crianças |
| Análise da topografia corneana e biometria | Avaliação do comprimento axial e profundidade da câmara anterior. Avaliação anatômica da hipermetropia alta |
Em crianças pequenas, devido à falta de concentração para manter o foco adequado à distância, o exame de refração objetivo requer colírios cicloplégicos.
Primeira escolha: Colírio de ciclopentolato 1% (Cipregin®)
Uma a duas gotas por dia são suficientes para obter cicloplegia adequada. O efeito começa em 30-60 minutos após a instilação, durando cerca de meio dia. Atenção aos efeitos colaterais (rubor facial, taquicardia, agitação).
Colírio de atropina (quando necessário cicloplegia mais forte)
Independentemente da idade, é necessário usar colírio de atropina a 1% duas vezes ao dia por 7 dias. Isso proporciona a cicloplegia mais completa e pode detectar toda a quantidade de hipermetropia latente. O efeito dura de 1 a 2 semanas, e a midríase e fotofobia persistem, sendo importante explicar ao paciente.
Para detectar hipermetropia latente, o exame refrativo objetivo sob cicloplegia é essencial; sem cicloplegia, há risco de subestimar significativamente a quantidade de hipermetropia.
| Idade | Valor de refração normal | Valor de refração que requer prescrição de óculos |
|---|---|---|
| 3 meses | S+4D | S+6D ou mais |
| 1 ano | S+2D | S+4D ou mais |
| 2 anos | S+1D | S+3D ou mais |
| 3 anos | S+1D | S+3D ou mais |
Se a potência refrativa for 2D ou mais forte que o valor normal, considere a prescrição de óculos.
Além disso, como critérios diagnósticos para ambliopia, em crianças de 3 a 4 anos, use diferença ≥2 linhas entre os olhos ou ambos os olhos ≤20/50; em crianças de 5 anos ou mais, use diferença ≥2 linhas entre os olhos ou ambos os olhos ≤20/40 1).
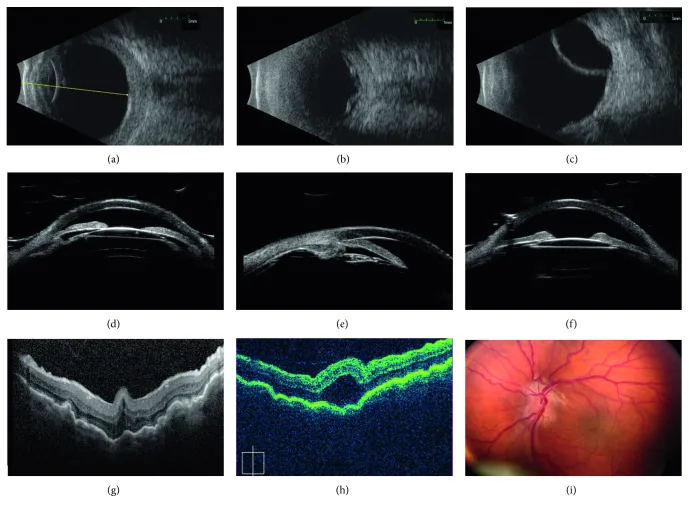
É importante diferenciar a neurite óptica falsa do edema de papila. Na hipermetropia alta, os limites do disco óptico tornam-se indistintos, mas não há extravasamento na angiografia fluoresceínica, e o campo visual e a acuidade visual geralmente estão dentro da normalidade.
As crianças têm uma capacidade de acomodação (capacidade de foco) muito maior do que os adultos, e mesmo com hipermetropia, elas acomodam inconscientemente para ver claramente. Portanto, o exame de refração usual sem cicloplégicos subestima grandemente o grau de hipermetropia. Em particular, a hipermetropia latente não é detectada sem cicloplegia. Medindo após paralisar completamente a acomodação com colírios de ciclopentolato ou atropina, o verdadeiro grau de hipermetropia torna-se claro. Com base nesse valor, a prescrição adequada de óculos corretivos pode ser feita, levando à prevenção e tratamento da ambliopia e esotropia acomodativa.
Com base no grau de refração sob cicloplegia usando colírios cicloplégicos, prescreva óculos ou lentes de contato.
A seleção do grau da prescrição baseia-se no seguinte:
Em um estudo prospectivo do PEDI (Pediatric Eye Disease Investigator Group), 27% das crianças de 3 a 6 anos com ambliopia anisometrópica foram curadas apenas com correção por óculos, com melhora média de 0,29 logMAR 2). Após a prescrição de óculos, o acompanhamento apenas com correção refrativa até a estabilização da visão é a política padrão atual 2).
Primeira etapa: Uso contínuo de óculos de correção total
Óculos de correção total com base no exame de refração sob cicloplegia são usados continuamente. Frequentemente, a visão melhora até certo ponto apenas com o uso dos óculos. Após a prescrição de óculos, o acompanhamento apenas com correção refrativa até a estabilização da visão é a política padrão atual 2).
Segunda etapa: Terapia de oclusão (tampão)
Se a visão não melhorar suficientemente apenas com os óculos, um tampão adesivo é aplicado no olho bom.
Terceira etapa: Colírio de atropina (penalização)
Colírio de atropina 1% é aplicado no olho bom, causando cicloplegia que embaça a visão de perto do olho bom, incentivando o uso do olho amblíope. Na ambliopia moderada, o efeito é quase equivalente ao tampão 7). Útil como alternativa quando a adesão ao tampão é ruim.
Filtro de Bangerter
Método de instalar um filtro semitransparente na lente dos óculos do olho bom. No estudo PEDI, a diferença na melhora da visão após 24 semanas foi inferior a 0,5 linha em comparação com o tampão 1).
Na esotropia acomodativa pura, instila-se atropina 0,5% 3 vezes ao dia por 3-5 dias, e prescreve-se óculos de correção total ou óculos com 0,5D a menos. É importante que os óculos sejam usados continuamente e que a armação não escorregue.
Na esotropia acomodativa parcial, os óculos para hipermetropia são usados da mesma forma, mas a esotropia residual é tratada com cirurgia ou prismas.
Classificação e Manejo da Esotropia Acomodativa
| Tipo | Características | Tratamento |
|---|---|---|
| Esotropia acomodativa pura | Estrabismo desaparece completamente com correção da hipermetropia | Óculos de correção total da hipermetropia (sem prisma de Fresnel) |
| Esotropia acomodativa parcial | Esotropia residual após correção (>10∆) | Óculos + cirurgia (para o valor residual) |
| Tipo de alta relação AC/A | Hipermetropia normal, mas esotropia aumenta na visão de perto | Correção da hipermetropia + óculos bifocais (adição de +2,5 a +3,0 D para perto) |
| Esotropia acomodativa não refrativa | Razão AC/A anormalmente alta | Medicamentos mióticos (ecotiofato) ou óculos bifocais |
Na esotropia acomodativa com ambliopia hipermetrópica, é necessário realizar prescrição de óculos, tratamento da ambliopia e correção do estrabismo em paralelo. Se a cirurgia de estrabismo for realizada sem tratar a ambliopia, há risco de diplopia pós-operatória devido à liberação da supressão interocular, portanto o princípio é que o tratamento da ambliopia preceda ou acompanhe a cirurgia 1).
Na esotropia acomodativa em adultos (esotropia sem óculos), remover os óculos pode causar limitações sociais e ocupacionais. Nesses casos, a cirurgia refrativa (como LASIK) pode ser realizada com o objetivo de melhorar o estrabismo. No entanto, deve-se explicar antes da cirurgia que o objetivo principal da cirurgia refrativa é a correção refrativa, e o efeito cirúrgico sobre o estrabismo é secundário 15).
A hipermetropia alta em crianças (+6D ou mais) causa ambliopia e esotropia acomodativa. É necessária a detecção precoce de todo o grau de hipermetropia e correção com óculos, etc. Após a infância, as lentes de contato também são uma opção. Achados como comprimento axial curto e câmara anterior rasa persistem, portanto é necessária atenção contínua ao risco de complicações na idade adulta (como glaucoma de ângulo fechado). Em casos de microftalmia com síndrome de efusão uveal, a esclerostomia é eficaz 3). Em casos de nanofthalmia, recomenda-se acompanhamento regular 3).
Em adultos (com 20 anos ou mais, com refração estável), a correção da hipermetropia é possível com LASIK (laser in situ keratomileusis) ou PRK (photorefractive keratectomy) com laser excimer. As diretrizes de cirurgia refrativa (8ª edição) recomendam o limite superior de correção da hipermetropia em cerca de +6D (equivalente esférico), e casos com hipermetropia maior devem ser considerados com cautela 4).
O LASIK para correção de hipermetropia é mais propenso à regressão em comparação com a correção de miopia, especialmente em hipermetropia alta (+4D ou mais), onde a estabilidade refrativa de longo prazo tende a diminuir 4). Isso está relacionado à peculiaridade do padrão de ablação corneana (ablação periférica, resíduo central) e à interação com as mudanças na forma da córnea relacionadas à idade, que aceleram a regressão.
A PRK é por vezes escolhida em casos de córnea fina ou pacientes com alta atividade (esportes, profissão) porque não cria um flap corneano. No entanto, a opacidade subepitelial (haze) pós-operatória é mais comum na correção de hipermetropia do que na miopia, podendo afetar a precisão da correção a longo prazo 4).
A correção da hipermetropia com lentes intraoculares fácicas (ICL, IPCL, etc.) é uma opção para casos de hipermetropia alta (>+6 D) que não são candidatos ao LASIK. Como não há ablação da córnea, o risco de regressão é baixo, mas existem riscos adicionais de complicações como catarata, aumento da pressão intraocular e diminuição das células endoteliais da córnea 4).
Muitas crianças apresentam hipermetropia fisiológica (cerca de +2 D) na primeira infância e, com o crescimento, o eixo ocular se alonga e ocorre a emetropização. No entanto, o processo de emetropização passa por uma fase em que a hipermetropia aumenta temporariamente até os 7-8 anos de idade e depois diminui. A hipermetropia leve geralmente melhora espontaneamente com o crescimento, mas em casos de hipermetropia alta (>+6 D) ou complicada com ambliopia ou esotropia acomodativa, a correção pode ser necessária mesmo após o crescimento. Além disso, na hipermetropia alta, a câmara anterior rasa persiste na idade adulta, exigindo manejo contínuo do risco de glaucoma de ângulo fechado.
A hipermetropia ocorre quando o poder refrativo total da córnea e do cristalino é relativamente fraco em relação ao comprimento axial. No olho normal, o poder refrativo total de cerca de 58-60 D e o comprimento axial de cerca de 24 mm se equilibram, fazendo com que os raios paralelos foquem exatamente na retina. No olho hipermétrope, esse equilíbrio é perturbado e o foco se forma atrás da retina.
O cristalino pode aumentar seu poder refrativo (acomodação) ao se tornar mais espesso pela contração do músculo ciliar, compensando a hipermetropia. Enquanto a acomodação estiver dentro da faixa possível, não ocorre diminuição da acuidade visual (hipermetropia facultativa). No entanto, como a acomodação deve ser mantida constantemente, a fadiga do músculo acomodativo (astenopia) ocorre facilmente.
Com o envelhecimento, a elasticidade do cristalino diminui e o poder de acomodação reduz, de modo que a hipermetropia assintomática na juventude pode se manifestar como astenopia ou diminuição da visão na meia-idade e além. A proporção de hipermetropia absoluta aumenta, tornando necessários óculos corretivos.
O comprimento axial do olho do recém-nascido é curto (cerca de 17-18 mm) e fisiologicamente hipermétrope (cerca de +2 D). Com o crescimento, o comprimento axial se alonga (para cerca de 24 mm no adulto) e se equilibra com o poder refrativo, resultando na emetropização. Esse processo de emetropização é regulado por um mecanismo de feedback dependente da entrada visual.
Por volta dos 7-8 anos de idade, há um período em que o grau de hipermetropia aumenta temporariamente, e se a avaliação do erro refrativo for negligenciada nesse período, pode ocorrer a falta de diagnóstico de ambliopia e esotropia.
As crianças têm maior tônus do músculo ciliar e maior capacidade de acomodação em comparação com os adultos. Portanto, grande parte da hipermetropia fica oculta como hipermetropia latente, e o exame sem cicloplegia não consegue medir com precisão o grau de hipermetropia. Os óculos prescritos sem a detecção da hipermetropia latente resultam em correção insuficiente, reduzindo a eficácia do tratamento da ambliopia e do estrabismo.
No olho com hipermetropia axial alta, o comprimento axial é curto, resultando em câmara anterior rasa. Olhos com câmara anterior rasa tendem a ter ângulo estreito, apresentando alto risco de crise de glaucoma agudo de ângulo fechado. Além disso, o encurtamento axial causa estreitamento relativo do polo posterior, levando a borramento dos limites do disco óptico (pseudoneurite óptica) e dobras retinianas no polo posterior.
Na nanofthalmia com hipermetropia alta, devido a anormalidades patológicas da esclera, as veias vorticosas (veias de drenagem do sistema coroidal) são comprimidas no ponto de penetração escleral, podendo ocorrer síndrome de efusão uveal. No tipo I (nanofthalmia verdadeira com espessamento escleral), se ocorrer descolamento de retina exsudativo, a esclerectomia (janela escleral) é eficaz 3). Em casos de nanofthalmia, recomenda-se acompanhamento periódico.
Olhos com hipermetropia alta (especialmente +6D ou mais, hipermetropia axial) tendem a ter câmara anterior rasa e ângulo estreito. Com o envelhecimento, o cristalino engrossa, estreitando ainda mais o ângulo, aumentando o risco de glaucoma agudo de ângulo fechado.
Para o manejo do risco de glaucoma agudo de ângulo fechado, recomenda-se o seguinte 1):
A cirurgia de catarata substitui o cristalino por uma lente intraocular fina, eliminando o risco de ângulo fechado na hipermetropia alta. Em casos de hipermetropia alta com eixo muito curto (+8D ou mais, comprimento axial <21 mm), a extração do cristalino claro profilática (clear lens extraction) antes do desenvolvimento da catarata pode ser considerada para prevenção do glaucoma de ângulo fechado.
A correção da hipermetropia com laser excimer (LASIK e PRK) tem sido menos estável em comparação com a correção da miopia, sendo mais propensa à regressão (desvio para miopia). Nos últimos anos, a precisão melhorou com o aprimoramento dos padrões de ablação da córnea, e bons resultados foram relatados para hipermetropia moderada (cerca de +3D).
A expansão da indicação do SMILE (extração lenticular por pequena incisão) para hipermetropia também está sendo estudada. Ainda há limitações para hipermetropia alta acima de +6D, e às vezes são consideradas opções cirúrgicas como lentes intraoculares fácicas (ICL) do tipo hipermetrópico 13). As diretrizes do KLEx (SMILE) esclareceram as condições de indicação para miopia e astigmatismo miópico, enquanto o LASIK continua sendo o principal para correção da hipermetropia 13). A atenção também é importante no cálculo do poder da lente intraocular (LIO) em olhos hipermétropes durante a cirurgia de catarata (influência da profundidade da câmara anterior e espessura do cristalino), e fórmulas modernas (como Barrett Universal II) melhoraram a precisão em olhos hipermétropes 14).
O rastreio em massa com dispositivos de fotorrastreio (photo screening) mostrou-se eficaz na detecção precoce de hipermetropia e ambliopia em crianças, que são difíceis de encontrar com o exame tradicional de acuidade visual 8). A introdução do fotorrastreio nos exames de saúde de crianças de 3 anos está se difundindo, e espera-se que melhore a taxa de detecção precoce de ambliopia. O Spot Vision Screener pode medir refração, ângulo de estrabismo, diferença de diâmetro pupilar e distância interpupilar, e exibe anormal se exceder os valores de referência de risco de ambliopia 8).
O tratamento da ambliopia hipermetrópica (isoametrópica/anisometrópica) segue as seguintes etapas 1):
Etapa 1 (0–18 semanas): Apenas óculos de correção total
Óculos de correção total são prescritos com base no exame de refração sob cicloplegia, e o paciente é acompanhado apenas com os óculos até a acuidade visual estabilizar. O estudo PEDIG mostrou que apenas os óculos melhoram a acuidade visual do olho amblíope em média 0,29 logMAR, e 27% saem dos critérios de ambliopia 7). Se a oclusão for iniciada antes desta etapa, pode resultar em tratamento excessivo em casos que melhoram apenas com óculos.
Etapa 2 (após 18 semanas): Adição de oclusão ou atropina
Se a acuidade visual estabilizar após 18 semanas da prescrição dos óculos, adiciona-se oclusão ou atropina. Na ambliopia isoametrópica (ambos os olhos), o olho amblíope não pode ser identificado, portanto a oclusão não é possível, e o uso contínuo dos óculos de correção total é a base.
3ª fase (após melhora da visão): Redução gradual, término e monitoramento de recidiva
Quando a visão se normaliza (ou 4 meses após confirmação de platô), a oclusão é reduzida gradualmente. A taxa de recidiva da ambliopia é relatada em cerca de 24% no primeiro ano após a interrupção do tratamento, sendo essencial o acompanhamento regular2). Em caso de recidiva, geralmente há boa resposta ao retratamento.
Um estudo com o headset Luminopia (uso de 72 horas em crianças) relatou melhora de 0,15 logMAR na acuidade visual2). Em ambliopia anisometrópica em adultos, também foi relatada melhora de 0,15 logMAR (1 linha a cada 27 horas)2), e estudos comparativos com oclusão convencional estão em andamento. No treinamento dicóptico em ambiente de RV, foi relatada melhora da acuidade visual de 0,05 para 0,5 e aquisição de estereopsia após 44 horas de treinamento10). As diretrizes PPP para estrabismo em adultos (2023) também enfatizam a importância da correção refrativa para esotropia hipermetrópica e apresentam um fluxo de manejo sistemático para casos com estrabismo residual após correção15). Um estudo sobre o momento adequado para interromper a oclusão no exame de saúde pré-escolar mostrou alta previsibilidade da acuidade visual aos 4 anos (r=0,83, p<0,01), e que a continuação da oclusão após os 4 anos pode não ser eficaz em alguns casos9). Além disso, em crianças de 7 a 17 anos com ambliopia não tratada, 25% melhoraram a acuidade visual após 24 semanas apenas com correção por óculos, e 53% (7-12 anos) melhoraram com oclusão adicional, indicando possibilidade de tratamento mesmo após o período sensível12).
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
Meier K, Tarczy-Hornoch K. Recent treatment advances in amblyopia. Annu Rev Vis Sci. 2022.
Carricondo PC, Andrade T, Prasov L, Ayres BM, Moroi SE. Nanophthalmos: A Review of the Clinical Spectrum and Genetics. J Ophthalmol. 2018;2018:2735465. doi:10.1155/2018/2735465
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-139.
Pediatric Eye Disease Investigator Group. A randomized trial of prescribed patching regimens for treatment of severe amblyopia in children. Ophthalmology. 2003;110:2075-2087.
Pediatric Eye Disease Investigator Group. A randomized trial of atropine vs. patching for treatment of moderate amblyopia in children. Arch Ophthalmol. 2002;120:268-278.
Pediatric Eye Disease Investigator Group. Treatment of anisometropic amblyopia in children with refractive correction. Ophthalmology. 2006;113:895-903.
Kanclerz P, Przewłócka K, Arnold RW. Agreement in non-cycloplegic and cycloplegic refraction between a photoscreener and a calibrated autorefractor. BMC Ophthalmol. 2024;24(1):130. doi:10.1186/s12886-024-03375-z. PMID:38528448; PMCID:PMC10962162.
Drews-Botsch CD, Cotsonis G, Celano M, et al. Is patching after age 4 beneficial for children born with a unilateral congenital cataract? Ophthalmology. 2025;132:389-396. doi:10.1016/j.ophtha.2024.09.032
Halicka J, Bittsansky M, Sivak S, et al. Virtual reality visual training in an adult patient with anisometropic amblyopia: visual and functional magnetic resonance outcomes. Vision. 2021;5(2):22.
Mukit FA, Cape HT, Huq SS, et al. An isolated case of unilateral macro-ophthalmia with resultant anisometropic amblyopia in neurofibromatosis 1. Cureus. 2023;15(9):e44679.
Pediatric Eye Disease Investigator Group. Randomized trial of treatment of amblyopia in children aged 7 to 17 years. Arch Ophthalmol. 2005;123:437-447.
Wang Y, Xie L, Yao K, et al. Evidence-based guidelines for keratorefractive lenticule extraction surgery. Ophthalmology. 2025. doi:10.1016/j.ophtha.2025.
Mallareddy V, Daigavane S. Innovations and outcomes in astigmatism correction during cataract surgery: a comprehensive review. Cureus. 2024;16(8):e67828. doi:10.7759/cureus.67828
American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. Ophthalmology. 2023.