แสงกระตุ้น
ฉายแสงสีน้ำเงินที่มีความยาวคลื่น 465-490 นาโนเมตร
ใน SLO ใช้เลเซอร์ 488 นาโนเมตร
ฟิลเตอร์กระตุ้น จะตัดความยาวคลื่นที่ไม่ต้องการออก

การตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA) คือการฉีดโซเดียมฟลูออเรสซีนทางหลอดเลือดดำ จากนั้นถ่ายภาพจอตาด้วยกล้องถ่ายภาพจอตาที่ติดตั้งฟิลเตอร์พิเศษ ทำให้สามารถถ่ายภาพการไหลเวียนเลือดของจอตาและคอรอยด์แบบพลวัตได้ การตรวจนี้ดีเยี่ยมในการประเมินพลวัตการไหลเวียนของจอตาและสถานะของ Blood-Retinal Barrier และใช้กันอย่างแพร่หลายในการวินิจฉัยและกำหนดแนวทางการรักษาโรคจอตา นอกจากรอยโรคหลอดเลือดจอตาแล้ว ยังมีประโยชน์ในการวินิจฉัยแยกโรคม่านตาอักเสบ เนื้องอกคอรอยด์ และโรคของหัวประสาทตา
ในปี ค.ศ. 1961 Harold R. Novotny และ David L. Alvis รายงานวิธีการดั้งเดิมของ FA เป็นครั้งแรก ต่อมาตั้งแต่ปี ค.ศ. 1967 John Donald McIntyre Gass ได้ตีพิมพ์ผลการตรวจ FA อย่างเป็นระบบสำหรับโรคจอตาต่างๆ ทำให้การประยุกต์ใช้ทางคลินิกแพร่หลายอย่างรวดเร็ว
โซเดียมฟลูออเรสซีนจะปล่อยแสงฟลูออเรสเซนต์สีเหลือง-เขียว (520–530 นาโนเมตร) เมื่อถูกฉายด้วยแสงกระตุ้นสีน้ำเงิน (465–490 นาโนเมตร) ในกล้องตรวจจอตาชนิดสแกนด้วยเลเซอร์ (SLO) จะใช้เลเซอร์สีน้ำเงิน 488 นาโนเมตร โซเดียมฟลูออเรสซีนเป็นสีย้อมที่ละลายน้ำได้ มีน้ำหนักโมเลกุล 376 ดาลตัน อัตราการจับกับโปรตีนหลังฉีดเข้าหลอดเลือดดำประมาณ 70–80% ส่วนที่เหลืออีกประมาณ 20–30% อยู่ในรูปอิสระและปล่อยแสงฟลูออเรสเซนต์ ในสภาวะที่ Blood-Retinal Barrier ปกติ จะไม่มีการรั่วไหลแม้ในรูปอิสระ หากสิ่งกีดขวางแตก สีย้อมจะรั่วออกนอกหลอดเลือด ปรากฏเป็นลักษณะการเรืองแสงมากเกินไป
Blood-Retinal Barrier (BRB) ประกอบด้วยสองชั้น: สิ่งกีดขวางชั้นในคือ Tight junction ของเซลล์บุผนังหลอดเลือดจอตา และสิ่งกีดขวางชั้นนอกคือ Tight junction ของเซลล์เยื่อบุผิวรงควัตถุจอตา (RPE) เมื่อ BRB แตก จะเกิดการรั่วของฟลูออเรสซีน ซึ่งเป็นตัวบ่งชี้การวินิจฉัยโรคจอตาต่างๆ
แสงกระตุ้น
ฉายแสงสีน้ำเงินที่มีความยาวคลื่น 465-490 นาโนเมตร
ใน SLO ใช้เลเซอร์ 488 นาโนเมตร
ฟิลเตอร์กระตุ้น จะตัดความยาวคลื่นที่ไม่ต้องการออก
การปล่อยฟลูออเรสเซนต์
ปล่อยฟลูออเรสเซนต์สีเหลือง-เขียวที่ความยาวคลื่น 520-530 นาโนเมตร
รูปแบบอิสระ (ประมาณ 20-30%) เป็นแหล่งหลักของฟลูออเรสเซนต์
รูปแบบที่จับกับโปรตีน (ประมาณ 70-80%) ปล่อยฟลูออเรสเซนต์ได้น้อย
ฟิลเตอร์กั้น
ยอมให้เฉพาะฟลูออเรสเซนต์ที่มีความยาวคลื่นมากกว่า 520 นาโนเมตรผ่าน
ปิดกั้นแสงกระตุ้น ทำให้ภาพฟลูออเรสเซนต์ชัดเจน
การรั่วออกนอกหลอดเลือด เป็นหลักฐานของการแตกของสิ่งกีดขวาง
รายงานครั้งแรกในปี 1961 โดย Novotny และ Alvis หลังจากปี 1967 Gass ได้จัดระบบการประยุกต์ใช้ในโรคจอประสาทตาต่างๆ และแพร่หลายไปทั่วโลกในฐานะวิธีการตรวจวินิจฉัยมาตรฐาน
FA ถูกนำมาใช้อย่างกว้างขวางในการมองเห็นหลอดเลือดของจอประสาทตา ต่อไปนี้เป็นโรคหลักที่บ่งชี้
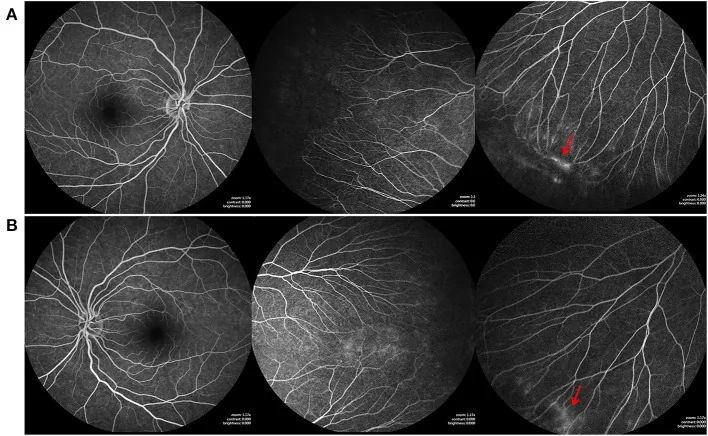
ในจอประสาทตาบวมที่เกิดขึ้นหลังจอประสาทตาตายเฉียบพลัน (ARN) การตรวจ FA แสดงรูปแบบการรั่วแบบกลีบดอกไม้ (petaloid) และมีรายงานว่าช่วยในการวินิจฉัยแยกโรคจอประสาทตาบวมชนิดถุงน้ำ (CME) และประเมินประสิทธิภาพการรักษา1).
ในระหว่างตั้งครรภ์ อาจเกิดการอุดตันของหลอดเลือดจอประสาทตา แต่จากมุมมองการผ่านรกของ FA แนะนำให้ใช้ OCTA เป็นการตรวจทางเลือก2).
ก่อนการตรวจ ให้อธิบายเนื้อหาต่อไปนี้และขอความยินยอมเป็นลายลักษณ์อักษร4).
ตามมาตรฐานการดำเนินการตรวจหลอดเลือดจอตา (ฉบับปรับปรุง) ของสมาคมจักษุวิทยาญี่ปุ่น ให้ดำเนินการดังต่อไปนี้ 4).
ผู้ป่วยที่รับประทานยาเบต้าบล็อกเกอร์หรืออัลฟ่าบล็อกเกอร์มีความเสี่ยงต่อผลข้างเคียงเพิ่มขึ้น ดังนั้นควรทราบล่วงหน้า 4) การทดสอบปฏิกิริยาทางผิวหนังมีประโยชน์จำกัด และแม้ผลเป็นลบก็ไม่สามารถแยกผลข้างเคียงร้ายแรงได้ทั้งหมด 4).
ฉีดสารละลายฟลูออเรสซีน 10% จำนวน 3-5 มล. ทางหลอดเลือดดำอย่างรวดเร็ว 4) ในเด็ก ให้ใช้ 0.1 มก./กก. เป็นแนวทาง ในผู้ป่วยไตเสื่อม ให้ใช้ครึ่งหนึ่งของขนาดปกติหรือน้อยกว่า 4).
ทันทีหลังฉีด จะถ่ายภาพต่อเนื่องประมาณ 1 นาที จากนั้นถ่ายภาพระยะหลังที่ 5 และ 10 นาที รวมเวลาขยายม่านตา ขั้นตอนทั้งหมดใช้เวลาประมาณ 15-20 นาที
FA จะถูกสังเกตเป็นหลายระยะตามลำดับเวลา
ผลการตรวจ FA แบ่งออกเป็นสามประเภทหลัก ได้แก่ การเรืองแสงน้อย การเรืองแสงมาก และความผิดปกติของรูปร่างหลอดเลือด
การบดบังการเรืองแสง (การเรืองแสงน้อย)
คำจำกัดความ: เลือดออก การสะสมของเม็ดสี สารคัดหลั่ง ฯลฯ บดบังการเรืองแสงพื้นหลัง
ลักษณะ: ขอบเขตชัดเจน ไม่เปลี่ยนแปลงรูปร่างตามเวลา
โรคที่เป็นตัวแทน: เลือดออกใต้จอประสาทตา สารคัดหลั่งแข็ง ปานคอรอยด์
ความบกพร่องในการเติม (การเรืองแสงน้อย)
คำจำกัดความ: การอุดตันของหลอดเลือดทำให้ไม่มีหรือมีการไหลเข้าของสารเรืองแสงล่าช้า
ลักษณะ: บริเวณที่ไม่มีเลือดไปเลี้ยงเส้นเลือดฝอยจะมืดตลอดระยะเวลา
โรคที่เป็นตัวแทน: การอุดตันของหลอดเลือดแดงจอประสาทตา บริเวณไร้หลอดเลือดในจอประสาทตาเบาหวาน
การรั่วซึมของการเรืองแสง (การเรืองแสงมาก)
คำจำกัดความ: การรั่วของสารเรืองแสงออกนอกหลอดเลือดเนื่องจากการแตกของสิ่งกีดขวางเลือด-จอประสาทตา
ลักษณะ: ขยายใหญ่ขึ้นตามเวลา ขอบเขตไม่ชัดเจน รูปแบบกลีบดอกไม้ (petaloid) เป็นลักษณะเฉพาะของจอประสาทตาบวมน้ำชนิดถุงน้ำ 1)
โรคที่เป็นตัวแทน: จอประสาทตาบวมน้ำ หลอดเลือดใหม่คอรอยด์ (CNV) หลอดเลือดจอประสาทตาอักเสบ
การเรืองแสงผ่านทะลุ (Hyperfluorescence)
คำจำกัดความ: การมองเห็นการเรืองแสงของคอรอยด์ผ่านบริเวณที่ RPE ขาดหาย (window defect)
ลักษณะ: ไม่เปลี่ยนรูปร่างตามเวลา แต่อาจมีการย้อมสีจางๆ ในระยะหลัง
โรคที่เป็นตัวแทน: ฝ่อแบบภูมิศาสตร์ (geographic atrophy), การรวมตัวของดรูเซน, รูจุดรับภาพ, เส้นแองจิออยด์ (angioid streaks)
ภาวะเรืองแสงน้อยแบ่งตามสาเหตุได้ดังนี้:
| ชนิดของภาวะเรืองแสงน้อย | สาเหตุ/กลไก | โรคที่เป็นตัวแทน |
|---|---|---|
| การปิดกั้นการเรืองแสง | เลือดออก จุดขาว หรือปานบดบังการเรืองแสงพื้นหลัง | เลือดออกใต้จอประสาทตา จุดขาวแข็ง ปานคอรอยด์ |
| ข้อบกพร่องในการเติม: การตีบของหลอดเลือดจอประสาทตา-คอรอยด์ | การอุดตันหรือตีบของหลอดเลือดใหญ่ | การอุดตันของหลอดเลือดแดงคาโรติดภายใน, หลอดเลือดแดงอักเสบทาคายาสุ |
| ข้อบกพร่องในการเติม: การอุดตันของหลอดเลือดจอประสาทตา | การอุดตันของหลอดเลือดแดงและหลอดเลือดดำ | การอุดตันของหลอดเลือดแดงจอประสาทตา (CRAO/BRAO), การอุดตันของหลอดเลือดดำจอประสาทตา |
| ข้อบกพร่องในการเติม: การอุดตันของเส้นเลือดฝอย | ความผิดปกติของการไหลเวียนส่วนปลาย | เบาหวานขึ้นจอประสาทตา (NPA), โรคอีลส์ |
| ข้อบกพร่องในการเติม: ความผิดปกติของการไหลเวียนของคอรอยด์ | การไหลเวียนเลือดคอรอยด์ไม่เพียงพอ | โรคฮาราดะ, APMPPE, คอรอยด์จากความดันโลหิตสูง |
| การฝ่อของจอประสาทตาและคอรอยด์ | การสูญเสียการเรืองแสงเนื่องจากการฝ่อของเนื้อเยื่อ | จอประสาทตาเสื่อม, จอประสาทตาอักเสบชนิดรงควัตถุ, จอประสาทตาเสื่อมตามอายุชนิดแห้ง, สายตาสั้นทางพยาธิวิทยา |
| การเรืองแสงลดลงของหัวประสาทตา | การขาดเลือดหรือการแทรกซึมของเนื้อเยื่อประสาทตา | โรคเส้นประสาทตาขาดเลือด, เมลาโนไซโตมา |
ภาวะเรืองแสงเกินแบ่งย่อยตามสาเหตุได้ดังนี้:
ความผิดปกติของรูปร่างหลอดเลือดต่อไปนี้ถูกสังเกตพบ:
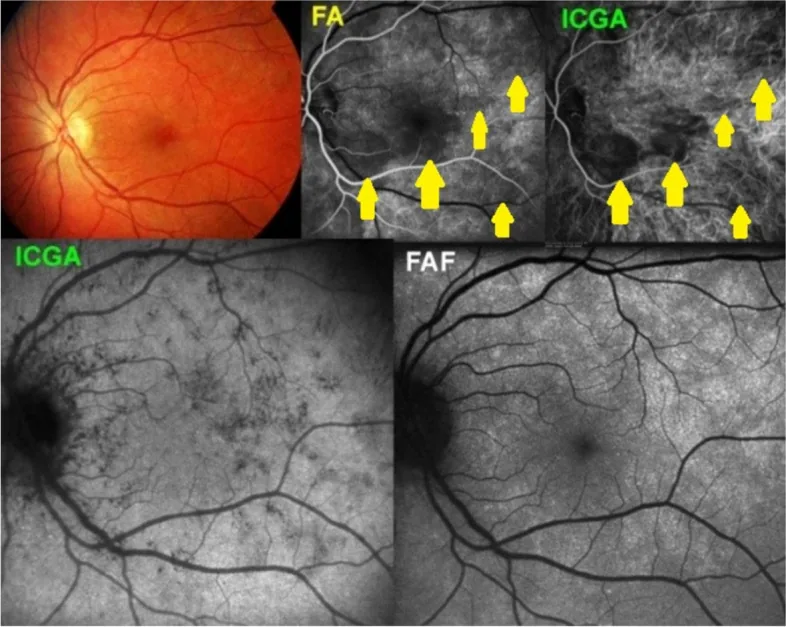
หลอดเลือดคอรอยด์ประเมินได้ยากเนื่องจากถูกบดบังโดย RPE การประเมิน MNV ชนิดที่ 1 (เส้นเลือดคอรอยด์ใหม่) ที่มีการรั่วของฟลูออเรสซีน จำเป็นต้องใช้การตรวจหลอดเลือดด้วย ICG (ICGA) ร่วมด้วย
ผลการตรวจหลักคือ หลอดเลือดโป่งพองขนาดเล็ก (microaneurysm), บริเวณที่ไม่มีเลือดไปเลี้ยง (NPA), และเส้นเลือดใหม่ FA ช่วยแยกรูปแบบการรั่วของจอประสาทตาบวมน้ำ (เฉพาะที่/กระจาย/แบบถุงน้ำ) และเป็นพื้นฐานในการกำหนดตำแหน่งยิงเลเซอร์ 3) ในระยะท้ายจะพบการรั่วอย่างชัดเจนจากเส้นเลือดใหม่ การใช้ FA มุมกว้างพิเศษช่วยเพิ่มความแม่นยำในการประเมิน NPA ส่วนปลาย
จำเป็นในการประเมินการทำงานของ CNV CNV แบบคลาสสิก (ชนิดที่ 2) แสดงการเรืองแสงเกินขอบเขตชัดเจนตั้งแต่ระยะแรกและรั่วในระยะท้าย CNV แบบซ่อนเร้น (ชนิดที่ 1) อยู่ใต้ RPE และปรากฏเป็นการเรืองแสงเกินแบบจุดหรือ PED แบบ fibrovascular ในระยะท้าย จอประสาทตาฝ่อแบบแผนที่ (geographic atrophy) ปรากฏเป็น window defect
ใช้ประเมินการเติมช้า, หลอดเลือดดำโป่งพองและคดเคี้ยว, บริเวณที่เส้นเลือดฝอยไม่มีการไหลเวียน, และการไหลเวียนแทนที่ (collateral circulation) NPA มากกว่า 10 เท่าของพื้นที่จานประสาทตาถือเป็นชนิดขาดเลือด และเป็นตัวบ่งชี้ความเสี่ยงของต้อหินจากเส้นเลือดใหม่ นอกจากนี้ยังสำคัญในการเข้าใจรูปแบบการรั่วของจอประสาทตาบวมน้ำ
พบจุดรั่วลักษณะเฉพาะที่ระดับ RPE แบบ inkblot (เหมือนหมึกซึม) หรือ smokestack (เหมือนควันพุ่ง) จุดรั่วหลายจุดบ่งชี้ CSC เรื้อรัง การใช้ FA และ ICGA ร่วมกันเพื่อกำหนดบริเวณการรักษาด้วยแสงไดนามิก (PDT)
ในโรคฮาราดะ (Harada disease) จะพบการเรืองแสงมากเกินแบบจุดเนื่องจากการรั่วของคอรอยด์หลายจุดและการสะสมของเม็ดสีในบริเวณจอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา ในโรคเบห์เซ็ท (Behçet disease) จะพบการย้อมสีผนังหลอดเลือดจากหลอดเลือดจอประสาทตาอักเสบและ NPA ในโรคอีลส์ (Eales disease) ลักษณะเด่นคือ NPA บริเวณรอบนอกและเส้นเลือดใหม่
ข้อมูลจากมาตรฐานการดำเนินการตรวจหลอดเลือดจอประสาทตา (ฉบับปรับปรุง) ของสมาคมจักษุแพทย์ญี่ปุ่นแสดงไว้ 4)
ผลข้างเคียงเกิดขึ้นด้วยความถี่ดังต่อไปนี้ตามความรุนแรง
| ความรุนแรง | อัตราการเกิด |
|---|---|
| ผลข้างเคียงทั้งหมด | 1.1–11.2% |
| เล็กน้อย | 1.4–8.1% |
| ปานกลาง | 0.2–1.5% |
| รุนแรง | 0.005–0.48% |
| เสียชีวิต | 0.0005% ถึง 0.002% |
เล็กน้อย (มักหายได้เอง)
ปานกลาง
รุนแรง (พบน้อยมาก)
การวินิจฉัยภาวะแพ้รุนแรงจะทำเมื่อเข้าเกณฑ์ใดเกณฑ์หนึ่งในสามข้อต่อไปนี้4).
แผนผังการจัดการภาวะแพ้รุนแรง:
หลังการรักษาสำเร็จ อาจเกิดภาวะแพ้รุนแรงแบบสองระยะ (อาการกลับมาเป็นซ้ำภายใน 6-8 ชั่วโมงหลังจากอาการหายไป) ดังนั้นจำเป็นต้องสังเกตอาการอย่างน้อย 8 ชั่วโมง และแนะนำให้รับไว้ในโรงพยาบาลเพื่อสังเกตอาการ 24 ชั่วโมง4).
การแยกความแตกต่างระหว่างรีเฟล็กซ์วากัสและแอนาฟิแล็กซิส: รีเฟล็กซ์วากัสมีอาการหัวใจเต้นช้า ความดันโลหิตต่ำ ซีด และเหงื่อออกเย็น แต่ไม่มีอาการทางผิวหนัง (ลมพิษ หน้าแดง) ซึ่งแตกต่างจากแอนาฟิแล็กซิส การรักษาที่ได้ผลสำหรับรีเฟล็กซ์วากัส ได้แก่ การให้นอนราบ ยกขาสูง และให้สารน้ำทางหลอดเลือดดำ4)
นี่เป็นปฏิกิริยาปกติจากการขับฟลูออเรสซีนทางไต ไม่ต้องกังวล ผิวเหลืองจะหายไปใน 2-3 ชั่วโมง และปัสสาวะจะกลับเป็นปกติในวันถัดไป
ฟลูออเรสซีนผ่านรกและตรวจพบในน้ำนมแม่นาน 72 ชั่วโมง ดังนั้นโดยทั่วไปควรหลีกเลี่ยงในหญิงตั้งครรภ์และให้นมบุตร2)3) หากต้องการข้อมูลหลอดเลือดจอตา แนะนำให้ใช้ OCT angiography (OCTA) แบบไม่รุกล้ำเป็นทางเลือก2)
โซเดียมฟลูออเรสซีนเป็นสีย้อมสีเหลืองแดงที่ละลายน้ำได้ มีน้ำหนักโมเลกุล 376 Da เมื่อฉายแสงด้วยความยาวคลื่นกระตุ้น 465–490 นาโนเมตร (488 นาโนเมตรใน SLO) จะปล่อยแสงฟลูออเรสเซนต์สีเหลืองเขียวที่ 520–530 นาโนเมตร หลังจากฉีดเข้าหลอดเลือดดำ ประมาณ 70–80% จับกับโปรตีนในพลาสมา (ส่วนใหญ่เป็นอัลบูมิน) และประมาณ 20–30% อยู่ในรูปแบบอิสระและปล่อยแสงฟลูออเรสเซนต์ ถูกขับออกทางไต (หมดไปภายใน 1–2 วัน) โดยมีการเผาผลาญทางตับน้อยมาก
การตรวจหลอดเลือดด้วยอินโดไซยานีนกรีน (ICG) ใช้เสริมกับ FA ลักษณะของทั้งสองแสดงไว้ด้านล่าง
| รายการ | FA | การตรวจหลอดเลือดด้วย ICG |
|---|---|---|
| น้ำหนักโมเลกุล | 376 Da | 775 Da |
| อัตราการจับกับโปรตีน | ประมาณ 70–80% | ประมาณ 98% |
| เป้าหมายการสังเกตหลัก | หลอดเลือดจอตา | หลอดเลือดคอรอยด์ |
| ความยาวคลื่นกระตุ้น | 465–490 นาโนเมตร | ประมาณ 805 นาโนเมตร |
| ความยาวคลื่นฟลูออเรสเซนต์ | 520–530 นาโนเมตร | ประมาณ 835 นาโนเมตร (ใกล้อินฟราเรด) |
| เส้นทางการขับออก | ไต | ตับ |
เนื่องจาก ICG มีอัตราการจับกับโปรตีนสูงถึง 98% จึงแทบไม่รั่วไหลออกนอกหลอดเลือดคอรอยด์ จึงเหมาะสำหรับการประเมินการไหลเวียนเลือดคอรอยด์ ในการประเมินโรคหลอดเลือดคอรอยด์แบบโพลิปอยด์ (PCV), หลอดเลือดคอรอยด์ฮีแมงจิโอมา และ MNV ชนิดที่ 1 ICGA ช่วยเสริม FA
OCTA เป็นการตรวจแบบไม่รุกรานที่วิเคราะห์ข้อมูลเฟสของ OCT และแสดงภาพการเคลื่อนที่ของเม็ดเลือดแดง ไม่ต้องใช้สารทึบรังสี และสามารถแยกโครงข่ายหลอดเลือดจอประสาทตาออกเป็นสามชั้นในระดับเส้นเลือดฝอย 3) มีประโยชน์ในการเป็นทางเลือกแทน FA สำหรับการประเมินหลอดเลือดจอประสาทตาในระหว่างตั้งครรภ์ 2)
| รายการ | FA | OCTA |
|---|---|---|
| สารทึบรังสี | จำเป็น | ไม่จำเป็น |
| การรุกราน | เจาะหลอดเลือดดำและผลข้างเคียง | ไม่รุกราน |
| ข้อมูลพลวัต | สามารถประเมินการรั่วซึมและการเติมล่าช้า | ไม่สามารถประเมินได้ (เฉพาะโครงสร้าง) |
| ความละเอียดเชิงลึก | ภาพสองมิติเท่านั้น | สามารถวิเคราะห์แยกชั้นได้ |
| ขอบเขตการถ่ายภาพ | มุมกว้าง (สูงถึง 200°) | จำกัด (3-12 มม.) |
| การประเมินบริเวณรอบนอก | ง่าย | ยาก |
เนื่องจาก OCTA ไม่สามารถตรวจพบการรั่วของฟลูออเรสซีนออกนอกหลอดเลือด FA จึงยังคงจำเป็นสำหรับการประเมินกิจกรรมของจอประสาทตาบวมน้ำ การกำหนดกิจกรรมของ CNV (ว่ามีการรั่วหรือไม่) และการประเมินการอักเสบของผนังหลอดเลือดในจอประสาทตาอักเสบ การใช้ทั้งสองวิธีร่วมกันจะช่วยให้การประเมินอวัยวะตาแม่นยำยิ่งขึ้น
มุมมองและลักษณะที่สังเกตได้จะแตกต่างกันไปตามอุปกรณ์ถ่ายภาพที่ใช้
| อุปกรณ์ | มุมมอง | คุณสมบัติหลัก |
|---|---|---|
| กล้องถ่ายภาพจอตา | 55° | มาตรฐานและแพร่หลาย |
| SLO/HRA | 30–102° | คอนทราสต์สูงและคอนโฟคอล |
| Optos | 200° | การถ่ายภาพมุมกว้างพิเศษรอบนอกในครั้งเดียว |
อุปกรณ์ถ่ายภาพมุมกว้างพิเศษ (Optos) สามารถจับภาพบริเวณรอบนอกได้ในการถ่ายครั้งเดียว มีประโยชน์ในการประเมินรอยโรครอบนอกในจอประสาทตาเสื่อมจากเบาหวานและโรคจอประสาทตาเสื่อม
ในภาวะจอประสาทตาบวมน้ำชนิดซีสตอยด์หลังจอประสาทตาอักเสบชนิดเนื้อตายเฉียบพลัน มีข้อเสนอว่ารูปแบบการรั่วแบบกลีบดอกไม้ในการตรวจ FA อาจเป็นตัวบ่งชี้ทางชีวภาพที่ทำนายการตอบสนองต่อการรักษา1) ในอนาคต การวิจัยกำลังดำเนินการเพื่อวัดปริมาณพลศาสตร์ของ FA และนำไปใช้ในการทำนายประสิทธิภาพของการรักษาด้วย anti-VEGF และการรักษาด้วยแสงไดนามิก
ด้วยการนำ RetCam3 มาใช้ ทำให้สามารถทำ FA ในเด็กได้ คาดว่าจะนำไปประยุกต์ใช้ในการประเมินหลอดเลือดในจอประสาทตาของทารกคลอดก่อนกำหนดและโรคจอประสาทตาในเด็ก
ด้วย Optos เวลาในการถ่ายภาพรอยโรครอบนอกในการตรวจ FA มุมกว้างพิเศษ 200° ลดลงอย่างมาก มีการแสดงประโยชน์ในการประเมินบริเวณที่ไม่มีการไหลเวียนของเส้นเลือดฝอยรอบนอกในจอประสาทตาเสื่อมจากเบาหวาน และการประเมินอย่างกว้างขวางของโรคหลอดเลือดจอประสาทตาแต่กำเนิด (เช่น FEVR)