เลนส์กำลังต่ำ
+14D ถึง +18D: กำลังขยายสูง ขอบเขตการมองเห็นแคบ เหมาะสำหรับการสังเกตรายละเอียดของขั้วหลัง

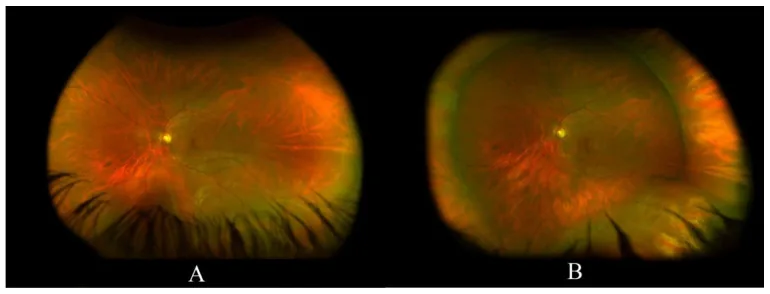
การตรวจจอประสาทตา (ophthalmoscopy) เป็นวิธีการตรวจประจำวันเพื่อดูจอประสาทตา แบ่งออกเป็นกล้องตรวจตาชนิดตรงและชนิดทางอ้อม
กล้องตรวจตาชนิดตรงให้ภาพตั้งตรงกำลังขยายประมาณ 15 เท่า ส่วนกล้องตรวจตาชนิดทางอ้อมให้ภาพกลับหัวกำลังขยายต่ำ (2–5 เท่า) แต่ขอบเขตการมองเห็นกว้างและดีในการดูจอประสาทตาส่วนปลาย
การตรวจตาโดยใช้กล้องสองตาทางอ้อม (BIO) ทำให้สามารถมองเห็นจอประสาทตาแบบสามมิติ (สามมิติ) โดยการฉายแกนนำแสงและแกนสายตาซ้าย-ขวาเข้าไปในรูม่านตา ต่างจากกล้องตรวจตาชนิดทางอ้อมตาเดียวที่มองด้วยตาข้างเดียว การมองด้วยสองตาช่วยให้เห็นภาพสามมิติ
คุณสมบัติหลักของ BIO แสดงไว้ด้านล่าง
มีประโยชน์สำหรับการสังเกตโรคจอประสาทตาโดยทั่วไป โดยเฉพาะในการประเมินสามมิติของจอประสาทตาลอก จุดภาพชัดบวมน้ำ และเส้นเลือดใหม่ในจอประสาทตา สถาบันจักษุวิทยาอเมริกัน (AAO) ในแนวทางปฏิบัติที่พึงประสงค์ปี 2025 แนะนำให้ใช้ BIO ร่วมกับการขยายม่านตาและการกดลูกตาเพื่อประเมินภาวะวุ้นตาหลุดตัวเฉียบพลัน จอประสาทตาฉีกขาด และจอประสาทตาเสื่อมแบบแลตทิซ [2]
การตรวจไม่เจ็บปวด อาจมีอาการแสบเล็กน้อยเมื่อหยอดยาขยายม่านตา เมื่อทำการกดลูกตา อาจมีความรู้สึกกดเบาๆ รอบดวงตา แต่ไม่ใช่ความเจ็บปวดรุนแรง
BIO ประกอบด้วยสามส่วน: ที่คาดศีรษะ เลนส์สองตาพร้อมกระจก และแหล่งกำเนิดแสง
หลักการทางแสงของกล้องตรวจตาทางอ้อมมีดังนี้: แสงจากแหล่งกำเนิดเข้าสู่รูม่านตา และแสงสะท้อนจากจอประสาทตาจะถูกรวมแสงโดยเลนส์นูน (เลนส์รวมแสง) ที่ด้านหน้าดวงตา ผู้ตรวจสังเกตภาพนี้ด้วยตาทั้งสองข้าง
กำลังขยายคำนวณโดย “กำลังหักเหของตา ÷ กำลังหักเหของเลนส์รวมแสง” ตัวอย่างเช่น เมื่อใช้เลนส์ +20D กำลังขยายคือ 60÷20 = 3 เท่า ยิ่งกำลังสูง กำลังขยายยิ่งต่ำ และขอบเขตการมองเห็นยิ่งกว้าง
ช่วงของเลนส์รวมแสงที่ใช้โดยทั่วไปคือ +14D ถึง +30D
เลนส์กำลังต่ำ
+14D ถึง +18D: กำลังขยายสูง ขอบเขตการมองเห็นแคบ เหมาะสำหรับการสังเกตรายละเอียดของขั้วหลัง
เลนส์มาตรฐาน
+20D: กำลังขยาย 3 เท่า เลนส์มาตรฐานที่ใช้กันอย่างแพร่หลายที่สุดใน BIO สำหรับผู้ใหญ่
เลนส์กำลังสูง
+25D ถึง +30D: กำลังขยายต่ำ ขอบเขตการมองเห็นกว้าง เหมาะสำหรับใช้ในเด็ก ทารกคลอดก่อนกำหนด และกรณีรูม่านตาเล็ก
ตำแหน่งของเลนส์รวมแสงมีผลโดยตรงต่อคุณภาพการสังเกต ถ้าใกล้เกินไป แสงจะไม่ถึงจอประสาทตาส่วนปลาย ถ้าไกลเกินไป แสงสะท้อนจากส่วนปลายจะไม่ถึงผู้ตรวจ ระยะห่างในการถือประมาณ 5 ซม. จากตาของผู้ป่วย
การมองเห็นสามมิติเกิดขึ้นได้โดยการนำแกนนำแสงและแกนสายตาทั้งสองข้างเข้าไปในรูม่านตา การแคบระยะห่างระหว่างแนวสายตาทำให้การสอดเข้าไปในรูม่านตาง่ายขึ้น ในขณะที่การขยายระยะห่างจะเพิ่มการมองเห็นสามมิติ เมื่อประเมินขอบของจอประสาทตาลอกต่ำหรือจอประสาทตาบวมน้ำ การตั้งค่าที่เพิ่มการมองเห็นสามมิติเล็กน้อยจะมีประโยชน์
ฟิลเตอร์ต่อไปนี้ใช้ตามวัตถุประสงค์:
แสงสีขาว
ไม่มีฟิลเตอร์: ใช้เพื่อให้เห็นภาพรวมของจอประสาทตาด้วยสีธรรมชาติ
สีเหลือง
ฟิลเตอร์สีเหลือง: ลดความเข้มของแสง ใช้ในผู้ป่วยที่กลัวแสง
เรดฟรี
ฟิลเตอร์เรดฟรี: มีประโยชน์ในการปรับปรุงการสังเกตหลอดเลือด เลือดออก และข้อบกพร่องของชั้นใยประสาท
สีน้ำเงิน
ฟิลเตอร์สีน้ำเงิน: ใช้ในการสังเกตรอยโรคของเยื่อลิมิตติ้งอินเทอร์นาและชั้นก่อนจอตา และในการตรวจหลอดเลือดด้วยฟลูออเรสซีน
จำเป็นต้องขยายม่านตาอย่างเพียงพอเพื่อสังเกตถึงบริเวณรอบนอกของจอตา เนื่องจากแสงจ้าของ BIO มีแนวโน้มทำให้ม่านตาหดตัว การขยายม่านตาสูงสุดจึงมีความสำคัญ
ยาขยายม่านตาที่ใช้มีดังนี้:
การรวมยาทั้งสองชนิดช่วยเพิ่มฤทธิ์ขยายม่านตา ระยะเวลาของฤทธิ์หลังขยายม่านตาคือหลายชั่วโมง ในระหว่างนั้นจะเกิดอาการแสบตาและตามัวเมื่อมองใกล้
ขั้นตอนมาตรฐานแสดงไว้ด้านล่าง
เหตุผลที่แนะนำให้ทำในท่านอนหงายมีดังนี้:
ความโค้งของส่วนหน้าของลูกตาขัดขวางการสังเกตบริเวณรอบนอกสุด การกดลูกตา (scleral depression) เป็นเทคนิคที่ทำให้ตาขาวยุบจากภายนอกเพื่อดึงจอตาส่วนรอบนอกเข้ามาในขอบเขตการมองเห็น
เครื่องมือ: ใช้เครื่องกดชนิดต่างๆ เช่น Schepens, O’Connor, Schocket สองหัว, Josephberg-Besser, Flynn เป็นต้น
วิธีการวางตามตำแหน่ง:
สถานการณ์ที่แนะนำให้กดลูกตาเป็นพิเศษ:
การตรวจ BIO ร่วมกับการกดตาขาวถือเป็นมาตรฐานทองคำในการตรวจหาจอตาฉีกบริเวณรอบนอก มีรายงานว่าประมาณ 11% ของจอตาฉีกรูปเกือกม้าเฉียบพลันถูกมองข้ามในการตรวจด้วยเครื่องกรีดหลอดไฟแบบไม่สัมผัส ดังนั้น BIO ร่วมกับการกดตาขาวจึงจำเป็นสำหรับการประเมินบริเวณรอบนอกสุด [3,5] ในช่วงไม่กี่ปีที่ผ่านมา มีการเปรียบเทียบกับการถ่ายภาพจอตาชนิดมุมกว้างพิเศษ (UWF) แต่มีรายงานว่าประมาณครึ่งหนึ่งของจอตาฉีกรูปเกือกม้าถูกมองข้ามในการตรวจ UWF และ UWF เพียงอย่างเดียวไม่สามารถทดแทนการตรวจกดตาขาวได้อย่างสมบูรณ์ [4]
ทั้งนี้ ในระหว่างการกดตาขาว ความดันในลูกตาจะเพิ่มขึ้นอย่างมากชั่วคราว และมีรายงานว่าแม้ในการตรวจผู้ป่วยนอกตามปกติ ความดันเฉลี่ยจะอยู่ที่ประมาณ 65 มิลลิเมตรปรอท (สูงสุด 88 มิลลิเมตรปรอท) เนื่องจากอาจส่งผลต่อการไหลเวียนเลือดของลูกตา จึงควรคำนึงถึงระยะเวลาและความแรงของการกดในกรณีที่มีความดันลูกตาสูงและโรคต้อหิน [6]
เพื่อสังเกตบริเวณรอบนอกของจอตาได้อย่างเพียงพอ จำเป็นต้องขยายม่านตา หลังขยายม่านตา จะมีอาการแสบตาและตามัวในระยะใกล้เป็นเวลาหลายชั่วโมง ดังนั้นควรแนะนำให้ผู้ป่วยหลีกเลี่ยงการขับรถยนต์ในวันที่ตรวจ ในกรณีฉุกเฉินหรือเมื่อใช้ร่วมกับการตรวจด้วยเครื่องกรีดหลอดไฟโดยใช้เลนส์วางหน้า อาจทำโดยไม่ต้องขยายม่านตาขึ้นอยู่กับวัตถุประสงค์
แนะนำเป็นพิเศษในผู้ป่วยที่มีอาการเห็นแสงวาบหรือจุดลอย หรือมีความเสี่ยงต่อจอตาฉีกหรือจอตาลอก การกดตาขาวจำเป็นสำหรับการประเมินบริเวณรอบนอกสุด (ใกล้กับ ora serrata) และจอตาฉีกที่ขอบของจอตาเสื่อมแบบร่างแหอาจปรากฏชัดเจนเมื่อกดเท่านั้น
ข้อดี:
ข้อเสีย:
ต่อไปนี้คือความแตกต่างหลักระหว่างกล้องตรวจตาชนิดตาข้างเดียวและสองตา
| รายการ | กล้องตรวจตาชนิดตาข้างเดียว | กล้องตรวจตาชนิดสองตา |
|---|---|---|
| ความสะดวกในการใช้งาน | ง่าย | ซับซ้อน |
| การมองเห็นสามมิติ | ไม่สามารถ | สามารถ |
| การกดตาขาว | ไม่เหมาะสม | เหมาะสม |
แสดงความแตกต่างหลักระหว่างจักษุตรวจตาแบบตรงและแบบกลับภาพ
| รายการ | จักษุตรวจตาแบบตรง | จักษุตรวจตาแบบกลับภาพ |
|---|---|---|
| กำลังขยาย | ประมาณ 15 เท่า | 2-5 เท่า |
| ขอบเขตการมองเห็น | แคบ (8-10°) | กว้าง |
| การสังเกตส่วนรอบนอก | ยาก | ง่าย |
BIO และการตรวจด้วยกล้องจุลทรรศน์แบบกรีดมีบทบาทที่แตกต่างกันและใช้เสริมกัน
ในทางปฏิบัติทางคลินิก ขั้นตอนมาตรฐานคือการบันทึกแผนภูมิจอตาด้วย BIO ก่อน ตามด้วยการตรวจละเอียดจอตาและวุ้นตาด้วยกล้องจุลทรรศน์แบบกรีดและเลนส์ Goldmann สามกระจก
การร่างภาพจอตา (การบันทึกแผนภูมิจอตา) โดยใช้ BIO เป็นทักษะทางคลินิกที่สำคัญ
แผนภูมิจอตาจำเป็นต่อการจัดการโรคจอตา โดยเฉพาะจอตาลอก และกล่าวกันว่า “การผ่าตัดจอตาลอกโดยไม่มีการร่างภาพนั้นเสี่ยงพอๆ กับการเดินเรือโดยไม่มีแผนที่” ในการผ่าตัดเสริมตาขาว คุณภาพของการร่างภาพเชื่อมโยงโดยตรงกับผลการผ่าตัด การพัฒนาทักษะของศัลยแพทย์ และการแบ่งปันสภาพโรคของทีม
กระดาษแผนภูมิ: แผนภูมิจอตาลอกที่ออกแบบโดย Schepens และ Tolentino ใช้กันอย่างแพร่หลาย โดยปกติจะมีวงกลมศูนย์กลางสามวง (เส้นศูนย์สูตร, ora serrata, ขอบหลังของซิลิอารีบอดี) พิมพ์อยู่
รหัสสี (AAO แนะนำ): ใช้ 8 สีเพื่อบันทึกผลการตรวจจอตา
จักษุกล้องสองตาโดดเด่นในด้านมุมมองกว้างและการสังเกตแบบสามมิติ เหมาะสำหรับการระบุตำแหน่งโดยรวมของจอตา หลอดกรีดร่วมกับเลนส์หน้าเหมาะสำหรับการสังเกตรายละเอียด เช่น การยึดเกาะระหว่างวุ้นตาและจอตา ทั้งสองเสริมกัน และขั้นตอนมาตรฐานคือสร้างแผนภูมิจอตาด้วยจักษุกล้องสองตา จากนั้นตรวจสอบรายละเอียดด้วยหลอดกรีด
ประวัติศาสตร์การสังเกตจอตาย้อนกลับไปถึงศตวรรษที่ 19
เชเพนส์ไม่เพียงแต่พัฒนาจักษุกล้องสองตากลับด้าน แต่ยังมีส่วนร่วมอย่างมากในการเผยแพร่แผนภูมิจอตาและการจัดระบบการผ่าตัดจอตาลอก เขามักถูกเรียกว่า “บิดาแห่งจอตาลอก” [1]