Линза малой силы
+14D до +18D : высокое увеличение, узкое поле зрения. Подходит для детального наблюдения заднего полюса.

Офтальмоскопия — это рутинный метод обследования для наблюдения глазного дна, который делится на прямую и непрямую офтальмоскопию.
Прямая офтальмоскопия дает прямое изображение с увеличением около 15 раз. С другой стороны, непрямая офтальмоскопия дает перевернутое изображение с низким увеличением (2–5 раз), но имеет широкое поле зрения и отлично подходит для наблюдения периферической сетчатки.
Бинокулярная непрямая офтальмоскопия (БНО) проецирует оптическую ось и левую и правую зрительные оси в зрачок, обеспечивая трехмерное (стереоскопическое) наблюдение глазного дна. В отличие от монокулярной непрямой офтальмоскопии, наблюдение ведется двумя глазами, поэтому возможно стереоскопическое зрение.
Основные особенности БНО приведены ниже.
Полезен для общего наблюдения заболеваний глазного дна, особенно эффективен при стереоскопической оценке отслойки сетчатки, макулярного отека и неоваскуляризации сетчатки. Preferred Practice Pattern 2025 Американской академии офтальмологии (AAO) также рекомендует БИО с расширением зрачка и склеральным вдавлением для оценки острой задней отслойки стекловидного тела, разрывов сетчатки и решетчатой дистрофии[2].
Сама процедура безболезненна. При закапывании капель для расширения зрачка может возникнуть легкое жжение. При склеральном вдавлении может ощущаться легкое давление вокруг глаза, но не сильная боль.
БИО состоит из трех компонентов: налобной ленты, бинокулярной линзы с зеркалами и источника света.
Оптический принцип непрямой офтальмоскопии следующий: свет от источника попадает в зрачок, а отраженный от глазного дна свет формирует изображение перед глазом с помощью выпуклой линзы (конденсорной линзы). Исследователь наблюдает это изображение обоими глазами.
Увеличение рассчитывается как «преломляющая сила глаза ÷ преломляющая сила конденсорной линзы». Например, при использовании линзы +20D увеличение составляет 60÷20 = 3×. Чем выше диоптрия, тем меньше увеличение и шире поле зрения.
Обычно используемый диапазон конденсорных линз составляет от +14D до +30D.
Линза малой силы
+14D до +18D : высокое увеличение, узкое поле зрения. Подходит для детального наблюдения заднего полюса.
Стандартная линза
+20D : увеличение 3x. Наиболее широко используемая стандартная линза при БИО у взрослых.
Линза большой силы
+25D до +30D : низкое увеличение, широкое поле зрения. Подходит для использования у детей, недоношенных и при узком зрачке.
Положение конденсорной линзы напрямую влияет на качество наблюдения. Слишком близко — освещение не достигает периферической сетчатки, слишком далеко — отраженный свет от периферии не достигает исследователя. Рекомендуемое расстояние удержания — около 5 см от глаза пациента.
Стереоскопия достигается, когда оптическая ось и обе зрительные оси входят в зрачок. Сужение межзрачкового расстояния облегчает введение в зрачок, а расширение усиливает стереоскопию. При оценке границ невысокой отслойки сетчатки или макулярного отека полезна слегка усиленная настройка стереоскопии.
В зависимости от цели используются следующие фильтры.
Белый свет
Без фильтра : используется для получения общего изображения глазного дна в естественных цветах.
Желтый
Желтый фильтр : снижает интенсивность света. Используется у пациентов, жалующихся на светобоязнь.
Без красного
Фильтр без красного : полезен для улучшения наблюдения сосудов, кровоизлияний и дефектов слоя нервных волокон.
Синий
Синий фильтр : используется для наблюдения поражений внутренней пограничной мембраны и преретинальных слоев, а также при флюоресцентной ангиографии.
Для наблюдения до периферии глазного дна необходимо достаточное расширение зрачка. Яркий свет BIO имеет тенденцию сужать зрачок, поэтому максимальный мидриаз важен.
Используемые мидриатические средства следующие:
Комбинация обоих препаратов усиливает мидриатический эффект. Продолжительность эффекта после расширения составляет несколько часов, в течение которых возникают светобоязнь и нечеткость зрения вблизи.
Стандартная процедура описана ниже.
Причины, по которым рекомендуется проведение в положении лежа на спине, следующие:
Кривизна передней части глаза препятствует наблюдению крайней периферии. Склеральное вдавление (scleral depression) — это техника, при которой склера вдавливается снаружи, чтобы подтянуть периферическую сетчатку в поле зрения.
Инструменты: Используются различные вдавливатели, такие как Schepens, O’Connor, Schocket двусторонний, Josephberg-Besser, Flynn и другие.
Применение в зависимости от области операции:
Ситуации, в которых склеральное вдавление особенно рекомендуется:
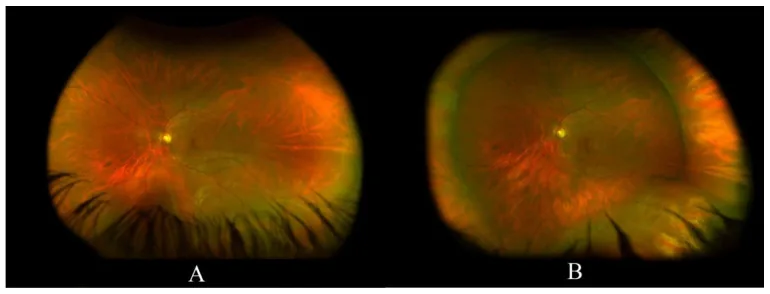
Бинокулярная непрямая офтальмоскопия (БНО) со склеральным вдавлением считается золотым стандартом выявления периферических разрывов сетчатки. Сообщается, что около 11% острых подковообразных разрывов пропускаются при бесконтактном исследовании на щелевой лампе, поэтому БНО со склеральным вдавлением необходима для оценки крайней периферии [3,5]. В последние годы проводятся сравнения со сверхширокоугольной фундус-фотографией (UWF), но некоторые исследования сообщают, что около половины подковообразных разрывов пропускаются при UWF, и UWF сама по себе не может полностью заменить исследование со склеральным вдавлением [4].
Было показано, что внутриглазное давление значительно и временно повышается во время склерального вдавления, достигая в среднем около 65 мм рт. ст. (максимум 88 мм рт. ст.) даже при обычных амбулаторных исследованиях. Это может повлиять на перфузию глаза, поэтому у пациентов с повышенным внутриглазным давлением или глаукомой следует учитывать продолжительность и силу компрессии [6].
Для достаточного осмотра периферии сетчатки необходимо расширение зрачка. После расширения в течение нескольких часов сохраняются ослепление и нечеткость ближнего зрения, поэтому в день исследования пациенту следует избегать вождения автомобиля. В экстренных случаях или в сочетании с исследованием на щелевой лампе с использованием предлинзовой линзы, в зависимости от цели, исследование иногда может проводиться без расширения.
Особенно рекомендуется при фотопсии или миодезопсии, а также у пациентов с риском разрыва или отслойки сетчатки. Вдавление необходимо для оценки крайней периферии (вблизи зубчатой линии), и разрывы по краю решетчатой дистрофии иногда становятся видны только при компрессии.
Преимущества:
Недостатки:
Показаны основные различия между монокулярным непрямым офтальмоскопом и бинокулярным непрямым офтальмоскопом.
| Параметр | Монокулярный непрямой офтальмоскоп | Бинокулярный непрямой офтальмоскоп |
|---|---|---|
| Удобство использования | Простое | Сложное |
| Стереоскопическое зрение | Нет | Да |
| Склеральное вдавление | Не подходит | Подходит |
Показаны основные различия между прямым и обратным офтальмоскопом.
| Параметр | Прямой офтальмоскоп | Обратный офтальмоскоп |
|---|---|---|
| Увеличение | Около 15× | 2–5× |
| Поле зрения | Узкое (8–10°) | Широкое |
| Наблюдение периферии | Затруднено | Легко |
Бинокулярная непрямая офтальмоскопия (БНО) и исследование с помощью щелевой лампы выполняют разные функции и используются взаимодополняюще.
В клинической практике стандартной процедурой является сначала составление схемы глазного дна с помощью БНО, затем детальное исследование сетчатки и стекловидного тела с помощью щелевой лампы и трехзеркальной линзы Гольдмана.
Зарисовка глазного дна (составление схемы) с помощью БНО является важным клиническим навыком.
Схема глазного дна необходима для ведения заболеваний глазного дна, особенно отслойки сетчатки. Говорят, что «операция по поводу отслойки сетчатки без схемы — это все равно что выйти в море без карты, это безрассудно». При склеральном пломбировании качество схемы напрямую влияет на результаты операции, повышение квалификации хирурга и общее понимание патологии в команде.
Бумага для схемы : Широко используется схема отслойки сетчатки, разработанная Шепенсом и Толентино. Обычно на ней напечатаны три концентрических круга (экватор, зубчатая линия, задний край цилиарных отростков).
Цветовой код (рекомендация AAO) : Использование 8 цветов для записи результатов осмотра глазного дна.
Бинокулярный обратный офтальмоскоп обеспечивает широкое поле зрения и стереоскопическое наблюдение, подходит для определения общего положения глазного дна. Щелевая лампа с предлинзой превосходна для детального наблюдения, например, сращений стекловидного тела и сетчатки. Оба метода взаимодополняемы; стандартная процедура заключается в создании карты глазного дна с помощью обратного офтальмоскопа, а затем в детальном исследовании с помощью щелевой лампы.
История наблюдения глазного дна восходит к XIX веку.
Шепенс не только разработал бинокулярный обратный офтальмоскоп, но и внес огромный вклад в распространение карт глазного дна и систематизацию хирургии отслойки сетчатки. Его называют «отцом отслойки сетчатки»[1].