Düşük Diyoptri Lens
+14D ila +18D: Yüksek büyütme, dar alan. Arka kutbun detaylı incelenmesi için uygundur.

Oftalmoskopi, fundusu incelemek için kullanılan günlük bir muayene yöntemidir ve direkt ile indirekt oftalmoskopi olarak ikiye ayrılır.
Direkt oftalmoskop yaklaşık 15 kat büyütme ile dik ve düz bir görüntü sağlar. Buna karşılık, indirekt oftalmoskop 2-5 kat düşük büyütme ile ters bir görüntü verir, ancak görüş alanı geniştir ve periferik retinanın incelenmesinde üstündür.
Binoküler indirekt oftalmoskopi (BIO), optik eksen ve her iki görme ekseninin pupillaya yansıtılmasıyla fundusun üç boyutlu (stereoskopik) incelenmesini sağlar. Monoküler indirekt oftalmoskopiden farklı olarak her iki gözle bakıldığı için stereopsis mümkündür.
BIO’nun başlıca özellikleri aşağıda belirtilmiştir:
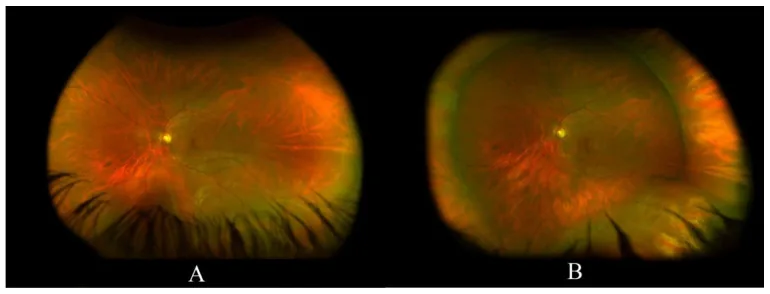
Fundus hastalıklarının genel gözleminde faydalıdır ve özellikle retina dekolmanının üç boyutlu değerlendirilmesi, makula ödemi ve retina neovaskülarizasyonunun değerlendirilmesinde etkilidir. Amerikan Oftalmoloji Akademisi (AAO) Preferred Practice Pattern 2025’te de akut arka vitreus dekolmanı, retina yırtığı ve lattice dejenerasyonu değerlendirmesinde dilatasyon altında BIO ve skleral çökertme önerilmektedir [2].
Muayenenin kendisi ağrısızdır. Pupil genişletici damlalar uygulanırken hafif bir batma hissi olabilir. Skleral çökertme yapılırsa göz çevresinde hafif bir basınç hissi olur, ancak şiddetli ağrı yoktur.
BIO üç bileşenden oluşur: kafa bandı, aynalı binoküler lens ve ışık kaynağı.
İndirekt oftalmoskopinin optik prensibi şöyledir: Işık kaynağından gelen ışık pupillaya girer ve fundustan yansıyan ışık bir dışbükey lens (odaklama lensi) ile gözün önünde görüntü oluşturur. Bu görüntü muayene eden tarafından iki gözle izlenir.
Büyütme, «gözün kırma gücü ÷ odaklama lensinin kırma gücü» formülüyle hesaplanır. Örneğin +20D lens kullanıldığında 60÷20 = 3 kat büyütme olur. Diyoptri arttıkça büyütme azalır ve görüş alanı genişler.
Yaygın olarak kullanılan kondans lens aralığı +14D ile +30D arasındadır.
Düşük Diyoptri Lens
+14D ila +18D: Yüksek büyütme, dar alan. Arka kutbun detaylı incelenmesi için uygundur.
Standart Lens
+20D: 3x büyütme. Yetişkin BIO’da en yaygın kullanılan standart lenstir.
Yüksek Diyoptri Lens
+25D ila +30D: Düşük büyütme, geniş alan. Çocuklar, prematüre bebekler ve küçük pupilla vakalarında kullanım için uygundur.
Kondans lensin konumu gözlem kalitesini doğrudan etkiler. Çok yakın olursa periferik retinaya ışık ulaşmaz, çok uzak olursa periferden yansıyan ışık muayeneyi yapan kişiye ulaşmaz. Hastanın gözünden yaklaşık 5 cm uzaklık önerilen tutma mesafesidir.
Optik eksen ve her iki görme ekseni olmak üzere üç noktanın da pupillaya girmesiyle stereo görüş sağlanır. Görme hatları arasındaki mesafeyi daraltmak pupillaya girişi kolaylaştırır, genişletmek ise stereo görüşü artırır. Alçak retina dekolmanı sınırlarını veya makula ödemini değerlendirirken, hafifçe artırılmış stereo görüş ayarı faydalıdır.
Amaca göre aşağıdaki filtreler kullanılır.
Beyaz Işık
Filtresiz: Fundusun tamamını doğal renklerle görmek için kullanılır.
Sarı
Sarı filtre: Işık yoğunluğunu azaltır. Fotofobi şikayeti olan hastalarda kullanılır.
Kırmızısız
Kırmızısız filtre: Damarlar, kanamalar ve sinir lifi tabakası defektlerinin gözlemini iyileştirmede faydalıdır.
Mavi
Mavi filtre: İç limitan membran ve preretinal tabaka lezyonlarının gözlemi ile floresein anjiyografide kullanılır.
Fundusun periferine kadar gözlem yapabilmek için yeterli pupil dilatasyonu gereklidir. BIO’nun parlak ışığı pupili daraltma eğiliminde olduğundan, maksimum dilatasyon önemlidir.
Kullanılan dilate edici ilaçlar şunlardır:
Her iki ilacın kombinasyonu dilate edici etkiyi artırır. Dilatasyon sonrası etki süresi birkaç saattir ve bu süre boyunca kamaşma ve yakın görmede bulanıklık oluşur.
Standart adımlar aşağıda verilmiştir.
Sırtüstü pozisyonda muayene önerilmesinin nedenleri şunlardır:
Göz küresinin ön kısmının eğriliği en periferik alanların gözlemlenmesini engeller. Skleral depresyon, sklerayı dışarıdan çökerterek periferik retinayı görüş alanına getiren bir tekniktir.
Aletler: Skepens, O’Connor, Schocket çift uçlu, Josephberg-Besser, Flynn gibi çeşitli depresörler kullanılır.
Operasyon bölgesine göre yerleştirme şekli:
Skleral depresyonun özellikle önerildiği durumlar:
Skleral çökertme ile birlikte yapılan BIO, periferik retina yırtıklarının saptanmasında altın standart olarak kabul edilir. Temassız yarık lamba muayenesinde akut at nalı yırtıklarının yaklaşık %11’inin gözden kaçtığı bildirilmiştir ve en periferik bölgenin değerlendirilmesi için skleral çökertmeli BIO vazgeçilmezdir [3,5]. Son yıllarda ultra geniş açılı fundus görüntüleme (UWF) ile karşılaştırmalar da yapılmaktadır, ancak at nalı yırtıklarının yaklaşık yarısının UWF’de gözden kaçtığına dair raporlar mevcuttur ve UWF tek başına skleral çökertme muayenesinin tamamen yerini alamaz [4].
Ayrıca, skleral çökertme sırasında göz içi basıncının geçici olarak büyük ölçüde arttığı ve ayaktan yapılan rutin muayenelerde bile ortalama 65 mmHg’ye (maksimum 88 mmHg) ulaştığı bildirilmiştir. Oküler perfüzyonu etkileyebileceğinden, yüksek göz tansiyonu veya glokom vakalarında baskı süresi ve şiddetine dikkat edilmelidir [6].
Fundusun en periferik kısımlarına kadar yeterli gözlem için pupil dilatasyonu gereklidir. Dilatasyon sonrası birkaç saat süreyle kamaşma ve yakın bulanıklık devam eder, bu nedenle muayene günü araba kullanmaktan kaçınılması önerilir. Acil durumlarda veya ön lensli yarık lamba muayenesi ile kombinasyon gibi amaçlara bağlı olarak bazen dilatasyonsuz da yapılabilir.
Fotopsi veya uçuşan cisimler varlığında veya retina yırtığı/dekolmanı riski olan hastalarda özellikle önerilir. En periferik bölgenin (ora serrata yakını) değerlendirilmesi için çökertme zorunludur ve latis dejenerasyon kenarındaki yırtıklar bazen ancak çökertme ile belirgin hale gelir.
Avantajları:
Dezavantajları:
Tek gözlü ters görüntülü oftalmoskop ile çift gözlü ters görüntülü oftalmoskop arasındaki temel farklar gösterilmiştir.
| Özellik | Tek gözlü ters görüntülü | Çift gözlü ters görüntülü |
|---|---|---|
| Kullanım kolaylığı | Basit | Karmaşık |
| Üç boyutlu görüş | Mümkün değil | Mümkün |
| Skleral baskı | Uygun değil | Uygun |
Direkt ve indirekt oftalmoskop arasındaki temel farklılıklar gösterilmiştir.
| Özellik | Direkt oftalmoskop | İndirekt oftalmoskop |
|---|---|---|
| Büyütme | Yaklaşık 15 kat | 2-5 kat |
| Görüş alanı | Dar (8-10°) | Geniş |
| Periferik gözlem | Zor | Kolay |
BIO ve yarık lamba mikroskobu muayenesi (slit lamb muayenesi) farklı rollere sahiptir ve tamamlayıcı olarak kullanılır.
Klinik uygulamada standart yaklaşım, önce BIO ile fundus çizelgesi kaydı yapmak, ardından yarık lamba + Goldmann üç aynalı vb. ile retina ve vitreusun ayrıntılı incelemesini yapmaktır.
BIO kullanarak fundus çizimi (fundus çizelgesi kaydı) önemli bir klinik beceridir.
Fundus çizelgesi, başta retina dekolmanı olmak üzere fundus hastalıklarının yönetiminde vazgeçilmezdir ve “çizim yapılmadan retina dekolmanı ameliyatı, haritasız denize açılmaya benzer ve pervasızlıktır” denir. Skleral çökertme cerrahisinde çizimin kalitesi, cerrahi sonuçları, cerrahın beceri gelişimini ve ekibin hastalık durumunu paylaşmasını doğrudan etkiler.
Çizelge kağıdı: Schepens ve Tolentino tarafından tasarlanan retina dekolmanı çizelgesi yaygın olarak kullanılır. Genellikle üç eşmerkezli daire (ekvator, ora serrata, siliyer proseslerin arka kenarı) basılıdır.
Renk kodu (AAO önerisi): Retina bulgularını kaydetmek için 8 renk kullanılır.
Binoküler indirekt oftalmoskopi geniş görüş alanı ve stereoskopik gözlemde üstündür ve fundusun genel konum bilgisini kavramak için uygundur. Yarık lamba + ön lens, vitreus ve retina yapışıklıkları gibi detaylı gözlemde üstündür. İkisi tamamlayıcıdır ve standart akış, indirekt oftalmoskopi ile bir çizelge oluşturup ardından yarık lamba ile detaylı inceleme yapmaktır.
Fundus gözleminin tarihi 19. yüzyıla kadar uzanır.
Schepens sadece binoküler indirekt oftalmoskopu geliştirmekle kalmadı, aynı zamanda fundus çizelgesinin yaygınlaşmasına ve retina dekolmanı cerrahisinin sistemleştirilmesine de büyük katkı sağladı. Kendisine “Retina Dekolmanının Babası” da denir[1].