Thấu kính công suất thấp
+14D đến +18D: Độ phóng đại cao, trường nhìn hẹp. Thích hợp để quan sát chi tiết cực sau.

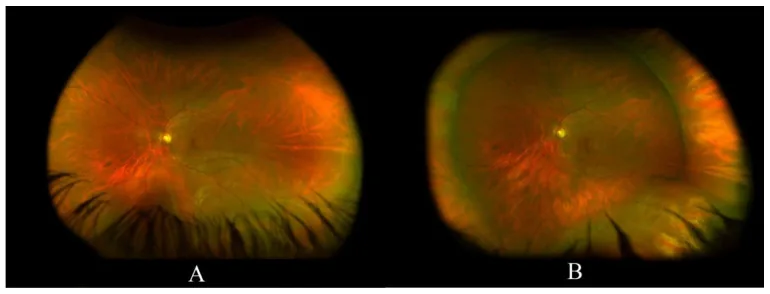
Khám soi đáy mắt (ophthalmoscopy) là phương pháp khám hàng ngày để quan sát đáy mắt, được chia thành soi đáy mắt trực tiếp và gián tiếp.
Soi đáy mắt trực tiếp cho hình ảnh thẳng đứng với độ phóng đại khoảng 15 lần. Trong khi đó, soi đáy mắt gián tiếp cho hình ảnh ngược với độ phóng đại thấp (2–5 lần), nhưng trường nhìn rộng và ưu việt trong quan sát võng mạc ngoại vi.
Khám soi đáy mắt gián tiếp hai mắt (BIO) thực hiện quan sát ba chiều (lập thể) đáy mắt bằng cách chiếu trục quang học và trục thị giác trái-phải vào đồng tử. Khác với soi đáy mắt gián tiếp một mắt, quan sát bằng cả hai mắt cho phép nhìn lập thể.
Các đặc điểm chính của BIO được trình bày dưới đây.
Hữu ích cho việc quan sát các bệnh lý đáy mắt nói chung, đặc biệt trong đánh giá ba chiều bong võng mạc, phù hoàng điểm và tân mạch võng mạc. Học viện Nhãn khoa Hoa Kỳ (AAO) trong Preferred Practice Pattern 2025 cũng khuyến nghị BIO với giãn đồng tử và ấn lõm củng mạc để đánh giá bong dịch kính sau cấp tính, rách võng mạc và thoái hóa dạng lưới [2].
Bản thân xét nghiệm không đau. Có thể có cảm giác hơi châm chích khi nhỏ thuốc giãn đồng tử. Khi thực hiện ấn lõm củng mạc, có thể có cảm giác áp lực nhẹ quanh mắt, nhưng không phải đau dữ dội.
BIO bao gồm ba thành phần: băng đeo đầu, kính hai mắt có gương và nguồn sáng.
Nguyên lý quang học của soi đáy mắt gián tiếp như sau: Ánh sáng từ nguồn đi vào đồng tử, và ánh sáng phản xạ từ đáy mắt được hội tụ bởi thấu kính lồi (thấu kính hội tụ) ở phía trước mắt. Người khám quan sát hình ảnh này bằng cả hai mắt.
Độ phóng đại được tính bằng “công suất khúc xạ của mắt ÷ công suất khúc xạ của thấu kính hội tụ”. Ví dụ, khi sử dụng thấu kính +20D, độ phóng đại là 60÷20 = 3 lần. Công suất càng cao, độ phóng đại càng thấp và trường nhìn càng rộng.
Phạm vi thấu kính hội tụ thường được sử dụng là +14D đến +30D.
Thấu kính công suất thấp
+14D đến +18D: Độ phóng đại cao, trường nhìn hẹp. Thích hợp để quan sát chi tiết cực sau.
Thấu kính tiêu chuẩn
+20D: Độ phóng đại 3 lần. Thấu kính tiêu chuẩn được sử dụng rộng rãi nhất trong BIO người lớn.
Thấu kính công suất cao
+25D đến +30D: Độ phóng đại thấp, trường nhìn rộng. Thích hợp sử dụng ở trẻ em, trẻ sinh non và các trường hợp đồng tử nhỏ.
Vị trí của thấu kính hội tụ ảnh hưởng trực tiếp đến chất lượng quan sát. Quá gần, ánh sáng không tới được võng mạc ngoại vi; quá xa, ánh sáng phản xạ từ ngoại vi không tới được người khám. Khoảng cách giữ khoảng 5 cm từ mắt bệnh nhân.
Thị giác lập thể đạt được bằng cách đưa trục quang học và cả hai trục thị giác vào đồng tử. Thu hẹp khoảng cách giữa các đường nhìn giúp dễ dàng đưa vào đồng tử, trong khi mở rộng nó tăng cường thị giác lập thể. Khi đánh giá ranh giới bong võng mạc thấp hoặc phù hoàng điểm, cài đặt với thị giác lập thể hơi tăng cường rất hữu ích.
Các bộ lọc sau được sử dụng tùy theo mục đích:
Ánh sáng trắng
Không có bộ lọc: Được sử dụng để có cái nhìn tổng quan về đáy mắt với màu sắc tự nhiên.
Vàng
Bộ lọc Vàng: Giảm cường độ ánh sáng. Dùng cho bệnh nhân sợ ánh sáng.
Không Đỏ
Bộ lọc Không Đỏ: Hữu ích để cải thiện quan sát mạch máu, xuất huyết và khuyết tật lớp sợi thần kinh.
Xanh Lam
Bộ lọc Xanh Lam: Dùng để quan sát tổn thương màng giới hạn trong và lớp trước võng mạc, và trong chụp mạch huỳnh quang.
Cần giãn đồng tử đủ để quan sát đến vùng ngoại vi đáy mắt. Vì ánh sáng chói của BIO có xu hướng làm co đồng tử, nên giãn đồng tử tối đa rất quan trọng.
Các thuốc giãn đồng tử được sử dụng như sau:
Kết hợp cả hai thuốc làm tăng hiệu quả giãn đồng tử. Thời gian tác dụng sau giãn đồng tử kéo dài vài giờ, trong thời gian đó gây chói và mờ thị lực nhìn gần.
Quy trình tiêu chuẩn được trình bày dưới đây.
Các lý do khuyến nghị thực hiện ở tư thế nằm ngửa như sau:
Độ cong của phần trước nhãn cầu cản trở việc quan sát vùng ngoại vi xa nhất. Ấn củng mạc (scleral depression) là kỹ thuật lõm củng mạc từ bên ngoài để kéo võng mạc ngoại vi vào trong trường quan sát.
Dụng cụ: Nhiều loại dụng cụ ấn khác nhau được sử dụng như Schepens, O’Connor, Schocket hai đầu, Josephberg-Besser, Flynn, v.v.
Cách đặt theo vùng:
Các tình huống đặc biệt khuyến nghị ấn củng mạc:
BIO kết hợp ấn củng mạc được coi là tiêu chuẩn vàng để phát hiện vết rách võng mạc ngoại vi. Có báo cáo rằng khoảng 11% vết rách hình móng ngựa cấp tính bị bỏ sót khi khám bằng đèn khe không tiếp xúc, do đó BIO với ấn củng mạc là không thể thiếu để đánh giá vùng ngoại vi cực đoan [3,5]. Gần đây, việc so sánh với chụp ảnh đáy mắt siêu rộng (UWF) cũng được tiến hành, nhưng có báo cáo rằng khoảng một nửa số vết rách hình móng ngựa bị bỏ sót trên UWF, và UWF đơn thuần không thể thay thế hoàn toàn khám ấn củng mạc [4].
Cần lưu ý rằng trong quá trình ấn củng mạc, áp lực nội nhãn tăng cao tạm thời đáng kể, và có báo cáo rằng ngay cả trong khám ngoại trú thông thường, áp lực trung bình đạt khoảng 65 mmHg (tối đa 88 mmHg). Vì có thể ảnh hưởng đến tưới máu mắt, cần chú ý đến thời gian và cường độ ấn ở các trường hợp tăng nhãn áp và glôcôm [6].
Để quan sát đầy đủ vùng ngoại vi võng mạc, cần phải làm giãn đồng tử. Sau khi giãn, tình trạng chói và mờ nhìn gần kéo dài vài giờ, do đó hướng dẫn bệnh nhân tránh lái xe ô tô trong ngày khám. Trong trường hợp cấp cứu hoặc kết hợp với khám đèn khe sử dụng kính tiếp xúc trước, có thể thực hiện không cần giãn đồng tử tùy theo mục đích.
Đặc biệt được khuyến cáo ở bệnh nhân có triệu chứng chớp sáng hoặc ruồi bay, hoặc có nguy cơ rách hoặc bong võng mạc. Ấn củng mạc là cần thiết để đánh giá vùng ngoại vi cực đoan (gần ora serrata), và vết rách ở rìa thoái hóa dạng lưới có thể chỉ rõ ràng khi ấn.
Ưu điểm:
Nhược điểm:
Dưới đây là những khác biệt chính giữa kính soi đáy mắt một mắt và hai mắt.
| Mục | Kính soi đáy mắt một mắt | Kính soi đáy mắt hai mắt |
|---|---|---|
| Tính dễ sử dụng | Đơn giản | Phức tạp |
| Thị giác lập thể | Không thể | Có thể |
| Ấn củng mạc | Không phù hợp | Phù hợp |
Trình bày sự khác biệt chính giữa kính soi đáy mắt trực tiếp và gián tiếp.
| Mục | Kính soi đáy mắt trực tiếp | Kính soi đáy mắt gián tiếp |
|---|---|---|
| Độ phóng đại | Khoảng 15 lần | 2-5 lần |
| Trường nhìn | Hẹp (8-10°) | Rộng |
| Quan sát ngoại vi | Khó | Dễ |
BIO và khám đèn khe có vai trò khác nhau và được sử dụng bổ sung cho nhau.
Trong thực hành lâm sàng, quy trình tiêu chuẩn là thực hiện ghi biểu đồ đáy mắt bằng BIO trước, sau đó khám chi tiết võng mạc và dịch kính bằng đèn khe và kính Goldmann ba gương.
Vẽ phác thảo đáy mắt (ghi biểu đồ đáy mắt) bằng BIO là một kỹ năng lâm sàng quan trọng.
Biểu đồ đáy mắt rất cần thiết để quản lý các bệnh đáy mắt, đặc biệt là bong võng mạc, và người ta nói rằng “phẫu thuật bong võng mạc mà không có phác thảo cũng liều lĩnh như đi biển không có bản đồ”. Trong phẫu thuật độn củng mạc, chất lượng phác thảo liên quan trực tiếp đến kết quả phẫu thuật, nâng cao kỹ năng của phẫu thuật viên và chia sẻ tình trạng bệnh của nhóm.
Giấy biểu đồ: Biểu đồ bong võng mạc do Schepens và Tolentino thiết kế được sử dụng rộng rãi. Thường có ba vòng tròn đồng tâm (xích đạo, ora serrata, bờ sau của thể mi) được in sẵn.
Mã màu (AAO khuyến nghị): 8 màu được sử dụng để ghi lại các phát hiện võng mạc.
Kính soi đáy mắt hai mắt ưu việt về trường nhìn rộng và quan sát lập thể, phù hợp để xác định vị trí tổng thể của đáy mắt. Đèn khe với kính tiền cự tốt hơn cho quan sát chi tiết như dính dịch kính-võng mạc. Cả hai bổ sung cho nhau, quy trình tiêu chuẩn là tạo biểu đồ đáy mắt bằng kính soi đáy mắt hai mắt sau đó khám chi tiết bằng đèn khe.
Lịch sử quan sát đáy mắt bắt nguồn từ thế kỷ 19.
Schepens không chỉ phát triển kính soi đáy mắt hai mắt gián tiếp mà còn đóng góp to lớn vào việc phổ biến biểu đồ đáy mắt và hệ thống hóa phẫu thuật bong võng mạc. Ông thường được gọi là “Cha đẻ của Bong võng mạc” [1].