Lente a bassa potenza
+14D a +18D : alto ingrandimento, campo visivo stretto. Adatto per l’osservazione dettagliata del polo posteriore.

L’oftalmoscopia è un metodo di esame di routine per osservare il fondo oculare e si divide in oftalmoscopia diretta e indiretta.
L’oftalmoscopia diretta fornisce un’immagine diritta con un ingrandimento di circa 15 volte. L’oftalmoscopia indiretta, invece, fornisce un’immagine invertita a basso ingrandimento (2-5 volte), ma ha un campo visivo ampio ed è eccellente per l’osservazione della retina periferica.
L’oftalmoscopia binoculare indiretta (BIO) proietta l’asse luminoso e gli assi visivi sinistro e destro nella pupilla, consentendo un’osservazione tridimensionale (stereoscopica) del fondo oculare. A differenza dell’oftalmoscopia indiretta monoculare, si osserva con entrambi gli occhi, quindi è possibile la visione stereoscopica.
Le principali caratteristiche della BIO sono elencate di seguito.
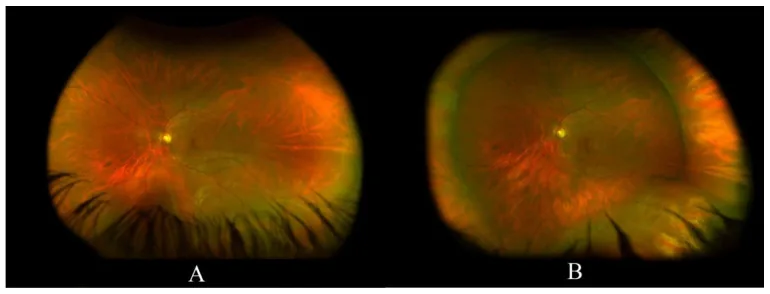
Utile per l’osservazione generale delle patologie del fondo oculare, è particolarmente efficace nella valutazione stereoscopica del distacco di retina, dell’edema maculare e della neovascolarizzazione retinica. Il Preferred Practice Pattern 2025 dell’American Academy of Ophthalmology (AAO) raccomanda anche la BIO con dilatazione pupillare e indentazione sclerale per la valutazione del distacco posteriore del vitreo acuto, delle lacerazioni retiniche e della degenerazione a palizzata[2].
L’esame in sé non è doloroso. L’instillazione delle gocce per dilatare la pupilla può causare una lieve sensazione di bruciore. L’indentazione sclerale può provocare una leggera sensazione di pressione intorno all’occhio, ma non un dolore intenso.
La BIO è composta da tre elementi: una fascia per la testa, un binocolo con specchi e una sorgente luminosa.
Il principio ottico dell’oftalmoscopia indiretta è il seguente: la luce dalla sorgente entra attraverso la pupilla e la luce riflessa dal fondo oculare forma un’immagine davanti all’occhio mediante una lente convessa (lente condensatrice). L’esaminatore osserva questa immagine con entrambi gli occhi.
L’ingrandimento è calcolato come «potere refrattivo dell’occhio ÷ potere refrattivo della lente condensatrice». Ad esempio, con una lente da +20 D, l’ingrandimento è 60÷20 = 3×. Maggiore è la dioptria, minore è l’ingrandimento e più ampio è il campo visivo.
L’intervallo di lenti condensatrici comunemente utilizzato è da +14D a +30D.
Lente a bassa potenza
+14D a +18D : alto ingrandimento, campo visivo stretto. Adatto per l’osservazione dettagliata del polo posteriore.
Lente standard
+20D : ingrandimento 3x. La lente standard più utilizzata nella BIO negli adulti.
Lente ad alta potenza
+25D a +30D : basso ingrandimento, ampio campo visivo. Adatto per bambini, prematuri e casi di pupilla piccola.
La posizione della lente condensatrice influisce direttamente sulla qualità dell’osservazione. Troppo vicina, l’illuminazione non raggiunge la retina periferica; troppo lontana, la luce riflessa dalla periferia non raggiunge l’esaminatore. La distanza di mantenimento consigliata è di circa 5 cm dall’occhio del paziente.
La stereoscopia si ottiene inserendo l’asse ottico e i due assi visivi tutti e tre nella pupilla. Restringere la distanza interpupillare facilita l’inserimento nella pupilla, mentre allargarla aumenta la stereoscopia. Una regolazione leggermente aumentata della stereoscopia è utile per valutare i bordi di un distacco di retina basso o l’edema maculare.
Utilizzare i seguenti filtri in base allo scopo.
Luce bianca
Senza filtro : utilizzato per visualizzare l’intero fondo oculare con colori naturali.
Giallo
Filtro giallo : riduce l’intensità luminosa. Utilizzato in pazienti che lamentano fotofobia.
Rosso-libero
Filtro rosso-libero : utile per migliorare l’osservazione di vasi, emorragie e difetti dello strato delle fibre nervose.
Blu
Filtro blu : utilizzato per l’osservazione di lesioni della membrana limitante interna e degli strati preretinici, e nell’angiografia con fluoresceina.
Per osservare fino alla periferia del fondo oculare è necessaria una sufficiente dilatazione pupillare. La luce intensa del BIO tende a contrarre la pupilla, quindi è importante una midriasi massimale.
I farmaci midriatici utilizzati sono i seguenti:
La combinazione di entrambi i farmaci potenzia l’effetto midriatico. La durata dell’effetto dopo la dilatazione è di diverse ore, durante le quali si verificano abbagliamento e offuscamento della visione da vicino.
La procedura standard è descritta di seguito.
I motivi per cui si raccomanda l’esecuzione in posizione supina sono i seguenti:
La curvatura della parte anteriore dell’occhio impedisce l’osservazione della periferia estrema. L’indentazione sclerale (scleral depression) è una tecnica che consiste nell’infossare la sclera dall’esterno per portare la retina periferica nel campo visivo.
Strumenti: Vengono utilizzati vari indentatori, come Schepens, O’Connor, Schocket a doppia estremità, Josephberg-Besser, Flynn, ecc.
Applicazione in base alla sede di intervento:
Situazioni in cui l’indentazione sclerale è particolarmente raccomandata:
L’oftalmoscopia binoculare indiretta (BIO) con indentazione sclerale è considerata il gold standard per la rilevazione di rotture retiniche periferiche. Secondo alcuni studi, circa l’11% delle rotture acute a ferro di cavallo viene perso all’esame con lampada a fessura senza contatto, rendendo la BIO con indentazione sclerale indispensabile per la valutazione della periferia estrema [3,5]. Negli ultimi anni sono stati effettuati confronti con l’imaging del fundus a grandissimo angolo (UWF), ma alcuni studi riportano che circa la metà delle rotture a ferro di cavallo viene persa con UWF, e la sola UWF non può sostituire completamente l’esame con indentazione sclerale [4].
È stato dimostrato che la pressione intraoculare aumenta in modo transitorio e significativo durante l’indentazione sclerale, raggiungendo in media circa 65 mmHg (massimo 88 mmHg) anche durante esami ambulatoriali di routine. Ciò può influenzare la perfusione oculare, pertanto nei pazienti con ipertensione oculare o glaucoma è necessario prestare attenzione alla durata e all’intensità della compressione [6].
Per osservare adeguatamente la periferia retinica è necessaria la dilatazione pupillare. Dopo la dilatazione, l’abbagliamento e l’offuscamento della visione da vicino persistono per diverse ore, pertanto si consiglia al paziente di evitare di guidare il giorno dell’esame. In caso di emergenza o in combinazione con un esame alla lampada a fessura con lente di preposizione, a seconda dello scopo, l’esame può talvolta essere eseguito senza dilatazione.
È particolarmente raccomandata in caso di fotopsia o miodesopsie, o in pazienti a rischio di rottura o distacco di retina. L’indentazione è essenziale per la valutazione della periferia estrema (vicino all’ora serrata) e le rotture al margine di una degenerazione a lattice talvolta diventano evidenti solo con la compressione.
Vantaggi:
Svantaggi:
Vengono mostrate le principali differenze tra l’oftalmoscopio monoculare indiretto e l’oftalmoscopio binoculare indiretto.
| Elemento | Oftalmoscopio monoculare indiretto | Oftalmoscopio binoculare indiretto |
|---|---|---|
| Maneggevolezza | Semplice | Complessa |
| Visione stereoscopica | No | Sì |
| Indentazione sclerale | Non adatto | Adatto |
Vengono mostrate le principali differenze tra oftalmoscopio diretto e indiretto.
| Parametro | Oftalmoscopio diretto | Oftalmoscopio indiretto |
|---|---|---|
| Ingrandimento | Circa 15× | 2–5× |
| Campo visivo | Ristretto (8–10°) | Ampio |
| Osservazione periferica | Difficile | Facile |
L’oftalmoscopia binoculare indiretta (BIO) e l’esame con lampada a fessura hanno ruoli diversi e vengono utilizzati in modo complementare.
Nella pratica clinica, la procedura standard prevede prima la creazione di un diagramma del fondo oculare tramite BIO, seguita da un esame dettagliato di retina e vitreo con lampada a fessura e lente a tre specchi di Goldmann.
Il disegno del fondo oculare (diagramma del fondo) tramite BIO è un’importante abilità clinica.
Il diagramma del fondo oculare è indispensabile per la gestione delle malattie del fondo, in particolare il distacco di retina. Si dice che “operare un distacco di retina senza diagramma è come navigare senza mappa, è avventato”. Nella chirurgia del cerchiaggio sclerale, la qualità del diagramma influisce direttamente sui risultati chirurgici, sul miglioramento delle competenze del chirurgo e sulla condivisione della patologia nel team.
Carta per diagramma : Il diagramma per distacco di retina ideato da Schepens e Tolentino è ampiamente utilizzato. Di solito presenta tre cerchi concentrici (equatore, ora serrata, bordo posteriore dei processi ciliari).
Codice colore (raccomandato dall’AAO) : Utilizzo di 8 colori per registrare i reperti del fondo oculare.
L’oftalmoscopio binoculare indiretto offre un ampio campo visivo e un’osservazione stereoscopica eccellente, adatto per comprendere la posizione complessiva del fondo oculare. La lampada a fessura con lente pre-corneale eccelle nell’osservazione dettagliata di aderenze tra vitreo e retina. I due sono complementari; la procedura standard prevede la creazione di un grafico del fondo con l’oftalmoscopio indiretto, seguita da un esame dettagliato con la lampada a fessura.
La storia dell’osservazione del fondo oculare risale al XIX secolo.
Schepens non solo sviluppò l’oftalmoscopio binoculare indiretto, ma contribuì enormemente alla diffusione dei grafici del fondo oculare e alla sistematizzazione della chirurgia del distacco di retina. È chiamato il ‘padre del distacco di retina’[1].