عدسة منخفضة القوة
+14D إلى +18D: تكبير عالٍ، مجال رؤية ضيق. مناسبة لفحص القطب الخلفي بالتفصيل.

فحص قاع العين (ophthalmoscopy) هو طريقة فحص يومية لرؤية قاع العين، وينقسم إلى منظار العين المباشر وغير المباشر.
منظار العين المباشر يعطي صورة معتدلة ومكبرة حوالي 15 مرة. بينما منظار العين غير المباشر يعطي صورة مقلوبة بتكبير أقل (2-5 مرات)، لكن مجال الرؤية أوسع ويتميز برؤية الشبكية المحيطية.
فحص منظار العين الثنائي غير المباشر (BIO) يحقق رؤية ثلاثية الأبعاد (مجسمة) لقاع العين من خلال إسقاط المحور البصري والمحورين البصريين الأيمن والأيسر في حدقة العين. على عكس منظار العين الأحادي غير المباشر، فإن الرؤية بالعينين تتيح الرؤية المجسمة.
فيما يلي الميزات الرئيسية لـ BIO:
مفيد لفحص أمراض قاع العين بشكل عام، وخاصة في التقييم ثلاثي الأبعاد لانفصال الشبكية، وذمة البقعة الصفراء، والأوعية الدموية الجديدة في الشبكية. توصي الأكاديمية الأمريكية لطب العيون (AAO) في نمط الممارسة المفضل لعام 2025 باستخدام BIO مع توسيع حدقة العين وضغط الصلبة لتقييم انفصال الجسم الزجاجي الخلفي الحاد، وتمزق الشبكية، والتنكس الشبكي [2].
الفحص نفسه غير مؤلم. قد يكون هناك إحساس طفيف بالوخز عند وضع قطرات توسيع حدقة العين. عند إجراء ضغط الصلبة، قد يكون هناك شعور خفيف بالضغط حول العين، لكنه ليس ألمًا شديدًا.
يتكون BIO من ثلاثة عناصر: عصابة الرأس، وعدسة المنظار ثنائي العينين مع المرايا، ومصدر الضوء.
المبدأ البصري لمنظار قاع العين غير المباشر هو كما يلي: يدخل الضوء من المصدر إلى حدقة العين، ويتم تركيز الضوء المنعكس من قاع العين بواسطة عدسة محدبة (عدسة مجمعة) أمام العين. يلاحظ الفاحص هذه الصورة بكلتا العينين.
يتم حساب التكبير بواسطة “قوة انكسار العين ÷ قوة انكسار العدسة المجمعة”. على سبيل المثال، عند استخدام عدسة +20D، يكون التكبير 60÷20 = 3 مرات. كلما زادت القوة، انخفض التكبير واتسع مجال الرؤية.
نطاق عدسات التجميع المستخدمة بشكل شائع هو +14D إلى +30D.
عدسة منخفضة القوة
+14D إلى +18D: تكبير عالٍ، مجال رؤية ضيق. مناسبة لفحص القطب الخلفي بالتفصيل.
عدسة قياسية
+20D: تكبير 3 مرات. العدسة القياسية الأكثر استخدامًا في تنظير قاع العين غير المباشر للبالغين.
عدسة عالية القوة
+25D إلى +30D: تكبير منخفض، مجال رؤية واسع. مناسبة للاستخدام في الأطفال والخدج وحالات صغر حدقة العين.
موضع عدسة التجميع يؤثر مباشرة على جودة المراقبة. إذا كانت قريبة جدًا، لا يصل الضوء إلى شبكية العين المحيطية؛ وإذا كانت بعيدة جدًا، لا يصل الضوء المنعكس من المحيط إلى الفاحص. مسافة الاحتفاظ التقريبية حوالي 5 سم من عين المريض.
تتحقق الرؤية المجسمة بإدخال المحور البصري والمحورين البصريين الأيمن والأيسر جميعًا في حدقة العين. تضييق المسافة بين خطي الرؤية يسهل الإدخال في حدقة العين، بينما توسيعها يعزز الرؤية المجسمة. عند تقييم حدود انفصال الشبكية المنخفض أو وذمة البقعة الصفراء، يكون الإعداد مع تعزيز طفيف للرؤية المجسمة مفيدًا.
يتم استخدام المرشحات التالية حسب الغرض:
ضوء أبيض
بدون مرشح: يستخدم للحصول على نظرة عامة على قاع العين بألوان طبيعية.
أصفر
المرشح الأصفر: يقلل شدة الضوء. يُستخدم للمرضى الذين يعانون من رهاب الضوء.
خالٍ من الأحمر
المرشح الخالي من الأحمر: مفيد لتحسين رؤية الأوعية الدموية والنزيف وعيوب طبقة الألياف العصبية.
أزرق
المرشح الأزرق: يُستخدم لفحص آفات الغشاء الداخلي والطبقة أمام الشبكية، وفي تصوير الأوعية بالفلوريسئين.
يلزم توسيع كافٍ لحدقة العين لفحص محيط قاع العين. نظرًا لأن الضوء الساطع لـ BIO يميل إلى انقباض حدقة العين، فإن التوسيع الأقصى مهم.
أدوية توسيع حدقة العين المستخدمة هي كما يلي:
يؤدي الجمع بين العقارين إلى تعزيز تأثير توسيع حدقة العين. يستمر التأثير لعدة ساعات بعد التوسيع، مما يسبب الوهج وعدم وضوح الرؤية القريبة.
فيما يلي الإجراء القياسي.
الأسباب التي تجعل إجراء الفحص في وضع الاستلقاء موصى به هي كما يلي:
انحناء الجزء الأمامي من العين يعيق ملاحظة الأجزاء الطرفية. ضغط الصلبة (scleral depression) هو تقنية يتم فيها غؤور الصلبة من الخارج لسحب شبكية الطرفية إلى مجال الرؤية.
الأدوات: تُستخدم أنواع مختلفة من أدوات الضغط مثل Schepens, O’Connor, Schocket ثنائي الرأس, Josephberg-Besser, Flynn وغيرها.
طريقة التطبيق حسب المنطقة:
الحالات التي يُوصى فيها بشكل خاص بضغط الصلبة:
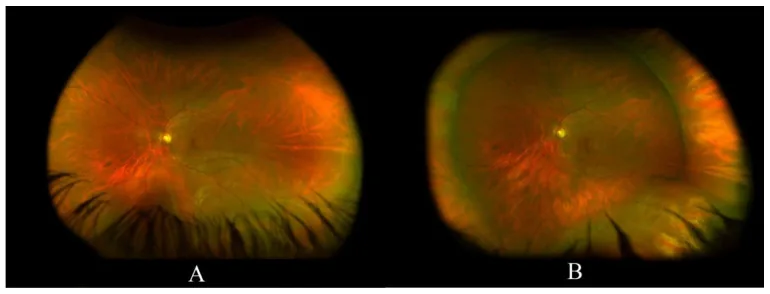
يُعتبر الفحص بالمنظار غير المباشر مع الضغط على الصلبة المعيار الذهبي لكشف تمزقات الشبكية الطرفية. تشير التقارير إلى أن حوالي 11% من التمزقات الحادة على شكل حدوة حصان قد تُفقد عند الفحص بالمصباح الشقي غير التلامسي، مما يجعل الفحص بالمنظار غير المباشر مع الضغط على الصلبة ضروريًا لتقييم الأطراف القصوى [3,5]. في السنوات الأخيرة، تمت مقارنته مع التصوير الفوتوغرافي فائق الاتساع للقاع، ولكن تشير بعض التقارير إلى أن حوالي نصف تمزقات حدوة الحصان تُفقد بواسطة التصوير فائق الاتساع، وبالتالي لا يمكن للتصوير فائق الاتساع وحده أن يحل محل فحص الضغط على الصلبة تمامًا [4].
تجدر الإشارة إلى أن الضغط على الصلبة يسبب ارتفاعًا مؤقتًا كبيرًا في الضغط داخل العين، وقد أظهرت التقارير أنه حتى في الفحوصات الروتينية الخارجية، يصل متوسط الضغط إلى حوالي 65 مم زئبق (بحد أقصى 88 مم زئبق). نظرًا لاحتمال تأثيره على تروية العين، يجب مراعاة وقت وشدة الضغط في حالات ارتفاع ضغط العين والزرق [6].
لتقييم الأطراف القصوى للقاع بشكل كافٍ، يلزم توسيع حدقة العين. بعد التوسيع، يستمر الوهج وعدم وضوح الرؤية القريبة لعدة ساعات، لذا يُنصح المريض بتجنب قيادة السيارة في يوم الفحص. في حالات الطوارئ أو عند استخدام عدسة أمامية مع فحص المصباح الشقي، قد يتم الفحص دون توسيع حدقة العين حسب الغرض.
يوصى به بشكل خاص للمرضى الذين يعانون من وميض ضوئي أو عوائم، أو المعرضين لخطر تمزق الشبكية أو انفصالها. الضغط ضروري لتقييم الأطراف القصوى (بالقرب من المسنن)، وقد تظهر التمزقات على حافة التنكس الشبكي لأول مرة عند الضغط.
المزايا:
العيوب:
فيما يلي الاختلافات الرئيسية بين منظار العين أحادي العين ومنظار العين ثنائي العين.
| العنصر | منظار العين أحادي العين | منظار العين ثنائي العين |
|---|---|---|
| سهولة الاستخدام | بسيط | معقد |
| الرؤية المجسمة | غير ممكن | ممكن |
| ضغط الصلبة | غير مناسب | مناسب |
يوضح الجدول الاختلافات الرئيسية بين منظار العين المباشر وغير المباشر.
| العنصر | منظار العين المباشر | منظار العين غير المباشر |
|---|---|---|
| التكبير | حوالي 15 مرة | 2-5 مرات |
| مجال الرؤية | ضيق (8-10°) | واسع |
| فحص المحيط | صعب | سهل |
يلعب كل من BIO وفحص المصباح الشقي أدوارًا مختلفة ويستخدمان بشكل تكميلي.
في الممارسة السريرية، الإجراء القياسي هو البدء بتسجيل مخطط قاع العين باستخدام BIO، ثم إجراء فحص دقيق للشبكية والجسم الزجاجي باستخدام المصباح الشقي وعدسة غولدمان ثلاثية المرايا.
يعد رسم قاع العين (تسجيل مخطط قاع العين) باستخدام BIO مهارة سريرية مهمة.
مخطط قاع العين ضروري لإدارة أمراض قاع العين، خاصة انفصال الشبكية، ويُقال إن “جراحة انفصال الشبكية دون رسم هي مثل الإبحار بدون خريطة، وهي متهورة”. في جراحة ربط الصلبة، ترتبط جودة الرسم ارتباطًا مباشرًا بنتائج الجراحة وتحسين مهارات الجراح ومشاركة حالة الفريق.
ورقة المخطط: يُستخدم مخطط انفصال الشبكية الذي صممه Schepens وTolentino على نطاق واسع. عادةً ما تكون مطبوعة عليها ثلاث دوائر متحدة المركز (خط الاستواء، الحافة المسننة، الحافة الخلفية للجسم الهدبي).
رمز الألوان (موصى به من AAO): تُستخدم 8 ألوان لتسجيل نتائج الشبكية.
منظار العين الثنائي يتميز بمجال رؤية واسع ورؤية مجسمة، وهو مناسب لتحديد الموقع العام لقاع العين. أما المصباح الشقي مع العدسة الأمامية فهو أفضل للفحص التفصيلي مثل التصاق الجسم الزجاجي بالشبكية. الاثنان متكاملان، والإجراء القياسي هو إنشاء مخطط قاع العين بمنظار العين الثنائي ثم إجراء الفحص التفصيلي بالمصباح الشقي.
يعود تاريخ فحص قاع العين إلى القرن التاسع عشر.
لم يقتصر دور شيبينز على تطوير منظار العين الثنائي غير المباشر، بل ساهم أيضًا في نشر مخطط قاع العين وتنظيم جراحة انفصال الشبكية. يُطلق عليه أحيانًا “أب جراحة انفصال الشبكية” [1].