Lensa Kekuatan Rendah
+14D hingga +18D: Perbesaran tinggi, lapang pandang sempit. Cocok untuk pengamatan detail kutub posterior.

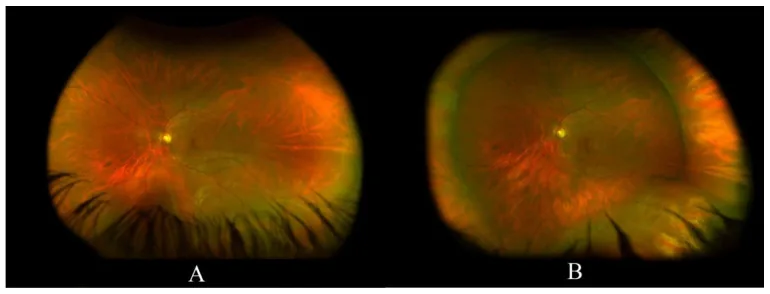
Pemeriksaan oftalmoskopi adalah metode pemeriksaan rutin untuk mengamati fundus, dan dibagi menjadi oftalmoskopi langsung dan tidak langsung.
Oftalmoskop langsung memberikan gambar tegak dengan perbesaran sekitar 15 kali. Sementara itu, oftalmoskop tidak langsung memberikan gambar terbalik dengan perbesaran rendah (2–5 kali), tetapi bidang pandang lebih luas dan unggul dalam mengamati retina perifer.
Pemeriksaan oftalmoskopi binokular tidak langsung (BIO) mewujudkan pengamatan tiga dimensi (stereoskopis) fundus dengan memproyeksikan sumbu optik dan sumbu visual kiri-kanan ke dalam pupil. Berbeda dengan oftalmoskop monokular tidak langsung, pengamatan dengan kedua mata memungkinkan penglihatan stereoskopis.
Berikut adalah fitur utama BIO:
Berguna untuk pengamatan penyakit fundus secara umum, terutama dalam evaluasi tiga dimensi ablasi retina, edema makula, dan neovaskularisasi retina. American Academy of Ophthalmology (AAO) dalam Preferred Practice Pattern 2025 juga merekomendasikan BIO dengan dilatasi pupil dan penekanan sklera untuk evaluasi ablasi vitreus posterior akut, robekan retina, dan degenerasi lattice [2].
Pemeriksaan itu sendiri tidak terasa sakit. Mungkin ada sedikit sensasi perih saat meneteskan obat tetes untuk dilatasi pupil. Saat melakukan penekanan sklera, mungkin ada sedikit rasa tekanan di sekitar mata, tetapi bukan rasa sakit yang hebat.
BIO terdiri dari tiga elemen: headband, lensa binokular dengan cermin, dan sumber cahaya.
Prinsip optik oftalmoskopi tidak langsung adalah sebagai berikut: Cahaya dari sumber masuk ke pupil, dan cahaya pantul dari fundus difokuskan oleh lensa cembung (lensa kondensor) di depan mata. Pemeriksa mengamati gambar ini dengan kedua mata.
Perbesaran dihitung dengan “kekuatan refraksi mata ÷ kekuatan refraksi lensa kondensor”. Misalnya, saat menggunakan lensa +20D, perbesaran adalah 60÷20 = 3 kali. Semakin tinggi kekuatan, semakin rendah perbesaran dan semakin luas bidang pandang.
Rentang lensa kondensor yang umum digunakan adalah +14D hingga +30D.
Lensa Kekuatan Rendah
+14D hingga +18D: Perbesaran tinggi, lapang pandang sempit. Cocok untuk pengamatan detail kutub posterior.
Lensa Standar
+20D: Perbesaran 3x. Lensa standar yang paling banyak digunakan pada BIO dewasa.
Lensa Kekuatan Tinggi
+25D hingga +30D: Perbesaran rendah, lapang pandang luas. Cocok untuk penggunaan pada anak-anak, bayi prematur, dan kasus pupil kecil.
Posisi lensa kondensor secara langsung mempengaruhi kualitas pengamatan. Terlalu dekat, cahaya tidak mencapai retina perifer; terlalu jauh, cahaya pantul dari perifer tidak mencapai pemeriksa. Jarak pegangan sekitar 5 cm dari mata pasien.
Stereopsis tercapai dengan memasukkan sumbu optik dan kedua sumbu visual ke dalam pupil. Menyempitkan jarak antar garis pandang memudahkan pemasukan ke dalam pupil, sedangkan melebarkannya meningkatkan stereopsis. Saat mengevaluasi batas ablasi retina rendah atau edema makula, pengaturan dengan stereopsis yang sedikit ditingkatkan berguna.
Filter berikut digunakan sesuai tujuan:
Cahaya Putih
Tanpa filter: Digunakan untuk mendapatkan gambaran keseluruhan fundus dengan warna alami.
Kuning
Filter Kuning: Mengurangi intensitas cahaya. Digunakan pada pasien yang mengeluh silau.
Bebas Merah
Filter Bebas Merah: Berguna untuk meningkatkan pengamatan pembuluh darah, perdarahan, dan defek lapisan serabut saraf.
Biru
Filter Biru: Digunakan untuk mengamati lesi membran limitans interna dan lapisan preretina, serta pada angiografi fluorescein.
Diperlukan midriasis yang cukup untuk mengamati hingga perifer fundus. Karena cahaya terang BIO cenderung mengerutkan pupil, midriasis maksimal sangat penting.
Obat midriatik yang digunakan adalah sebagai berikut:
Kombinasi kedua obat meningkatkan efek midriasis. Durasi efek setelah midriasis adalah beberapa jam, selama itu timbul silau dan penglihatan dekat kabur.
Prosedur standar ditunjukkan di bawah ini.
Alasan mengapa pemeriksaan dalam posisi terlentang direkomendasikan adalah sebagai berikut:
Kelengkungan bagian depan bola mata menghalangi pengamatan bagian perifer paling tepi. Depresi sklera (scleral depression) adalah teknik menekan sklera dari luar untuk menarik retina perifer ke dalam lapang pandang.
Instrumen: Berbagai jenis depresor digunakan seperti Schepens, O’Connor, Schocket dua ujung, Josephberg-Besser, Flynn, dll.
Cara aplikasi berdasarkan area:
Situasi di mana depresi sklera sangat direkomendasikan:
BIO dengan sklera depresi merupakan standar emas untuk mendeteksi robekan retina perifer. Dilaporkan bahwa sekitar 11% robekan tapal kuda akut terlewatkan pada pemeriksaan slit-lamp non-kontak, sehingga BIO dengan sklera depresi sangat penting untuk evaluasi perifer ekstrem [3,5]. Akhir-akhir ini, perbandingan dengan fotografi fundus ultra-widefield (UWF) juga dilakukan, namun dilaporkan bahwa sekitar setengah dari robekan tapal kuda terlewatkan pada UWF, sehingga UWF saja tidak dapat sepenuhnya menggantikan pemeriksaan sklera depresi [4].
Perlu dicatat bahwa selama sklera depresi, tekanan intraokular meningkat secara signifikan untuk sementara, dan dilaporkan bahwa bahkan pada pemeriksaan rutin rawat jalan, tekanan rata-rata mencapai sekitar 65 mmHg (maksimum 88 mmHg). Karena dapat mempengaruhi perfusi okular, perhatikan durasi dan kekuatan tekanan pada kasus hipertensi okular dan glaukoma [6].
Untuk mengamati perifer retina secara memadai, diperlukan dilatasi pupil. Setelah dilatasi, silau dan penglihatan dekat kabur berlangsung selama beberapa jam, sehingga pasien disarankan untuk tidak mengemudi mobil pada hari pemeriksaan. Dalam keadaan darurat atau kombinasi dengan pemeriksaan slit-lamp menggunakan lensa depan, mungkin dilakukan tanpa dilatasi tergantung tujuannya.
Sangat direkomendasikan pada pasien dengan fotopsia atau floaters, atau yang berisiko tinggi mengalami robekan atau ablasi retina. Depresi sangat penting untuk evaluasi perifer ekstrem (dekat ora serrata), dan robekan di tepi degenerasi lattice mungkin baru terlihat jelas dengan depresi.
Keuntungan:
Kekurangan:
Berikut adalah perbedaan utama antara oftalmoskop monokular dan binokular.
| Item | Oftalmoskop monokular | Oftalmoskop binokular |
|---|---|---|
| Kemudahan penggunaan | Sederhana | Rumit |
| Penglihatan stereoskopis | Tidak dapat | Dapat |
| Tekanan sklera | Tidak cocok | Cocok |
Menunjukkan perbedaan utama antara oftalmoskop langsung dan tidak langsung.
| Item | Oftalmoskop langsung | Oftalmoskop tidak langsung |
|---|---|---|
| Perbesaran | Sekitar 15 kali | 2-5 kali |
| Lapang pandang | Sempit (8-10°) | Luas |
| Pengamatan perifer | Sulit | Mudah |
BIO dan pemeriksaan slit-lamp memiliki peran yang berbeda dan digunakan secara komplementer.
Dalam praktik klinis, prosedur standar adalah mendahulukan pencatatan bagan fundus dengan BIO, kemudian dilanjutkan dengan pemeriksaan detail retina dan vitreus menggunakan slit-lamp dan lensa Goldmann tiga cermin.
Sketsa fundus (pencatatan bagan fundus) menggunakan BIO adalah keterampilan klinis yang penting.
Bagan fundus sangat penting untuk manajemen penyakit fundus, terutama ablasi retina, dan dikatakan bahwa “operasi ablasi retina tanpa sketsa sama cerobohnya dengan berlayar tanpa peta”. Dalam operasi buckling sklera, kualitas sketsa berhubungan langsung dengan hasil operasi, peningkatan keterampilan operator, dan berbagi kondisi tim.
Kertas bagan: Bagan ablasi retina yang dirancang oleh Schepens dan Tolentino banyak digunakan. Biasanya dicetak dengan tiga lingkaran konsentris (ekuator, ora serrata, tepi posterior prosesus siliaris).
Kode warna (rekomendasi AAO): 8 warna digunakan untuk mencatat temuan retina.
Oftalmoskop binokular unggul dalam bidang pandang luas dan pengamatan stereoskopis, cocok untuk menentukan posisi keseluruhan fundus. Slit lamp dengan lensa depan lebih baik untuk pengamatan detail seperti perlengketan vitreus-retina. Keduanya saling melengkapi, dan prosedur standar adalah membuat bagan fundus dengan oftalmoskop binokular kemudian melakukan pemeriksaan detail dengan slit lamp.
Sejarah observasi fundus dimulai pada abad ke-19.
Schepens tidak hanya mengembangkan oftalmoskop binokular tidak langsung, tetapi juga berkontribusi besar dalam penyebaran bagan fundus dan sistematisasi operasi ablasi retina. Ia sering disebut “Bapak Ablasi Retina” [1].