Lente de baja potencia
+14D a +18D: Alto aumento, campo estrecho. Adecuado para la observación detallada del polo posterior.

La oftalmoscopia es un método de examen rutinario para observar el fondo de ojo, y se divide ampliamente en oftalmoscopia directa e indirecta.
La oftalmoscopia directa proporciona una imagen derecha con un aumento de aproximadamente 15×. En cambio, la oftalmoscopia indirecta proporciona una imagen invertida con un aumento bajo de 2 a 5×, pero ofrece un campo de visión más amplio y es excelente para observar la retina periférica.
La oftalmoscopia binocular indirecta (BIO) logra una observación tridimensional (estereoscópica) del fondo de ojo proyectando el eje óptico y los ejes visuales izquierdo y derecho a través de la pupila. A diferencia de la oftalmoscopia indirecta monocular, permite la estereopsis porque se usan ambos ojos.
Las principales características de la BIO son las siguientes.
Es útil para la observación general de enfermedades del fondo de ojo, y es especialmente eficaz para la evaluación tridimensional del desprendimiento de retina, el edema macular y la neovascularización retiniana. El Preferred Practice Pattern 2025 de la Academia Americana de Oftalmología (AAO) también recomienda la oftalmoscopia binocular indirecta con depresión escleral bajo dilatación pupilar para la evaluación del desprendimiento vítreo posterior agudo, desgarros retinianos y degeneración en empalizada[2].
El examen en sí no duele. Puede sentir una ligera irritación al aplicar las gotas dilatadoras. Si se realiza depresión escleral, puede haber una sensación de presión leve alrededor del ojo, pero no es un dolor intenso.
El BIO consta de tres componentes: una diadema, una lente binocular con espejos y una fuente de luz.
El principio óptico de la oftalmoscopia indirecta es el siguiente. La luz de la fuente entra en la pupila, y la luz reflejada del fondo de ojo se enfoca frente al ojo mediante una lente convexa (lente condensadora). El examinador observa esta imagen con ambos ojos.
El aumento se calcula como “potencia refractiva del ojo ÷ potencia refractiva de la lente condensadora”. Por ejemplo, al usar una lente de +20D, es 60 ÷ 20 = 3×. Cuanto mayor es la dioptría, menor es el aumento y más amplio es el campo de visión.
El rango de lentes de condensación comúnmente utilizado es de +14D a +30D.
Lente de baja potencia
+14D a +18D: Alto aumento, campo estrecho. Adecuado para la observación detallada del polo posterior.
Lente estándar
+20D: Aumento de 3x. La lente estándar más utilizada en BIO para adultos.
Lente de alta potencia
+25D a +30D: Bajo aumento, campo amplio. Adecuado para su uso en niños, prematuros y casos con pupilas pequeñas.
La posición de la lente de condensación afecta directamente la calidad de la observación. Si está demasiado cerca, la iluminación de la retina periférica es insuficiente; si está demasiado lejos, la luz reflejada de la periferia no llega al examinador. Una distancia de aproximadamente 5 cm del ojo del paciente es una guía para la distancia de mantenimiento.
La estereopsis se logra alineando el eje óptico y ambos ejes visuales dentro de la pupila. Reducir la distancia interpupilar facilita la inserción en la pupila, mientras que aumentarla mejora la estereopsis. Al evaluar el borde de un desprendimiento de retina poco profundo o el edema macular, es útil una configuración con estereopsis ligeramente mejorada.
Se utilizan los siguientes filtros según el propósito.
Luz blanca
Sin filtro: Se utiliza para observar la imagen general del fondo de ojo con colores naturales.
Amarillo
Filtro amarillo: Reduce la intensidad de la luz. Se utiliza en pacientes que se quejan de fotofobia.
Rojo libre
Filtro rojo libre: Útil para mejorar la visualización de vasos sanguíneos, hemorragias y defectos de la capa de fibras nerviosas.
Azul
Filtro azul: Se utiliza para observar lesiones de la membrana limitante interna y las capas prerretinianas, y para la angiografía con fluoresceína.
Se requiere una midriasis adecuada para observar la periferia del fondo de ojo. Dado que la luz brillante del BIO tiende a contraer la pupila, es importante una dilatación máxima.
Los agentes midriáticos utilizados son los siguientes:
La combinación de ambos fármacos potencia el efecto midriático. El efecto dura varias horas después de la dilatación, durante las cuales se produce deslumbramiento y visión borrosa de cerca.
El procedimiento estándar es el siguiente.
Las razones por las que se recomienda la posición supina son las siguientes.
La curvatura de la parte anterior del ojo impide la observación de la periferia extrema. La depresión escleral es una técnica que hunde la esclerótica desde el exterior para llevar la retina periférica al campo de visión.
Instrumentos: Se utilizan varios depresores como Schepens, O’Connor, Schocket de doble extremo, Josephberg-Besser y Flynn.
Aplicación según el sitio:
Situaciones en las que se recomienda especialmente la depresión escleral:
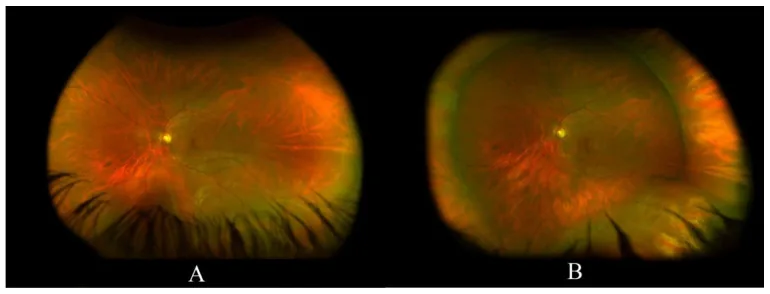
La BIO con indentación escleral se considera el estándar de oro para la detección de desgarros retinianos periféricos. Se ha informado que aproximadamente el 11% de los desgarros en herradura agudos se pasan por alto con el examen con lámpara de hendidura sin contacto, por lo que la BIO con indentación escleral es esencial para evaluar la periferia extrema [3,5]. En los últimos años, también se han realizado comparaciones con la imagen de fondo de ojo de campo ultraancho (UWF), pero algunos informes indican que aproximadamente la mitad de los desgarros en herradura se pasan por alto con UWF, lo que sugiere que la UWF por sí sola no puede reemplazar completamente la indentación escleral [4].
Durante la indentación escleral, la presión intraocular aumenta transitoriamente de manera significativa, con informes que indican un promedio de aproximadamente 65 mmHg (máximo 88 mmHg) incluso en exámenes ambulatorios de rutina. Dado que esto puede afectar la perfusión ocular, se debe tener cuidado con la duración y la fuerza de la indentación en pacientes con hipertensión ocular o glaucoma [6].
La dilatación es necesaria para observar adecuadamente el fondo de ojo periférico. Después de la dilatación, el deslumbramiento y la visión borrosa de cerca persisten durante varias horas, por lo que se debe indicar al paciente que evite conducir el día del examen. En emergencias o cuando se combina con el examen con lámpara de hendidura usando una lente precorneal, puede realizarse sin dilatación según el propósito.
Se recomienda especialmente para pacientes con fotopsias o miodesopsias, o aquellos con riesgo de desgarro o desprendimiento de retina. La indentación es esencial para evaluar la periferia extrema (cerca de la ora serrata), y los desgarros en el borde de la degeneración en empalizada pueden volverse evidentes solo con la indentación.
Ventajas:
Desventajas:
A continuación se muestran las principales diferencias entre la oftalmoscopia indirecta monocular y binocular.
| Ítem | Oftalmoscopia indirecta monocular | Oftalmoscopia indirecta binocular |
|---|---|---|
| Facilidad de uso | Simple | Complejo |
| Visión estereoscópica | No posible | Posible |
| Depresión escleral | No adecuado | Adecuado |
A continuación se muestran las principales diferencias entre la oftalmoscopia directa y la indirecta.
| Ítem | Oftalmoscopio directo | Oftalmoscopio indirecto |
|---|---|---|
| Aumento | Aproximadamente 15x | 2–5x |
| Campo visual | Estrecho (8–10°) | Amplio |
| Observación periférica | Difícil | Fácil |
La BIO y el examen con lámpara de hendidura (examen con lámpara de hendidura) tienen roles diferentes y se utilizan de manera complementaria.
En la práctica clínica, el procedimiento estándar es realizar primero el mapeo del fondo de ojo con BIO, seguido de un examen detallado de la retina y el vítreo con lámpara de hendidura y lente de tres espejos de Goldmann o similar.
El dibujo del fondo de ojo (mapeo del fondo de ojo) mediante BIO es una habilidad clínica importante.
Los mapas de fondo de ojo son esenciales para el manejo de enfermedades del fondo de ojo, especialmente el desprendimiento de retina. Se dice que “la cirugía de desprendimiento de retina sin un dibujo es tan imprudente como navegar sin un mapa”. En la cirugía de indentación escleral, la calidad del dibujo afecta directamente los resultados quirúrgicos, la mejora de la habilidad del cirujano y la comprensión compartida de la patología por parte del equipo.
Papel para el mapa: Se utilizan ampliamente los mapas de desprendimiento de retina diseñados por Schepens y Tolentino. Por lo general, tienen impresos tres círculos concéntricos (ecuador, ora serrata, borde posterior de los procesos ciliares).
Código de colores (recomendado por la AAO): Se utilizan ocho colores para registrar los hallazgos retinianos.
El oftalmoscopio binocular indirecto es excelente para la observación de campo amplio y estereoscópica, adecuado para comprender la información posicional de todo el fondo de ojo. La lámpara de hendidura con lente de precámara es superior para la observación detallada de adherencias vítreo-retinianas, etc. Ambos son complementarios; el flujo estándar es crear un gráfico de fondo de ojo con el oftalmoscopio indirecto y luego realizar un examen detallado con la lámpara de hendidura.
La historia de la observación del fondo de ojo se remonta al siglo XIX.
Schepens no solo desarrolló el oftalmoscopio binocular indirecto, sino que también contribuyó enormemente a la difusión de los gráficos de fondo de ojo y a la sistematización de la cirugía de desprendimiento de retina. Se le llama el “padre del desprendimiento de retina”[1].