لنز با توان کم
+14D تا +18D: بزرگنمایی بالا، میدان دید باریک. مناسب برای مشاهده دقیق قطب خلفی.

افتالموسکوپی یک روش معمول برای مشاهده فوندوس است که به دو نوع مستقیم و غیرمستقیم تقسیم میشود.
افتالموسکوپ مستقیم تصویری مستقیم و راست با بزرگنمایی حدود ۱۵ برابر ارائه میدهد. در مقابل، افتالموسکوپ غیرمستقیم تصویری معکوس و وارونه با بزرگنمایی ۲ تا ۵ برابر میدهد، اما میدان دید وسیعتری داشته و برای مشاهده شبکیه محیطی برتر است.
معاینه با افتالموسکوپ دوچشمی غیرمستقیم (BIO) با تاباندن محور نوری و دو محور بینایی به مردمک، مشاهده سهبعدی فوندوس را ممکن میسازد. برخلاف افتالموسکوپ غیرمستقیم تکچشمی، با هر دو چشم مشاهده میشود و دید استریوسکوپیک فراهم میشود.
ویژگیهای اصلی BIO به شرح زیر است:
این روش برای مشاهده کلی بیماریهای فوندوس مفید است و به ویژه در ارزیابی سهبعدی جداشدگی شبکیه، ادم ماکولا و نئوواسکولاریزاسیون شبکیه کارایی دارد. در Preferred Practice Pattern 2025 آکادمی چشمپزشکی آمریکا (AAO) نیز، برای ارزیابی جداشدگی حاد زجاجیه خلفی، پارگی شبکیه و دژنراسیون شبکهای، BIO با گشاد کردن مردمک و فشار صلبیه توصیه شده است [2].
خود معاینه بدون درد است. هنگام قطرههای گشادکننده مردمک ممکن است احساس سوزش خفیفی داشته باشید. در صورت فشار صلبیه، احساس فشار خفیف در اطراف چشم وجود دارد، اما درد شدید نیست.
BIO از سه جزء تشکیل شده است: هدبند، لنز دوچشمی با آینه و منبع نور.
اصل نوری افتالموسکوپی غیرمستقیم به شرح زیر است: نور از منبع وارد مردمک میشود و نور بازتابیده از فوندوس توسط یک لنز محدب (لنز متمرکزکننده) در جلوی چشم تصویر میشود. این تصویر توسط معاینهکننده با دو چشم مشاهده میشود.
بزرگنمایی با فرمول «قدرت انکساری چشم ÷ قدرت انکساری لنز متمرکزکننده» محاسبه میشود. به عنوان مثال، هنگام استفاده از لنز +20D، بزرگنمایی 60÷20 = 3 برابر است. هرچه قدرت لنز بیشتر باشد، بزرگنمایی کمتر و میدان دید وسیعتر میشود.
محدوده لنزهای کانونی که معمولاً استفاده میشود +14D تا +30D است.
لنز با توان کم
+14D تا +18D: بزرگنمایی بالا، میدان دید باریک. مناسب برای مشاهده دقیق قطب خلفی.
لنز استاندارد
+20D: بزرگنمایی 3 برابر. رایجترین لنز استاندارد در BIO بزرگسالان.
لنز با توان بالا
+25D تا +30D: بزرگنمایی کم، میدان دید وسیع. مناسب برای استفاده در کودکان، نوزادان نارس و موارد مردمک کوچک.
موقعیت لنز کانونی مستقیماً بر کیفیت مشاهده تأثیر میگذارد. اگر خیلی نزدیک باشد، نور به شبکیه محیطی نمیرسد و اگر خیلی دور باشد، نور بازتابی از محیط به چشم معاینهکننده نمیرسد. فاصله تقریبی 5 سانتیمتر از چشم بیمار فاصله نگهداری توصیهشده است.
استریوسکوپی زمانی حاصل میشود که محور نوری و هر دو محور بینایی چپ و راست هر سه وارد مردمک شوند. باریک کردن فاصله بین خطوط دید، ورود به مردمک را آسانتر میکند و باز کردن آن، استریوسکوپی را افزایش میدهد. هنگام ارزیابی مرزهای جداشدگی شبکیه با ارتفاع کم یا ادم ماکولا، تنظیم با استریوسکوپی کمی افزایشیافته مفید است.
بسته به هدف، از فیلترهای زیر استفاده میشود.
نور سفید
بدون فیلتر: برای مشاهده نمای کلی فوندوس با رنگهای طبیعی استفاده میشود.
زرد
فیلتر زرد: شدت نور را کاهش میدهد. برای بیمارانی که از نورهراسی شکایت دارند استفاده میشود.
بدون قرمز
فیلتر بدون قرمز: برای بهبود مشاهده عروق، خونریزی و نقص لایه فیبرهای عصبی مفید است.
آبی
فیلتر آبی: برای مشاهده ضایعات غشای محدود کننده داخلی و لایههای پیششبکیه و در آنژیوگرافی فلورسئین استفاده میشود.
برای مشاهده تا محیط فوندوس، گشاد شدن کافی مردمک ضروری است. از آنجایی که نور روشن BIO تمایل به انقباض مردمک دارد، گشاد شدن حداکثری مردمک مهم است.
داروهای گشادکننده مردمک مورد استفاده به شرح زیر است:
ترکیب هر دو دارو اثر گشادکنندگی را افزایش میدهد. مدت اثر پس از گشاد شدن مردمک چند ساعت است و در این مدت باعث ایجاد نورهراسی و تاری دید نزدیک میشود.
مراحل استاندارد در زیر آورده شده است.
دلایل توصیه به انجام معاینه در وضعیت خوابیده به پشت به شرح زیر است:
انحنای قسمت قدامی کره چشم مانع مشاهده محیطیترین نواحی میشود. فشار اسکلرا (scleral depression) تکنیکی است که در آن اسکلرا از خارج فرورفته میشود تا شبکیه محیطی به میدان دید آورده شود.
ابزارها: از انواع فروروندهها مانند اسکپنس، اوکانر، شوکه دو سر، جوزفبرگ-بسر، فلین و غیره استفاده میشود.
روش قرار دادن بر اساس ناحیه عمل:
موقعیتهایی که فشار اسکلرا به ویژه توصیه میشود:
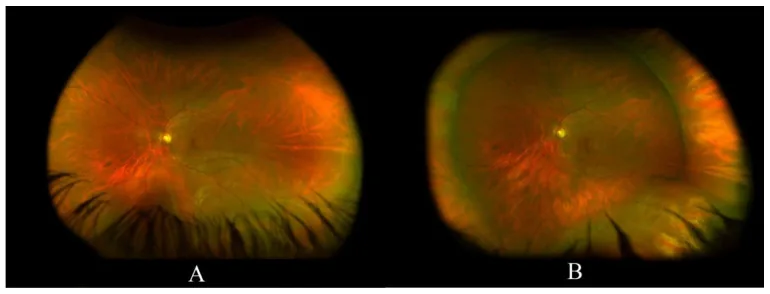
BIO همراه با فرورفتگی صلبیه به عنوان استاندارد طلایی در تشخیص پارگیهای شبکیه محیطی در نظر گرفته میشود. گزارش شده است که در معاینه با لامپ شکاف غیرتماسی، حدود 11٪ از پارگیهای حاد نعل اسبی نادیده گرفته میشوند و BIO با فرورفتگی صلبیه برای ارزیابی محیطیترین نواحی ضروری است [3,5]. در سالهای اخیر، مقایسه با تصویربرداری فوقعریض فوندوس (UWF) نیز انجام شده است، اما گزارشهایی وجود دارد که حدود نیمی از پارگیهای نعل اسبی در UWF نادیده گرفته میشوند و UWF به تنهایی نمیتواند به طور کامل جایگزین معاینه با فرورفتگی صلبیه شود [4].
لازم به ذکر است که در حین انجام فرورفتگی صلبیه، فشار داخل چشم به طور موقت به شدت افزایش مییابد و گزارش شده است که حتی در معاینات معمول سرپایی به طور متوسط به حدود 65 میلیمتر جیوه (حداکثر 88 میلیمتر جیوه) میرسد. از آنجایی که ممکن است بر پرفیوژن چشم تأثیر بگذارد، در موارد فشار بالای چشم یا گلوکوم باید به مدت و شدت فشار توجه کرد [6].
برای مشاهده کافی تا محیطیترین نواحی فوندوس، گشاد کردن مردمک ضروری است. پس از گشاد شدن مردمک، به مدت چند ساعت احساس خیرگی و تاری دید نزدیک ادامه مییابد، بنابراین به بیمار توصیه میشود در روز معاینه از رانندگی خودداری کند. در موارد اورژانسی یا در ترکیب با معاینه با لامپ شکاف با استفاده از لنزهای جلویی، بسته به هدف، ممکن است معاینه بدون گشاد کردن مردمک انجام شود.
در صورت وجود فتوپسی یا مگسپران، یا در بیمارانی که در معرض خطر پارگی یا جداشدگی شبکیه هستند، به ویژه توصیه میشود. برای ارزیابی محیطیترین نواحی (نزدیک اورا سراتا)، فرورفتگی ضروری است و گاهی پارگی در حاشیه دژنراسیون شبکهای تنها با فرورفتگی آشکار میشود.
مزایا:
معایب:
تفاوتهای اصلی بین افتالموسکوپ تکچشمی معکوس و دوچشمی معکوس نشان داده شده است.
| ویژگی | تکچشمی معکوس | دوچشمی معکوس |
|---|---|---|
| سهولت استفاده | ساده | پیچیده |
| دید سهبعدی | غیرممکن | ممکن |
| فشار اسکلرا | نامناسب | مناسب |
تفاوتهای اصلی بین افتالموسکوپ مستقیم و غیرمستقیم نشان داده شده است.
| ویژگی | افتالموسکوپ مستقیم | افتالموسکوپ غیرمستقیم |
|---|---|---|
| بزرگنمایی | حدود ۱۵ برابر | ۲ تا ۵ برابر |
| میدان دید | باریک (۸-۱۰ درجه) | وسیع |
| مشاهده محیطی | دشوار | آسان |
BIO و معاینه با میکروسکوپ شکافلامپ (معاینه اسلیت لامپ) هر یک نقش متفاوتی دارند و به صورت مکمل استفاده میشوند.
در عمل بالینی، روش استاندارد این است که ابتدا ثبت نمودار فوندوس با BIO انجام شود و سپس معاینه دقیق شبکیه و زجاجیه با میکروسکوپ شکافلامپ + Goldmann سهآینه و غیره صورت گیرد.
اسکیس فوندوس با استفاده از BIO (ثبت نمودار فوندوس) یک مهارت بالینی مهم است.
نمودار فوندوس برای مدیریت بیماریهای فوندوس به ویژه جداشدگی شبکیه ضروری است و گفته میشود «جراحی جداشدگی شبکیه بدون اسکیس مانند دریانوردی بدون نقشه است و بیاحتیاطی محسوب میشود». در جراحی باک اسکلرال، کیفیت اسکیس مستقیماً با نتایج جراحی، ارتقای مهارت جراح و اشتراکگذاری وضعیت بیماری در تیم مرتبط است.
کاغذ نمودار: نمودار جداشدگی شبکیه طراحی شده توسط Schepens و Tolentino به طور گسترده استفاده میشود. معمولاً سه دایره هممرکز (استوا، اورا سراتا، لبه خلفی فرآیندهای مژگانی) چاپ شده است.
کد رنگی (توصیه AAO): برای ثبت یافتههای شبکیه از ۸ رنگ استفاده میشود.
افتالموسکوپی دوچشمی غیرمستقیم در میدان دید وسیع و مشاهده سهبعدی برتری دارد و برای درک موقعیت کلی فوندوس مناسب است. لامپ شکاف همراه با لنز جلویی برای مشاهده دقیق چسبندگی زجاجیه و شبکیه و موارد مشابه برتری دارد. این دو مکمل یکدیگر هستند و روش استاندارد این است که ابتدا با افتالموسکوپی غیرمستقیم نمودار تهیه کرده و سپس با لامپ شکاف معاینه دقیق انجام شود.
تاریخچه مشاهده فوندوس به قرن نوزدهم بازمیگردد.
شپنز نه تنها افتالموسکوپ دوچشمی غیرمستقیم را توسعه داد، بلکه در رواج نمودار فوندوس و نظاممند کردن جراحی جداشدگی شبکیه نیز سهم بزرگی داشت. او «پدر جداشدگی شبکیه» نیز نامیده میشود[1].