Niedrige Brechkraftlinse
+14D bis +18D : Hohe Vergrößerung, schmales Gesichtsfeld. Geeignet für die detaillierte Beobachtung des hinteren Pols.

Die Ophthalmoskopie ist eine routinemäßige Untersuchungsmethode zur Beobachtung des Augenhintergrunds und wird in direkte und indirekte Ophthalmoskopie unterteilt.
Die direkte Ophthalmoskopie liefert ein aufrechtes Bild mit etwa 15-facher Vergrößerung. Die indirekte Ophthalmoskopie hingegen liefert ein umgekehrtes Bild mit geringer Vergrößerung (2- bis 5-fach), bietet aber ein weites Gesichtsfeld und eignet sich hervorragend zur Beobachtung der peripheren Netzhaut.
Die binokulare indirekte Ophthalmoskopie (BIO) projiziert die Lichtachse und die linke und rechte Sehachse in die Pupille und ermöglicht so eine dreidimensionale (stereoskopische) Beobachtung des Augenhintergrunds. Im Gegensatz zur monokularen indirekten Ophthalmoskopie wird mit beiden Augen beobachtet, sodass stereoskopisches Sehen möglich ist.
Die Hauptmerkmale der BIO sind im Folgenden aufgeführt.
Nützlich für die allgemeine Beobachtung von Funduserkrankungen, insbesondere bei der stereoskopischen Beurteilung von Netzhautablösungen, Makulaödemen und retinalen Neovaskularisationen. Das Preferred Practice Pattern 2025 der American Academy of Ophthalmology (AAO) empfiehlt ebenfalls die BIO unter Mydriasis mit Skleraeindellung zur Beurteilung der akuten hinteren Glaskörperabhebung, von Netzhautrissen und der Gitterdegeneration[2].
Die Untersuchung selbst ist nicht schmerzhaft. Beim Einträufeln der pupillenerweiternden Tropfen kann ein leichtes Brennen auftreten. Bei der Skleraeindellung kann ein leichter Druck um das Auge herum verspürt werden, aber keine starken Schmerzen.
Die BIO besteht aus drei Komponenten: einem Kopfband, einem binokularen Objektiv mit Spiegeln und einer Lichtquelle.
Das optische Prinzip der indirekten Ophthalmoskopie ist wie folgt: Das Licht der Quelle tritt durch die Pupille ein, und das vom Fundus reflektierte Licht wird durch eine Konvexlinse (Kondensorlinse) vor dem Auge abgebildet. Der Untersucher beobachtet dieses Bild mit beiden Augen.
Die Vergrößerung wird berechnet als „Brechkraft des Auges ÷ Brechkraft der Kondensorlinse“. Bei Verwendung einer +20D-Linse beträgt die Vergrößerung beispielsweise 60÷20 = 3×. Je höher die Dioptrie, desto geringer die Vergrößerung und desto größer das Gesichtsfeld.
Der üblicherweise verwendete Bereich für Kondensorlinsen beträgt +14D bis +30D.
Niedrige Brechkraftlinse
+14D bis +18D : Hohe Vergrößerung, schmales Gesichtsfeld. Geeignet für die detaillierte Beobachtung des hinteren Pols.
Standardlinse
+20D : Vergrößerung 3x. Die am weitesten verbreitete Standardlinse bei der Erwachsenen-BIO.
Hohe Brechkraftlinse
+25D bis +30D : Niedrige Vergrößerung, weites Gesichtsfeld. Geeignet für Kinder, Frühgeborene und Fälle mit kleiner Pupille.
Die Position der Kondensorlinse beeinflusst direkt die Beobachtungsqualität. Zu nah erreicht die Beleuchtung die periphere Netzhaut nicht, zu weit erreicht das reflektierte Licht aus der Peripherie den Untersucher nicht. Ein Abstand von etwa 5 cm vom Auge des Patienten ist als Richtwert für die Halteposition anzusehen.
Stereoskopie wird erreicht, indem die optische Achse und die beiden Sehachsen alle drei in die Pupille gebracht werden. Ein engerer Augenabstand erleichtert das Einführen in die Pupille, ein weiterer verstärkt die Stereoskopie. Bei der Beurteilung der Grenzen einer flachen Netzhautablösung oder eines Makulaödems ist eine leicht verstärkte Stereoskopieeinstellung nützlich.
Je nach Zielsetzung werden die folgenden Filter verwendet.
Weißes Licht
Ohne Filter : Wird verwendet, um das gesamte Fundusbild mit natürlichen Farben zu erfassen.
Gelb
Gelbfilter : Reduziert die Lichtintensität. Wird bei Patienten mit Photophobie eingesetzt.
Rotfrei
Rotfreier Filter : Nützlich zur verbesserten Beobachtung von Gefäßen, Blutungen und Nervenfaserschichtdefekten.
Blau
Blaufilter : Wird zur Beobachtung von Läsionen der inneren Grenzmembran und präretinalen Schichten sowie in der Fluoreszenzangiographie verwendet.
Zur Beobachtung bis zur Peripherie des Fundus ist eine ausreichende Pupillenerweiterung erforderlich. Das helle Licht des BIO neigt dazu, die Pupille zu verengen, daher ist eine maximale Mydriasis wichtig.
Die verwendeten Mydriatika sind wie folgt:
Die Kombination beider Medikamente verstärkt den mydriatischen Effekt. Die Wirkungsdauer nach der Erweiterung beträgt mehrere Stunden, während der Blendung und Nahsehverschwommenheit auftreten.
Das Standardverfahren wird im Folgenden beschrieben.
Die Gründe, warum die Durchführung in Rückenlage empfohlen wird, sind folgende:
Die Krümmung des vorderen Augenabschnitts behindert die Beobachtung der äußersten Peripherie. Die Skleraeindellung (Scleral Depression) ist eine Technik, bei der die Sklera von außen eingedellt wird, um die periphere Netzhaut in das Sichtfeld zu bringen.
Instrumente: Verschiedene Eindeller werden verwendet, wie Schepens, O’Connor, Schocket doppelendig, Josephberg-Besser, Flynn usw.
Anwendung nach Operationsbereich:
Situationen, in denen die Skleraeindellung besonders empfohlen wird:
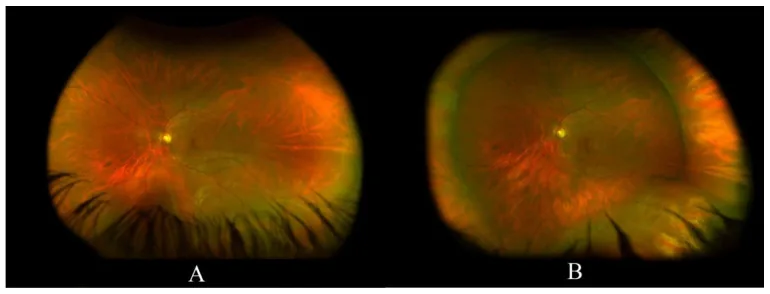
Die binokulare indirekte Ophthalmoskopie (BIO) mit Skleraeindellung gilt als Goldstandard für die Erkennung peripherer Netzhautforamina. Berichten zufolge werden etwa 11 % der akuten Hufeisenforamina bei der kontaktlosen Spaltlampenuntersuchung übersehen, sodass die BIO mit Skleraeindellung für die Beurteilung der äußersten Peripherie unerlässlich ist [3,5]. In den letzten Jahren wurden auch Vergleiche mit der Ultraweitwinkel-Fundusfotografie (UWF) durchgeführt, aber einige Studien berichten, dass etwa die Hälfte der Hufeisenforamina mit UWF übersehen werden, und UWF allein kann die Skleraeindellungsuntersuchung nicht vollständig ersetzen [4].
Es wurde gezeigt, dass der Augeninnendruck während der Skleraeindellung vorübergehend stark ansteigt und selbst bei routinemäßigen ambulanten Untersuchungen durchschnittlich etwa 65 mmHg (maximal 88 mmHg) erreicht. Dies kann die Augenperfusion beeinträchtigen, daher sollten bei Patienten mit erhöhtem Augeninnendruck oder Glaukom die Dauer und Stärke der Kompression berücksichtigt werden [6].
Zur ausreichenden Beobachtung der Netzhautperipherie ist eine Pupillenerweiterung erforderlich. Nach der Erweiterung bleiben Blendung und Nahverschwommenheit für mehrere Stunden bestehen, daher sollte der Patient am Untersuchungstag vom Autofahren absehen. In Notfällen oder in Kombination mit einer Spaltlampenuntersuchung mit Vorsatzlinse kann die Untersuchung je nach Zweck manchmal ohne Erweiterung durchgeführt werden.
Sie wird besonders bei Photopsie oder Mouches volantes sowie bei Patienten mit Risiko für Netzhautforamina oder -ablösung empfohlen. Die Eindellung ist für die Beurteilung der äußersten Peripherie (in der Nähe der Ora serrata) unerlässlich, und Foramina am Rand einer Gitterdegeneration werden manchmal erst durch die Kompression sichtbar.
Vorteile:
Nachteile:
Die Hauptunterschiede zwischen dem monokularen indirekten Ophthalmoskop und dem binokularen indirekten Ophthalmoskop werden gezeigt.
| Merkmal | Monokulares indirektes Ophthalmoskop | Binokulares indirektes Ophthalmoskop |
|---|---|---|
| Handhabung | Einfach | Aufwändig |
| Stereoskopisches Sehen | Nicht möglich | Möglich |
| Skleraleindellung | Ungeeignet | Geeignet |
Die Hauptunterschiede zwischen direktem und indirektem Ophthalmoskop werden gezeigt.
| Parameter | Direktes Ophthalmoskop | Indirektes Ophthalmoskop |
|---|---|---|
| Vergrößerung | Etwa 15× | 2–5× |
| Gesichtsfeld | Schmal (8–10°) | Breit |
| Periphere Beobachtung | Schwierig | Einfach |
Die binokulare indirekte Ophthalmoskopie (BIO) und die Spaltlampenuntersuchung haben unterschiedliche Rollen und werden komplementär eingesetzt.
In der klinischen Praxis ist der Standardablauf: Zuerst Erstellung eines Fundus-Charts mittels BIO, dann detaillierte Untersuchung von Netzhaut und Glaskörper mit der Spaltlampe und Goldmann-Dreispiegellinse.
Die Anfertigung einer Funduszeichnung (Fundus-Chart) mittels BIO ist eine wichtige klinische Fähigkeit.
Das Fundus-Chart ist für die Behandlung von Netzhauterkrankungen, insbesondere Netzhautablösungen, unverzichtbar. Es heißt: „Eine Netzhautablösungsoperation ohne Skizze ist so unvernünftig wie eine Seefahrt ohne Seekarte.“ Bei der Sklera-Buckel-Chirurgie beeinflusst die Qualität der Skizze direkt die Operationsergebnisse, die Verbesserung der Fähigkeiten des Chirurgen und den Austausch über den Krankheitszustand im Team.
Chart-Papier : Das von Schepens und Tolentino entwickelte Netzhautablösungs-Chart wird häufig verwendet. Es enthält normalerweise drei konzentrische Kreise (Äquator, Ora serrata, hinterer Rand der Ziliarfortsätze).
Farbcode (AAO-Empfehlung) : Verwendung von 8 Farben zur Aufzeichnung von Fundusbefunden.
Das binokulare indirekte Ophthalmoskop bietet ein weites Sichtfeld und eine hervorragende stereoskopische Beobachtung, geeignet zur Erfassung der Gesamtposition des Fundus. Die Spaltlampe mit Vorsatzlinse eignet sich hervorragend für detaillierte Beobachtungen wie Adhäsionen zwischen Glaskörper und Netzhaut. Beide ergänzen sich; der Standardablauf besteht darin, mit dem indirekten Ophthalmoskop eine Karte zu erstellen und dann eine detaillierte Untersuchung mit der Spaltlampe durchzuführen.
Die Geschichte der Fundusbeobachtung reicht bis ins 19. Jahrhundert zurück.
Schepens trug nicht nur zur Entwicklung des binokularen indirekten Ophthalmoskops bei, sondern auch zur Verbreitung von Funduskarten und zur Systematisierung der Netzhautchirurgie. Er wird als „Vater der Netzhautablösung“ bezeichnet[1].