Lente de Baixa Potência
+14D a +18D: Alta ampliação, campo estreito. Adequada para observação detalhada do polo posterior.

A oftalmoscopia é um método de exame diário para observar o fundo de olho, dividindo-se em oftalmoscopia direta e indireta.
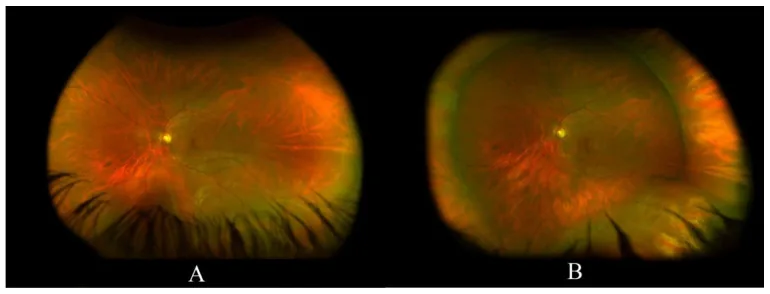
O oftalmoscópio direto fornece uma imagem direta com ampliação de cerca de 15 vezes. Por outro lado, o oftalmoscópio indireto fornece uma imagem invertida com baixa ampliação (2 a 5 vezes), mas com campo de visão amplo, sendo superior para observar a retina periférica.
A oftalmoscopia binocular indireta (BIO) realiza a observação tridimensional (estereoscópica) do fundo de olho projetando o eixo óptico e os eixos visuais esquerdo e direito na pupila. Diferente do oftalmoscópio monocular indireto, a observação com ambos os olhos permite a visão estereoscópica.
As principais características da BIO são mostradas abaixo.
Útil para observação de doenças do fundo de olho em geral, especialmente na avaliação tridimensional de descolamento de retina, edema macular e neovascularização retiniana. A Academia Americana de Oftalmologia (AAO) no Preferred Practice Pattern 2025 também recomenda BIO com dilatação pupilar e indentação escleral para avaliação de descolamento posterior do vítreo agudo, rasgo retiniano e degeneração lattice [2].
O exame em si não dói. Pode haver uma leve sensação de ardência ao instilar as gotas para dilatação pupilar. Ao realizar a indentação escleral, pode haver uma leve sensação de pressão ao redor do olho, mas não é uma dor forte.
O BIO é composto por três elementos: uma faixa de cabeça, uma lente binocular com espelhos e uma fonte de luz.
O princípio óptico da oftalmoscopia indireta é o seguinte: A luz da fonte entra na pupila, e a luz refletida do fundo do olho é focalizada por uma lente convexa (lente condensadora) na frente do olho. O examinador observa essa imagem com ambos os olhos.
A ampliação é calculada por “poder refrativo do olho ÷ poder refrativo da lente condensadora”. Por exemplo, ao usar uma lente de +20D, a ampliação é 60÷20 = 3 vezes. Quanto maior a potência, menor a ampliação e maior o campo de visão.
A faixa de lentes condensadoras comumente usadas é de +14D a +30D.
Lente de Baixa Potência
+14D a +18D: Alta ampliação, campo estreito. Adequada para observação detalhada do polo posterior.
Lente Padrão
+20D: Ampliação de 3x. Lente padrão mais amplamente usada em BIO de adultos.
Lente de Alta Potência
+25D a +30D: Baixa ampliação, campo amplo. Adequada para uso em crianças, prematuros e casos de pupila pequena.
A posição da lente condensadora afeta diretamente a qualidade da observação. Muito próxima, a luz não atinge a retina periférica; muito distante, a luz refletida da periferia não atinge o examinador. A distância de manutenção é de aproximadamente 5 cm do olho do paciente.
A visão estereoscópica é alcançada inserindo o eixo óptico e ambos os eixos visuais na pupila. Estreitar a distância entre as linhas de visão facilita a inserção na pupila, enquanto alargá-la aumenta a estereopsia. Ao avaliar os limites de um descolamento de retina baixo ou edema macular, uma configuração com estereopsia ligeiramente aumentada é útil.
Os seguintes filtros são usados de acordo com o propósito:
Luz Branca
Sem filtro: Usado para obter uma visão geral do fundo com cores naturais.
Amarelo
Filtro Amarelo: Reduz a intensidade da luz. Usado em pacientes com fotofobia.
Red-Free
Filtro Red-Free: Útil para melhorar a observação de vasos sanguíneos, hemorragias e defeitos da camada de fibras nervosas.
Azul
Filtro Azul: Usado para observar lesões da membrana limitante interna e camada pré-retiniana, e na angiografia fluoresceínica.
É necessária midríase suficiente para observar a periferia do fundo de olho. Como a luz brilhante do BIO tende a contrair a pupila, a midríase máxima é importante.
Os medicamentos midriáticos utilizados são os seguintes:
A combinação de ambos os medicamentos potencializa o efeito midriático. A duração do efeito após a midríase é de várias horas, durante as quais ocorrem ofuscamento e visão de perto turva.
O procedimento padrão é mostrado abaixo.
As razões pelas quais a realização em decúbito dorsal é recomendada são as seguintes:
A curvatura da parte anterior do olho impede a observação da periferia mais extrema. A depressão escleral (scleral depression) é uma técnica que deprime a esclera externamente para trazer a retina periférica para o campo de visão.
Instrumentos: Vários tipos de depressores são usados, como Schepens, O’Connor, Schocket de duas pontas, Josephberg-Besser, Flynn, etc.
Modo de aplicação por área:
Situações em que a depressão escleral é especialmente recomendada:
A BIO com depressão escleral é considerada o padrão ouro para detecção de rasgos retinianos periféricos. Relatos indicam que cerca de 11% dos rasgos agudos em ferradura são perdidos no exame com lâmpada de fenda não contato, tornando a BIO com depressão escleral indispensável para avaliação da periferia extrema [3,5]. Recentemente, comparações com a fotografia de fundo de olho ultra-widefield (UWF) têm sido realizadas, mas há relatos de que cerca de metade dos rasgos em ferradura são perdidos na UWF, e a UWF isoladamente não pode substituir completamente o exame com depressão escleral [4].
Ressalta-se que durante a depressão escleral, a pressão intraocular aumenta transitoriamente de forma significativa, e relatos indicam que mesmo em exames ambulatoriais de rotina, a pressão média atinge cerca de 65 mmHg (máximo 88 mmHg). Como pode afetar a perfusão ocular, deve-se atentar ao tempo e intensidade da compressão em casos de hipertensão ocular e glaucoma [6].
Para observar adequadamente a periferia retiniana, é necessária a dilatação pupilar. Após a dilatação, o ofuscamento e a visão de perto turva persistem por várias horas, portanto, orienta-se o paciente a evitar dirigir automóveis no dia do exame. Em emergências ou em combinação com exame de lâmpada de fenda com lente de pré-contato, pode ser realizado sem dilatação, dependendo do objetivo.
É especialmente recomendada em pacientes com fotopsia ou moscas volantes, ou com risco de rasgo ou descolamento de retina. A depressão é essencial para avaliação da periferia extrema (próximo à ora serrata), e rasgos na borda da degeneração lattice podem se tornar evidentes apenas com a depressão.
Vantagens:
Desvantagens:
Abaixo estão as principais diferenças entre o oftalmoscópio monocular e o binocular.
| Item | Oftalmoscópio monocular | Oftalmoscópio binocular |
|---|---|---|
| Facilidade de uso | Simples | Complicado |
| Visão estereoscópica | Não possível | Possível |
| Compressão escleral | Não adequado | Adequado |
Mostra as principais diferenças entre o oftalmoscópio direto e o indireto.
| Item | Oftalmoscópio direto | Oftalmoscópio indireto |
|---|---|---|
| Ampliação | Cerca de 15 vezes | 2 a 5 vezes |
| Campo visual | Estreito (8-10°) | Amplo |
| Observação periférica | Difícil | Fácil |
O BIO e o exame com lâmpada de fenda têm papéis diferentes e são usados de forma complementar.
Na prática clínica, o procedimento padrão é realizar primeiro o registro do gráfico de fundo com BIO, seguido pelo exame detalhado da retina e vítreo com lâmpada de fenda e lente de Goldmann de três espelhos.
O esboço do fundo (registro do gráfico de fundo) usando BIO é uma habilidade clínica importante.
O gráfico de fundo é essencial para o manejo de doenças do fundo, especialmente descolamento de retina, e diz-se que “cirurgia de descolamento de retina sem esboço é tão imprudente quanto navegar sem mapa”. Na cirurgia de buckling escleral, a qualidade do esboço está diretamente ligada aos resultados cirúrgicos, ao aprimoramento das habilidades do cirurgião e ao compartilhamento da condição pela equipe.
Papel do gráfico: O gráfico de descolamento de retina concebido por Schepens e Tolentino é amplamente utilizado. Geralmente, três círculos concêntricos (equador, ora serrata, borda posterior do corpo ciliar) são impressos.
Código de cores (recomendado pela AAO): 8 cores são usadas para registrar os achados retinianos.
O oftalmoscópio binocular é excelente para campo de visão amplo e observação estereoscópica, adequado para determinar a posição geral do fundo de olho. A lâmpada de fenda com lente de pré-foco é superior para observação detalhada, como aderências vítreo-retinianas. Ambos são complementares, e o procedimento padrão é criar um gráfico de fundo com o oftalmoscópio binocular e depois realizar o exame detalhado com a lâmpada de fenda.
A história da observação do fundo de olho remonta ao século XIX.
Schepens não apenas desenvolveu o oftalmoscópio binocular indireto, mas também contribuiu enormemente para a disseminação do gráfico de fundo de olho e a sistematização da cirurgia de descolamento de retina. Ele é frequentemente chamado de “Pai do Descolamento de Retina” [1].