Luz de Excitação
Uma luz azul com comprimento de onda de 465-490 nm é irradiada.
No SLO, utiliza-se um laser de 488 nm.
O filtro de excitação corta comprimentos de onda indesejados.

A angiografia fluoresceínica (FA) é um exame que administra fluoresceína sódica por via intravenosa e fotografa o fundo do olho com uma câmera de fundo equipada com filtros especiais, permitindo imagear dinamicamente a circulação sanguínea da retina e coroide. É excelente para avaliar a dinâmica circulatória da retina e o estado da barreira hematorretiniana, sendo amplamente utilizada no diagnóstico e na determinação da terapêutica de doenças do fundo do olho. Além de lesões vasculares da retina, também é útil no diagnóstico diferencial de uveíte, tumores coroidais e doenças do disco óptico.
Em 1961, Harold R. Novotny e David L. Alvis relataram pela primeira vez o método original da FA. Posteriormente, a partir de 1967, John Donald McIntyre Gass publicou achados sistemáticos de FA para várias doenças do fundo do olho, levando à rápida disseminação da aplicação clínica.
A fluoresceína sódica emite fluorescência amarelo-esverdeada (520–530 nm) quando irradiada com luz de excitação azul (465–490 nm). No oftalmoscópio de varredura a laser (SLO), é usado um laser azul de 488 nm. A fluoresceína sódica é um corante solúvel em água com peso molecular de 376 Da, e a taxa de ligação a proteínas após injeção intravenosa é de cerca de 70–80%. Os restantes 20–30% estão na forma livre e emitem fluorescência. Na barreira hematorretiniana normal, não ocorre extravasamento mesmo da forma livre. Se a barreira for rompida, o corante extravasa para fora dos vasos, aparecendo como um achado hiperfluorescente característico.
A barreira hematorretiniana (BRB) é composta por duas camadas: a barreira interna são as junções apertadas das células endoteliais dos vasos retinianos, e a barreira externa são as junções apertadas das células do epitélio pigmentar da retina (RPE). Quando a BRB é rompida, ocorre extravasamento de fluoresceína, tornando-se um indicador diagnóstico de várias doenças da retina.
Luz de Excitação
Uma luz azul com comprimento de onda de 465-490 nm é irradiada.
No SLO, utiliza-se um laser de 488 nm.
O filtro de excitação corta comprimentos de onda indesejados.
Emissão de Fluorescência
Emite fluorescência amarelo-esverdeada com comprimento de onda de emissão de 520-530 nm.
A forma livre (cerca de 20-30%) é a principal responsável pela fluorescência.
A forma ligada a proteínas (cerca de 70-80%) dificilmente emite fluorescência.
Filtro de Barreira
Transmite apenas fluorescência com comprimento de onda acima de 520 nm.
Bloqueia a luz de excitação, tornando a imagem de fluorescência nítida.
O extravasamento vascular é evidência de ruptura da barreira.
Foi relatada pela primeira vez em 1961 por Novotny e Alvis. Após 1967, Gass sistematizou sua aplicação em várias doenças do fundo de olho, difundindo-se como método padrão de exame diagnóstico em todo o mundo.
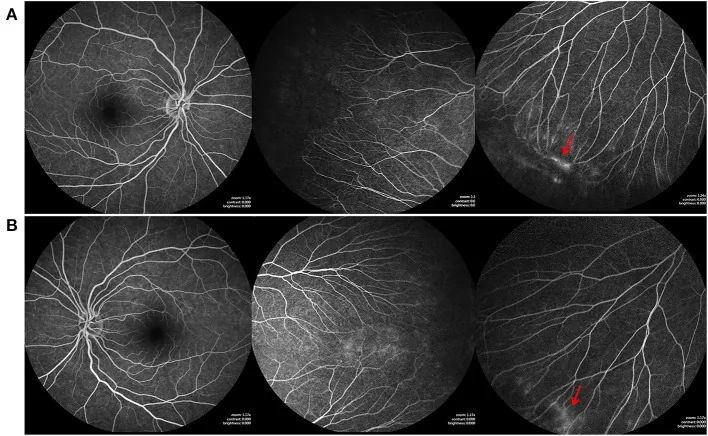
A FA é amplamente aplicada para visualização dos vasos do fundo de olho. Abaixo estão as principais doenças indicadas.
No edema macular que ocorre após necrose retiniana aguda (ARN), a FA mostra um padrão de extravasamento petaloide, e foi relatado que auxilia no diagnóstico diferencial do edema macular cístico (CME) e na avaliação da eficácia do tratamento1).
Durante a gravidez, pode ocorrer oclusão vascular retiniana, mas do ponto de vista da permeabilidade placentária da FA, a OCTA é recomendada como exame alternativo2).
Antes do exame, explique o seguinte e obtenha consentimento por escrito4).
De acordo com os Padrões de Realização de Angiografia de Fundo de Olho (Edição Revisada) da Sociedade Japonesa de Oftalmologia, realize o seguinte 4).
Pacientes em uso de betabloqueadores ou alfabloqueadores apresentam risco aumentado de efeitos colaterais, portanto, deve-se verificar previamente 4). O teste de reação cutânea tem utilidade limitada, e mesmo negativo, não pode descartar completamente efeitos colaterais graves 4).
Injete rapidamente 3-5 mL de solução de fluoresceína a 10% por via intravenosa 4). Em crianças, use 0,1 mg/kg como referência; em pacientes com insuficiência renal, use metade da dose normal ou menos 4).
Imediatamente após a injeção, são feitas fotografias contínuas por cerca de 1 minuto, e depois imagens tardias são obtidas aos 5 e 10 minutos. Incluindo o tempo de dilatação pupilar, todo o procedimento leva cerca de 15 a 20 minutos.
A FA é observada como múltiplas fases em sequência temporal.
Os achados da angiografia fluoresceínica (AF) são divididos em três categorias: hipofluorescência, hiperfluorescência e anormalidades morfológicas vasculares.
Bloqueio de Fluorescência (Hipofluorescência)
Definição: Hemorragia, pigmentação, exsudatos, etc. bloqueiam a fluorescência de fundo.
Características: Bordas nítidas, não muda de forma ao longo do tempo.
Doenças representativas: Hemorragia subrretiniana, exsudatos duros, nevo coroideano.
Defeito de Preenchimento (Hipofluorescência)
Definição: Oclusão vascular resultando em ausência ou atraso do influxo do corante fluorescente.
Características: Áreas de não perfusão capilar permanecem escuras durante todo o curso.
Doenças representativas: Oclusão da artéria retiniana, áreas avasculares na retinopatia diabética.
Vazamento de Fluorescência (Hiperfluorescência)
Definição: Vazamento do corante para fora dos vasos devido à ruptura da barreira hematorretiniana.
Características: Aumenta ao longo do tempo, bordas tornam-se indistintas. O padrão petaloide é característico do edema macular cístico 1).
Doenças representativas: Edema macular, neovascularização de coroide (CNV), vasculite retiniana.
Fluorescência de Transmissão (Hiperfluorescência)
Definição: Fluorescência coroidal visível através de defeito no EPR (defeito de janela).
Características: Não muda de forma ao longo do tempo, mas pode apresentar leve impregnação na fase tardia.
Doenças representativas: Atrofia geográfica, fusão de drusas, buraco macular, estrias angioides.
A hipofluorescência é subdividida conforme a causa:
| Tipo de Hipofluorescência | Causa/Mecanismo | Doenças Representativas |
|---|---|---|
| Bloqueio da Fluorescência | Hemorragia, manchas brancas ou nevo obscurecendo a fluorescência de fundo | Hemorragia sub-retiniana, manchas brancas duras, nevo coroidal |
| Defeito de Preenchimento: Estenose vascular retino-coroidal | Oclusão ou estenose de grandes vasos | Oclusão da artéria carótida interna, arterite de Takayasu |
| Defeito de preenchimento: oclusão vascular retiniana | Oclusão arterial e venosa | Oclusão da artéria retiniana (CRAO/BRAO), oclusão da veia retiniana |
| Defeito de preenchimento: oclusão capilar | Distúrbio circulatório periférico | Retinopatia diabética (NPA), doença de Eales |
| Defeito de preenchimento: distúrbio circulatório coroidal | Insuficiência do fluxo sanguíneo coroidal | Doença de Harada, APMPPE, coroidopatia hipertensiva |
| Atrofia retino-coroidal | Perda de fluorescência por atrofia tecidual | Distrofia macular, retinite pigmentosa, DMRI atrófica, miopia patológica |
| Hipofluorescência do disco óptico | Isquemia ou infiltração do tecido do nervo óptico | Neuropatia óptica isquêmica, melanocitoma |
A hiperfluorescência é subdividida conforme a causa em:
As seguintes anomalias morfológicas vasculares são observadas:
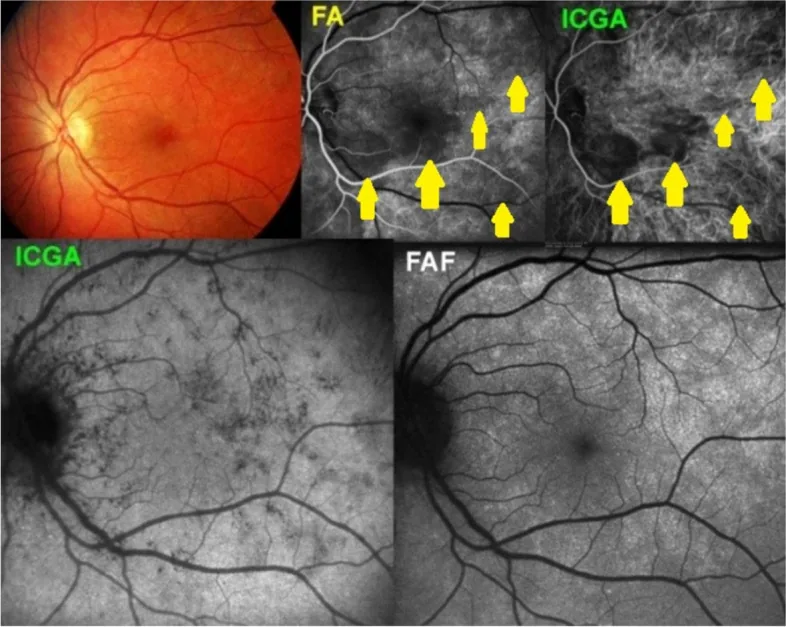
Os vasos coroidais são difíceis de avaliar devido à obstrução pelo EPR. Para avaliar MNV tipo 1 (neovascularização coroidal) com vazamento de fluoresceína, a angiografia com indocianina verde (ICGA) é usada como complemento.
Os principais achados são microaneurismas, áreas de não perfusão (ANP) e neovascularização. A AF ajuda a diferenciar o padrão de vazamento do edema macular (focal/difuso/cistoide) e a determinar as áreas de fotocoagulação a laser 3). Na fase tardia, observa-se vazamento acentuado da neovascularização. Com a AF ultra-widefield, a precisão da avaliação das ANP periféricas aumenta.
Essencial para avaliar a atividade da CNV. A CNV clássica (tipo 2) mostra hiperfluorescência bem definida precocemente e vaza na fase tardia. A CNV oculta (tipo 1) localiza-se abaixo do EPR e aparece como hiperfluorescência pontilhada ou DVP fibrovascular na fase tardia. A atrofia geográfica aparece como defeito em janela.
Usada para avaliar retardo no enchimento, dilatação e tortuosidade venosa, áreas de não perfusão capilar e circulação colateral. ANP maior que 10 áreas de disco é considerada tipo isquêmico e indicador de risco de glaucoma neovascular. Também importante para entender o padrão de vazamento do edema macular.
Observam-se pontos de vazamento característicos no nível do EPR, do tipo inkblot (borrão) ou smokestack (chaminé). Pontos de vazamento múltiplos sugerem CSC crônica. A AF e a ICGA são usadas em conjunto para determinar a área de terapia fotodinâmica (PDT).
Na doença de Harada, observam-se hiperfluorescência puntiforme devido a vazamentos coroidais múltiplos e acúmulo de pigmento nas áreas de descolamento seroso da retina. Na doença de Behçet, observa-se impregnação da parede vascular por vasculite retiniana e NPA. Na doença de Eales, são características a NPA periférica e a neovascularização.
Os dados do Padrão de Execução da Angiografia de Fundo de Olho (Edição Revisada) da Sociedade Japonesa de Oftalmologia são apresentados 4).
Os efeitos colaterais ocorrem com a seguinte frequência de acordo com a gravidade.
| Gravidade | Incidência |
|---|---|
| Todos os efeitos colaterais | 1,1–11,2% |
| Leve | 1,4–8,1% |
| Moderado | 0,2–1,5% |
| Grave | 0,005–0,48% |
| Morte | 0,0005% a 0,002% |
Leve (geralmente resolve espontaneamente)
Moderado
Grave (extremamente raro)
O diagnóstico de anafilaxia é feito se qualquer um dos três critérios a seguir for atendido4).
Fluxograma de Manejo da Anafilaxia:
Após o sucesso do tratamento, há possibilidade de anafilaxia bifásica (recorrência dentro de 6-8 horas após o desaparecimento dos sintomas), portanto é necessária observação por pelo menos 8 horas, e recomenda-se internação para observação por 24 horas4).
Diferenciação entre reflexo vagal e anafilaxia: O reflexo vagal apresenta bradicardia, hipotensão, palidez e sudorese fria, mas não é acompanhado de manifestações cutâneas (urticária, rubor), diferenciando-se da anafilaxia. O tratamento eficaz para o reflexo vagal inclui manter o paciente deitado, elevar os membros inferiores e administrar fluidos intravenosos4).
Esta é uma reação normal devido à excreção renal da fluoresceína, não havendo motivo para preocupação. A coloração amarelada da pele desaparece em 2-3 horas, e a urina volta ao normal no dia seguinte.
A fluoresceína atravessa a placenta e é detectada no leite materno por 72 horas, portanto o procedimento é geralmente evitado em gestantes e lactantes2)3). Se houver necessidade de informações sobre os vasos da retina, a angiografia por OCT não invasiva (OCTA) é recomendada como alternativa2).
A fluoresceína sódica é um corante hidrossolúvel amarelo-avermelhado com peso molecular de 376 Da. Quando irradiada com comprimento de onda de excitação de 465–490 nm (488 nm no SLO), emite fluorescência amarelo-esverdeada em 520–530 nm. Após administração intravenosa, cerca de 70–80% liga-se a proteínas plasmáticas (principalmente albumina), e cerca de 20–30% está na forma livre e emite fluorescência. É excretada pelos rins (desaparece em 1–2 dias), com metabolismo hepático mínimo.
A angiografia com verde de indocianina (ICG) é usada de forma complementar à FA. As características de ambas são mostradas abaixo.
| Item | FA | Angiografia com ICG |
|---|---|---|
| Peso molecular | 376 Da | 775 Da |
| Taxa de ligação a proteínas | Cerca de 70–80% | Cerca de 98% |
| Principal alvo de observação | Vasos da retina | Vasos da coroide |
| Comprimento de onda de excitação | 465–490 nm | Aproximadamente 805 nm |
| Comprimento de onda de fluorescência | 520–530 nm | Aproximadamente 835 nm (infravermelho próximo) |
| Via de excreção | Rins | Fígado |
Como o ICG tem uma taxa de ligação proteica de 98%, ele quase não extravasa para fora dos vasos coroidais, sendo adequado para avaliar o fluxo sanguíneo coroidal. Na avaliação da vasculopatia coroidal polipoidal (PCV), hemangioma coroidal e MNV tipo 1, a ICGA complementa a FA.
A OCTA é um exame não invasivo que analisa as informações de fase da OCT e visualiza o movimento dos glóbulos vermelhos. Não requer o uso de contraste e pode separar os plexos vasculares da retina em três camadas no nível capilar 3). Tem demonstrado utilidade como alternativa à FA na avaliação vascular da retina durante a gravidez 2).
| Item | FA | OCTA |
|---|---|---|
| Contraste | Necessário | Não necessário |
| Invasividade | Punção venosa e efeitos colaterais | Não invasivo |
| Informação dinâmica | Pode avaliar vazamento e atraso no enchimento | Não pode ser avaliado (apenas estrutural) |
| Resolução de profundidade | Apenas imagem bidimensional | Análise em camadas possível |
| Campo de imagem | Grande angular (até 200°) | Limitado (3-12 mm) |
| Avaliação periférica | Fácil | Difícil |
Como a OCTA não consegue detectar o extravasamento de fluoresceína para fora dos vasos, a angiografia fluoresceínica (FA) ainda é indispensável para avaliar a atividade do edema macular, determinar a atividade da CNV (presença ou ausência de vazamento) e avaliar a inflamação da parede vascular na vasculite retiniana. O uso complementar de ambos permite uma avaliação mais precisa do fundo de olho.
O ângulo de visão e as características observáveis diferem dependendo do dispositivo de imagem utilizado.
| Dispositivo | Ângulo de visão | Principais características |
|---|---|---|
| Câmera de fundo | 55° | Padrão e amplamente difundido |
| SLO/HRA | 30–102° | Alto contraste e confocal |
| Optos | 200° | Captura ultra-ampla da periferia em uma única vez |
O dispositivo de imagem ultra-ampla (Optos) captura a periferia em uma única aquisição, sendo útil para avaliar lesões periféricas na retinopatia diabética e doenças degenerativas da retina.
No edema macular cistóide após necrose retiniana aguda, sugere-se que o padrão de vazamento em pétalas na AF pode ser um biomarcador preditivo da resposta ao tratamento1). Futuramente, pesquisas estão em andamento para quantificar a dinâmica da AF e utilizá-la na predição da eficácia da terapia anti-VEGF e da terapia fotodinâmica.
Com a introdução do RetCam3, a realização de AF em crianças tornou-se possível. Espera-se sua aplicação na avaliação vascular da retinopatia da prematuridade e doenças retinianas pediátricas.
Com o Optos, o tempo de imagem para lesões periféricas na AF ultra-ampla de 200° foi significativamente reduzido. Sua utilidade foi demonstrada na avaliação de áreas de não perfusão capilar periférica na retinopatia diabética e na avaliação ampla de doenças vasculares retinianas congênitas (como FEVR).
A OCTA é capaz de visualizar a estrutura capilar de forma não invasiva e detalhada, mas não consegue detectar o extravasamento de fluoresceína para fora dos vasos. A angiografia fluoresceínica (FA) é necessária para avaliar a atividade do edema macular e confirmar o vazamento de CNV, sendo que ambas se complementam em termos de informação 3).