荧光素眼底血管造影(FA)是通过静脉注射荧光素 钠,动态成像视网膜 和脉络膜 循环的检查方法。
对于糖尿病视网膜病变 、视网膜静脉阻塞 、年龄相关性黄斑变性 等多种眼底疾病的诊断和治疗决策至关重要。
它提供由于血-视网膜屏障 破坏导致的荧光渗漏、血管闭塞导致的充盈缺损 等动态信息,这些是OCT血管成像 (OCTA )无法检测到的。
不良反应总发生率为1.1%–11.2%,多数为恶心、皮肤黄染等轻微症状,可自行缓解4) 。
严重过敏反应和死亡极为罕见(死亡:约1:200,000),但检查前需准备急救措施3) 。
孕妇和哺乳期妇女原则上禁忌,推荐使用OCTA 作为替代2) 。
OCTA 可无创显示毛细血管水平的血管结构,但其渗漏检测能力无法替代FA,两者互补使用。 荧光素眼底血管造影(FA)是通过静脉注射荧光染料荧光素 钠,使用配备特殊滤光片的眼底照相机 拍摄眼底,动态成像视网膜 和脉络膜 血液循环的检查方法。它擅长评估视网膜 循环动态和血-视网膜屏障 状态,广泛用于眼底疾病的诊断和治疗方案制定。不仅用于视网膜 血管疾病,还可用于鉴别葡萄膜炎 、脉络膜 肿瘤和视盘疾病。
1961年,Harold R. Novotny和David L. Alvis首次报道了FA的原始方法。随后,从1967年起,John Donald McIntyre Gass发表了各种眼底疾病的系统性FA表现,使临床应用迅速扩展。
荧光素 钠在蓝色激发光(波长465–490 nm)照射下发出黄绿色荧光(520–530 nm)。扫描激光检眼镜(SLO)使用488 nm蓝色激光。荧光素 钠是一种分子量为376 Da的水溶性染料,静脉注射后蛋白结合率约为70%–80%。剩余约20%–30%为游离型并发出荧光。在血-视网膜屏障 正常的情况下,即使游离型也不会漏出血管。当屏障破坏时,染料漏出血管,表现为特征性的强荧光征象。
血-视网膜屏障 (BRB)由两层构成。内层屏障是视网膜 血管内皮细胞的紧密连接,外层屏障是视网膜色素上皮 (RPE )细胞的紧密连接。当BRB破坏时,发生荧光渗漏,成为各种视网膜 疾病的诊断指标。
激发光
照射波长465–490 nm 的蓝光。
SLO使用488 nm 激光。
激发滤光片 滤除不需要的波长。
荧光发射
发出发射波长520–530 nm 的黄绿色荧光。
**游离型(约20–30%)**是荧光的主要来源。
**蛋白结合型(约70–80%)**不易发出荧光。
屏障滤光片
仅透过520 nm以上 的荧光。
阻挡激发光 ,使荧光图像更清晰。
血管外渗漏 是屏障破坏的证据。
Q
荧光素眼底血管造影是从什么时候开始的?
A
1961年由Novotny和Alvis首次报道。1967年后,Gass将其系统应用于各种眼底疾病,成为眼底诊断的标准检查方法,并在全球普及。
荧光素眼底血管造影显示的视网膜无血管区和荧光渗漏 Sun L, et al.
ROP -like retinopathy in full/near-term newborns: A etiology, risk factors, clinical and genetic characteristics, prognosis and management. Front Med (Lausanne). 2022. Figure 3. PM
CI D: PMC9399493. License: CC BY.
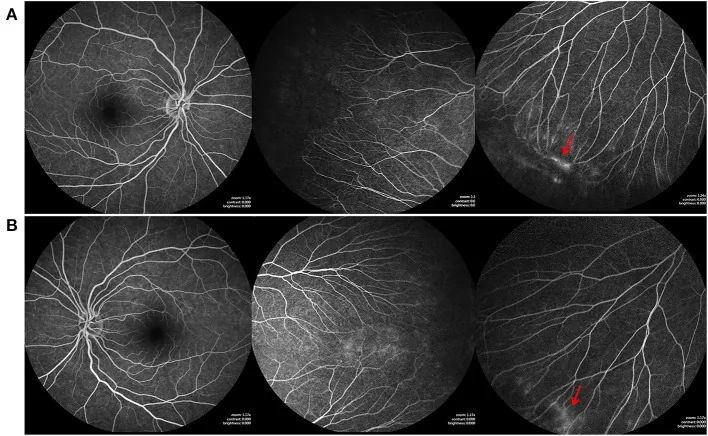
一例FZD4突变患者的双眼(A、B)荧光素眼底血管造影(FFA)表现,显示颞侧无血管区、刷状周边视网膜 血管、周边视网膜 无血管区以及红色箭头所示的荧光渗漏。这与本文“2. 适应症”部分讨论的荧光渗漏相对应。
FA广泛应用于眼底血管系统的可视化。以下列出主要适应症。
视乳头血管炎 :确认视乳头血管渗漏前部缺血性视神经病变 :评估视乳头血流障碍
在急性视网膜坏死 (ARN )后发生的黄斑水肿 中,FA显示花瓣状渗漏模式,据报道有助于鉴别囊样黄斑水肿 (CME )和判断治疗效果1) 。
妊娠期间可能发生视网膜 血管闭塞,但从FA的胎盘通过性角度考虑,推荐OCTA 作为替代检查2) 。
检查前说明以下内容,并取得书面同意4) 。
建立静脉通路,静脉注射造影剂
注射后立即是关键拍摄点,需连续拍摄
检查后至次日尿液可能呈黄色
皮肤黄染可持续2~3小时
透析患者剂量减半,检查后需进行透析
约10%的概率出现恶心、呕吐、瘙痒、荨麻疹等症状
严重情况下可能发生过敏性休克。
根据日本眼科学会的眼底血管造影实施标准(修订版),实施以下内容4) 。
知情同意 :书面说明造影剂静脉内给药、副作用风险及检查后的变化,并取得书面同意。病史问诊 :确认过敏史、哮喘/特应性皮炎的有无。同时了解糖尿病、高血压、心脏病、肝肾功能障碍、脑血管异常。老年人、儿童、孕妇需特别注意。血压测量 :检查前后测量血压。静脉通路建立 :使用留置针(肘前静脉)或翼状针(手背静脉)建立静脉通路。散瞳 散瞳 眼药水充分散瞳 。急救体制的完善 :常备以下器材和药物,实施者应掌握应对流程4) 。
氧气、简易呼吸器(气道管理器材)
肾上腺素(epinephrine)0.3 mg 肌肉注射制剂
麻黄碱、多巴胺
硫酸阿托品
β2受体激动剂(支气管扩张剂)、氨茶碱250 mg
类固醇 药物(氢化可的松等)抗组胺药
乳酸林格液(补液)
服用β受体阻滞剂 或α受体阻滞剂的患者副作用风险增加,因此应事先了解4) 。皮肤反应测试的实用性有限,即使阴性也不能完全排除严重副作用4) 。
用三通旋塞连接侧管,并将装有5 mL 10%荧光素 的注射器连接
与彩色眼底照片一样对焦
启动计时器的同时快速静脉注射荧光素
插入滤光片,将观察光调至最大
在荧光出现前开始以每秒1张的速度连续拍摄(肘静脉注射后6-8秒、手背静脉注射后10-12秒到达视网膜 )
从动脉期到动静脉期高频拍摄
注射后50-60秒拍摄对侧眼的动静脉期
从后极部到周边部依次拍摄
注射后5分钟和10分钟拍摄后期图像
快速静脉注射3-5 mL 10%荧光素 溶液4) 。儿童以0.1 mg/kg为参考,肾功能障碍患者剂量为常规量的一半以下4) 。
Q
荧光素眼底血管造影检查需要多长时间?
A
注射后立即连续拍摄约1分钟,然后在5分钟和10分钟时拍摄后期图像。包括散瞳 时间,整个过程大约需要15至20分钟。
荧光素血管造影图像 Ioannis Papasavvas; William R Tucker; Alessandro Mantovani; Lorenzo Fabozzi; Carl P Herbort, Jr. Choroidal vasculitis as a biomarker of inflammation of the choroid. Indocyanine Green Angiography (
ICGA ) spearheading for diagnosis and follow-up, an imaging tutorial. J Ophthalmic Inflamm Infect. 2024 Dec 4; 14:63. Figure 5. PM
CI D: PMC11618284. License: CC BY.
在
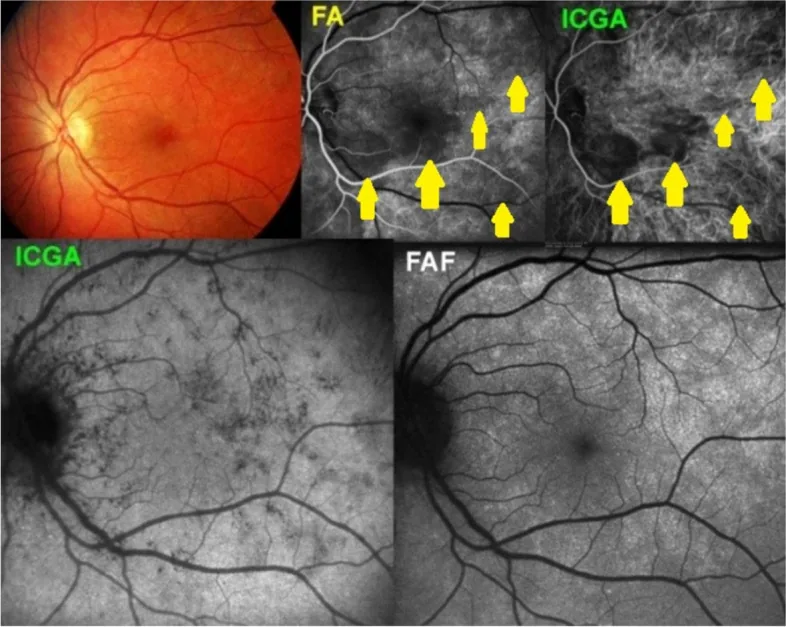
MEWDS 中,
脉络膜 毛细血管低荧光局限于孤立且大多不融合的点。眼底彩色照片(左上)显示非常微弱的变色。早期FA图像(中上)显示
脉络膜 毛细血管无灌注或灌注延迟(黄色箭头),早期
ICGA 图像(右上)也显示相同情况。晚期
ICGA 图像(左下)有持续的低荧光点,这些点肯定对应于
脉络膜 毛细血管无灌注,因为它们持续到晚期血管造影阶段。右下,
MEWDS 典型的眼底高自发荧光,是由于光色素继发性丢失和/或
RPE 功能障碍导致
脂褐素 积累所致。
FA随时间推移观察到多个时相。
脉络膜 相(早期脉络膜 荧光)视网膜 循环早1-2秒出现。视网膜 动脉相脉络膜 充盈后1-3秒(注射后11-18秒)出现。正常臂-视网膜 循环时间为10-15秒;延长提示眼动脉狭窄(眼缺血综合征 )或大动脉炎。毛细血管相 :毛细血管网充盈,中心凹 无血管区(FAZ)直径约500 μm。FAZ周围的毛细血管网可见。视网膜 静脉相峰值相 :注射后约30秒荧光强度达到最大。晚期相 :造影开始后约10分钟拍摄;3-5分钟为再循环期,约10分钟后荧光消退。正常黄斑 :叶黄素和RPE 色素上皮细胞遮挡背景荧光,使FAZ呈现暗区。
FA发现大致分为三类:低荧光、高荧光和血管形态异常。
荧光遮挡(低荧光)
定义 :出血、色素沉着、渗出物等遮挡背景荧光。
特征 :边界清晰,随时间形状不变。
代表性疾病 :视网膜 下出血、硬性渗出、脉络膜痣 。
充盈缺损(低荧光)
定义 :血管闭塞导致荧光染料无流入或延迟。
特征 :毛细血管无灌注区 在整个过程中保持暗区。
代表性疾病 :视网膜动脉阻塞 、糖尿病视网膜病变 的无血管区。
荧光渗漏(高荧光)
定义 :血-视网膜屏障 破坏导致染料渗漏到血管外。
特征 :随时间扩大,边界模糊。花瓣状模式是囊样黄斑水肿 的特征 1) 。
代表性疾病 :黄斑水肿 、CNV 、视网膜血管炎 。
透见荧光(强荧光)
定义 :通过RPE 缺损 可见脉络膜 荧光(窗样缺损 )。
特征 :随时间形状不变,但晚期可能出现淡染。
代表性疾病 :地图状萎缩 、融合性玻璃膜疣 、黄斑裂孔 、血管样条纹 症。
弱荧光根据原因进一步细分如下。
弱荧光类型 原因/机制 代表性疾病 荧光遮蔽 出血、白斑、痣 遮蔽背景荧光 视网膜 下出血、硬性渗出、脉络膜痣 充盈缺损 :视网膜 脉络膜 血管狭窄 大血管闭塞或狭窄 颈内动脉闭塞、高安动脉炎 充盈缺损 :视网膜 血管闭塞 动脉/静脉闭塞 视网膜 动脉闭塞症(CRAO /BRAO )、视网膜 静脉闭塞症充盈缺损 :毛细血管闭塞 末梢循环障碍 糖尿病视网膜病变 (NPDR)、Eales病充盈缺损 :脉络膜 循环障碍 脉络膜 血流不足原田病 、APMPPE 、高血压性脉络膜 病变视网膜 脉络膜 萎缩组织萎缩导致荧光消失 黄斑 营养不良、视网膜色素变性 、萎缩型AMD 、病理性近视 视盘低荧光 视神经 组织缺血/浸润缺血性视神经病变 、黑色素细胞瘤
高荧光根据原因细分为以下类型。
自发荧光(autofluorescence) :FA注射前即发出荧光的所见。见于卵黄样病变、机化出血、玻璃膜疣 、视盘玻璃膜疣 、星形细胞错构瘤。透见荧光(window defect) :RPE 缺损 处透见脉络膜 荧光。代表性疾病:AMD 、病理性近视 、黄斑裂孔 、血管样条纹 症。染料积存(pooling) :荧光染料在组织间隙积聚,随时间增强。
着染(staining) :荧光增强但边界保持清晰。见于AMD 、视网膜 微动脉瘤 、玻璃膜疣 、盘状瘢痕、葡萄膜炎 。荧光渗漏(leakage) :边界模糊并随时间扩大。
观察到以下血管形态学异常。
脉络膜 血管因被RPE 遮蔽而难以评估。对于有荧光渗漏的1型MNV(脉络膜新生血管 ),ICG血管造影(ICGA )可作为补充检查。
微动脉瘤 、无灌注区 (NPA)和新生血管 是主要表现。FA可区分黄斑水肿 的渗漏模式(局灶性/弥漫性/囊样),并作为确定激光光凝部位的依据3) 。晚期可见新生血管 的明显渗漏。超广角FA可提高周边NPA的评估准确性。
FA对评估CNV 的活动性至关重要。典型CNV (2型)早期显示边界清晰的强荧光,晚期渗漏。隐匿型CNV (1型)位于RPE 下,晚期表现为点状强荧光或纤维血管性PED 。地图状萎缩 表现为全程窗样缺损 。
FA用于评估充盈延迟、静脉迂曲扩张、毛细血管无灌注区 和侧支循环。无灌注区 面积≥10个视盘面积判断为缺血型,是新生血管性青光眼 的风险指标。对了解黄斑水肿 的渗漏模式也很重要。
在RPE 水平可见特征性的墨渍样或烟囱样渗漏点。多个渗漏点提示慢性CSC 。FA与ICGA 联合用于确定光动力疗法 (PDT )的治疗范围。
在原田病 中,表现为多发性脉络膜 渗漏导致的点状强荧光和浆液性视网膜脱离 部位的染料积存。在贝赫切特病中,可见视网膜血管炎 的血管壁染色和无灌注区 (NPA)。在伊尔斯病 中,周边部无灌注区 和新生血管 是其特征。
以下数据来自日本眼科学会的眼底血管造影实施标准(修订版)4) 。
副作用按严重程度的发生频率如下。
严重程度 发生率 所有副作用 1.1%~11.2% 轻度 1.4%~8.1% 中度 0.2%~1.5% 重度 0.005%~0.48% 死亡 0.0005~0.002%
轻度(多可自然缓解)
恶心 :最常见,发生率3~15%3) 。快速静脉注射易诱发。呕吐 :约7%皮肤黄染、瘙痒 :皮肤黄染持续2~3小时,尿液黄染持续1~2天。局部疼痛、发热感 :注射部位一过性症状。
中度
荨麻疹 :约0.5%3) 血栓性静脉炎 :可能因外渗导致局部坏死。发热、晕厥 :罕见。
重度(极罕见)
过敏反应 :由IgE介导或免疫复合物机制引起4) 。支气管痉挛、心脏骤停 :极罕见。死亡 :1:200,000至1:221,7813)
过敏反应的诊断符合以下三项标准之一4) 。
伴有皮肤/黏膜症状(荨麻疹、潮红、水肿)并迅速出现呼吸系统或循环系统症状
接触过敏原后迅速出现循环系统症状(低血压、意识障碍)
已知过敏原接触后,迅速出现皮肤/黏膜症状加上呼吸、消化、循环系统中至少两种症状
过敏反应处理流程图 :
立即停止注射造影剂,使患者仰卧
肾上腺素0.01 mg/kg(成人0.3–0.5 mg)大腿外侧肌肉注射
建立静脉通路,开始输注乳酸林格液
给予H1和H2抗组胺药
给予皮质类固醇 (如氢化可的松100–500 mg静脉注射)
难治性病例使用胰高血糖素(适用于服用β受体阻滞剂 的患者)
准备紧急转运
即使治疗成功,仍可能出现双相过敏反应(症状消失后6–8小时内复发),因此需要至少观察8小时,建议住院观察24小时4) 。
与迷走神经反射的鉴别 :迷走神经反射表现为心动过缓、低血压、苍白、冷汗,但无皮肤表现(荨麻疹、潮红),可与过敏反应鉴别。迷走神经反射时,保持卧位、抬高下肢、补液有效4) 。
孕妇 :荧光素 可通过胎盘,原则上禁忌。可考虑OCTA 作为替代2) 。哺乳期妇女 :荧光素 在母乳中可检测72小时,应避免检查3) 。严重肾功能障碍 :因经肾排泄,需减量(通常用量的一半以下)4) 。
服用β受体阻滞剂 或α受体阻滞剂的患者不良反应风险增加。检查前务必确认4) 。
若药液漏出至血管外,可能导致局部组织坏死。留置针的固定和注射时的确认很重要。
皮肤反应测试的实用性有限,阴性结果也不能完全排除严重不良反应4) 。
应常备急救药品(肾上腺素肌注制剂、类固醇 、抗组胺药)和器材,操作者应掌握应对流程。
检查后也应测量血压,注意不良反应的迁延4) 。
Q
荧光眼底造影后尿液变黄,有问题吗?
A
这是荧光素 经肾脏排泄的正常反应,无需担心。皮肤黄染在2~3小时内消退,尿液变黄在次日自然消失。
Q
怀孕或哺乳期间可以接受这项检查吗?
A
荧光素 可通过胎盘,并在母乳中检测72小时,因此原则上避免对孕妇和哺乳期妇女进行检查2) 3) 。如果需要眼底血管信息,推荐使用无创的OCT血管成像 (OCTA )作为替代2) 。
荧光素 钠是一种分子量为376 Da的黄红色水溶性染料。在465–490 nm(SLO中为488 nm)的激发波长照射下,发出520–530 nm的黄绿色荧光。静脉注射后,约70–80%与血浆蛋白(主要是白蛋白)结合,约20–30%以游离形式发出荧光。通过肾脏排泄(1–2天内清除),肝脏代谢较少。
吲哚青绿(ICG)血管造影与FA互补使用。两者的特点如下所示。
项目 FA ICG血管造影 分子量 376 Da 775 Da 蛋白结合率 约70–80% 约98% 主要观察对象 视网膜 血管脉络膜 血管激发波长 465~490 nm 约805 nm 荧光波长 520~530 nm 约835 nm(近红外) 排泄途径 肾脏 肝脏
ICG的蛋白结合率高达98%,因此几乎不会从脉络膜 血管漏出,适合评估脉络膜 血流。在息肉状脉络膜血管病变 (PCV )、脉络膜 血管瘤和1型MNV的评估中,ICGA 可补充FA。
OCTA 是一种非侵入性检查,通过分析OCT 的相位信息来可视化红细胞的运动。它不需要造影剂,可以在毛细血管水平将视网膜 血管丛分离为三层进行显示3) 。在妊娠期视网膜 血管评估中,已显示出作为FA替代方案的有用性2) 。
项目 FA OCTA 造影剂 需要 不需要 侵入性 静脉穿刺,可能有副作用 非侵入性 动态信息 可评估渗漏和充盈延迟 无法评估(仅结构) 深度分辨率 仅二维图像 可分层分析 拍摄范围 广角(可达200°) 有限(3–12毫米) 周边部评估 容易 困难
OCTA 无法检测血管外的荧光渗漏,因此在评估黄斑水肿 的活动性、判断CNV 的活动性(有无渗漏)以及评估视网膜血管炎 中的血管壁炎症时,FA仍然不可或缺。两者互补使用可以实现更精细的眼底评估。
根据使用的拍摄设备,可观察的视角和特性有所不同。
设备 视角 主要特点 眼底相机 55° 标准、广泛普及 SLO/HRA 30~102° 高对比度、共聚焦 Optos 200° 超广角·周边部一次性成像
超广角成像设备(Optos)一次拍摄即可捕捉到周边部,对于糖尿病视网膜病变 和视网膜 变性疾病的周边病变评估非常有用。
在急性视网膜坏死 后的囊样黄斑水肿 中,FA的花瓣状渗漏模式可能成为治疗反应的预测生物标志物 1) 。目前正在进行研究,将FA的动态信息量化,并用于预测抗VEGF治疗 和光动力疗法 的效果。
RetCam3的引入使得儿童可以进行FA检查。预计将应用于早产儿视网膜病变 和儿童视网膜 疾病的血管评估。
使用Optos进行200°超广角FA,大大缩短了周边病变的拍摄时间。在糖尿病视网膜病变 的周边毛细血管无灌注区 评估以及先天性视网膜 血管疾病(如FEVR )的广泛评估中显示出实用性。
Q
如果有OCT血管成像,荧光眼底造影是否就不需要了?
A
OCTA 无创且能精细显示毛细血管结构,但无法检测血管外的荧光渗漏。评估黄斑水肿 活动性和确认CNV 渗漏需要FA,两者信息互补3) 。
Rana V, Markan A, Arora A, et al. Cystoid Macular Edema Secondary to Acute Retinal Necrosis: The Role of Fundus Fluorescein Angiography in Guiding Treatment. Cureus. 2025;17(11):e96108.
Jurgens L, Yaici R, Schnitzler CM, et al. Retinal vascular occlusion in pregnancy: three case reports and a review of the literature. J Med Case Rep. 2022;16:167.
Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2020;127(2):P66-P145.
日本眼科学会. 眼底血管造影実施基準(改訂版). 日眼会誌. 2011;115(12):1101-1108.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。