Ánh sáng kích thích
Chiếu ánh sáng xanh có bước sóng 465-490 nm.
Trong SLO, sử dụng laser 488 nm.
Bộ lọc kích thích cắt các bước sóng không mong muốn.

Chụp mạch huỳnh quang (FA) là xét nghiệm tiêm tĩnh mạch natri fluorescein, sau đó chụp ảnh đáy mắt bằng máy ảnh đáy mắt có gắn bộ lọc đặc biệt, cho phép chụp ảnh động tuần hoàn máu võng mạc và hắc mạc. Nó vượt trội trong đánh giá động học tuần hoàn võng mạc và tình trạng hàng rào máu-võng mạc, được sử dụng rộng rãi trong chẩn đoán và quyết định điều trị bệnh lý đáy mắt. Ngoài tổn thương mạch máu võng mạc, nó cũng hữu ích trong chẩn đoán phân biệt viêm màng bồ đào, u hắc mạc, và bệnh lý đĩa thị.
Năm 1961, Harold R. Novotny và David L. Alvis lần đầu tiên báo cáo phương pháp FA nguyên thủy. Sau đó, từ năm 1967, John Donald McIntyre Gass đã công bố các kết quả FA có hệ thống cho nhiều bệnh lý đáy mắt, dẫn đến ứng dụng lâm sàng lan rộng nhanh chóng.
Natri fluorescein phát ra huỳnh quang vàng-xanh (520–530 nm) khi được chiếu bằng ánh sáng kích thích màu xanh lam (465–490 nm). Trong kính soi đáy mắt quét laser (SLO), sử dụng laser xanh lam 488 nm. Natri fluorescein là thuốc nhuộm tan trong nước có trọng lượng phân tử 376 Da, tỷ lệ liên kết protein sau tiêm tĩnh mạch khoảng 70–80%. Khoảng 20–30% còn lại ở dạng tự do và phát huỳnh quang. Khi hàng rào máu-võng mạc bình thường, không có rò rỉ ngay cả dạng tự do. Nếu hàng rào bị phá vỡ, thuốc nhuộm rò rỉ ra ngoài mạch, xuất hiện dưới dạng tăng huỳnh quang đặc trưng.
Hàng rào máu-võng mạc (BRB) gồm hai lớp: hàng rào trong là các kết nối chặt của tế bào nội mô mạch máu võng mạc, và hàng rào ngoài là các kết nối chặt của tế bào biểu mô sắc tố võng mạc (RPE). Khi BRB bị phá vỡ, xảy ra rò rỉ fluorescein, trở thành chỉ số chẩn đoán các bệnh võng mạc khác nhau.
Ánh sáng kích thích
Chiếu ánh sáng xanh có bước sóng 465-490 nm.
Trong SLO, sử dụng laser 488 nm.
Bộ lọc kích thích cắt các bước sóng không mong muốn.
Phát huỳnh quang
Phát ra huỳnh quang xanh-vàng với bước sóng phát xạ 520-530 nm.
Dạng tự do (khoảng 20-30%) là nguồn huỳnh quang chính.
Dạng liên kết protein (khoảng 70-80%) khó phát huỳnh quang.
Bộ lọc chắn
Chỉ truyền huỳnh quang có bước sóng trên 520 nm.
Chặn ánh sáng kích thích, làm cho hình ảnh huỳnh quang rõ nét.
Thoát mạch là bằng chứng của sự phá vỡ hàng rào.
Lần đầu tiên được báo cáo vào năm 1961 bởi Novotny và Alvis. Sau năm 1967, Gass đã hệ thống hóa ứng dụng của nó trong các bệnh lý đáy mắt khác nhau, và nó đã trở thành phương pháp chẩn đoán tiêu chuẩn trên toàn thế giới.
FA được ứng dụng rộng rãi để hình ảnh hóa hệ thống mạch máu đáy mắt. Dưới đây là các bệnh lý chỉ định chính.
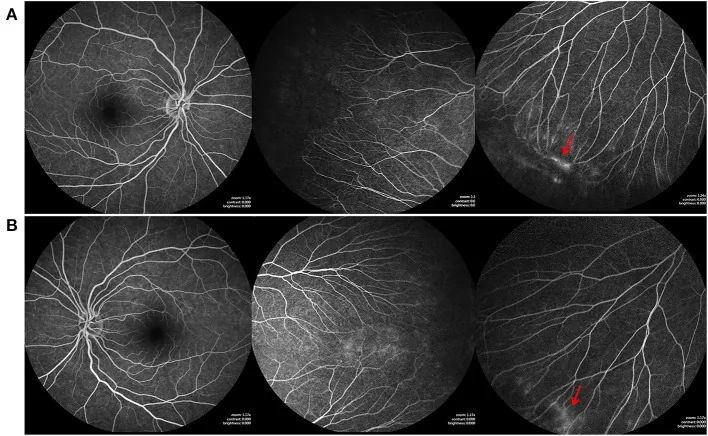
Trong phù hoàng điểm xảy ra sau hoại tử võng mạc cấp (ARN), FA cho thấy hình thái thoát thuốc dạng cánh hoa (petaloid), và đã được báo cáo là hỗ trợ chẩn đoán phân biệt phù hoàng điểm dạng nang (CME) và đánh giá hiệu quả điều trị1).
Trong thai kỳ, có thể xảy ra tắc mạch máu võng mạc, nhưng từ góc độ tính thấm qua nhau thai của FA, OCTA được khuyến cáo như một xét nghiệm thay thế2).
Trước khi xét nghiệm, giải thích các nội dung sau và lấy sự đồng ý bằng văn bản4).
Theo Tiêu chuẩn thực hiện chụp mạch đáy mắt (Bản sửa đổi) của Hiệp hội Nhãn khoa Nhật Bản, thực hiện những điều sau 4).
Bệnh nhân đang dùng thuốc chẹn beta hoặc chẹn alpha có nguy cơ tác dụng phụ cao hơn, do đó cần nắm rõ trước 4). Xét nghiệm phản ứng da có giá trị hạn chế, và ngay cả khi âm tính cũng không thể loại trừ hoàn toàn các tác dụng phụ nghiêm trọng 4).
Tiêm tĩnh mạch nhanh 3-5 mL dung dịch fluorescein 10% 4). Ở trẻ em, dùng 0,1 mg/kg làm hướng dẫn; ở bệnh nhân suy thận, dùng nửa liều bình thường hoặc ít hơn 4).
Ngay sau khi tiêm, chụp liên tục trong khoảng 1 phút, sau đó chụp hình muộn ở phút thứ 5 và 10. Bao gồm thời gian làm giãn đồng tử, toàn bộ quy trình mất khoảng 15-20 phút.
FA được quan sát dưới dạng nhiều thì theo trình tự thời gian.
Kết quả chụp mạch huỳnh quang (FA) được chia thành ba loại: giảm huỳnh quang, tăng huỳnh quang và bất thường hình thái mạch máu.
Che khuất huỳnh quang (giảm huỳnh quang)
Định nghĩa: Xuất huyết, sắc tố, dịch tiết, v.v. che khuất huỳnh quang nền.
Đặc điểm: Ranh giới rõ ràng, không thay đổi hình dạng theo thời gian.
Bệnh đại diện: Xuất huyết dưới võng mạc, xuất tiết cứng, u hắc tố màng bồ đào.
Khiếm khuyết làm đầy (giảm huỳnh quang)
Định nghĩa: Tắc mạch máu dẫn đến không có hoặc chậm dòng chảy của chất huỳnh quang.
Đặc điểm: Vùng không tưới máu mao mạch vẫn tối trong suốt quá trình.
Bệnh đại diện: Tắc động mạch võng mạc, vùng vô mạch trong bệnh võng mạc tiểu đường.
Rò rỉ huỳnh quang (tăng huỳnh quang)
Định nghĩa: Chất huỳnh quang thoát ra ngoài mạch do phá vỡ hàng rào máu-võng mạc.
Đặc điểm: Lan rộng theo thời gian, ranh giới trở nên không rõ. Hình cánh hoa (petaloid) đặc trưng cho phù hoàng điểm dạng nang 1).
Bệnh đại diện: Phù hoàng điểm, tân mạch hắc mạc (CNV), viêm mạch võng mạc.
Huỳnh quang xuyên thấu (Tăng huỳnh quang)
Định nghĩa: Huỳnh quang hắc mạc nhìn thấy qua khuyết RPE (khuyết cửa sổ).
Đặc điểm: Không thay đổi hình dạng theo thời gian, nhưng có thể nhuộm nhạt ở giai đoạn muộn.
Bệnh đại diện: Teo địa lý, hợp nhất drusen, lỗ hoàng điểm, vân mạch.
Giảm huỳnh quang được phân chia theo nguyên nhân như sau:
| Loại giảm huỳnh quang | Nguyên nhân/Cơ chế | Bệnh đại diện |
|---|---|---|
| Chặn huỳnh quang | Xuất huyết, đốm trắng, hoặc nốt ruồi che khuất huỳnh quang nền | Xuất huyết dưới võng mạc, đốm trắng cứng, nốt ruồi hắc mạc |
| Khuyết đầy: Hẹp mạch võng mạc-hắc mạc | Tắc hoặc hẹp mạch lớn | Tắc động mạch cảnh trong, viêm động mạch Takayasu |
| Khuyết tật làm đầy: tắc mạch máu võng mạc | Tắc động mạch và tĩnh mạch | Tắc động mạch võng mạc (CRAO/BRAO), tắc tĩnh mạch võng mạc |
| Khuyết tật làm đầy: tắc mao mạch | Rối loạn tuần hoàn ngoại vi | Bệnh võng mạc tiểu đường (NPA), bệnh Eales |
| Khuyết tật làm đầy: rối loạn tuần hoàn hắc mạc | Suy giảm lưu lượng máu hắc mạc | Bệnh Harada, APMPPE, bệnh hắc mạc tăng huyết áp |
| Teo võng mạc-hắc mạc | Mất huỳnh quang do teo mô | Loạn dưỡng hoàng điểm, viêm võng mạc sắc tố, thoái hóa hoàng điểm tuổi già thể teo, cận thị bệnh lý |
| Giảm huỳnh quang đĩa thị | Thiếu máu cục bộ hoặc thâm nhiễm mô thần kinh thị | Bệnh thần kinh thị thiếu máu cục bộ, u tế bào hắc tố |
Tăng huỳnh quang được phân chia dựa trên nguyên nhân như sau:
Các bất thường hình thái mạch máu sau đây được quan sát:
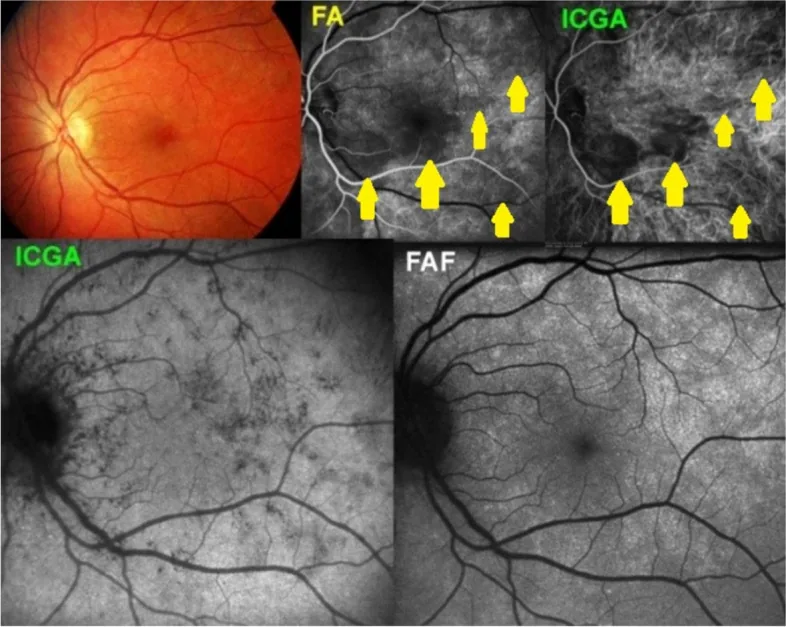
Các mạch máu hắc mạc khó đánh giá vì bị che khuất bởi biểu mô sắc tố võng mạc (RPE). Để đánh giá MNV type 1 (tân mạch hắc mạc) có rò rỉ fluorescein, chụp mạch ICG (ICGA) được sử dụng bổ sung.
Các dấu hiệu chính là vi phình mạch, vùng không tưới máu (NPA) và tân mạch. FA giúp phân biệt kiểu rò rỉ phù hoàng điểm (khu trú/khuếch tán/dạng nang) và xác định vùng laser điều trị 3). Ở thì muộn, quan sát thấy rò rỉ rõ rệt từ tân mạch. Với FA góc rộng siêu rộng, độ chính xác đánh giá NPA ngoại vi tăng lên.
Cần thiết để đánh giá hoạt tính của CNV. CNV cổ điển (type 2) cho thấy tăng huỳnh quang rõ ràng từ sớm và rò rỉ ở thì muộn. CNV ẩn (type 1) nằm dưới RPE và xuất hiện dưới dạng tăng huỳnh quang dạng chấm hoặc bong biểu mô sắc tố mạch sợi (fibrovascular PED) ở thì muộn. Teo địa lý xuất hiện dưới dạng khuyết cửa sổ (window defect).
Được sử dụng để đánh giá chậm đầy, giãn và ngoằn ngoèo tĩnh mạch, vùng không tưới máu mao mạch và tuần hoàn bàng hệ. NPA lớn hơn 10 diện tích đĩa thị được coi là type thiếu máu cục bộ và là chỉ số nguy cơ glôcôm tân mạch. Cũng quan trọng để hiểu kiểu rò rỉ phù hoàng điểm.
Quan sát thấy các điểm rò rỉ đặc trưng ở mức RPE, dạng inkblot (vết mực) hoặc smokestack (khói bốc lên). Nhiều điểm rò rỉ gợi ý CSC mạn tính. FA và ICGA được sử dụng kết hợp để xác định vùng điều trị quang động (PDT).
Trong bệnh Harada, có hiện tượng tăng huỳnh quang dạng chấm do rò rờ màng mạch nhiều ổ và ứ đọng sắc tố tại vùng bong võng mạc thanh dịch. Trong bệnh Behçet, có hiện tượng bắt màu thành mạch do viêm mạch võng mạc và NPA. Trong bệnh Eales, đặc trưng là NPA ngoại vi và tân mạch.
Dữ liệu từ Tiêu chuẩn thực hiện chụp mạch đáy mắt (Bản sửa đổi) của Hội Nhãn khoa Nhật Bản được trình bày 4).
Các tác dụng phụ xuất hiện với tần suất sau đây tùy theo mức độ nghiêm trọng.
| Mức độ nghiêm trọng | Tỷ lệ xuất hiện |
|---|---|
| Tất cả tác dụng phụ | 1,1–11,2% |
| Nhẹ | 1,4–8,1% |
| Trung bình | 0,2–1,5% |
| Nặng | 0,005–0,48% |
| Tử vong | 0,0005% đến 0,002% |
Nhẹ (thường tự khỏi)
Trung bình
Nặng (rất hiếm)
Chẩn đoán sốc phản vệ được đưa ra nếu đáp ứng một trong ba tiêu chuẩn sau4).
Sơ đồ xử trí sốc phản vệ:
Sau khi điều trị thành công, có khả năng xảy ra sốc phản vệ hai pha (tái phát trong vòng 6-8 giờ sau khi triệu chứng biến mất), do đó cần theo dõi ít nhất 8 giờ và khuyến cáo nhập viện theo dõi 24 giờ4).
Phân biệt giữa phản xạ thần kinh phế vị và sốc phản vệ: Phản xạ thần kinh phế vị biểu hiện bằng nhịp tim chậm, hạ huyết áp, xanh xao, vã mồ hôi lạnh, nhưng không kèm theo các biểu hiện da (nổi mề đay, đỏ bừng), do đó có thể phân biệt với sốc phản vệ. Điều trị hiệu quả cho phản xạ thần kinh phế vị bao gồm giữ bệnh nhân nằm, nâng cao chi dưới và truyền dịch4).
Đây là phản ứng bình thường do fluorescein được bài tiết qua thận, không cần lo lắng. Da vàng sẽ biến mất trong 2-3 giờ, nước tiểu vàng sẽ trở lại bình thường vào ngày hôm sau.
Fluorescein qua được nhau thai và được phát hiện trong sữa mẹ trong 72 giờ, do đó thường tránh thực hiện ở phụ nữ mang thai và cho con bú2)3). Nếu cần thông tin về mạch máu võng mạc, chụp mạch OCT không xâm lấn (OCTA) được khuyến cáo thay thế2).
Fluorescein natri là một chất nhuộm màu vàng đỏ, tan trong nước, có trọng lượng phân tử 376 Da. Khi được chiếu xạ với bước sóng kích thích 465–490 nm (488 nm trên SLO), nó phát ra huỳnh quang màu vàng lục ở bước sóng 520–530 nm. Sau khi tiêm tĩnh mạch, khoảng 70–80% liên kết với protein huyết tương (chủ yếu là albumin), và khoảng 20–30% ở dạng tự do và phát huỳnh quang. Được bài tiết qua thận (mất đi trong 1–2 ngày), chuyển hóa qua gan rất ít.
Chụp mạch xanh indocyanine (ICG) được sử dụng bổ sung cho FA. Đặc điểm của cả hai được trình bày dưới đây.
| Mục | FA | Chụp mạch ICG |
|---|---|---|
| Trọng lượng phân tử | 376 Da | 775 Da |
| Tỷ lệ liên kết protein | Khoảng 70–80% | Khoảng 98% |
| Mục tiêu quan sát chính | Mạch máu võng mạc | Mạch máu hắc mạc |
| Bước sóng kích thích | 465–490 nm | Khoảng 805 nm |
| Bước sóng huỳnh quang | 520–530 nm | Khoảng 835 nm (cận hồng ngoại) |
| Đường bài tiết | Thận | Gan |
Vì ICG có tỷ lệ liên kết protein 98%, nó hầu như không rò rỉ ra ngoài mạch màng mạch, do đó phù hợp để đánh giá lưu lượng máu màng mạch. Trong đánh giá bệnh mạch màng mạch dạng polyp (PCV), u máu màng mạch và MNV loại 1, ICGA bổ sung cho FA.
OCTA là xét nghiệm không xâm lấn, phân tích thông tin pha của OCT và hình ảnh hóa chuyển động của hồng cầu. Không cần sử dụng chất tương phản, và có thể tách các đám rối mạch máu võng mạc thành ba lớp ở cấp độ mao mạch 3). Nó đã cho thấy tính hữu ích như một thay thế cho FA trong đánh giá mạch máu võng mạc khi mang thai 2).
| Mục | FA | OCTA |
|---|---|---|
| Chất cản quang | Cần thiết | Không cần thiết |
| Xâm lấn | Chọc tĩnh mạch và tác dụng phụ | Không xâm lấn |
| Thông tin động | Có thể đánh giá rò rỉ và chậm làm đầy | Không thể đánh giá (chỉ cấu trúc) |
| Độ phân giải chiều sâu | Chỉ hình ảnh hai chiều | Có thể phân tích lớp |
| Phạm vi chụp | Góc rộng (lên đến 200°) | Hạn chế (3-12 mm) |
| Đánh giá vùng ngoại vi | Dễ dàng | Khó khăn |
Vì OCTA không thể phát hiện sự rò rỉ fluorescein ra ngoài mạch máu, FA vẫn không thể thiếu để đánh giá hoạt động của phù hoàng điểm, xác định hoạt động của CNV (có hay không có rò rỉ) và đánh giá viêm thành mạch trong viêm mạch võng mạc. Sử dụng bổ sung cả hai phương pháp cho phép đánh giá đáy mắt chính xác hơn.
Góc nhìn và đặc điểm quan sát được khác nhau tùy thuộc vào thiết bị chụp ảnh được sử dụng.
| Thiết bị | Góc nhìn | Đặc điểm chính |
|---|---|---|
| Máy ảnh đáy mắt | 55° | Tiêu chuẩn và phổ biến rộng rãi |
| SLO/HRA | 30–102° | Độ tương phản cao và đồng tiêu |
| Optos | 200° | Chụp toàn bộ vùng ngoại vi siêu rộng một lần |
Thiết bị chụp ảnh siêu rộng (Optos) có thể chụp được vùng ngoại vi trong một lần chụp, hữu ích trong đánh giá các tổn thương ngoại vi ở bệnh võng mạc tiểu đường và các bệnh thoái hóa võng mạc.
Trong phù hoàng điểm dạng nang sau hoại tử võng mạc cấp, mô hình rò rỉ hình cánh hoa trên FA được đề xuất có thể là dấu ấn sinh học dự đoán đáp ứng điều trị1). Trong tương lai, các nghiên cứu đang tiến hành để định lượng động học FA và sử dụng nó trong dự đoán hiệu quả của liệu pháp kháng VEGF và liệu pháp quang động.
Với sự ra đời của RetCam3, việc thực hiện FA ở trẻ em đã trở nên khả thi. Dự kiến ứng dụng trong đánh giá mạch máu của bệnh võng mạc trẻ sinh non và các bệnh võng mạc nhi khoa.
Với Optos, thời gian chụp ảnh các tổn thương ngoại vi trong FA siêu rộng 200° đã được rút ngắn đáng kể. Tính hữu ích đã được chứng minh trong đánh giá các vùng không tưới máu mao mạch ngoại vi ở bệnh võng mạc tiểu đường và đánh giá rộng các bệnh mạch máu võng mạc bẩm sinh (như FEVR).
OCTA có thể hình ảnh hóa cấu trúc mao mạch một cách không xâm lấn và chi tiết, nhưng không thể phát hiện sự rò rỉ fluorescein ra ngoài mạch máu. Chụp mạch huỳnh quang (FA) cần thiết để đánh giá hoạt động của phù hoàng điểm và xác nhận rò rỉ CNV, cả hai bổ sung thông tin cho nhau 3).