ضوء الإثارة
يتم تسليط ضوء أزرق بطول موجي 465-490 نانومتر.
في SLO، يُستخدم ليزر بطول موجي 488 نانومتر.
مرشح الإثارة يقطع الأطوال الموجية غير المرغوب فيها.

تصوير الأوعية بالفلوريسئين (FA) هو اختبار يتم فيه حقن فلوريسئين الصوديوم في الوريد، ثم تصوير قاع العين بكاميرا مزودة بمرشحات خاصة، مما يسمح بتصوير ديناميكية الدورة الدموية في الشبكية والمشيمية. يتميز بقدرته على تقييم ديناميكية الدورة الشبكية وحالة حاجز الدم الشبكي، ويستخدم على نطاق واسع في تشخيص وتحديد علاج أمراض قاع العين. بالإضافة إلى آفات الأوعية الشبكية، فهو مفيد أيضاً في تشخيص التهاب العنبية، أورام المشيمية، وأمراض القرص البصري.
في عام 1961، أبلغ هارولد ر. نوفوتني وديفيد ل. ألفيس عن الطريقة الأصلية لـ FA. بعد ذلك، نشر جون دونالد ماكنتاير غاس نتائج FA المنهجية لمختلف أمراض قاع العين بدءاً من عام 1967، مما أدى إلى انتشار التطبيق السريري بسرعة.
ينبعث فلوريسئين الصوديوم ضوءاً فلورياً أصفر-أخضر (520-530 نانومتر) عند تعرضه لضوء إثارة أزرق (465-490 نانومتر). في منظار العين بالليزر الماسح (SLO)، يُستخدم ليزر أزرق بطول 488 نانومتر. فلوريسئين الصوديوم هو صبغة قابلة للذوبان في الماء بوزن جزيئي 376 دا، ومعدل ارتباطه بالبروتين بعد الحقن الوريدي حوالي 70-80%. أما الـ 20-30% المتبقية فهي حرة (غير مرتبطة) وتصدر الفلورسنت. في حالة سلامة حاجز الدم الشبكي، لا يحدث تسرب حتى للصبغة الحرة. عند انهيار الحاجز، تتسرب الصبغة خارج الأوعية، وتظهر كمنطقة مفرطة الفلورسنت مميزة.
يتكون حاجز الدم الشبكي (BRB) من طبقتين: الحاجز الداخلي هو الوصلات المحكمة للخلايا البطانية للأوعية الشبكية، والحاجز الخارجي هو الوصلات المحكمة لخلايا الظهارة الصبغية للشبكية (RPE). عند انهيار BRB، يحدث تسرب فلوريسئين، مما يشكل مؤشراً تشخيصياً لأمراض الشبكية المختلفة.
ضوء الإثارة
يتم تسليط ضوء أزرق بطول موجي 465-490 نانومتر.
في SLO، يُستخدم ليزر بطول موجي 488 نانومتر.
مرشح الإثارة يقطع الأطوال الموجية غير المرغوب فيها.
انبعاث الفلورسنت
ينبعث فلورسنت أصفر-أخضر بطول موجي 520-530 نانومتر.
الشكل الحر (حوالي 20-30%) هو المسؤول الرئيسي عن الفلورسنت.
الشكل المرتبط بالبروتين (حوالي 70-80%) يصدر فلورسنتًا ضعيفًا.
مرشح الحاجز
يسمح فقط بمرور الفلورسنت ذي الطول الموجي فوق 520 نانومتر.
يحجب ضوء الإثارة، مما يجعل صورة الفلورسنت واضحة.
التسرب خارج الأوعية الدموية دليل على انهيار الحاجز.
تم الإبلاغ عنه لأول مرة في عام 1961 بواسطة Novotny وAlvis. بعد عام 1967، قام Gass بتنظيم تطبيقه في أمراض قاع العين المختلفة، وانتشر كطريقة تشخيصية قياسية في جميع أنحاء العالم.
يُستخدم تصوير الأوعية بالفلوريسئين (FA) على نطاق واسع لتصوير الأوعية الدموية في قاع العين. فيما يلي الأمراض الرئيسية المستطب فيها.
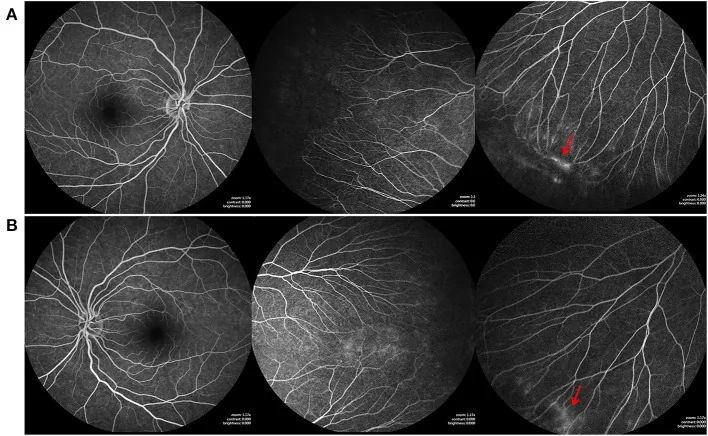
في الوذمة البقعية التي تحدث بعد نخر الشبكية الحاد (ARN)، يُظهر تصوير الأوعية بالفلوريسين نمط تسرب بتلي (petaloid)، وقد تم الإبلاغ عن أنه يساعد في تشخيص الوذمة البقعية الكيسية (CME) وتقييم فعالية العلاج1).
أثناء الحمل، قد يحدث انسداد في الأوعية الدموية للشبكية، ولكن من منظور نفاذية الفلوريسين عبر المشيمة، يُوصى باستخدام OCTA كبديل2).
قبل الفحص، اشرح المحتويات التالية واحصل على موافقة خطية4).
وفقًا لمعايير إجراء تصوير الأوعية الدموية لقاع العين (النسخة المنقحة) لجمعية طب العيون اليابانية، يتم تنفيذ ما يلي 4).
المرضى الذين يتناولون حاصرات بيتا أو حاصرات ألفا لديهم خطر متزايد من الآثار الجانبية، لذا يجب معرفة ذلك مسبقًا 4). اختبار تفاعل الجلد محدود الفائدة، وحتى إذا كانت النتيجة سلبية، فلا يمكن استبعاد الآثار الجانبية الخطيرة تمامًا 4).
احقن بسرعة 3-5 مل من محلول الفلوريسئين 10% في الوريد 4). للأطفال، استخدم 0.1 ملغم/كغم كدليل، وللمرضى الذين يعانون من ضعف وظائف الكلى، استخدم نصف الجرعة المعتادة أو أقل 4).
يتم التصوير المستمر لمدة دقيقة واحدة تقريبًا بعد الحقن مباشرة، ثم يتم التقاط صور متأخرة بعد 5 و10 دقائق. بما في ذلك وقت توسيع الحدقة، يستغرق الإجراء بأكمله حوالي 15-20 دقيقة.
يتم ملاحظة تصوير الأوعية بالفلوريسئين (FA) كمراحل متعددة في التسلسل الزمني.
تنقسم نتائج تصوير الأوعية بالفلوريسين (FA) إلى ثلاث فئات رئيسية: نقص التألق، فرط التألق، وتشوهات الأوعية الدموية.
حجب التألق (نقص التألق)
التعريف: نزيف، تصبغ، إفرازات، إلخ تحجب التألق الخلفي.
الخصائص: حدود واضحة، لا يتغير الشكل بمرور الوقت.
الأمراض الممثلة: نزيف تحت الشبكية، الإفرازات الصلبة، الوحمة المشيمية.
عيب الامتلاء (نقص التألق)
التعريف: انسداد وعائي يؤدي إلى عدم دخول أو تأخر دخول صبغة الفلوريسين.
الخصائص: تظل المناطق غير المروية بالشعيرات الدموية داكنة طوال المسار.
الأمراض الممثلة: انسداد الشريان الشبكي، المناطق اللاوعائية في اعتلال الشبكية السكري.
تسرب التألق (فرط التألق)
التعريف: تسرب الصبغة خارج الأوعية بسبب انهيار حاجز الدم الشبكي.
الخصائص: يتسع بمرور الوقت وتصبح حدوده غير واضحة. النمط البتلي (petaloid) مميز للوذمة البقعية الكيسية 1).
الأمراض الممثلة: الوذمة البقعية، الأوعية الدموية المشيمية الجديدة (CNV)، التهاب الأوعية الشبكية.
الفلورة النافذة (فرط التألق)
التعريف: رؤية فلورة المشيمية من خلال عيوب في ظهارة الشبكية الصبغية (عيب نافذة).
الخصائص: لا يتغير الشكل بمرور الوقت، لكن قد يظهر تلطخ خفيف في المراحل المتأخرة.
الأمراض الممثلة: الضمور الجغرافي، اندماج البراريق، ثقب البقعة، خطوط أنجيويد.
ينقسم نقص التألق حسب السبب إلى ما يلي:
| نوع نقص التألق | السبب/الآلية | الأمراض الممثلة |
|---|---|---|
| حجب التألق | النزيف، البقع البيضاء، أو الوحمات تحجب التألق الخلفي | نزيف تحت الشبكية، بقع بيضاء صلبة، وحمة مشيمية |
| عيب الامتلاء: تضيق أوعية الشبكية والمشيمية | انسداد أو تضيق الأوعية الكبيرة | انسداد الشريان السباتي الداخلي، التهاب الشريان تاكاياسو |
| عيب الامتلاء: انسداد الأوعية الدموية الشبكية | انسداد شرياني وريدي | انسداد الشريان الشبكي (CRAO/BRAO)، انسداد الوريد الشبكي |
| عيب الامتلاء: انسداد الشعيرات الدموية | اضطراب الدورة الدموية الطرفية | اعتلال الشبكية السكري (NPA)، مرض إيلز |
| عيب الامتلاء: اضطراب الدورة الدموية المشيمية | قصور تدفق الدم المشيمي | مرض هارادا، APMPPE، اعتلال المشيمية الناتج عن ارتفاع ضغط الدم |
| ضمور الشبكية والمشيمية | فقدان التألق بسبب ضمور الأنسجة | حثل البقعة الصفراء، التهاب الشبكية الصباغي، الضمور البقعي المرتبط بالعمر من النوع الجاف، قصر النظر المرضي |
| نقص التألق في القرص البصري | نقص تروية أو ارتشاح أنسجة العصب البصري | اعتلال العصب البصري الإقفاري، الورم الميلانيني الخلوي |
تنقسم الفلورة الزائدة حسب السبب إلى ما يلي:
تُلاحظ التشوهات الشكلية التالية للأوعية الدموية:
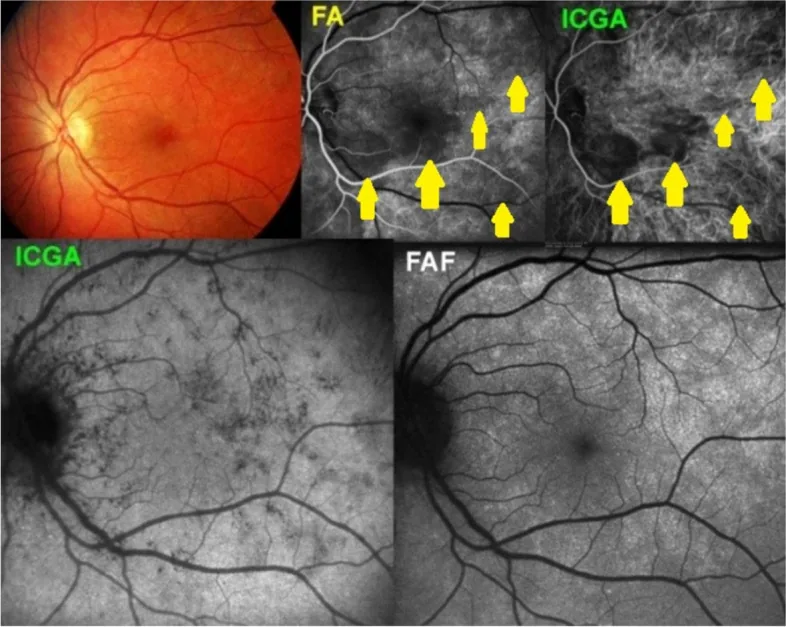
يصعب تقييم الأوعية المشيمية لأنها محجوبة بظهارة الشبكية الصبغية. يُستخدم تصوير الأوعية بالخضاب الأخضر (ICGA) بشكل تكميلي لتقييم الأوعية الجديدة المشيمية من النوع 1 (MNV) مع تسرب الفلوريسين.
النتائج الرئيسية هي تمدد الأوعية الدموية الدقيقة، مناطق عدم التروية (NPA)، والأوعية الجديدة. يساعد تصوير الأوعية بالفلوريسين في تحديد نمط تسرب الوذمة البقعية (البؤري/المنتشر/الكيسي) ويوجه مناطق العلاج بالليزر 3). في المراحل المتأخرة، يُلاحظ تسرب واضح من الأوعية الجديدة. مع تصوير الأوعية فائق الاتساع، تتحسن دقة تقييم مناطق عدم التروية المحيطية.
ضروري لتقييم نشاط الأوعية الجديدة المشيمية. النوع الكلاسيكي (النوع 2) يُظهر فرط تألق واضح الحدود مبكرًا مع تسرب في المراحل المتأخرة. النوع الخفي (النوع 1) يقع تحت ظهارة الشبكية الصبغية ويظهر كفرط تألق منقط أو انفصال ظهارة صبغية ليفي وعائي في المراحل المتأخرة. الضمور الجغرافي يظهر كعيب نافذ.
يُستخدم لتقييم تأخر الامتلاء، توسع وتعرج الأوردة، مناطق عدم التروية الشعيرية، والدوران الجانبي. تعتبر منطقة عدم التروية التي تزيد عن 10 أقراص بصرية مؤشرًا على النوع الإقفاري، مما يزيد خطر الجلوكوما الوعائية الجديدة. مهم أيضًا لفهم نمط تسرب الوذمة البقعية.
يُلاحظ وجود نقاط تسرب مميزة على مستوى ظهارة الشبكية الصبغية، إما من النوع النقطي (inkblot) أو المدخنة (smokestack). تشير نقاط التسرب المتعددة إلى اعتلال المشيمية والشبكية المصلي المركزي المزمن. يُستخدم تصوير الأوعية بالفلوريسين وتصوير الأوعية بالخضاب الأخضر معًا لتحديد منطقة العلاج بالعلاج الضوئي الديناميكي (PDT).
في مرض هارادا، يظهر تسرب نقطي مفرط التألق بسبب تسرب المشيمية المتعدد واحتباس الصبغة في مناطق انفصال الشبكية المصلي. في مرض بهجت، يُلاحظ تلطيخ جدار الأوعية الدموية لالتهاب الأوعية الشبكية ونقص التروية المحيطي. في مرض إيلز، يتميز بنقص التروية المحيطي والأوعية الدموية الجديدة.
نعرض بيانات معايير إجراء تصوير الأوعية الدموية لقاع العين (النسخة المنقحة) من الجمعية اليابانية لطب العيون 4).
تظهر الآثار الجانبية بالتكرار التالي حسب شدتها.
| الشدة | معدل الحدوث |
|---|---|
| جميع الآثار الجانبية | 1.1–11.2% |
| خفيف | 1.4–8.1% |
| متوسط | 0.2–1.5% |
| شديد | 0.005–0.48% |
| الوفاة | 0.0005% إلى 0.002% |
خفيف (غالبًا ما يزول تلقائيًا)
متوسط
شديد (نادر جدًا)
يتم تشخيص الحساسية المفرطة إذا تحقق أي من المعايير الثلاثة التالية4).
مخطط إجراءات الحساسية المفرطة:
بعد نجاح العلاج، هناك احتمال حدوث حساسية مفرطة ثنائية الطور (عودة الأعراض خلال 6-8 ساعات بعد اختفائها)، لذلك يجب مراقبة المريض لمدة 8 ساعات على الأقل، ويوصى بالدخول إلى المستشفى للمراقبة لمدة 24 ساعة4).
التفريق بين التفاعل المبهمي والتأق: يظهر التفاعل المبهمي ببطء القلب، انخفاض ضغط الدم، الشحوب، والتعرق البارد، لكنه لا يصاحبه مظاهر جلدية (شرى أو احمرار) مما يميزه عن التأق. العلاج الفعال للتفاعل المبهمي يشمل إبقاء المريض مستلقياً، رفع الأطراف السفلية، وإعطاء السوائل الوريدية4).
هذا رد فعل طبيعي نتيجة إطراح الفلوريسئين عن طريق الكلى، ولا داعي للقلق. يختفي اصفرار الجلد خلال 2-3 ساعات، ويعود لون البول إلى طبيعته في اليوم التالي.
يمر الفلوريسئين عبر المشيمة ويُكتشف في حليب الثدي لمدة 72 ساعة، لذا يُتجنب الإجراء للحوامل والمرضعات بشكل عام2)3). إذا كانت هناك حاجة لمعلومات الأوعية الدموية في الشبكية، يُوصى باستخدام تصوير الأوعية بالتماسق البصري (OCTA) غير الباضع كبديل2).
فلوريسئين الصوديوم هو صبغة صفراء حمراء قابلة للذوبان في الماء بوزن جزيئي 376 Da. عند تعريضه لضوء بطول موجة إثارة 465-490 نانومتر (488 نانومتر في SLO)، يصدر فلورة صفراء خضراء بطول موجة 520-530 نانومتر. بعد الحقن الوريدي، يرتبط حوالي 70-80% ببروتينات البلازما (خاصة الألبومين)، بينما يكون حوالي 20-30% في صورة حرة ويصدر الفلورة. يُفرز عن طريق الكلى (يختفي خلال 1-2 يوم)، والتمثيل الغذائي الكبدي ضئيل.
يُستخدم تصوير الأوعية بالصبغة الخضراء (ICG) بشكل تكميلي مع FA. فيما يلي خصائص كل منهما.
| العنصر | FA | تصوير الأوعية بالصبغة الخضراء |
|---|---|---|
| الوزن الجزيئي | 376 Da | 775 Da |
| نسبة الارتباط بالبروتين | حوالي 70-80% | حوالي 98% |
| الهدف الرئيسي للمراقبة | أوعية الشبكية | أوعية المشيمية |
| الطول الموجي للإثارة | 465-490 نانومتر | حوالي 805 نانومتر |
| الطول الموجي للفلورة | 520-530 نانومتر | حوالي 835 نانومتر (قريب من الأشعة تحت الحمراء) |
| طريق الإخراج | الكلى | الكبد |
نظرًا لأن ICG لديه معدل ارتباط بروتيني يبلغ 98%، فإنه بالكاد يتسرب خارج الأوعية المشيمية، مما يجعله مناسبًا لتقييم تدفق الدم المشيمي. في تقييم اعتلال الأوعية المشيمية السليلي (PCV) والورم الوعائي المشيمي وMNV من النوع 1، يكمل ICGA تصوير الأوعية بالفلوريسين (FA).
OCTA هو فحص غير جراحي يحلل معلومات الطور في التصوير المقطعي التوافقي البصري (OCT) ويصور حركة خلايا الدم الحمراء. لا يتطلب استخدام عامل تباين، ويمكنه فصل الضفائر الوعائية الشبكية إلى ثلاث طبقات على مستوى الشعيرات الدموية 3). وقد أظهر فائدته كبديل لـ FA في تقييم الأوعية الدموية الشبكية أثناء الحمل 2).
| العنصر | FA | OCTA |
|---|---|---|
| عامل التباين | مطلوب | غير مطلوب |
| الغزو | بزل وريدي وآثار جانبية | غير غازي |
| معلومات ديناميكية | يمكن تقييم التسرب وتأخر الامتلاء | لا يمكن التقييم (هيكلي فقط) |
| الدقة العمقية | صورة ثنائية الأبعاد فقط | يمكن التحليل الطبقي |
| نطاق التصوير | زاوية واسعة (حتى 200°) | محدود (3-12 مم) |
| تقييم المحيط | سهل | صعب |
نظرًا لأن OCTA لا يمكنه اكتشاف تسرب الفلوريسين خارج الأوعية، فإن تصوير الأوعية بالفلوريسين (FA) لا يزال ضروريًا لتقييم نشاط الوذمة البقعية، وتحديد نشاط الأوعية الدموية المشيمية الجديدة (CNV) (وجود أو عدم وجود تسرب)، وتقييم التهاب جدار الأوعية الدموية في التهاب الأوعية الدموية الشبكية. يمكن أن يؤدي الاستخدام التكميلي لكليهما إلى تقييم أكثر دقة لقاع العين.
تختلف زاوية الرؤية والخصائص التي يمكن ملاحظتها اعتمادًا على جهاز التصوير المستخدم.
| الجهاز | زاوية الرؤية | الخصائص الرئيسية |
|---|---|---|
| كاميرا قاع العين | 55° | قياسي ومنتشر على نطاق واسع |
| SLO/HRA | 30–102° | تباين عالٍ ومتحد البؤر |
| أوبتوس | 200° | تصوير فائق الاتساع للمحيط دفعة واحدة |
جهاز التصوير فائق الاتساع (أوبتوس) يلتقط المحيط في لقطة واحدة، وهو مفيد لتقييم الآفات المحيطية في اعتلال الشبكية السكري وأمراض تنكس الشبكية.
في الوذمة البقعية الكيسية بعد نخر الشبكية الحاد، يُقترح أن نمط التسرب البتلي في تصوير الأوعية الفلوريسيني يمكن أن يكون علامة حيوية تنبؤية للاستجابة للعلاج1). في المستقبل، تتقدم الأبحاث لقياس ديناميكيات تصوير الأوعية الفلوريسيني واستخدامها للتنبؤ بفعالية العلاج المضاد لعامل نمو بطانة الأوعية الدموية والعلاج الضوئي الديناميكي.
مع إدخال RetCam3، أصبح إجراء تصوير الأوعية الفلوريسيني للأطفال ممكنًا. من المتوقع تطبيقه في تقييم الأوعية الدموية لاعتلال الشبكية الخداجي وأمراض الشبكية لدى الأطفال.
باستخدام أوبتوس، قلّ وقت التصوير للآفات المحيطية بشكل كبير في تصوير الأوعية الفلوريسيني فائق الاتساع بزاوية 200°. أظهرت فائدته في تقييم المناطق المحيطية غير المروية بالشعيرات الدموية في اعتلال الشبكية السكري، والتقييم الواسع لأمراض الأوعية الدموية الشبكية الخلقية (مثل FEVR).
يمكن لـ OCTA تصوير بنية الشعيرات الدموية بدقة وبشكل غير جراحي، لكنه لا يستطيع اكتشاف تسرب الفلوريسئين خارج الأوعية. هناك حاجة إلى تصوير الأوعية بالفلوريسئين (FA) لتقييم نشاط الوذمة البقعية وتأكيد تسرب الأوعية الدموية المشيمية الجديدة (CNV)، حيث يكمل كل منهما الآخر في توفير المعلومات 3).