
الورم الميلانيني المشيمي
1. ما هي الوحمة المشيمية؟
Section titled “1. ما هي الوحمة المشيمية؟”الوحمة المشيمية هي آفة صبغية ناتجة عن تكاثر حميد للخلايا الصبغية في المشيمية. تظهر في فحص قاع العين كآفة تحت الشبكية رمادية سوداء شبه دائرية، وعادة ما تكون ثابتة (غير متزايدة).
يبلغ معدل الانتشار حوالي 5% لدى الغربيين وحوالي 0.3% لدى اليابانيين، وتتوزع بشكل أكبر في القطب الخلفي. قد توجد أيضًا في خط الاستواء أو بالقرب من الحافة المسننة في الأطراف. في معظم الحالات، يتم اكتشافها عرضيًا أثناء فحوصات العين الروتينية للبالغين أو تقييم أمراض أخرى.
يتراوح معدل التحول الخبيث وفقًا للتقارير الغربية بين 0.5-3% لكل 10 سنوات. يُعتقد أنه أكثر ندرة لدى اليابانيين، ولكن في حالة التحول الخبيث، يتم التعامل معه على أنه ورم ميلانيني خبيث مشيمي. تشير التقارير إلى أن حوالي 10% من الأورام الميلانينية المشيمية تنشأ من وحمات معروفة.
الوحمة المشيمية هي آفة صبغية حميدة، وفي معظم الحالات لا تسبب مشاكل. ومع ذلك، إذا تعددت عوامل الخطر مثل السُمك أو تراكم السوائل، فإن المتابعة المنتظمة ضرورية. اتبع تعليمات طبيبك للفحوصات المنتظمة، واستشر الطبيب مبكرًا إذا ظهرت أعراض جديدة مثل تغيرات الرؤية أو العوائم أو وميض الضوء.
2. الأعراض الرئيسية والنتائج السريرية
Section titled “2. الأعراض الرئيسية والنتائج السريرية”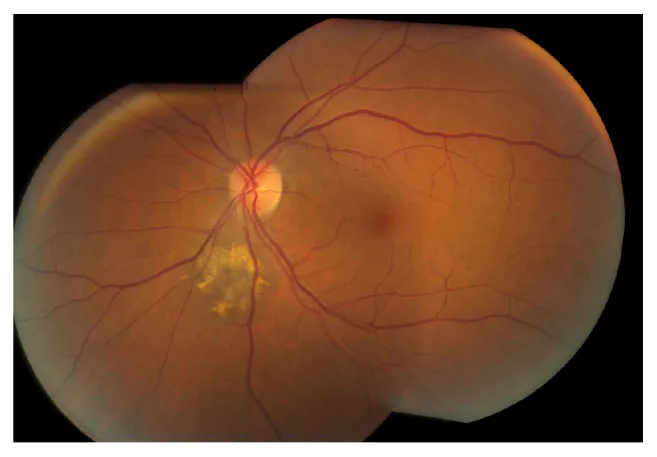
الأعراض الذاتية
Section titled “الأعراض الذاتية”معظم الوحمات المشيمية لا تسبب أعراضًا ويتم اكتشافها بدون أعراض ذاتية. إذا امتدت الآفة إلى البقعة أو بالقرب من القرص البصري، أو إذا كانت مصحوبة بسائل تحت الشبكية، فقد تظهر الأعراض التالية.
- انخفاض الرؤية أو تشوه الرؤية: عند امتدادها إلى البقعة
- وميض الضوء (Photopsia): بسبب التحفيز الميكانيكي للشبكية
- العوائم (ذبابة العين): نادرًا ما تحدث بسبب تأثير على الجسم الزجاجي
العلامات السريرية
Section titled “العلامات السريرية”العلامات النموذجية للوحمة المشيمية هي كما يلي:
- ارتفاع رمادي-أسود شبه دائري تحت الشبكية
- القطر عادة ضمن 3 أقطار قرص بصري (DD)
- الارتفاع (السماكة) أقل من 2 مم ومنخفض، أقل من 1/5 القطر
- حدود واضحة نسبيًا
- عادة مسار ثابت (غير متزايد)
الصباغ البرتقالي (ترسب الليبوفوسين) هو عامل تنبؤ مهم للتحول الخبيث. هو ترسب صباغ الشيخوخة الذي تنتجه RPE (الظهارة الصباغية الشبكية)، ويتم تأكيده كتألق عالي في التصوير الذاتي التألقي لقاع العين.
وجود السائل تحت الشبكية هو علامة تحذيرية، تشير إلى انهيار حاجز RPE. في حالة وجود سائل تحت الشبكية، يلزم إجراء فحص دقيق مع وضع التحول الخبيث في الاعتبار.
تقييم خطر التحول الخبيث باستخدام TFSOM-UHHD
Section titled “تقييم خطر التحول الخبيث باستخدام TFSOM-UHHD”للتمييز بين الوحمة المشيمية والورم الميلانيني المشيمي، يُستخدم معيار TFSOM-UHHD الذي يقيم عوامل الخطر الثمانية التالية.
| العنصر | المعيار | الأهمية |
|---|---|---|
| Thickness (سماكة) | أكثر من 2 مم | زيادة حجم الورم |
| Fluid (سائل) | وجود سائل تحت الشبكية | انكسار حاجز الظهارة الصباغية الشبكية |
| Symptoms (أعراض) | وميض ضوئي وعوائم | مؤشر نشاط الورم |
| Orange pigment (صباغ برتقالي) | ترسب الليبوفوسين | نشاط استقلاب الورم |
| Margin (حافة) | ضمن 3 مم من القرص البصري | خطر الارتشاح إلى القرص |
| Ultrasound Hollow (صدى منخفض بالموجات فوق الصوتية) | صدى داخلي منخفض | كثافة الأوعية الدموية للورم |
| Halo absent (غياب الهالة) | لا توجد هالة (حلقة ضوئية) | غياب المؤشرات الحميدة |
| Drusen absent (غياب الدرزن) | لا توجد درزن | غياب التغيرات المزمنة |
العلاقة بين عدد عوامل الخطر واحتمال النمو خلال 5 سنوات موضحة أدناه.
| عدد عوامل الخطر | احتمال النمو خلال 5 سنوات |
|---|---|
| 0 | حوالي 3% |
| 1 | حوالي 38% |
| اثنان أو أكثر | أكثر من 50% |
3. الأسباب وعوامل الخطر
Section titled “3. الأسباب وعوامل الخطر”آلية الحدوث
Section titled “آلية الحدوث”الوحمة المشيمية هي آفة ناتجة عن تكاثر حميد للخلايا الصباغية في المشيمية، والسبب الدقيق غير معروف. غالبًا ما تحدث بشكل متقطع.
عوامل خطر التحول الخبيث
Section titled “عوامل خطر التحول الخبيث”يُعتقد أن العوامل الجهازية والسريرية التالية تزيد من خطر التحول الخبيث.
- قزحية فاتحة اللون وبشرة بيضاء (أشخاص من أصل أوروبي أو إسكندنافي)
- داء الميلانين الخلقي في العين (مرض عيني مرتبط بوحمة أوتا)
- تاريخ عائلي للإصابة بالميلانوما العنبية
- متلازمة الاستعداد الورمي BAP1 (طفرة جرثومية في البروتين المرتبط بـ BRCA1)
يعكس كل عامل من عوامل TFSOM-UHHD خطر التحول الخبيث الموضعي.
- الصباغ البرتقالي (الليبوفوسين): تراكم الصباغ الشيخوخي المشتق من الظهارة الصباغية الشبكية هو مؤشر على النشاط الورمي
- السائل تحت الشبكي: يشير إلى انهيار حاجز الظهارة الصباغية الشبكية بسبب الورم
- سمك 2 مم أو أكثر: يعكس زيادة حجم الورم
- ملامسة الحليمة البصرية: يزيد من خطر الارتشاح إلى العصب البصري
- انخفاض التردد الداخلي بالموجات فوق الصوتية: يشير إلى وجود أوعية دموية داخل الورم
الشذوذات الجينية والتحول الخبيث
Section titled “الشذوذات الجينية والتحول الخبيث”يرتبط التحول الخبيث إلى الورم الميلانيني المشيمي بتراكم الشذوذات الجينية. من بين الشذوذات الرئيسية المرتبطة به، يُعرف فقدان الصبغي 3 (أحادي الصبغي 3) وطفرات BAP1. تُكتشف هذه الطفرات بشكل متكرر في الورم الميلانيني المشيمي، ولكنها لا توجد عادة في الشامات الحميدة.
4. التشخيص وطرق الفحص
Section titled “4. التشخيص وطرق الفحص”فحص قاع العين وتصوير قاع العين
Section titled “فحص قاع العين وتصوير قاع العين”فحص قاع العين (منظار العين، تصوير قاع العين واسع الزاوية) هو أساس الفحص والمتابعة. يُعد التسجيل المستمر لصور قاع العين ضروريًا لتحديد نمو الورم، كما أن تصوير قاع العين واسع الزاوية (مثل Optos) مفيد أيضًا.
التصوير المقطعي التوافقي البصري (OCT)
Section titled “التصوير المقطعي التوافقي البصري (OCT)”OCT يتفوق في تصوير السائل تحت الشبكية وتغيرات الظهارة الصبغية للشبكية (RPE). باستخدام EDI-OCT (OCT عميق التصوير)، يمكن تقييم بنية المشيمية، وتُلاحظ النتائج التالية.
- تظليل المشيمية البصري
- وجود أو عدم وجود سائل تحت الشبكية
- تغيرات الظهارة الصبغية للشبكية (ضمور، ارتفاع)
- مادة عالية الانعكاس تحت الشبكية (SRHM)
التألق الذاتي لقاع العين
Section titled “التألق الذاتي لقاع العين”يُصوَّر الصباغ البرتقالي (الليبوفوسين) على أنه تألق عالٍ أكثر سطوعًا من البراريق. وهو مفيد لتقييم ترسب الليبوفوسين، ويساعد في تحديد خطر التحول الخبيث.
تصوير الأوعية بالفلوريسئين (FA)
Section titled “تصوير الأوعية بالفلوريسئين (FA)”في تصوير الأوعية بالفلوريسئين (FA)، يُلاحظ نمط فرط التألق. يتداخل التألق المحجوب بواسطة الصبغة مع فرط التألق الناتج عن ترسب الليبوفوسين.
الفحص بالموجات فوق الصوتية (الوضع B والدوبلر الملون)
Section titled “الفحص بالموجات فوق الصوتية (الوضع B والدوبلر الملون)”يُستخدم الموجات فوق الصوتية الوضع B لقياس ارتفاع الورم وتقييم نمط الصدى الداخلي. الموجات فوق الصوتية الدوبلر الملون يمكنها تأكيد وجود تدفق دموي نابض في قاعدة الورم. في الوحمات المشيمية، غالبًا ما يكون الدوبلر الملون سلبيًا (لا تدفق دموي للورم)، بينما في الميلانوما غالبًا ما يكون إيجابيًا. هذه النتيجة هي نقطة فارقة مهمة بين الوحمة والميلانوما.
التشخيص التفريقي لأورام المشيمية (الأمراض الثلاثة الرئيسية)
Section titled “التشخيص التفريقي لأورام المشيمية (الأمراض الثلاثة الرئيسية)”فيما يلي خصائص الأمراض التفريقية الرئيسية لأورام المشيمية.
| الميلانوما الخبيثة | الورم الوعائي | الورم النقيلي | |
|---|---|---|---|
| اللون | أسود، رمادي، بني | برتقالي محمر | أصفر مائل للبياض |
| الشكل | مرتفع | مغزلي | صفيحي |
| انفصال الشبكية | لا يوجد إلى متوسط | لا يوجد إلى خفيف | شديد |
| النمو | بطيء نسبيًا | لا يوجد | سريع |
تشمل الأمراض التفريقية الأخرى تضخم خلقي في ظهارة الشبكية الصبغية (CHRPE)، ونزيف المشيمية، والورم الميلانيني الخلوي (ميلانوسيتوما).
يختلف بشكل كبير حسب عدد عوامل الخطر. من بين 8 عناصر في TFSOM-UHHD، إذا كان عدد عوامل الخطر صفرًا، فإن احتمال النمو خلال 5 سنوات يبلغ حوالي 3%. ولكن مع عامل خطر واحد يرتفع إلى حوالي 38%، ومع عاملين أو أكثر يتجاوز 50%. من المهم إجراء متابعة دورية بالموجات فوق الصوتية وتصوير قاع العين، وفي حالة ملاحظة زيادة في الحجم، يتم التحول بسرعة إلى خطة علاج الورم الميلانيني الخبيث المشيمي.
5. طرق العلاج القياسية
Section titled “5. طرق العلاج القياسية”أساس علاج الوحمة المشيمية هو المراقبة. لا يوجد حاليًا علاج دوائي أو تدخل جراحي للوحمة نفسها، ويتم مراقبة زيادة حجم الآفة من خلال فحوصات قاع العين الدورية.
الآفات منخفضة الخطورة (بدون عوامل خطر، وحمة صغيرة)
Section titled “الآفات منخفضة الخطورة (بدون عوامل خطر، وحمة صغيرة)”تتم إدارة الوحمات الصغيرة التي لا تظهر عليها عوامل خطر TFSOM-UHHD على أنها منخفضة الخطورة.
- فترة المراقبة: فحص قاع العين المنتظم كل 12-24 شهرًا
- تسجيل أي زيادة في الحجم باستخدام تصوير قاع العين والموجات فوق الصوتية (B-mode)
- إذا لم تظهر أي نتائج غير طبيعية، استمر في المتابعة بنفس الوتيرة
الآفات متوسطة إلى عالية الخطورة (مع وجود عوامل خطر)
Section titled “الآفات متوسطة إلى عالية الخطورة (مع وجود عوامل خطر)”إذا تم التعرف على عامل خطر واحد أو أكثر من عوامل TFSOM-UHHD، يتم إجراء مراقبة منتظمة دقيقة.
- إعادة الفحص بعد 3 أشهر من الفحص الأولي (للتحقق من وجود نمو)
- بعد ذلك، كل 6 أشهر، استمر في تصوير قاع العين والفحص بالموجات فوق الصوتية مدى الحياة
- الأورام الصغيرة التي تحتوي على 3 عوامل خطر أو أكثر يجب أن تنظر في بدء العلاج فورًا دون انتظار سجلات النمو
عند تأكيد النمو
Section titled “عند تأكيد النمو”إذا تم تأكيد نمو الورم أثناء المتابعة، يتم تحويل استراتيجية العلاج إلى الورم الميلانيني الخبيث المشيمي. يتم تحديد خيارات العلاج المحددة وفقًا لحجم الورم والوظيفة البصرية، ويتم تطبيق العلاج الإشعاعي (العلاج الإشعاعي الموضعي باللوحات، العلاج بالبروتونات) أو استئصال العين (راجع مقال الورم الميلانيني المشيمي والهدبي للحصول على التفاصيل).
تختلف فترات المراقبة حسب درجة الخطورة. في الآفات منخفضة الخطورة دون عوامل خطر، تكون الفترة الموصى بها مرة كل 12-24 شهرًا. أما في الآفات متوسطة أو عالية الخطورة التي تحمل عوامل خطر، فيجب إعادة الفحص بعد أول 3 أشهر، ثم الاستمرار في فحص قاع العين والموجات فوق الصوتية كل 6 أشهر مدى الحياة. الاستمرار في المراقبة الدورية هو الأهم.
6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية
Section titled “6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية”آلية التكاثر الحميد
Section titled “آلية التكاثر الحميد”الوحمة المشيمية هي آفة ناتجة عن تكاثر حميد موضعي للخلايا الصباغية في المشيمية. الخلايا الصباغية الطبيعية في المشيمية تنشأ من خلايا العرف العصبي ولديها القدرة على إنتاج الصباغ. في مرحلة التكاثر الحميد، يحافظ الخلايا على شكلها ولا يحدث تكاثر غازٍ أو انتقال.
الآلية الجزيئية للتحول الخبيث
Section titled “الآلية الجزيئية للتحول الخبيث”يتطلب التحول الخبيث من الوحمة المشيمية إلى الورم الميلانيني تراكم عدة طفرات جينية.
- طفرات GNAQ/GNA11: طفرات بدئية توجد في حوالي 90% من الأورام الميلانينية المشيمية. تؤدي إلى تنشيط دائم لبروتينات GTP المرتبطة، مما ينشط باستمرار عدة مسارات إشارات مثل مسار MAPK.
- فقدان الصبغي 3 (Monosomy 3): طفرة ثانوية ترتبط بقوة بخطر الانتشار.
- طفرات BAP1: ترتبط بأعلى خطر للانتشار. معروف أيضًا كجين مسبب لمتلازمة الاستعداد الورمي BAP1.
- طفرات SF3B1: خطر انتشار متوسط. تتميز بالانتشار المتأخر.
- طفرات EIF1AX: أقل خطر للانتشار.
في مرحلة الوحمة، لا توجد عادة هذه الطفرات الخبيثة. يُعتقد أن تراكم الطفرات الجينية يؤدي إلى تغير تدريجي من الحميد إلى الخبيث.
الأهمية البيولوجية لعوامل الخطر
Section titled “الأهمية البيولوجية لعوامل الخطر”تعكس كل بند من بنود TFSOM-UHHD الحالات المرضية التالية.
الصباغ البرتقالي (الليبوفوسين): صباغ شيخوخة تنتجه الخلايا الظهارية الصباغية للشبكية (RPE). يعكس النشاط الأيضي للورم وتفاعله مع RPE، ويزداد تراكمه مع ارتفاع نشاط الورم.
السائل تحت الشبكية: يشير إلى خلل في حاجز الظهارة الصباغية الشبكية (RPE) بسبب الورم. عندما ينمو الورم وينشط، تنخفض وظيفة مضخة RPE، مما يؤدي إلى تراكم السوائل تحت الشبكية.
انخفاض الصدى الداخلي في الموجات فوق الصوتية: يشير إلى كثافة عالية للأوعية الدموية داخل الورم. في الورم الميلانيني المشيمي، تكون الأوعية الدموية داخل الورم وفيرة وغالبًا ما تظهر انخفاضًا في الصدى الداخلي. في الشامات الحميدة، عادةً ما يكون نمط الصدى الداخلي متجانسًا وعالي الصدى.
إيجابية دوبلر الملون (تدفق نابض): يشير إلى وجود إمداد دموي خاص داخل الورم. غالبًا ما تكون الشامات سلبية في دوبلر الملون، وهي نقطة تفريق مهمة عن الورم الميلانيني.
7. أحدث الأبحاث والتوجهات المستقبلية
Section titled “7. أحدث الأبحاث والتوجهات المستقبلية”التحقق من دقة معايير TFSOM-UHHD
Section titled “التحقق من دقة معايير TFSOM-UHHD”تستمر دراسات التحقق من حساسية وخصوصية معايير TFSOM-UHHD، ومن المتوقع تحسين دقة الاستخدام السريري. في المستقبل، قد يكون من الممكن تحقيق تصنيف أكثر دقة للمخاطر من خلال دمج نموذج حساب المخاطر لمدة 5 سنوات.
تطبيق تصوير الأوعية بالتماس البصري (OCT-A)
Section titled “تطبيق تصوير الأوعية بالتماس البصري (OCT-A)”يتم دراسة التصوير غير الجراحي للأوعية الدموية داخل الورم باستخدام تصوير الأوعية بالتماس البصري (OCTA). من المتوقع أن يؤدي الجمع مع دوبلر الملون بالموجات فوق الصوتية إلى تحسين دقة التمييز بين الشامات والورم الميلانيني.
التقييم الكمي للصبغة البرتقالية
Section titled “التقييم الكمي للصبغة البرتقالية”يجري تطوير طريقة تقييم كمية للليبوفوسين (الصبغة البرتقالية) باستخدام التألق الذاتي لقاع العين. الهدف هو تحسين دقة التنبؤ بالمخاطر من خلال قياس كمية الصبغة.
تصنيف المخاطر باستخدام المؤشرات الحيوية الجزيئية
Section titled “تصنيف المخاطر باستخدام المؤشرات الحيوية الجزيئية”يتم دراسة التقييم الجيني غير الجراحي باستخدام الخزعة السائلة (مثل الحمض النووي الورمي المنتشر في الدم). في المستقبل، قد يكون من الممكن دمجه مع نتائج قاع العين للكشف المبكر عن التحول الخبيث.
8. المراجع
Section titled “8. المراجع”- Finger PT. Laser treatment for choroidal melanoma. Surv Ophthalmol. 2023;68(2):211-224.
- Qureshi MB, Lentz PC, Xu TT, White LJ, Olsen TW, Pulido JS, et al. Choroidal Nevus Features Associated with Subspecialty Referral. Ophthalmol Retina. 2023;7(12):1097-1108. PMID: 37517800.
- Chien JL, Sioufi K, Surakiatchanukul T, Shields JA, Shields CL. Choroidal nevus: a review of prevalence, features, genetics, risks, and outcomes. Curr Opin Ophthalmol. 2017;28(3):228-237. PMID: 28141766.
