
脈絡膜痣
1. 什麼是脈絡膜痣?
Section titled “1. 什麼是脈絡膜痣?”脈絡膜痣是脈絡膜黑色素細胞良性增生形成的色素性病變。眼底檢查表現為灰黑色類圓形視網膜下病變,通常呈靜止性(非增大性)經過。
盛行率在西方人約5%,日本人約0.3%,多分布於後極部。也可能出現在赤道部或鋸齒緣附近的最周邊部。多數情況是在成人定期眼科檢查或評估其他疾病時偶然發現。
惡性轉化的頻率在歐美報告中為0.5-3%/10年。日本人中更為罕見,但如果發生惡性轉化,則按脈絡膜惡性黑色素瘤(脈絡膜黑色素瘤)處理。有報告指出約10%的脈絡膜黑色素瘤源自已知的痣。
脈絡膜痣是良性色素性病變,多數情況下沒有問題。但是,如果厚度或積液等多種風險因子疊加,則需要定期追蹤。請遵醫囑定期檢查,如果出現視力變化、飛蚊症或閃光感等新症狀,請及時就醫。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”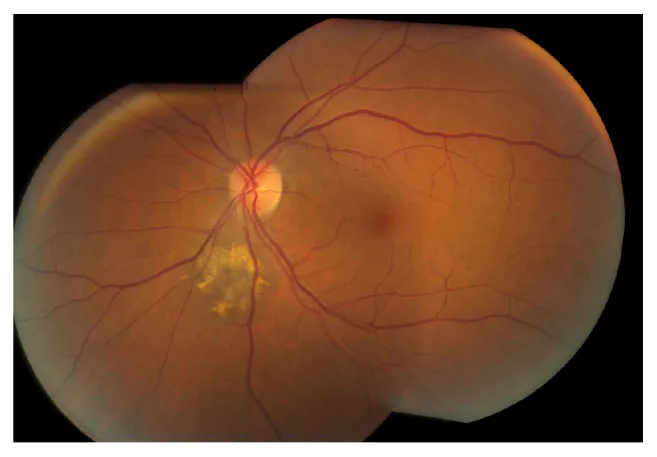
大多數脈絡膜痣無症狀,在無自覺症狀時被發現。如果病變累及黃斑部或視神經盤附近,或伴有視網膜下液,可能出現以下症狀。
- 視力下降、視物變形:累及黃斑時
- 閃光感:視網膜受到機械刺激
- 飛蚊症:罕見,由玻璃體受影響引起
典型的脈絡膜痣表現如下:
- 灰黑色類圓形視網膜下隆起
- 直徑通常在3個視盤直徑(DD)以內
- 高度(厚度)小於2mm,低平,不超過直徑的1/5
- 邊界相對清晰
- 通常為靜止性(非進展性)病程
橙色色素(脂褐素沉積) 是惡性轉化的重要預測因子。 由RPE(視網膜色素上皮)產生的老化色素沉積,在眼底自發螢光中表現為高螢光。
視網膜下液的存在 是需要警惕的徵象,提示RPE屏障破壞。 如果存在視網膜下液,需進行惡性轉化的進一步檢查。
使用TFSOM-UHHD進行惡性轉化風險評估
Section titled “使用TFSOM-UHHD進行惡性轉化風險評估”為鑑別脈絡膜痣與脈絡膜黑色素瘤,使用TFSOM-UHHD標準評估以下8項風險因素。
| 項目 | 標準 | 意義 |
|---|---|---|
| T 厚度 | 超過2毫米 | 腫瘤體積增大 |
| F 液體 | 存在視網膜下液 | RPE屏障破壞 |
| S 症狀 | 閃光感和飛蚊症 | 腫瘤活性指標 |
| O 橙色色素 | 脂褐素沉積 | 腫瘤代謝活性 |
| M 邊緣 | 距視盤3毫米以內 | 視盤浸潤風險 |
| Ultrasound Hollow(超音波低回音) | 內部低回音 | 腫瘤血管密度 |
| Halo absent(光暈缺失) | 無光暈(光環) | 良性指標缺失 |
| Drusen absent(玻璃膜疣缺失) | 無玻璃膜疣 | 慢性變化缺失 |
風險因子數量與5年內生長機率的關係如下所示。
| 風險因子數量 | 5年生長機率 |
|---|---|
| 0個 | 約3% |
| 1個 | 約38% |
| 2個或以上 | 超過50% |
3. 原因與風險因素
Section titled “3. 原因與風險因素”脈絡膜痣是脈絡膜黑色素細胞的良性增生病變,確切原因不明。多為偶發性發生。
惡性轉化風險因子
Section titled “惡性轉化風險因子”以下全身性與臨床因子被認為會增加惡性轉化的風險。
- 淺色虹膜、白皙皮膚(白人/北歐血統)
- 先天性眼黑變病(與太田母斑相關的眼部疾病)
- 葡萄膜黑色素瘤家族史
- BAP1腫瘤易感症候群(BRCA1相關蛋白1的生殖細胞突變)
TFSOM-UHHD的各個因子反映了局部惡性轉化的風險。
- 橙色色素(脂褐素):RPE來源的衰老色素累積是腫瘤活性的指標
- 視網膜下液:提示腫瘤導致RPE屏障破壞
- 厚度≥2mm:反映腫瘤體積增大
- 視盤接觸:視神經浸潤風險增加
- 超音波內部低反射:提示腫瘤內血管存在
基因異常與惡性轉化
Section titled “基因異常與惡性轉化”脈絡膜黑色素瘤的惡性轉化涉及基因異常的累積。主要相關異常包括單染色體3(第3染色體單體)和BAP1突變。這些突變在脈絡膜黑色素瘤中頻繁檢測到,但在良性痣中通常不出現。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”眼底檢查與眼底照相
Section titled “眼底檢查與眼底照相”眼底檢查(檢眼鏡、廣角眼底攝影) 是篩查和追蹤的基礎。連續眼底照相記錄對於判斷腫瘤生長至關重要,廣角眼底攝影(如Optos)也很有用。
光學相干斷層掃描(OCT)
Section titled “光學相干斷層掃描(OCT)”OCT 在顯示視網膜下液和RPE變化方面具有優勢。EDI-OCT(增強深度成像OCT)可評估脈絡膜結構,觀察到以下表現:
- 光學脈絡膜陰影
- 視網膜下液的存在
- RPE變化(萎縮、隆起)
- 視網膜下高反射物質(SRHM)
眼底自發螢光
Section titled “眼底自發螢光”橙色色素(脂褐素)表現為比玻璃膜疣更亮的高螢光。有助於評估脂褐素沉積,並有助於判斷惡性轉化風險。
螢光眼底血管攝影(FA)
Section titled “螢光眼底血管攝影(FA)”FA(螢光眼底血管攝影)顯示過螢光模式。色素引起的阻斷螢光與脂褐質沉積引起的過螢光混合存在。
超音波檢查(B模式、彩色都卜勒)
Section titled “超音波檢查(B模式、彩色都卜勒)”B模式超音波用於測量腫瘤高度和評估內部回音模式。彩色都卜勒超音波可確認腫瘤基底部有無搏動性血流。脈絡膜痣常為彩色都卜勒陰性(無腫瘤血流),而黑色素瘤常為彩色都卜勒陽性。此發現是痣與黑色素瘤的重要鑑別點。
脈絡膜腫瘤的鑑別診斷(三大疾病)
Section titled “脈絡膜腫瘤的鑑別診斷(三大疾病)”以下列出脈絡膜腫瘤主要鑑別診斷的特徵。
| 惡性黑色素瘤 | 血管瘤 | 轉移性腫瘤 | |
|---|---|---|---|
| 色調 | 黑、灰、褐色 | 橙紅色 | 黃白色 |
| 形狀 | 較高 | 紡錘形 | 板狀 |
| 視網膜剝離 | 無至中度 | 無至輕度 | 顯著 |
| 生長 | 相對緩慢 | 無 | 快速 |
其他鑑別診斷包括視網膜色素上皮先天性肥大(CHRPE)、脈絡膜出血和黑色素細胞瘤。
根據危險因子的數量差異很大。在TFSOM-UHHD的8項中,如果危險因子為0個,5年內生長的機率約為3%。但如果有1個,則升至約38%,2個以上則超過50%。定期進行超音波和眼底照相追蹤很重要,如果發現增大,應立即轉為脈絡膜惡性黑色素瘤的治療方針。
5. 標準治療方法
Section titled “5. 標準治療方法”脈絡膜痣的基本治療是觀察。目前對痣本身沒有藥物治療或手術適應症,透過定期眼底檢查監測病變是否增大。
低風險病變(無危險因子、小型痣)
Section titled “低風險病變(無危險因子、小型痣)”根據TFSOM-UHHD無危險因子的小型痣作為低風險進行管理。
- 觀察間隔:每12~24個月定期眼底檢查
- 透過眼底照相和B超記錄有無增大
- 若無異常發現,繼續按相同頻率追蹤
中高風險病變(有危險因子)
Section titled “中高風險病變(有危險因子)”如果存在一個或多個TFSOM-UHHD危險因子,需進行謹慎的定期觀察。
- 初次檢查後3個月 複查(確認有無生長)
- 之後 每6個月 進行眼底照相和超音波檢查,終身持續
- 對於具有3個或以上危險因子的小腫瘤,應考慮不等生長記錄而盡快開始治療
如果在追蹤中確認腫瘤增大,則轉為按脈絡膜惡性黑色素瘤的治療方案。具體治療選擇根據腫瘤大小和視功能決定,包括放射治療(敷貼器近距離治療、質子束治療)或眼球摘除術(詳見脈絡膜和睫狀體黑色素瘤的文章)。
觀察間隔因風險而異。對於無風險因子的低風險病變,建議每12至24個月檢查一次。而對於有風險因子的中高風險病變,在最初3個月後複查,之後每6個月進行一次眼底檢查和超音波檢查,並終身持續。定期觀察的持續最為重要。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”良性增殖的機轉
Section titled “良性增殖的機轉”脈絡膜痣是脈絡膜黑色素細胞局部良性增殖形成的病變。正常脈絡膜黑色素細胞來源於神經嵴細胞,具有產生色素的能力。在良性增殖階段,細胞形態得以保持,不會發生浸潤性生長或轉移。
惡性轉化的分子機轉
Section titled “惡性轉化的分子機轉”從脈絡膜痣到黑色素瘤的惡性轉化需要多種基因異常的累積。
- GNAQ/GNA11突變:約90%的脈絡膜黑色素瘤中檢測到的起始突變。導致GTP結合持續激活,持續激活MAPK路徑等多個信號路徑。
- 第3號染色體單體:與轉移風險密切相關的繼發突變。
- BAP1突變:與最高轉移風險相關。也是BAP1腫瘤易感症候群的致病基因。
- SF3B1突變:中等轉移風險,以遲發轉移為特徵。
- EIF1AX突變:最低轉移風險。
這些惡性突變通常在痣階段不出現。基因異常的累積被認為導致從良性到惡性的連續變化。
風險因子的生物學意義
Section titled “風險因子的生物學意義”TFSOM-UHHD的每個項目反映了以下病理狀態。
橙色色素(脂褐素):由RPE產生的衰老色素。反映腫瘤的代謝活性以及腫瘤與RPE的相互作用,腫瘤活性越高,累積越多。
視網膜下液:提示腫瘤導致RPE屏障破壞的徵象。 當腫瘤生長並活躍時,RPE幫浦功能下降,液體在視網膜下積聚。
超音波內部低回音:提示腫瘤內血管密度高。 脈絡膜黑色素瘤通常富含腫瘤內血管,常表現為內部低回音。 良性痣通常具有均勻的高回音內部回音模式。
彩色都卜勒陽性(搏動性血流):表明腫瘤有自身的血液供應。 痣通常為彩色都卜勒陰性,這是與黑色素瘤的重要鑑別點。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”TFSOM-UHHD標準的準確性驗證
Section titled “TFSOM-UHHD標準的準確性驗證”TFSOM-UHHD標準的敏感性和特異性驗證研究正在進行中,預計臨床使用準確性將得到提高。 未來可能實現結合5年風險計算模型的更精確的風險分層。
OCT血管攝影的應用
Section titled “OCT血管攝影的應用”利用OCT血管攝影(OCTA)非侵入性顯示腫瘤內血管的研究正在進行中。 與彩色都卜勒超音波結合,有望進一步提高區分痣和黑色素瘤的準確性。
橙色色素的定量評估
Section titled “橙色色素的定量評估”利用眼底自體螢光定量評估脂褐素(橙色色素)的方法正在開發中。 目標是透過量化色素量來提高風險預測的準確性。
基於分子生物標記的風險分層
Section titled “基於分子生物標記的風險分層”利用液體活檢(如血液中的循環腫瘤DNA)進行非侵入性基因組評估的研究正在推進。 未來可能與眼底檢查結果結合,用於早期檢測惡性轉化。
8. 參考文獻
Section titled “8. 參考文獻”- Finger PT. Laser treatment for choroidal melanoma. Surv Ophthalmol. 2023;68(2):211-224.
- Qureshi MB, Lentz PC, Xu TT, White LJ, Olsen TW, Pulido JS, et al. Choroidal Nevus Features Associated with Subspecialty Referral. Ophthalmol Retina. 2023;7(12):1097-1108. PMID: 37517800.
- Chien JL, Sioufi K, Surakiatchanukul T, Shields JA, Shields CL. Choroidal nevus: a review of prevalence, features, genetics, risks, and outcomes. Curr Opin Ophthalmol. 2017;28(3):228-237. PMID: 28141766.
