
脈絡膜母斑
1. 脈絡膜母斑とは
Section titled “1. 脈絡膜母斑とは”脈絡膜母斑は、脈絡膜のメラノサイトが良性増殖した色素性病変である。 眼底検査で灰黒色の類円形網膜下病変として認められ、通常は静止性(非増大性)の経過をたどる。
有病率は西洋人の約5%、日本人では約0.3%程度とされており、後極に比較的多く分布する。 赤道部や鋸状縁近くの最周辺部にも認められることがある。 多くの場合、成人の定期眼科検査や他疾患の評価時に偶発的に発見される。
悪性転化の頻度は欧米の報告では0.5〜3%/10年とされる。 日本人ではさらにまれと考えられているが、悪性転化に至った場合は脈絡膜悪性黒色腫(脈絡膜メラノーマ)として扱う。 約10%の脈絡膜メラノーマが既知の母斑から発生するとの報告がある。
脈絡膜母斑は良性の色素性病変であり、多くの場合は問題ありません。ただし、厚みや液貯留など複数のリスク因子が重なる場合は定期的な経過観察が必要です。担当医の指示に従って定期検査を受け、視力変化や飛蚊症・光視症などの新たな症状が出現した場合は早めに受診してください。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”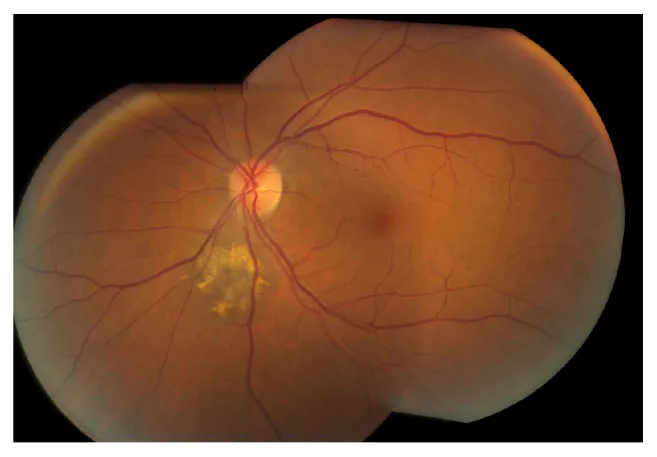
脈絡膜母斑の大多数は無症状であり、自覚症状のない状態で発見される。 病変が黄斑部や視神経乳頭近傍に及ぶ場合や、網膜下液を伴う場合には以下の症状が出現することがある。
- 視力低下・変視:黄斑に及んだ場合
- 光視症:網膜への機械的刺激による
- 飛蚊症:稀に硝子体への影響で生じる
典型的な脈絡膜母斑の所見は以下のとおりである。
- 灰黒色の類円形網膜下隆起
- 直径は通常3乳頭径(optic disc diameter, DD)以内
- 高さ(厚み)は2mm未満で丈が低く、直径の1/5以下
- 境界は比較的明瞭
- 通常は静止性(非増大性)の経過
橙色色素(リポフスチン沈着) は悪性転化の重要な予測因子である。 RPE(網膜色素上皮)が産生する老化色素の沈着で、眼底自発蛍光で高蛍光として確認される。
網膜下液の存在 は要注意所見であり、RPEバリアの破綻を示唆する。 網膜下液を認める場合は悪性転化を念頭に置いた精査が必要となる。
TFSOM-UHHD による悪性転化リスク評価
Section titled “TFSOM-UHHD による悪性転化リスク評価”脈絡膜母斑と脈絡膜メラノーマの鑑別には、以下の8項目のリスク因子を評価するTFSOM-UHHD基準を用いる。
| 項目 | 基準 | 意義 |
|---|---|---|
| Thickness(厚さ) | 2mmを超える | 腫瘍体積の増大 |
| Fluid(液) | 網膜下液の存在 | RPEバリア破綻 |
| Symptoms(症状) | 光視症・飛蚊症 | 腫瘍活性の指標 |
| Orange pigment(橙色色素) | リポフスチン沈着 | 腫瘍代謝活性 |
| Margin(縁) | 視神経乳頭から3mm以内 | 乳頭への浸潤リスク |
| Ultrasound Hollow(超音波低反射) | 内部低反射 | 腫瘍血管密度 |
| Halo absent(ハロー欠如) | ハロー(光輪)がない | 良性指標の欠如 |
| Drusen absent(ドルーゼン欠如) | ドルーゼンがない | 慢性変化の欠如 |
リスク因子の個数と5年以内の成長確率の関係を以下に示す。
| リスク因子数 | 5年成長確率 |
|---|---|
| 0個 | 約3% |
| 1個 | 約38% |
| 2個以上 | 50%超 |
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”脈絡膜母斑は脈絡膜のメラノサイトが良性増殖した病変であり、明確な原因は不明とされる。 孤発性(sporadic)に発生することが多い。
悪性転化リスク因子
Section titled “悪性転化リスク因子”以下の全身的・臨床的因子は、悪性転化リスクを高めると考えられている。
- 淡色虹彩・白い肌(白人・北欧系)
- 先天性眼メラノサイトーシス(太田母斑に関連した眼疾患)
- ぶどう膜メラノーマの家族歴
- BAP1腫瘍素因症候群(BRCA1関連蛋白1の生殖細胞変異)
TFSOM-UHHDの各因子は、局所的な悪性転化リスクを反映する。
- 橙色色素(リポフスチン):RPE由来の老化色素蓄積は腫瘍活性の指標となる
- 網膜下液:腫瘍によるRPEバリアの破綻を示唆する
- 厚み2mm以上:腫瘍体積の増大を反映する
- 乳頭接触:視神経への浸潤リスクが高まる
- 超音波での内部低反射:腫瘍内血管の存在を示唆する
遺伝子異常と悪性転化
Section titled “遺伝子異常と悪性転化”脈絡膜メラノーマへの悪性転化には遺伝子異常の蓄積が関与する。 主な関連異常としてmonosomy 3(第3染色体単体染色体)やBAP1変異が知られている。 これらの変異は脈絡膜メラノーマでは高頻度に検出されるが、良性母斑では通常認められない。
4. 診断と検査方法
Section titled “4. 診断と検査方法”眼底検査・眼底写真
Section titled “眼底検査・眼底写真”眼底検査(検眼鏡・広角眼底撮影) はスクリーニングおよび経過観察の基本となる。 連続的な眼底写真の記録が腫瘍成長の判定に不可欠であり、広角眼底撮影(Optos等)も有用である。
光干渉断層計(OCT)
Section titled “光干渉断層計(OCT)”OCT は網膜下液やRPE変化の可視化に優れる。 EDI-OCT(高深度撮影OCT)では脈絡膜の構造評価が可能であり、以下の所見が観察される。
- 光学的脈絡膜シャドーイング
- 網膜下液の有無
- RPEの変化(萎縮・隆起)
- 網膜下高反射物質(SRHM)
眼底自発蛍光
Section titled “眼底自発蛍光”橙色色素(リポフスチン)はドルーゼンより明るい高蛍光として描出される。 リポフスチン沈着の評価に有用であり、悪性転化リスクの判定に役立つ。
蛍光眼底造影(FA)
Section titled “蛍光眼底造影(FA)”FA(蛍光眼底造影)では過蛍光パターンが観察される。 色素によるブロッキング蛍光と、リポフスチン沈着による過蛍光が混在する。
超音波検査(Bモード・カラードプラ)
Section titled “超音波検査(Bモード・カラードプラ)”超音波Bモード は腫瘍の高さ測定と内部エコーパターン評価に用いる。 カラードプラ超音波 では腫瘍基底部の拍動性血流の有無を確認できる。 脈絡膜母斑ではカラードプラ陰性(腫瘍血流なし)が多く、メラノーマではカラードプラ陽性となることが多い。 この所見は母斑とメラノーマの重要な鑑別点となる。
脈絡膜腫瘍の鑑別(3大疾患)
Section titled “脈絡膜腫瘍の鑑別(3大疾患)”脈絡膜腫瘍の主要な鑑別疾患との特徴を以下に示す。
| 悪性黒色腫 | 血管腫 | 転移性腫瘍 | |
|---|---|---|---|
| 色調 | 黒・灰・褐色 | 橙赤色 | 黄白色 |
| 形 | 丈が高い | 紡錘形 | 板状 |
| 網膜剥離 | なし〜中等度 | なし〜軽度 | 著明 |
| 成長 | 比較的緩徐 | なし | 速い |
その他の鑑別疾患として、網膜色素上皮の先天性肥大(CHRPE)、脈絡膜出血、黒色細胞腫(メラノサイトーマ)が挙げられる。
リスク因子の数によって大きく異なります。TFSOM-UHHDの8項目のうち、リスク因子が0個であれば5年以内の成長確率は約3%です。しかし1個で約38%、2個以上では50%超に上昇します。定期的な超音波・眼底写真でのフォローが重要で、増大を認めた場合は速やかに脈絡膜悪性黒色腫の治療方針に切り替えます。
5. 標準的な治療法
Section titled “5. 標準的な治療法”脈絡膜母斑の治療の基本は経過観察である。 現時点で母斑そのものに対する薬物治療や手術適応はなく、定期的な眼底検査で病変の増大を監視する。
低リスク病変(リスク因子なし・小型母斑)
Section titled “低リスク病変(リスク因子なし・小型母斑)”TFSOM-UHHDのリスク因子を認めない小型母斑は低リスクとして管理する。
- 観察間隔:12〜24ヶ月ごとの定期眼底検査
- 眼底写真・超音波Bモードで増大の有無を記録する
- 異常所見がなければ同じペースで経過観察を継続する
中高リスク病変(リスク因子あり)
Section titled “中高リスク病変(リスク因子あり)”TFSOM-UHHDのリスク因子を1個以上認める場合は、慎重な定期観察を行う。
- 初回検査後3ヶ月 で再検査(成長の有無を確認)
- 以後 6ヶ月ごと の眼底写真・超音波検査を生涯にわたり継続
- 3つ以上のリスク因子を持つ小腫瘍は成長記録を待たず速やかに治療開始を検討する
増大が確認された場合
Section titled “増大が確認された場合”経過観察中に腫瘍の増大が確認された場合は、脈絡膜悪性黒色腫として治療方針を転換する。 具体的な治療選択肢は腫瘍サイズと視機能に応じて決定され、放射線療法(プラーク小線源療法・陽子線治療)または眼球摘出術が適応となる(詳細は脈絡膜および毛様体メラノーマの記事を参照)。
リスクに応じて観察間隔が異なります。リスク因子がない低リスク病変では12〜24ヶ月に1回が目安です。一方、リスク因子を持つ中高リスク病変では最初の3ヶ月後に再検査し、以降は6ヶ月ごとの眼底検査・超音波検査を生涯継続します。定期観察の継続が最も重要です。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”良性増殖の機序
Section titled “良性増殖の機序”脈絡膜母斑は、脈絡膜のメラノサイトが局所的に良性増殖した病変である。 正常な脈絡膜メラノサイトは神経堤細胞(neural crest cell)に由来し、色素産生能を持つ。 良性増殖の段階では細胞の形態は保たれており、浸潤性増殖や転移は生じない。
悪性転化の分子機序
Section titled “悪性転化の分子機序”脈絡膜母斑からメラノーマへの悪性転化には、複数の遺伝子異常の蓄積が必要とされる。
- GNAQ/GNA11変異:脈絡膜メラノーマの約90%で検出される開始変異。恒常的なGTP結合活性化状態をもたらし、MAPK経路等の複数のシグナル経路を持続的に活性化する。
- Monosomy 3(第3染色体単体染色体):転移リスクと強く関連する二次変異
- BAP1変異:最も高い転移リスクに関連する。BAP1腫瘍素因症候群の原因遺伝子としても知られる
- SF3B1変異:中程度の転移リスク。遅発転移が特徴
- EIF1AX変異:最も低い転移リスク
母斑の段階ではこれらの悪性変異は通常認められない。 遺伝子異常が蓄積することで良性→悪性の連続的な変化が生じると考えられている。
リスク因子の生物学的意義
Section titled “リスク因子の生物学的意義”各TFSOM-UHHDの項目は以下の病態を反映している。
橙色色素(リポフスチン):RPEが産生する老化色素。 腫瘍の代謝活性や腫瘍とRPEの相互作用を反映し、腫瘍活性が高いほど蓄積が増す。
網膜下液:腫瘍によるRPEバリアの破綻を示唆する所見。 腫瘍が成長・活性化するとRPEポンプ機能が低下し、網膜下に液体が貯留する。
超音波での内部低反射:腫瘍内血管の密度が高い状態を示唆する。 脈絡膜メラノーマでは腫瘍内血管が豊富で内部低反射を示すことが多い。 良性母斑では通常、内部エコーパターンは均一で高反射を示す。
カラードプラ陽性(拍動性血流):腫瘍内に独自の血管供給があることを示す。 母斑ではカラードプラ陰性が多く、メラノーマとの重要な鑑別点となる。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”TFSOM-UHHD基準の精度検証
Section titled “TFSOM-UHHD基準の精度検証”TFSOM-UHHD基準の感度・特異度の検証研究が継続されており、臨床での使用精度の向上が期待されている。 将来的には5年リスク算出モデルを組み込んだより精密なリスク層別化が実現する可能性がある。
OCTアンギオグラフィーの応用
Section titled “OCTアンギオグラフィーの応用”OCTアンギオグラフィー(OCTA)による腫瘍内血管の非侵襲的描出が研究されている。 カラードプラ超音波と組み合わせることで、母斑とメラノーマの鑑別精度のさらなる向上が期待される。
橙色色素の定量的評価
Section titled “橙色色素の定量的評価”眼底自発蛍光を用いたリポフスチン(橙色色素)の定量的評価法の開発が進んでいる。 色素量の定量化によるリスク予測の精度向上が目標とされている。
分子バイオマーカーによるリスク層別化
Section titled “分子バイオマーカーによるリスク層別化”液体生検(血中循環腫瘍DNA等)を用いた非侵襲的なゲノム評価の研究が進んでいる。 将来的には眼底所見と組み合わせて、悪性転化の早期検出に活用できる可能性がある。
8. 参考文献
Section titled “8. 参考文献”- Finger PT. Laser treatment for choroidal melanoma. Surv Ophthalmol. 2023;68(2):211-224.
- Qureshi MB, Lentz PC, Xu TT, White LJ, Olsen TW, Pulido JS, et al. Choroidal Nevus Features Associated with Subspecialty Referral. Ophthalmol Retina. 2023;7(12):1097-1108. PMID: 37517800.
- Chien JL, Sioufi K, Surakiatchanukul T, Shields JA, Shields CL. Choroidal nevus: a review of prevalence, features, genetics, risks, and outcomes. Curr Opin Ophthalmol. 2017;28(3):228-237. PMID: 28141766.
