
Nevus hắc mạc
1. Nốt ruồi hắc mạc là gì?
Phần tiêu đề “1. Nốt ruồi hắc mạc là gì?”Nốt ruồi hắc mạc là tổn thương sắc tố do sự tăng sinh lành tính của tế bào hắc tố ở hắc mạc. Trên khám đáy mắt, nó xuất hiện dưới dạng tổn thương dưới võng mạc hình tròn hoặc bầu dục màu xám đen, thường tiến triển tĩnh (không phát triển).
Tỷ lệ mắc khoảng 5% ở người da trắng và khoảng 0,3% ở người Nhật, phân bố nhiều hơn ở cực sau. Đôi khi cũng gặp ở xích đạo hoặc vùng ngoại vi gần ora serrata. Hầu hết được phát hiện tình cờ khi khám mắt định kỳ ở người lớn hoặc đánh giá bệnh lý khác.
Tần suất chuyển dạng ác tính theo báo cáo phương Tây là 0,5–3%/10 năm. Ở người Nhật được cho là hiếm hơn, nhưng nếu chuyển dạng ác tính thì được xử trí như u hắc tố ác tính hắc mạc. Khoảng 10% u hắc tố hắc mạc được báo cáo phát sinh từ nốt ruồi đã biết.
Nốt ruồi hắc mạc là tổn thương sắc tố lành tính và hầu hết không gây vấn đề. Tuy nhiên, nếu có nhiều yếu tố nguy cơ như độ dày hoặc tích tụ dịch, cần theo dõi định kỳ. Hãy tuân theo chỉ dẫn của bác sĩ để khám định kỳ, và đi khám sớm nếu xuất hiện triệu chứng mới như thay đổi thị lực, ruồi bay hoặc chớp sáng.
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”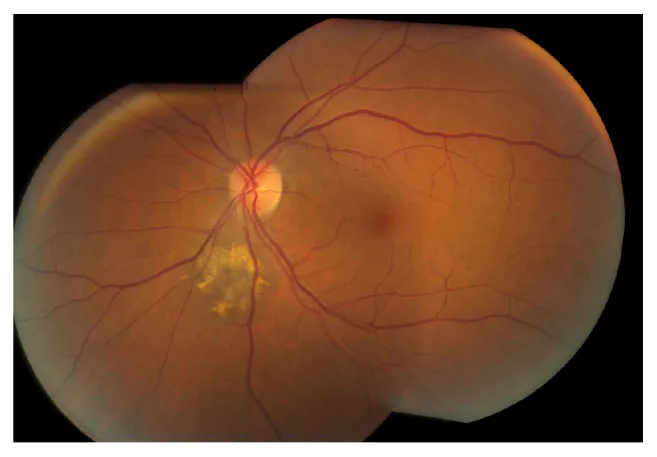
Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”Đa số nốt ruồi hắc mạc không có triệu chứng và được phát hiện mà không có than phiền chủ quan. Nếu tổn thương lan đến hoàng điểm hoặc gần gai thị, hoặc kèm dịch dưới võng mạc, các triệu chứng sau có thể xuất hiện.
- Giảm thị lực hoặc biến dạng thị giác: khi lan đến hoàng điểm
- Chớp sáng (Photopsia): do kích thích cơ học võng mạc
- Ruồi bay: Hiếm khi xảy ra do ảnh hưởng đến dịch kính
Dấu hiệu lâm sàng
Phần tiêu đề “Dấu hiệu lâm sàng”Các dấu hiệu điển hình của u hắc tố màng bồ đào như sau:
- Khối nhô dưới võng mạc hình tròn màu xám đen
- Đường kính thường trong vòng 3 đường kính đĩa thị (DD)
- Chiều cao (độ dày) dưới 2 mm và thấp, dưới 1/5 đường kính
- Ranh giới tương đối rõ ràng
- Thường diễn tiến tĩnh (không tăng kích thước)
Sắc tố cam (lắng đọng lipofuscin) là yếu tố dự báo quan trọng của chuyển dạng ác tính. Đây là sự lắng đọng sắc tố lão hóa do RPE (biểu mô sắc tố võng mạc) sản xuất, được xác nhận là tăng huỳnh quang trên tự huỳnh quang đáy mắt.
Sự hiện diện của dịch dưới võng mạc là dấu hiệu cần lưu ý, gợi ý sự phá vỡ hàng rào RPE. Nếu có dịch dưới võng mạc, cần thăm khám chi tiết với nghi ngờ chuyển dạng ác tính.
Đánh giá nguy cơ chuyển dạng ác tính theo TFSOM-UHHD
Phần tiêu đề “Đánh giá nguy cơ chuyển dạng ác tính theo TFSOM-UHHD”Để phân biệt u hắc tố màng bồ đào với u ác tính màng bồ đào, sử dụng tiêu chí TFSOM-UHHD đánh giá 8 yếu tố nguy cơ sau.
| Mục | Tiêu chí | Ý nghĩa |
|---|---|---|
| Thickness (Độ dày) | Lớn hơn 2 mm | Tăng thể tích khối u |
| Fluid (Dịch) | Có dịch dưới võng mạc | Phá vỡ hàng rào RPE |
| Symptoms (Triệu chứng) | Chớp sáng và ruồi bay | Chỉ số hoạt động khối u |
| Orange pigment (Sắc tố cam) | Lắng đọng lipofuscin | Hoạt động chuyển hóa khối u |
| Margin (Rìa) | Trong vòng 3 mm từ đĩa thị | Nguy cơ xâm lấn vào đĩa thị |
| Ultrasound Hollow (Siêu âm giảm âm) | Giảm âm bên trong | Mật độ mạch máu khối u |
| Halo absent (Không có quầng sáng) | Không có quầng sáng (vòng sáng) | Không có dấu hiệu lành tính |
| Drusen absent (Không có drusen) | Không có drusen | Không có thay đổi mạn tính |
Mối quan hệ giữa số lượng yếu tố nguy cơ và xác suất phát triển trong 5 năm được trình bày dưới đây.
| Số lượng yếu tố nguy cơ | Xác suất phát triển trong 5 năm |
|---|---|
| 0 | Khoảng 3% |
| 1 | Khoảng 38% |
| 2 hoặc nhiều hơn | >50% |
3. Nguyên nhân và Yếu tố Nguy cơ
Phần tiêu đề “3. Nguyên nhân và Yếu tố Nguy cơ”Cơ chế phát sinh
Phần tiêu đề “Cơ chế phát sinh”Nốt ruồi hắc mạc là tổn thương do sự tăng sinh lành tính của tế bào hắc tố ở hắc mạc, nguyên nhân chính xác chưa được biết. Thường xảy ra lẻ tẻ.
Yếu tố Nguy cơ Chuyển dạng Ác tính
Phần tiêu đề “Yếu tố Nguy cơ Chuyển dạng Ác tính”Các yếu tố toàn thân và lâm sàng sau đây được cho là làm tăng nguy cơ chuyển dạng ác tính.
- Mống mắt sáng màu và da trắng (người da trắng/Bắc Âu)
- Bệnh hắc tố bẩm sinh ở mắt (bệnh mắt liên quan đến bớt Ota)
- Tiền sử gia đình mắc u hắc tố màng bồ đào
- Hội chứng dễ mắc khối u BAP1 (đột biến dòng mầm ở protein liên quan BRCA1)
Mỗi yếu tố của TFSOM-UHHD phản ánh nguy cơ chuyển dạng ác tính tại chỗ.
- Sắc tố cam (lipofuscin): Sự tích tụ sắc tố lão hóa từ biểu mô sắc tố võng mạc là chỉ điểm cho hoạt động khối u
- Dịch dưới võng mạc: Gợi ý sự phá vỡ hàng rào biểu mô sắc tố võng mạc do khối u
- Độ dày ≥2 mm: Phản ánh sự gia tăng thể tích khối u
- Tiếp xúc gai thị: Làm tăng nguy cơ xâm lấn dây thần kinh thị giác
- Phản xạ nội thấp trên siêu âm: Gợi ý sự hiện diện của mạch máu trong khối u
Bất thường di truyền và chuyển dạng ác tính
Phần tiêu đề “Bất thường di truyền và chuyển dạng ác tính”Chuyển dạng ác tính thành u hắc tố màng mạch liên quan đến sự tích tụ các bất thường di truyền. Các bất thường chính liên quan bao gồm monosomy 3 (nhiễm sắc thể 3 đơn) và đột biến BAP1. Các đột biến này thường được phát hiện trong u hắc tố màng mạch, nhưng thường không thấy ở nốt ruồi lành tính.
4. Chẩn đoán và phương pháp xét nghiệm
Phần tiêu đề “4. Chẩn đoán và phương pháp xét nghiệm”Khám đáy mắt và chụp ảnh đáy mắt
Phần tiêu đề “Khám đáy mắt và chụp ảnh đáy mắt”Khám đáy mắt (soi đáy mắt, chụp ảnh đáy mắt góc rộng) là cơ bản để sàng lọc và theo dõi. Ghi lại liên tục các bức ảnh đáy mắt là cần thiết để xác định sự phát triển của khối u, và chụp ảnh góc rộng (như Optos) cũng hữu ích.
Chụp cắt lớp quang học (OCT)
Phần tiêu đề “Chụp cắt lớp quang học (OCT)”OCT vượt trội trong việc hình dung dịch dưới võng mạc và các thay đổi của RPE. Với EDI-OCT (OCT chụp sâu), có thể đánh giá cấu trúc màng mạch, và các phát hiện sau đây được quan sát.
- Bóng màng mạch quang học
- Có hay không có dịch dưới võng mạc
- Thay đổi RPE (teo, nhô cao)
- Chất tăng phản xạ dưới võng mạc (SRHM)
Tự huỳnh quang đáy mắt
Phần tiêu đề “Tự huỳnh quang đáy mắt”Sắc tố cam (lipofuscin) được mô tả là huỳnh quang cao sáng hơn drusen. Hữu ích để đánh giá lắng đọng lipofuscin và giúp xác định nguy cơ chuyển dạng ác tính.
Chụp mạch huỳnh quang (FA)
Phần tiêu đề “Chụp mạch huỳnh quang (FA)”Trên FA (chụp mạch huỳnh quang), quan sát thấy hình ảnh tăng huỳnh quang. Huỳnh quang bị chặn bởi sắc tố xen lẫn với tăng huỳnh quang do lắng đọng lipofuscin.
Siêu âm (B-mode và Doppler màu)
Phần tiêu đề “Siêu âm (B-mode và Doppler màu)”Siêu âm B-mode được sử dụng để đo chiều cao khối u và đánh giá mô hình âm vang bên trong. Siêu âm Doppler màu có thể xác nhận sự hiện diện của dòng chảy mạch đập ở nền khối u. Trong nevus hắc mạc, Doppler màu thường âm tính (không có dòng chảy khối u), trong khi ở u hắc tố thường dương tính. Dấu hiệu này là điểm phân biệt quan trọng giữa nevus và u hắc tố.
Chẩn đoán phân biệt u hắc mạc (3 bệnh chính)
Phần tiêu đề “Chẩn đoán phân biệt u hắc mạc (3 bệnh chính)”Dưới đây là các đặc điểm của các bệnh chính trong chẩn đoán phân biệt u hắc mạc.
| U hắc tố ác tính | U máu | U di căn | |
|---|---|---|---|
| Màu sắc | Đen, xám, nâu | Đỏ cam | Vàng trắng |
| Hình dạng | Cao | Hình thoi | Dạng mảng |
| Bong võng mạc | Không đến trung bình | Không đến nhẹ | Rõ rệt |
| Phát triển | Tương đối chậm | Không | Nhanh |
Các chẩn đoán phân biệt khác bao gồm phì đại bẩm sinh biểu mô sắc tố võng mạc (CHRPE), xuất huyết hắc mạc, và u tế bào hắc tố (melanocytoma).
Khác nhau đáng kể tùy theo số lượng yếu tố nguy cơ. Trong 8 yếu tố của TFSOM-UHHD, nếu không có yếu tố nguy cơ nào, xác suất phát triển trong 5 năm là khoảng 3%. Nhưng với một yếu tố nguy cơ, tỷ lệ này tăng lên khoảng 38%, và với hai yếu tố trở lên, vượt quá 50%. Việc theo dõi định kỳ bằng siêu âm và chụp ảnh đáy mắt là quan trọng, và nếu phát hiện sự gia tăng kích thước, cần chuyển nhanh sang kế hoạch điều trị u hắc tố ác tính hắc mạc.
5. Phương pháp điều trị tiêu chuẩn
Phần tiêu đề “5. Phương pháp điều trị tiêu chuẩn”Cơ sở điều trị nốt ruồi hắc mạc là theo dõi. Hiện tại không có điều trị bằng thuốc hay phẫu thuật cho bản thân nốt ruồi, và sự phát triển của tổn thương được giám sát bằng khám đáy mắt định kỳ.
Tổn thương nguy cơ thấp (không có yếu tố nguy cơ, nốt ruồi nhỏ)
Phần tiêu đề “Tổn thương nguy cơ thấp (không có yếu tố nguy cơ, nốt ruồi nhỏ)”Các nốt ruồi nhỏ không có yếu tố nguy cơ TFSOM-UHHD được quản lý như nguy cơ thấp.
- Khoảng thời gian theo dõi: Khám đáy mắt định kỳ mỗi 12–24 tháng
- Ghi nhận sự hiện diện hay không của sự phát triển bằng chụp ảnh đáy mắt và siêu âm B-mode
- Nếu không có bất thường, tiếp tục theo dõi với cùng tần suất
Tổn thương nguy cơ trung bình-cao (có yếu tố nguy cơ)
Phần tiêu đề “Tổn thương nguy cơ trung bình-cao (có yếu tố nguy cơ)”Nếu phát hiện một hoặc nhiều yếu tố nguy cơ TFSOM-UHHD, tiến hành theo dõi định kỳ cẩn thận.
- Tái khám sau 3 tháng kể từ lần khám đầu tiên (để kiểm tra sự phát triển)
- Sau đó, mỗi 6 tháng, tiếp tục chụp ảnh đáy mắt và siêu âm suốt đời
- Các khối u nhỏ có từ 3 yếu tố nguy cơ trở lên nên xem xét bắt đầu điều trị ngay lập tức mà không cần chờ ghi nhận sự phát triển
Khi xác nhận có sự phát triển
Phần tiêu đề “Khi xác nhận có sự phát triển”Nếu xác nhận khối u phát triển trong quá trình theo dõi, chuyển đổi chiến lược điều trị sang u hắc tố ác tính hắc mạc. Các lựa chọn điều trị cụ thể được xác định dựa trên kích thước khối u và chức năng thị giác, và xạ trị (xạ trị áp sát bằng mảng, xạ trị proton) hoặc cắt bỏ nhãn cầu có thể được chỉ định (xem bài viết về u hắc tố hắc mạc và thể mi để biết chi tiết).
Khoảng cách theo dõi khác nhau tùy theo mức độ nguy cơ. Đối với tổn thương nguy cơ thấp không có yếu tố nguy cơ, khuyến nghị mỗi 12–24 tháng một lần. Trong khi đó, đối với tổn thương nguy cơ trung bình-cao có yếu tố nguy cơ, cần tái khám sau 3 tháng đầu, sau đó tiếp tục khám đáy mắt và siêu âm mỗi 6 tháng suốt đời. Điều quan trọng nhất là duy trì theo dõi định kỳ.
6. Sinh lý bệnh và cơ chế phát sinh chi tiết
Phần tiêu đề “6. Sinh lý bệnh và cơ chế phát sinh chi tiết”Cơ chế tăng sinh lành tính
Phần tiêu đề “Cơ chế tăng sinh lành tính”Nevus hắc mạc là tổn thương do sự tăng sinh lành tính tại chỗ của các tế bào hắc tố ở hắc mạc. Các tế bào hắc tố hắc mạc bình thường có nguồn gốc từ tế bào mào thần kinh và có khả năng sản xuất sắc tố. Ở giai đoạn tăng sinh lành tính, hình thái tế bào được bảo tồn, không xảy ra xâm lấn hay di căn.
Cơ chế phân tử của chuyển dạng ác tính
Phần tiêu đề “Cơ chế phân tử của chuyển dạng ác tính”Chuyển dạng ác tính từ nevus hắc mạc thành u hắc tố đòi hỏi sự tích lũy của nhiều bất thường di truyền.
- Đột biến GNAQ/GNA11: Đột biến khởi đầu được tìm thấy trong khoảng 90% u hắc tố hắc mạc. Gây ra sự hoạt hóa liên tục của protein gắn GTP, từ đó kích hoạt dai dẳng nhiều con đường tín hiệu như con đường MAPK.
- Mất một nhiễm sắc thể số 3 (Monosomy 3): Đột biến thứ cấp liên quan chặt chẽ đến nguy cơ di căn.
- Đột biến BAP1: Liên quan đến nguy cơ di căn cao nhất. Cũng được biết đến là gen gây hội chứng dễ mắc u BAP1.
- Đột biến SF3B1: Nguy cơ di căn trung bình. Đặc trưng bởi di căn muộn.
- Đột biến EIF1AX: Nguy cơ di căn thấp nhất.
Ở giai đoạn nevus, các đột biến ác tính này thường không được tìm thấy. Sự tích lũy các bất thường di truyền được cho là gây ra sự thay đổi dần dần từ lành tính sang ác tính.
Ý nghĩa sinh học của các yếu tố nguy cơ
Phần tiêu đề “Ý nghĩa sinh học của các yếu tố nguy cơ”Mỗi mục của TFSOM-UHHD phản ánh các tình trạng bệnh lý sau đây.
Sắc tố cam (lipofuscin): Sắc tố lão hóa do RPE sản xuất. Phản ánh hoạt động chuyển hóa của khối u và sự tương tác giữa khối u và RPE; hoạt động khối u càng cao thì tích tụ càng nhiều.
Dịch dưới võng mạc: Gợi ý sự phá vỡ hàng rào RPE do khối u. Khi khối u phát triển và hoạt động, chức năng bơm RPE suy giảm, dẫn đến tích tụ dịch dưới võng mạc.
Phản xạ âm nội thấp trên siêu âm: Gợi ý mật độ mạch máu trong khối u cao. Trong u hắc tố màng bồ đào, mạch máu trong khối u thường phong phú và cho thấy phản xạ âm nội thấp. Ở nốt ruồi lành tính, mô hình âm vang nội thường đồng nhất và phản xạ âm cao.
Doppler màu dương tính (dòng chảy mạch đập): Cho thấy có nguồn cung cấp máu riêng trong khối u. Nốt ruồi thường âm tính trên Doppler màu, là điểm phân biệt quan trọng với u hắc tố.
7. Nghiên cứu mới nhất và triển vọng tương lai
Phần tiêu đề “7. Nghiên cứu mới nhất và triển vọng tương lai”Xác nhận độ chính xác của tiêu chí TFSOM-UHHD
Phần tiêu đề “Xác nhận độ chính xác của tiêu chí TFSOM-UHHD”Các nghiên cứu xác nhận độ nhạy và độ đặc hiệu của tiêu chí TFSOM-UHHD đang được tiếp tục, và hy vọng sẽ cải thiện độ chính xác khi sử dụng lâm sàng. Trong tương lai, có thể đạt được phân tầng nguy cơ chính xác hơn bằng cách tích hợp mô hình tính toán nguy cơ 5 năm.
Ứng dụng OCT Angiography
Phần tiêu đề “Ứng dụng OCT Angiography”Hình ảnh không xâm lấn mạch máu trong khối u bằng OCT angiography (OCTA) đang được nghiên cứu. Kết hợp với Doppler màu siêu âm được kỳ vọng sẽ cải thiện hơn nữa độ chính xác phân biệt giữa nốt ruồi và u hắc tố.
Đánh giá định lượng sắc tố cam
Phần tiêu đề “Đánh giá định lượng sắc tố cam”Phương pháp đánh giá định lượng lipofuscin (sắc tố cam) sử dụng tự huỳnh quang đáy mắt đang được phát triển. Mục tiêu là cải thiện độ chính xác dự đoán nguy cơ thông qua định lượng lượng sắc tố.
Phân tầng nguy cơ bằng dấu ấn sinh học phân tử
Phần tiêu đề “Phân tầng nguy cơ bằng dấu ấn sinh học phân tử”Nghiên cứu đánh giá gen không xâm lấn sử dụng sinh thiết lỏng (ví dụ DNA khối u lưu hành trong máu) đang được tiến hành. Trong tương lai, có thể kết hợp với các phát hiện đáy mắt để phát hiện sớm sự chuyển dạng ác tính.
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”- Finger PT. Laser treatment for choroidal melanoma. Surv Ophthalmol. 2023;68(2):211-224.
- Qureshi MB, Lentz PC, Xu TT, White LJ, Olsen TW, Pulido JS, et al. Choroidal Nevus Features Associated with Subspecialty Referral. Ophthalmol Retina. 2023;7(12):1097-1108. PMID: 37517800.
- Chien JL, Sioufi K, Surakiatchanukul T, Shields JA, Shields CL. Choroidal nevus: a review of prevalence, features, genetics, risks, and outcomes. Curr Opin Ophthalmol. 2017;28(3):228-237. PMID: 28141766.
