Nốt ruồi phẳng (flat nevus)
Hình dạng: sắc tố phẳng trên bề mặt mống mắt
Độ nhô: không có đến rất nhẹ
Đặc điểm: loại phổ biến nhất. Xuất hiện dưới dạng biến thể sắc tố lan rộng dọc theo bề mặt mống mắt.

Nevus mống mắt (iris nevus) là khối u sắc tố do sự tăng sinh lành tính của tế bào hắc tố mống mắt. Về mặt đại thể, nó xuất hiện dưới dạng tổn thương sắc tố màu nâu đen đến nâu trên mống mắt. Thông thường, nó tĩnh (không phát triển) và chuyển dạng ác tính rất hiếm; trong hầu hết các trường hợp, chỉ cần theo dõi. Trong một nghiên cứu lớn trên 1611 trường hợp, tỷ lệ chuyển dạng từ nevus mống mắt thành u hắc tố ác tính là 2,6% trong 5 năm và 4,1% trong 10 năm, và diễn biến thường ổn định lâu dài [1].
U hắc tố ác tính mống mắt là khối u hiếm gặp phát sinh từ mống mắt trong u hắc tố ác tính màng bồ đào, và thường có độ ác tính thấp hơn so với u hắc tố ác tính nội nhãn xuất phát từ hắc mạc hoặc thể mi. Việc phân biệt giữa nevus mống mắt và u hắc tố ác tính mống mắt dựa trên kích thước, sự hiện diện của phát triển và sự bất thường về hình dạng.
Nhìn chung, nó phổ biến hơn ở người da trắng, và xảy ra thường xuyên hơn ở những người có mống mắt màu nhạt (xanh, lục, xám). Thường thấy ở người trung niên trở lên, nhưng cũng có thể xảy ra ở người trẻ. Hầu hết không có triệu chứng và thường được phát hiện tình cờ khi khám mắt định kỳ hoặc khám các bệnh khác.
Trong hầu hết các trường hợp, đó là nevus mống mắt lành tính và chuyển dạng ác tính rất hiếm. Tuy nhiên, nếu xuất hiện sự phát triển, thay đổi hình dạng, thay đổi thị lực hoặc đau mắt, điều quan trọng là phải đến bác sĩ nhãn khoa ngay lập tức. Theo dõi mắt định kỳ có thể phát hiện sớm bất kỳ thay đổi nào nếu có.
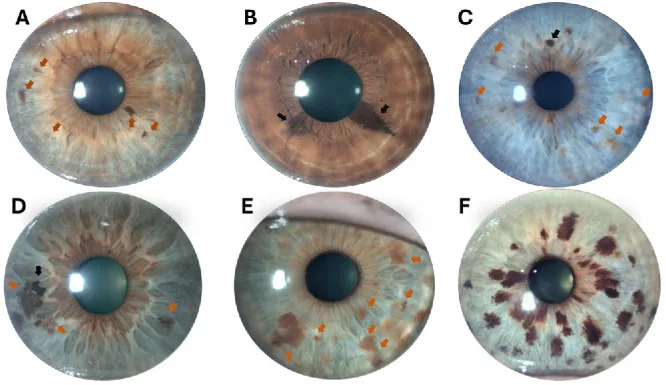
Nốt ruồi mống mắt thường không có triệu chứng, và phàn nàn chính thường chỉ là vấn đề thẩm mỹ (thay đổi màu sắc hoặc hoa văn của mống mắt). Nếu có sự xâm lấn vào góc tiền phòng (đường dẫn lưu dịch nội nhãn), có thể gây tăng nhãn áp, đau mắt và giảm thị lực.
Các dấu hiệu chính được quan sát bằng đèn khe như sau:
Nốt ruồi mống mắt được phân loại thành ba loại dựa trên hình thái:
Nốt ruồi phẳng (flat nevus)
Hình dạng: sắc tố phẳng trên bề mặt mống mắt
Độ nhô: không có đến rất nhẹ
Đặc điểm: loại phổ biến nhất. Xuất hiện dưới dạng biến thể sắc tố lan rộng dọc theo bề mặt mống mắt.
Nevus nổi (elevated nevus)
Hình dạng: Tổn thương nhô rõ ràng khỏi bề mặt mống mắt
Độ nổi: Có
Đặc điểm: Đôi khi cần phân biệt với u hắc tố ác tính mống mắt. Cần kiểm tra định kỳ xem có tăng kích thước không.
Thể nốt
Hình dạng: Tổn thương sắc tố dạng nốt nhỏ xuất hiện gần bờ đồng tử
Độ nổi: Nổi dạng nốt nhỏ
Đặc điểm: Cần phân biệt với các nốt sắc tố trên mống mắt gặp trong hội chứng Cogan-Reese.
Nếu phát hiện các dấu hiệu sau, cần xem xét khả năng chuyển dạng thành u hắc tố ác tính mống mắt hoặc tổn thương ác tính, và cần thăm khám chi tiết. Shields và cộng sự đã phân loại các yếu tố nguy cơ chuyển dạng ác tính của nevus mống mắt thành sáu mục “ABCDEF” (Age ≤40 tuổi, Blood [xuất huyết tiền phòng], Clock hour [vị trí dưới từ 4-9 giờ], Diffuse [lan tỏa], Ectropion uveae [lộn màng bồ đào], Feathery margin [bờ hình lông chim]), được sử dụng rộng rãi như chỉ số đánh giá lâm sàng [1].
Nốt ruồi mống mắt xảy ra do sự tăng sinh lành tính của các tế bào hắc tố cấu tạo nên mống mắt. Chi tiết về cơ chế phát sinh phần lớn chưa được biết rõ.
Các yếu tố nguy cơ chính bao gồm:
Là một mối liên quan hiếm gặp, đã có báo cáo về mối liên hệ với hội chứng dễ mắc khối u BAP1 (BAP1 tumor predisposition syndrome). Các gia đình có đột biến gen BAP1 được cho là có nguy cơ cao phát triển u hắc tố màng bồ đào, và có thể cần thận trọng khi theo dõi nốt ruồi mống mắt.
Xét nghiệm chẩn đoán cơ bản cho nốt ruồi mống mắt là quan sát chi tiết đoạn trước của mắt bằng đèn khe. Kích thước, màu sắc, hình dạng, ranh giới và mức độ nhô cao của tổn thương được ghi lại. Chụp ảnh độ phân giải cao thường xuyên và theo dõi các thay đổi theo thời gian là cốt lõi của việc quản lý.
OCT đoạn trước là một xét nghiệm hữu ích để đánh giá định lượng độ sâu và chiều cao nhô lên của nốt ruồi mống mắt. Độ dày và chiều rộng của khối u có thể được đo bằng số và các thay đổi theo thời gian có thể được ghi lại một cách khách quan. Kết hợp với ảnh đèn khe, có thể phát hiện sớm sự phát triển. OCT đoạn trước đã được báo cáo là có thể chụp được 96% các khối u hắc tố mống mắt, và hữu ích như một phương pháp không tiếp xúc và đơn giản để đánh giá các khối u mống mắt thuần túy, trong khi UBM vượt trội hơn để phát hiện xâm lấn thể mi [4].
Siêu âm sinh hiển vi (UBM) hữu ích để đánh giá sự xâm lấn vào thể mi và góc tiền phòng. Được thực hiện khi nghi ngờ có u hắc tố mống mắt dạng nổi hoặc lan rộng đến thể mi. Giúp xác định sự hiện diện và mức độ xâm lấn góc cũng như đánh giá nguy cơ glôcôm.
Khi u hắc tố mống mắt xâm lấn góc tiền phòng, sự lắng đọng sắc tố trên lưới bè có thể gây tăng nhãn áp. Đo nhãn áp thường xuyên cho phép phát hiện sớm glôcôm thứ phát.
Bảng dưới đây trình bày các chẩn đoán phân biệt quan trọng đối với u hắc tố mống mắt.
| Bệnh | Điểm phân biệt |
|---|---|
| U hắc tố ác tính mống mắt | Phát triển nhanh, hình dạng bất thường, xâm lấn thể mi, đục góc, tân mạch mống mắt. Có thể nhỏ và được cắt bỏ tại chỗ. |
| Hội chứng Cogan-Reese | Các nốt nhỏ có sắc tố trên mống mắt một bên kèm lắng đọng sắc tố, cùng với dính mống mắt trước ngoại vi tiến triển và glôcôm. Một dạng của hội chứng nội mô mống mắt. |
| U mống mắt di căn | Thường có màu trắng đến trắng sữa. Có thể nhiều nốt. Kiểm tra tiền sử ung thư nguyên phát từ cơ quan khác. |
| U hạt vàng ở trẻ em (JXG) | Thường gặp ở trẻ nhỏ và thanh niên. Các nốt mống mắt màu vàng đến cam. Có thể kèm xuất huyết tiền phòng. |
Hội chứng Cogan-Reese đặc trưng bởi các tổn thương giống nevi mống mắt, như các nốt nhỏ có sắc tố hoặc lắng đọng sắc tố trên mống mắt một bên, và dần dần gây ra dính mống mắt trước ngoại vi và glôcôm. Về mặt hình thái, khó phân biệt với nevi mống mắt, và đôi khi cần phân biệt với u hắc tố ác tính.
Nếu có sự phát triển nhanh, hình dạng không đều/ranh giới không rõ, xâm lấn góc, rubeosis mống mắt (tân mạch mống mắt), phản ứng viêm tại chỗ, chảy máu, v.v., cần nghi ngờ u hắc tố ác tính mống mắt. Đánh giá định lượng bằng OCT đoạn trước và UBM, kết hợp với chụp ảnh định kỳ, và nếu có thay đổi, xem xét chuyển đến cơ sở chuyên khoa u mắt.
Nevi mống mắt nhỏ không có sự phát triển được quản lý bằng theo dõi là chiến lược cơ bản. Các thay đổi về kích thước và hình dạng tổn thương được theo dõi bằng chụp ảnh đèn khe định kỳ. Kết hợp với đánh giá định lượng bằng OCT đoạn trước cho phép ghi lại khách quan các thay đổi nhỏ.
Khoảng thời gian theo dõi chung ước tính (thay đổi tùy theo chính sách cơ sở):
Nếu tìm thấy các dấu hiệu gợi ý ác tính, việc chuyển đến cơ sở chuyên khoa u mắt là phù hợp. Các phương pháp điều trị sau có thể được lựa chọn.
U hắc tố ác tính mống mắt thường có độ ác tính thấp hơn so với u hắc tố ác tính nội nhãn xuất phát từ hắc mạc hoặc thể mi, nhưng có nguy cơ xâm lấn và di căn, do đó cần quản lý thích hợp. U hắc tố ác tính mống mắt chiếm khoảng 4% u hắc tố ác tính màng bồ đào, và đã được báo cáo rằng đường kính khối u trung bình khi chẩn đoán là 5,5 mm, với gieo hạt 28% và glôcôm thứ phát 35%, nhấn mạnh tầm quan trọng của quản lý sớm [2].
Nếu có glôcôm thứ phát do thâm nhiễm góc, việc điều trị glôcôm được tiến hành song song. Kiểm soát nhãn áp bằng thuốc nhỏ mắt là lựa chọn đầu tiên; nếu không kiểm soát được, cân nhắc phẫu thuật.
Hầu hết các nốt ruồi mống mắt có diễn tiến lành tính. Chuyển dạng ác tính rất hiếm, và điều quan trọng là phát hiện sớm các thay đổi thông qua theo dõi định kỳ. Nếu không có tăng kích thước hoặc thay đổi hình dạng, diễn tiến thường ổn định trong thời gian dài.
Nốt ruồi mống mắt được hình thành do sự tăng sinh lành tính của các tế bào hắc tố (melanocyte) trong mô đệm mống mắt. Tế bào hắc tố sản xuất sắc tố (melanin) và quyết định màu sắc của mống mắt. Ở nốt ruồi, sự tăng sinh tế bào giới hạn tại chỗ và không có sự phát triển xâm lấn, đây là điểm khác biệt cơ bản với tổn thương ác tính.
Hầu hết các nốt ruồi mống mắt là tĩnh, nhưng hiếm khi có thể chuyển dạng ác tính và tiến triển thành u hắc tố ác tính mống mắt. Về cơ chế chuyển dạng ác tính, các bất thường phân tử như đột biến GNAQ/GNA11 được tìm thấy trong u hắc tố màng bồ đào nói chung được cho là có liên quan, nhưng chi tiết về cơ chế chuyển dạng ác tính riêng của nốt ruồi mống mắt vẫn chưa được làm sáng tỏ.
Các hạt sắc tố bong ra từ nốt ruồi mống mắt có thể lan vào góc (góc tiền phòng). Khi sắc tố lắng đọng trên lưới bè (đường dẫn lưu thủy dịch nội nhãn), sức cản dẫn lưu tăng lên có thể gây tăng nhãn áp. Glôcôm thứ phát do cơ chế này có thể được phát hiện sớm bằng đo nhãn áp và soi góc định kỳ.
Hội chứng Cogan-Reese là một dạng của hội chứng nội mô giác mạc-mống mắt (hội chứng ICE). Hội chứng ICE là bệnh một mắt thường gặp ở phụ nữ trung niên, được phân loại thành ba dạng: teo mống mắt nguyên phát, hội chứng Chandler và hội chứng Cogan-Reese [5]. Các tế bào nội mô giác mạc tăng sinh bất thường phủ lên bề mặt trước của mống mắt, gây chèn ép và kéo mống mắt, hình thành các tổn thương dạng nốt nhỏ giống nốt ruồi mống mắt và lắng đọng sắc tố. Dần dần, dính mống mắt trước ngoại vi tiến triển và gây glôcôm. Về mặt hình thái, khó phân biệt với nốt ruồi mống mắt, và đánh giá bất thường tế bào nội mô giác mạc (bằng kính hiển vi gương) giúp ích cho chẩn đoán phân biệt [5].
Đánh giá định lượng theo chiều dọc của nevi mống mắt bằng OCT đoạn trước là một kỹ thuật đầy hứa hẹn để ghi nhận một cách khách quan những thay đổi nhỏ về độ dày, chiều rộng và thể tích khối u. So với ghi hình bằng đèn khe thông thường, kỹ thuật này có thể giảm sự khác biệt giữa các quan sát viên và cho phép phát hiện sớm sự phát triển.
Cần thiết lập các tiêu chí định lượng để phân biệt chính xác nevi mống mắt với u hắc tố ác tính mống mắt dựa trên các phát hiện hình ảnh. Việc phát triển các tiêu chí phân tầng nguy cơ dành riêng cho tổn thương mống mắt, chẳng hạn như tiêu chí TFSOM-UHHD đối với nevi hắc mạc, là một thách thức trong tương lai.
Dữ liệu quy mô lớn và dài hạn về tỷ lệ mắc nevi mống mắt và tỷ lệ chuyển đổi ác tính còn hạn chế, và đặc biệt cần tích lũy dữ liệu dịch tễ học ở các quần thể châu Á. Để xác định các yếu tố nguy cơ chuyển đổi ác tính và xác định khoảng thời gian theo dõi tối ưu, cần có các nghiên cứu thuần tập đa trung tâm và dài hạn.