الوحمة المسطحة (flat nevus)
المظهر: تصبغ مسطح على سطح القزحية
الارتفاع: لا يوجد أو طفيف جدًا
الخصائص: النوع الأكثر شيوعًا. يُلاحظ على شكل تباين في التصبغ منتشر على طول سطح القزحية.

وحمة القزحية (iris nevus) هي ورم صباغي ناتج عن تكاثر حميد للخلايا الصباغية في القزحية. سريريًا، تظهر كآفة صباغية بنية داكنة إلى بنية على القزحية. عادة ما تكون ثابتة (غير متزايدة) والتحول الخبيث نادر جدًا، وفي معظم الحالات يمكن التعامل معها بالمراقبة فقط. في دراسة كبيرة شملت 1611 حالة، كان التحول من وحمة القزحية إلى سرطان الجلد الخبيث 2.6% في 5 سنوات و4.1% في 10 سنوات، وغالبًا ما يكون المسار طويل الأمد مستقرًا [1].
سرطان الجلد الخبيث في القزحية هو ورم نادر ينشأ من القزحية ضمن سرطان الجلد الخبيث العنبي، وغالبًا ما يكون أقل خباثة مقارنة بسرطان الجلد الخبيث داخل العين الناشئ من المشيمية أو الجسم الهدبي. يعتمد التفريق بين وحمة القزحية وسرطان الجلد الخبيث في القزحية على الحجم، وجود النمو، وعدم انتظام الشكل.
بشكل عام، هو أكثر شيوعًا لدى القوقازيين، ويحدث بشكل متكرر في الأشخاص ذوي القزحية الفاتحة اللون (زرقاء، خضراء، رمادية). يُرى غالبًا في منتصف العمر وما بعده، ولكنه قد يحدث أيضًا في الشباب. معظم الحالات تكون بدون أعراض، وغالبًا ما تُكتشف بالصدفة أثناء فحص العيون الروتيني أو فحص أمراض أخرى.
في معظم الحالات، تكون وحمة قزحية حميدة، والتحول الخبيث نادر جدًا. ومع ذلك، في حالة ظهور النمو، تغير الشكل، تغير الرؤية، أو ألم في العين، من المهم مراجعة طبيب العيون فورًا. يمكن للمراقبة المنتظمة للعين اكتشاف أي تغييرات محتملة في وقت مبكر.
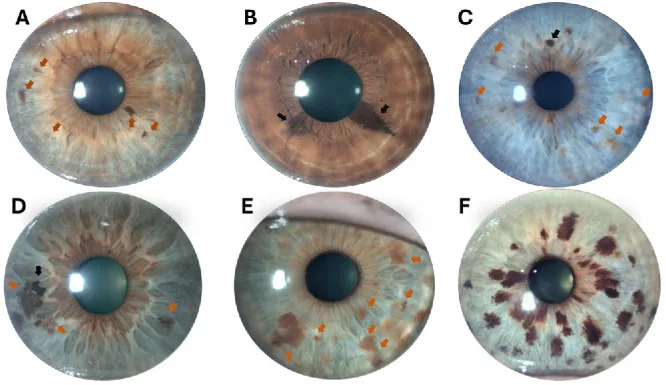
عادةً ما تكون وحمة القزحية بدون أعراض، وغالبًا ما يكون الشاغل الرئيسي هو المشاكل التجميلية (تغير لون القزحية أو نمطها). إذا حدث تسلل إلى زاوية العين (مجرى تصريف السوائل داخل العين)، فقد يؤدي ذلك إلى ارتفاع ضغط العين، وظهور ألم في العين وانخفاض الرؤية.
العلامات الرئيسية التي تُلاحظ بواسطة المصباح الشقي هي كما يلي:
تُصنف وحمة القزحية إلى ثلاثة أنواع حسب الشكل:
الوحمة المسطحة (flat nevus)
المظهر: تصبغ مسطح على سطح القزحية
الارتفاع: لا يوجد أو طفيف جدًا
الخصائص: النوع الأكثر شيوعًا. يُلاحظ على شكل تباين في التصبغ منتشر على طول سطح القزحية.
وحمة مرتفعة (elevated nevus)
المظهر: آفة بارزة بوضوح من سطح القزحية
الارتفاع: موجود
الخصائص: قد تتطلب التفريق مع الورم الميلانيني الخبيث في القزحية. يجب فحص النمو بانتظام.
النوع العقدي
المظهر: آفة صبغية عقيدية صغيرة تنشأ بالقرب من حافة الحدقة
الارتفاع: مرتفعة كعقيدة صغيرة
الخصائص: يجب التفريق مع العقيدات الصبغية الصغيرة على القزحية التي تظهر في متلازمة كوغان-ريز.
إذا لوحظت العلامات التالية، يجب النظر في إمكانية التحول إلى ورم ميلانيني خبيث في القزحية أو وجود آفة خبيثة، ويتطلب فحصًا دقيقًا. قام شيلدز وزملاؤه بتنظيم عوامل خطر التحول الخبيث لوحمات القزحية في ستة عناصر “ABCDEF” (Age ≤40 سنة، Blood [نزف الغرفة الأمامية]، Clock hour [الموقع بين الساعة 4 و9 السفلي]، Diffuse [منتشر]، Ectropion uveae [انقلاب العنبية]، Feathery margin [حافة ريشية])، وتستخدم على نطاق واسع كمؤشرات للحكم السريري [1].
تحدث وحمة القزحية بسبب تكاثر حميد للخلايا الصباغية التي تشكل القزحية. لا تزال تفاصيل آلية الحدوث غير معروفة إلى حد كبير.
تشمل عوامل الخطر الرئيسية ما يلي:
كعلاقة نادرة، تم الإبلاغ عن ارتباط بمتلازمة الاستعداد الورمي BAP1 (متلازمة الاستعداد الورمي BAP1). يُعتقد أن العائلات التي لديها طفرات في جين BAP1 لديها خطر متزايد للإصابة بالورم الميلانيني العنبي، وقد تكون هناك حاجة إلى الحذر في مراقبة وحمة القزحية.
الفحص الأساسي لتشخيص وحمة القزحية هو الملاحظة التفصيلية للجزء الأمامي من العين باستخدام المصباح الشقي. يتم تسجيل حجم الآفة ولونها وشكلها وحدودها ودرجة ارتفاعها. يعد التقاط صور عالية الدقة بانتظام وتتبع التغيرات بمرور الوقت جوهر الإدارة.
التصوير المقطعي التوافقي البصري للجزء الأمامي (OCT) هو فحص مفيد لتقييم عمق وارتفاع وحمة القزحية بشكل كمي. يمكن قياس سمك وعرض الورم رقميًا وتسجيل التغيرات بمرور الوقت بشكل موضوعي. بالاقتران مع صور المصباح الشقي، يمكن الكشف المبكر عن النمو. تم الإبلاغ عن أن OCT للجزء الأمامي يمكنه التقاط 96% من أورام القزحية الصباغية، وهو مفيد كطريقة غير تلامسية وبسيطة لتقييم أورام القزحية النقية، بينما يكون التصوير بالموجات فوق الصوتية (UBM) أفضل للكشف عن ارتشاح الجسم الهدبي [4].
الفحص بالموجات فوق الصوتية للجزء الأمامي من العين (UBM) مفيد لتقييم الارتشاح في الجسم الهدبي وزاوية العين. يتم إجراؤه عند الاشتباه في وجود وحمة قزحية بارزة أو امتداد إلى الجسم الهدبي. يساعد في تحديد وجود ومدى الارتشاح الزاوي وتقييم خطر الجلوكوما.
عندما ترتشح وحمة القزحية في زاوية العين، قد يؤدي ترسب الصباغ في الشبكة التربيقية إلى ارتفاع ضغط العين. يمكن أن يؤدي قياس ضغط العين المنتظم إلى الكشف المبكر عن الجلوكوما الثانوي.
يوضح الجدول التالي التشخيصات التفريقية الهامة لوحمة القزحية.
| المرض | نقاط التمييز |
|---|---|
| الورم الميلانيني الخبيث في القزحية | نمو سريع، شكل غير منتظم، ارتشاح في الجسم الهدبي، عتامة الزاوية، روبيوز القزحية. قد يكون صغيرًا ويُستأصل موضعيًا. |
| متلازمة كوجان-ريز | عقيدات صغيرة مصطبغة على القزحية أحادية الجانب مع ترسب صباغ، مصحوبة بتصاق أمامي محيطي تدريجي للقزحية وجلوكوما. نوع من متلازمة بطانة القزحية. |
| ورم القزحية النقيلي | غالبًا ما يكون أبيض إلى أبيض حليبي. قد يكون متعددًا. تحقق من تاريخ الورم الأولي في أعضاء أخرى. |
| الورم الحبيبي الأصفر اليافع (JXG) | شائع عند الرضع والأطفال الصغار. عقيدات قزحية صفراء إلى برتقالية. قد يظهر مع نزيف في الغرفة الأمامية. |
متلازمة كوغان-ريز تتميز بآفات تشبه وحمة القزحية، مثل عقيدات صغيرة مصبوغة أو تصبغات على القزحية في عين واحدة، وتؤدي تدريجياً إلى التصاق القزحية الأمامي المحيطي وحدوث الجلوكوما. من الصعب شكلياً تمييزها عن وحمة القزحية، وقد تكون هناك حاجة أحياناً لتمييزها عن الورم الميلانيني الخبيث.
في حالة وجود نمو سريع، أو شكل غير منتظم أو حدود غير واضحة، أو ارتشاح زاوي، أو روبيوز القزحية (أوعية دموية جديدة في القزحية)، أو تفاعل التهابي موضعي، أو نزيف، يجب الاشتباه في وجود ورم ميلانيني خبيث في القزحية. يُنصح باستخدام التصوير المقطعي التوافقي البصري للجزء الأمامي والموجات فوق الصوتية ثنائية الأبعاد للتقييم الكمي، بالإضافة إلى التوثيق المنتظم بالصور، وإذا حدث تغيير، فيجب النظر في الإحالة إلى مركز متخصص في أورام العين.
بالنسبة لوحمات القزحية الصغيرة التي لا تظهر نمواً، فإن المتابعة هي الاستراتيجية الأساسية. يتم تتبع التغيرات في حجم وشكل الآفة من خلال التوثيق المنتظم بالصور باستخدام المصباح الشقي. يمكن أن يساعد الجمع مع التقييم الكمي باستخدام التصوير المقطعي التوافقي البصري للجزء الأمامي في تسجيل التغيرات الطفيفة بشكل موضوعي.
فترات المتابعة العامة التقريبية (تختلف حسب سياسة المنشأة):
إذا تم العثور على علامات تشير إلى الورم الخبيث، فمن المناسب الإحالة إلى مركز متخصص في أورام العين. قد يتم اختيار العلاجات التالية.
غالباً ما يكون الورم الميلانيني الخبيث في القزحية أقل خباثة من الورم الميلانيني الخبيث داخل العين الناشئ من المشيمية أو الجسم الهدبي، ولكن هناك خطر الارتشاح والانتشار، لذا فإن الإدارة المناسبة ضرورية. يمثل الورم الميلانيني الخبيث في القزحية حوالي 4% من الأورام الميلانينية الخبيثة في العنبية، وقد تم الإبلاغ عن أن متوسط قطر الورم عند التشخيص هو 5.5 مم، مع انتشار بنسبة 28% وجلوكوما ثانوية بنسبة 35%، مما يؤكد أهمية الإدارة المبكرة [2].
في حالة وجود جلوكوما ثانوية ناتجة عن تسلل الزاوية، يتم علاج الجلوكوما بالتوازي. العلاج الأول هو التحكم في ضغط العين باستخدام قطرات العين، وفي حالة عدم السيطرة عليه، يتم النظر في العلاج الجراحي.
معظم حالات وحمة القزحية تكون حميدة المسار. التحول الخبيث نادر جدًا، ومن المهم اكتشاف التغيرات مبكرًا من خلال المتابعة الدورية. في حالة عدم وجود زيادة في الحجم أو تغير في الشكل، غالبًا ما يكون المسار مستقرًا على المدى الطويل.
تتكون وحمة القزحية من تكاثر حميد للخلايا الصباغية الموجودة في سدى القزحية. الخلايا الصباغية هي خلايا تنتج الصباغ (الميلانين) وتحدد لون القزحية. في الوحمة، يقتصر تكاثر الخلايا على منطقة محددة ولا يظهر نموًا غازيًا، وهذا هو الفرق الجوهري عن الأورام الخبيثة.
معظم وحمات القزحية تكون ثابتة، ولكن نادرًا ما تتحول إلى خبيثة وتتطور إلى سرطان الجلد الخبيث في القزحية. يُعتقد أن آليات التحول الخبيث تشمل تشوهات جزيئية مثل طفرات GNAQ/GNA11 الموجودة في الورم الميلانيني العنبي بشكل عام، لكن التفاصيل الخاصة بتحول وحمة القزحية الخبيث لا تزال غير معروفة إلى حد كبير.
قد تتساقط حبيبات صبغية من وحمة القزحية وتنتشر في الزاوية (الزاوية الأمامية). عندما تترسب هذه الحبيبات في الشبكة التربيقية (قناة تصريف السائل داخل العين)، قد تزيد مقاومة التصريف وتؤدي إلى ارتفاع ضغط العين. يمكن اكتشاف الجلوكوما الثانوية الناتجة عن هذه الآلية مبكرًا عن طريق قياس ضغط العين وتنظير الزاوية الدوري.
متلازمة كوغان-ريز هي أحد أنواع متلازمة بطانة القرنية القزحية (متلازمة ICE). متلازمة ICE هي مرض أحادي العين يصيب النساء في منتصف العمر، وتصنف إلى ثلاثة أنواع: ضمور القزحية الأساسي، ومتلازمة تشاندلر، ومتلازمة كوغان-ريز [5]. تغطي خلايا بطانة القرنية المتكاثرة بشكل غير طبيعي السطح الأمامي للقزحية، وتسبب ضغطًا وجذبًا للقزحية، مما يؤدي إلى تكوين عقيدات صغيرة تشبه وحمة القزحية وترسبات صبغية. يتطور التصاق القزحية الأمامي المحيطي تدريجيًا ويؤدي إلى الجلوكوما. قد يكون من الصعب تمييزها شكليًا عن وحمة القزحية، ويساعد تقييم شذوذ خلايا بطانة القرنية (باستخدام المجهر المرآوي) في التشخيص التفريقي [5].
يُعد التقييم الكمي الطولي لوحمات القزحية باستخدام التصوير المقطعي للقطعة الأمامية تقنية واعدة لرصد التغيرات الطفيفة في سمك الورم وعرضه وحجمه بشكل موضوعي. مقارنة بتسجيلات المصباح الشقي التقليدية، قد يقلل من التباين بين المراقبين ويتيح الكشف المبكر عن النمو.
هناك حاجة إلى وضع معايير كمية للتمييز الدقيق بين ورمات القزحية وسرطان القزحية الخبيث بناءً على نتائج التصوير. يُعد تطوير معايير تصنيف المخاطر الخاصة بآفات القزحية، مثل معايير TFSOM-UHHD للأورام المشيمية، تحديًا مستقبليًا.
البيانات واسعة النطاق وطويلة الأجل حول انتشار ورمات القزحية ومعدل التحول الخبيث محدودة، وهناك حاجة خاصة إلى تراكم البيانات الوبائية بين السكان الآسيويين. لتحديد عوامل خطر التحول الخبيث وتحديد الفترات المثلى للمراقبة، هناك حاجة إلى دراسات أترابية متعددة المراكز وطويلة الأجل.