平坦型(flat nevus)
外观:虹膜表面的平坦色素沉着
隆起:无至非常轻微
特征:最常见的类型。表现为沿虹膜表面扩散的色素深浅变化。

虹膜痣(iris nevus)是虹膜黑色素细胞良性增生形成的色素性肿瘤。肉眼可见虹膜上黑褐色至棕色的色素性病变。通常为静止性(不增大),恶性转化极为罕见,多数情况下仅需观察。一项针对1611例的大规模研究报告,虹膜痣转化为恶性黑色素瘤的5年发生率为2.6%,10年发生率为4.1%,表明长期病程通常稳定[1]。
虹膜恶性黑色素瘤是葡萄膜恶性黑色素瘤中发生于虹膜的罕见肿瘤,与来源于脉络膜或睫状体的眼内恶性黑色素瘤相比,恶性程度通常较低。虹膜痣与虹膜恶性黑色素瘤的鉴别基于大小、有无增大以及形态是否不规则。
通常多见于白种人,好发于虹膜色素较浅(蓝色、绿色、灰色)的人群。多见于中老年人,但年轻人也可发生。多数无症状,常在眼科检查或检查其他疾病时偶然发现。
多数情况下是良性的虹膜痣,恶性转化极为罕见。但如果出现增大、形态变化、视力变化或眼痛,应及时就医。定期眼科检查可以早期发现任何变化。
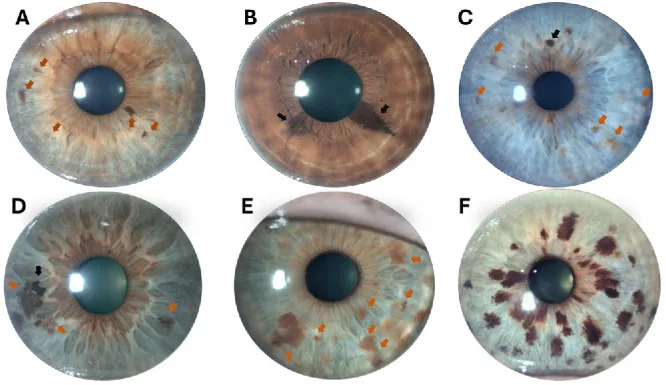
虹膜痣通常无症状,美容问题(虹膜颜色或图案的变化)往往是主要主诉。如果浸润发生在房角(眼内房水排出通道),可能导致眼压升高,出现眼痛或视力下降。
裂隙灯显微镜下观察到的主要发现如下:
虹膜痣根据形态分为以下三种类型:
平坦型(flat nevus)
外观:虹膜表面的平坦色素沉着
隆起:无至非常轻微
特征:最常见的类型。表现为沿虹膜表面扩散的色素深浅变化。
隆起型(elevated nevus)
小结节型
外观:瞳孔缘附近出现的小结节状色素性病变
隆起:呈小结节状隆起
特征:需要与Cogan-Reese综合征中出现的虹膜色素性小结节鉴别。
如果出现以下征象,应考虑转化为虹膜恶性黑色素瘤或恶性病变的可能性,需要进行详细检查。Shields等人将虹膜痣恶变风险归纳为ABCDEF六项(Age年龄≤40岁、Blood前房出血、Clock hour下方4~9点方位、Diffuse弥漫性、Ectropion uveae葡萄膜外翻、Feathery margin羽毛状边缘),广泛用作临床判断指标[1]。
虹膜痣是由构成虹膜的黑色素细胞良性增生引起的。其发生机制的许多细节尚不清楚。
主要风险因素包括以下内容:
作为一种罕见的关联,已有报道与BAP1肿瘤易感综合征相关。携带BAP1基因突变的家族患葡萄膜黑色素瘤的风险增加,在观察虹膜痣时可能需要谨慎。
虹膜痣的基本诊断检查是使用裂隙灯显微镜详细观察眼前节。记录病变的大小、颜色、形态、边界和隆起程度。定期拍摄高分辨率照片并追踪随时间的变化是管理的核心。
眼前节OCT是一种用于定量评估虹膜痣深度和隆起高度的有用检查。它可以量化肿瘤的厚度和宽度,并客观记录随时间的变化。结合裂隙灯摄影,可以早期发现生长。据报道,眼前节OCT可捕捉96%的虹膜黑色素细胞肿瘤,在评估纯虹膜肿瘤时,它是一种有用的非接触式简便方法,而UBM在检测睫状体浸润方面更优[4]。
超声生物显微镜(UBM)可用于评估前段超声中睫状体和房角的浸润情况。当怀疑有隆起型虹膜痣或向睫状体扩展时进行此项检查。可了解房角浸润的有无和程度,评估青光眼风险。
当虹膜痣浸润房角时,色素播散至小梁网可能导致眼压升高。定期测量眼压有助于早期发现继发性青光眼。
虹膜痣的重要鉴别诊断如下表所示。
| 疾病 | 鉴别要点 |
|---|---|
| 虹膜恶性黑色素瘤 | 快速增大、形状不规则、睫状体浸润、房角播散、虹膜红变。小型者有时可局部切除。 |
| Cogan-Reese综合征 | 单眼虹膜上有色素性小结节和色素沉着,伴有缓慢进展的周边虹膜前粘连和青光眼。是虹膜角膜内皮综合征的一种类型。 |
| 转移性虹膜肿瘤 | 多呈白色至乳白色。可能为多发性。需确认其他器官的原发肿瘤病史。 |
| 幼年性黄色肉芽肿(JXG) | 多见于婴幼儿和年轻人。黄色至橙色虹膜结节。可能表现为前房积血。 |
Cogan-Reese综合征主要表现为单眼虹膜上出现色素性小结节隆起性病变或色素沉着等虹膜痣样病变,并逐渐发生周边虹膜前粘连,导致青光眼。形态上与虹膜痣难以鉴别,有时还需与恶性黑色素瘤鉴别。
对于无增大迹象的小型虹膜痣,基本策略是观察。通过定期裂隙灯照相记录病变大小和形态的变化。结合眼前段OCT定量评估,可以客观记录微小变化。
一般观察间隔指南(可能因机构政策而异):
如果出现恶性征象,应转诊至眼肿瘤专科中心。可能选择以下治疗方法。
虹膜恶性黑色素瘤通常比起源于脉络膜或睫状体的眼内恶性黑色素瘤恶性程度低,但由于存在浸润和转移风险,需要适当管理。虹膜恶性黑色素瘤约占葡萄膜恶性黑色素瘤的4%,据报道诊断时平均肿瘤直径为5.5mm,播散占28%,继发性青光眼占35%,因此早期管理至关重要[2]。
如果合并因房角浸润引起的继发性青光眼,应同时进行青光眼治疗。眼压管理首选滴眼液,若控制不佳,则考虑手术治疗。
大多数虹膜痣呈良性经过。恶性转化非常罕见,通过定期观察及早发现变化非常重要。如果未发现增大或形态变化,通常长期保持稳定。
虹膜痣由虹膜间质中黑色素细胞的良性增生形成。黑色素细胞是产生色素(黑色素)的细胞,决定虹膜的颜色。痣的细胞增生局限于局部,不显示浸润性生长,这是与恶性病变的本质区别。
大多数虹膜痣是静止的,但极少数可能恶变为虹膜恶性黑色素瘤。恶性转化的机制被认为与葡萄膜黑色素瘤中常见的GNAQ/GNA11突变等分子异常有关,但虹膜痣特有的恶性转化机制的许多细节尚不清楚。
虹膜痣脱落的色素颗粒可能散布到房角(前房角)。散布的色素沉积在小梁网(眼内房水排出通道)上时,排出阻力增加,可能导致眼压升高。通过眼压测量和定期房角镜检查,可以早期发现这种机制引起的继发性青光眼。
Cogan-Reese综合征是虹膜角膜内皮综合征(ICE综合征)的一种类型。ICE综合征是一种多见于中年女性的单眼疾病,分为三种类型:原发性虹膜萎缩、Chandler综合征和Cogan-Reese综合征[5]。异常增殖的角膜内皮细胞覆盖虹膜前表面,通过压迫或牵拉虹膜形成类似虹膜痣的结节性病变和色素沉着。逐渐发生周边虹膜前粘连,导致青光眼。形态上可能难以与虹膜痣鉴别;角膜内皮细胞异常(通过镜面显微镜评估)有助于鉴别[5]。
利用眼前节OCT对虹膜痣进行定量纵向评估,作为一种客观捕捉肿瘤厚度、宽度和体积微小变化的方法而受到关注。与传统的裂隙灯照相记录相比,它可能减少观察者间的差异,并实现早期发现增长。
需要建立基于影像学发现的定量标准,以准确区分虹膜痣和虹膜恶性黑色素瘤。开发类似脉络膜痣TFSOM-UHHD标准的虹膜病变专用风险分层标准被认为是未来的课题。
关于虹膜痣患病率和恶性转化率的大规模长期数据有限,尤其是在亚洲人群中,需要积累流行病学数据。识别恶性转化风险因素和确定最佳观察间隔需要多中心、长期队列研究。