Naevus plat (flat nevus)
Aspect : pigmentation plane à la surface de l’iris
Élévation : absente à très légère
Caractéristiques : type le plus fréquent. Il se présente sous forme de nuances de pigment s’étendant le long de la surface de l’iris.

Le naevus de l’iris (iris nevus) est une tumeur pigmentée bénigne résultant d’une prolifération bénigne des mélanocytes de l’iris. Macroscopiquement, il se présente comme une lésion pigmentée brun foncé à brune sur l’iris. Il est généralement stable (non évolutif) et la transformation maligne est extrêmement rare ; dans la plupart des cas, une simple surveillance suffit. Une vaste étude portant sur 1611 cas a rapporté que la transformation d’un naevus de l’iris en mélanome malin n’est que de 2,6 % à 5 ans et de 4,1 % à 10 ans, avec une évolution souvent stable à long terme [1].
Le mélanome malin de l’iris est une tumeur rare provenant de l’iris parmi les mélanomes uvéaux, et son degré de malignité est souvent plus faible que celui des mélanomes malins intraoculaires d’origine choroïdienne ou du corps ciliaire. La distinction entre un naevus de l’iris et un mélanome malin de l’iris repose sur la taille, la présence de croissance et l’irrégularité de la forme.
Il est plus fréquent chez les Caucasiens et survient préférentiellement chez les personnes ayant un iris clair (bleu, vert, gris). On le retrouve souvent après l’âge mûr, mais il peut aussi survenir chez les jeunes. Il est le plus souvent asymptomatique et découvert fortuitement lors d’un examen ophtalmologique de routine ou pour une autre pathologie.
Dans la plupart des cas, il s’agit d’un naevus de l’iris bénin, et la transformation maligne est extrêmement rare. Cependant, en cas d’augmentation de taille, de changement de forme, de baisse de vision ou de douleur oculaire, il est important de consulter rapidement un ophtalmologiste. Un suivi ophtalmologique régulier permet de détecter précocement tout changement éventuel.
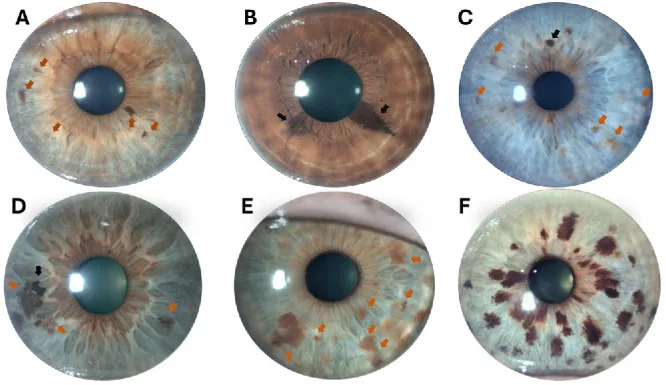
Le naevus de l’iris est généralement asymptomatique, et les préoccupations esthétiques (changement de couleur ou de motif de l’iris) sont souvent la seule plainte. En cas d’infiltration de l’angle (voie d’écoulement de l’humeur aqueuse), une augmentation de la pression intraoculaire peut survenir, entraînant des douleurs oculaires et une baisse de l’acuité visuelle.
Les principaux signes observés à la lampe à fente sont les suivants :
La morphologie du naevus de l’iris est classée en trois types suivants :
Naevus plat (flat nevus)
Aspect : pigmentation plane à la surface de l’iris
Élévation : absente à très légère
Caractéristiques : type le plus fréquent. Il se présente sous forme de nuances de pigment s’étendant le long de la surface de l’iris.
Naevus surélevé (elevated nevus)
Aspect : lésion nettement surélevée par rapport à la surface de l’iris
Surélévation : présente
Caractéristiques : peut nécessiter une différenciation d’avec un mélanome malin de l’iris. Vérifier régulièrement l’absence d’augmentation de taille.
Type nodulaire
Aspect : lésion pigmentée nodulaire apparaissant près du bord pupillaire
Surélévation : surélevée sous forme de nodule
Caractéristiques : nécessite une différenciation d’avec les nodules pigmentés de l’iris observés dans le syndrome de Cogan-Reese.
Si les signes suivants sont présents, envisager une transformation en mélanome malin de l’iris ou une lésion maligne, et un examen approfondi est nécessaire. Shields et al. ont organisé les risques de transformation maligne des naevus de l’iris en six éléments « ABCDEF » (Age ≤40 ans, Blood [hémorragie de la chambre antérieure], Clock hour [localisation inférieure de 4 à 9 heures], Diffuse [étendue], Ectropion uveae, Feathery margin [bordure plumeuse]), largement utilisés comme indicateurs de jugement clinique [1].
Le naevus de l’iris est dû à une prolifération bénigne des mélanocytes qui composent l’iris. Les détails du mécanisme de développement restent largement inconnus.
Les principaux facteurs de risque sont les suivants :
Une association rare avec le syndrome de prédisposition tumorale BAP1 (BAP1 tumor predisposition syndrome) a été rapportée. Les familles porteuses de mutations du gène BAP1 présentent un risque accru de mélanome uvéal, et une attention particulière peut être nécessaire lors de l’observation des naevus de l’iris.
L’examen de base pour le diagnostic du naevus de l’iris est l’observation détaillée du segment antérieur à l’aide d’un microscope à lampe à fente. La taille, la couleur, la forme, les limites et le degré de surélévation de la lésion sont enregistrés. La prise de photographies haute résolution à intervalles réguliers et le suivi des changements dans le temps sont au cœur de la prise en charge.
L’OCT du segment antérieur est un examen utile pour évaluer quantitativement la profondeur et la hauteur de surélévation du naevus de l’iris. Il permet de numériser l’épaisseur et la largeur de la tumeur et d’enregistrer objectivement les changements dans le temps. Combiné à la photographie à la lampe à fente, il permet une détection précoce de la croissance. L’OCT du segment antérieur peut détecter 96 % des tumeurs mélanocytaires de l’iris, et constitue une méthode non invasive et simple pour l’évaluation des tumeurs irisées pures, tandis que l’UBM est supérieure pour la détection de l’infiltration ciliaire [4].
La microscopie ultrasonore biomicroscopique (UBM) est utile pour évaluer l’infiltration du corps ciliaire et de l’angle iridocornéen par échographie du segment antérieur. Elle est réalisée en cas de suspicion d’un naevus irien surélevé ou d’une extension au corps ciliaire. Elle permet d’évaluer la présence et l’étendue de l’infiltration de l’angle, ainsi que le risque de glaucome.
Lorsque le naevus irien infiltre l’angle iridocornéen, une dispersion de pigment sur le trabéculum peut entraîner une augmentation de la pression intraoculaire. Une mesure régulière de la pression intraoculaire permet une détection précoce d’un glaucome secondaire.
Le tableau ci-dessous présente les principaux diagnostics différentiels du naevus irien.
| Maladie | Points clés du diagnostic différentiel |
|---|---|
| Mélanome malin de l’iris | Croissance rapide, forme irrégulière, infiltration du corps ciliaire, hyphéma, rubéose irienne. Peut être de petite taille et réséqué localement. |
| Syndrome de Cogan-Reese | Nodules pigmentés unilatéraux sur l’iris, dépôts pigmentaires, avec synéchies antérieures périphériques progressives et glaucome. Une variante du syndrome de l’endothélium irien. |
| Tumeur métastatique de l’iris | Souvent de couleur blanche à blanc laiteux. Peut être multiple. Vérifier les antécédents de tumeur primitive d’un autre organe. |
| Xanthogranulome juvénile (JXG) | Fréquent chez les nourrissons et les jeunes enfants. Nodules iriens de couleur jaune à orange. Peut se présenter avec une hémorragie de la chambre antérieure. |
Le syndrome de Cogan-Reese se caractérise principalement par des lésions nodulaires pigmentées ou une pigmentation sur l’iris unilatéral, ressemblant à un naevus de l’iris, et entraîne progressivement un glaucome par adhérence antérieure périphérique de l’iris. Morphologiquement, il est difficile à distinguer d’un naevus de l’iris, et une différenciation avec un mélanome malin est parfois nécessaire.
En cas d’augmentation rapide, d’irrégularité morphologique, de limites floues, d’infiltration de l’angle, de rubéose irienne (néovascularisation de l’iris), de réaction inflammatoire locale ou d’hémorragie, il faut suspecter un mélanome malin de l’iris. Une évaluation quantitative par OCT du segment antérieur et UBM, combinée à une documentation photographique régulière, est recommandée ; en cas de changement, envisager une référence vers un centre spécialisé en tumeurs oculaires.
Pour un petit naevus de l’iris sans augmentation, la surveillance est la règle de base. Un suivi photographique régulier à la lampe à fente permet de suivre les changements de taille et de morphologie. L’ajout d’une évaluation quantitative par OCT du segment antérieur permet d’enregistrer objectivement même les changements minimes.
Intervalles de surveillance généraux (peuvent varier selon la politique de l’établissement) :
Si des signes évocateurs de malignité sont présents, une référence vers un centre spécialisé en tumeurs oculaires est appropriée. Les traitements suivants peuvent être envisagés.
Le mélanome malin de l’iris est souvent moins malin que le mélanome malin intraoculaire d’origine choroïdienne ou du corps ciliaire, mais il existe un risque d’infiltration et de métastase, nécessitant une prise en charge appropriée. Le mélanome malin de l’iris représente environ 4 % des mélanomes malins uvéaux ; le diamètre tumoral moyen au diagnostic est de 5,5 mm, avec dissémination dans 28 % des cas et glaucome secondaire dans 35 % des cas, soulignant l’importance d’une prise en charge précoce [2].
En cas de glaucome secondaire dû à une infiltration de l’angle, le traitement du glaucome est mené en parallèle. La gestion de la pression intraoculaire par collyres est le traitement de première intention ; en cas de mauvais contrôle, un traitement chirurgical est envisagé.
La plupart des naevus de l’iris suivent une évolution bénigne. La transformation maligne est très rare, et il est important de détecter précocement les changements par un suivi régulier. En l’absence d’augmentation de taille ou de modification morphologique, l’évolution est souvent stable à long terme.
Le naevus de l’iris est formé par une prolifération bénigne des mélanocytes présents dans le stroma irien. Les mélanocytes sont des cellules productrices de pigment (mélanine) qui déterminent la couleur de l’iris. Dans le naevus, la prolifération cellulaire est localisée et ne montre pas de croissance infiltrante, ce qui le distingue fondamentalement des lésions malignes.
La plupart des naevus de l’iris sont stables, mais rarement, ils peuvent subir une transformation maligne en mélanome malin de l’iris. Le mécanisme de transformation maligne impliquerait des anomalies moléculaires telles que les mutations GNAQ/GNA11 observées dans les mélanomes uvéaux, mais les détails spécifiques à la transformation maligne des naevus de l’iris restent largement inconnus.
Des granules de pigment détachés du naevus de l’iris peuvent se disperser dans l’angle iridocornéen (angle de la chambre antérieure). Lorsque ces pigments se déposent sur le trabéculum (voie d’écoulement de l’humeur aqueuse), la résistance à l’écoulement augmente, ce qui peut entraîner une élévation de la pression intraoculaire. Le glaucome secondaire dû à ce mécanisme peut être détecté précocement par la mesure de la pression intraoculaire et une gonioscopie régulière.
Le syndrome de Cogan-Reese est une variante du syndrome endothélial iridocornéen (ICE syndrome). L’ICE syndrome est une maladie unilatérale touchant surtout les femmes d’âge moyen, et se divise en trois types : atrophie essentielle de l’iris, syndrome de Chandler et syndrome de Cogan-Reese [5]. Les cellules endothéliales cornéennes anormalement proliférantes recouvrent la face antérieure de l’iris, provoquant une compression et une traction de l’iris, formant des lésions nodulaires ressemblant à des naevus et des dépôts pigmentaires. Progressivement, des adhérences antérieures périphériques de l’iris se développent, conduisant à un glaucome. La distinction morphologique d’avec un naevus de l’iris peut être difficile ; l’évaluation des anomalies des cellules endothéliales cornéennes (par microscopie spéculaire) aide au diagnostic différentiel [5].
L’évaluation quantitative longitudinale des naevus de l’iris par OCT du segment antérieur est une technique prometteuse pour détecter objectivement les changements minimes d’épaisseur, de largeur et de volume de la tumeur. Par rapport à la documentation photographique conventionnelle à la lampe à fente, elle pourrait réduire la variabilité inter-observateurs et permettre une détection précoce de la croissance.
Il est nécessaire d’établir des critères quantitatifs pour distinguer avec précision les naevus de l’iris des mélanomes malins de l’iris sur la base des résultats d’imagerie. Le développement de critères de stratification du risque spécifiques aux lésions de l’iris, similaires aux critères TFSOM-UHHD pour les naevus choroïdiens, est considéré comme un défi futur.
Les données à grande échelle et à long terme sur la prévalence et le taux de transformation maligne des naevus de l’iris sont limitées, et l’accumulation de données épidémiologiques, en particulier dans les populations asiatiques, est nécessaire. L’identification des facteurs de risque de transformation maligne et la définition d’intervalles d’observation optimaux nécessitent des études de cohorte multicentriques à long terme.