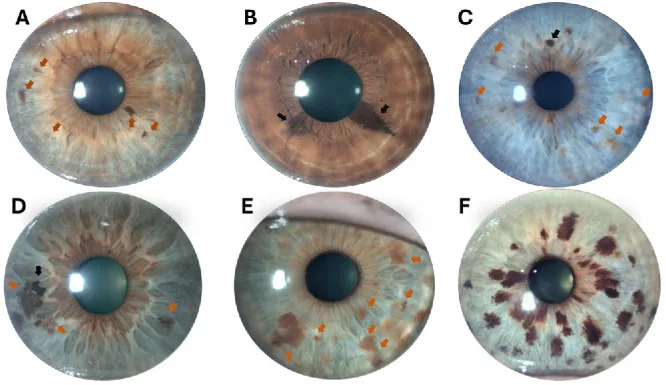
平坦型(flat nevus)
外観:虹彩面への平坦な色素沈着
隆起:なし〜ごく軽微
特徴:最も多い型。虹彩の表面に沿って広がる色素の濃淡として認められる。

虹彩母斑(iris nevus)は、虹彩のメラノサイトが良性に増殖した色素性腫瘍である。 肉眼的には虹彩上の黒褐色〜茶色の色素性病変として認められる。 通常は静止性(非増大性)で悪性転化はきわめてまれであり、多くの場合は経過観察のみで対処できる。 1611例を対象とした大規模研究では、虹彩母斑から悪性黒色腫への転化は5年で2.6%、10年で4.1%にとどまり、長期に安定した経過をたどることが多いと報告されている[1]。
虹彩悪性黒色腫は、ブドウ膜悪性黒色腫のうち虹彩から発生するまれな腫瘍で、 脈絡膜や毛様体由来の眼内悪性黒色腫に比べ悪性度は低いことが多い。 虹彩母斑と虹彩悪性黒色腫の鑑別は、大きさ・増大の有無・形態の不整などに基づいて行う。
一般に欧米白人に多く、色素が淡い虹彩(青・緑・灰色)を持つ人種に好発する。 中年以降に多く認められるが、若年者でも発生しうる。 無症状であることが大半で、眼科検診や他疾患の診察中に偶然発見されることが多い。
多くの場合は良性の虹彩母斑であり、悪性転化はきわめてまれである。 ただし増大・形態の変化・視力変化・眼痛などが出現した場合は速やかに眼科を受診することが重要である。 定期的な眼科観察により、万が一の変化を早期に発見できる。
虹彩母斑は通常無症状であり、整容的な問題(虹彩の色・模様の変化)のみが主訴となることが多い。 隅角(眼内の水の排出路)に浸潤が生じると眼圧上昇を来し、眼痛・視力低下が出現することがある。
細隙灯顕微鏡で確認される主な所見は以下のとおりである。
虹彩母斑の形態は以下の3型に分類される。
平坦型(flat nevus)
外観:虹彩面への平坦な色素沈着
隆起:なし〜ごく軽微
特徴:最も多い型。虹彩の表面に沿って広がる色素の濃淡として認められる。
隆起型(elevated nevus)
小結節型
外観:瞳孔縁付近に生じる小結節状の色素性病変
隆起:小結節として隆起
特徴:Cogan-Reese症候群でみられる虹彩上の有色素性小結節と鑑別を要する。
以下の所見が認められる場合は虹彩悪性黒色腫への転化または悪性病変の可能性を考慮し、 精査が必要である。Shieldsらは虹彩母斑の悪性転化リスクを「ABCDEF」の6項目(Age ≤40歳・Blood〔前房出血〕・Clock hour〔下方4〜9時部位〕・Diffuse〔広範性〕・Ectropion uveae〔ぶどう膜外反〕・Feathery margin〔羽毛状辺縁〕)として整理しており、臨床判断の指標として広く用いられている[1]。
虹彩母斑は虹彩を構成するメラノサイトの良性増殖によって生じる。 発生機序の詳細は不明な点が多い。
主なリスク要因として以下が挙げられる。
まれな関連として、BAP1腫瘍素因症候群(BAP1 tumor predisposition syndrome)との関連が報告されている。 BAP1遺伝子変異を持つ家系ではブドウ膜メラノーマの発生リスクが高まるとされ、 虹彩母斑の観察においても注意を要する場合がある。
虹彩母斑の基本的な診断検査は細隙灯顕微鏡による前眼部の詳細観察である。 病変の大きさ・色調・形態・境界・隆起の程度を記録する。 定期的に高解像度写真を撮影し、経時的変化を追跡することが管理の核心となる。
前眼部OCTは、虹彩母斑の深さと隆起高を定量的に評価するのに有用な検査である。 腫瘍の厚みや幅を数値化し、経時的な変化を客観的に記録できる。 細隙灯写真と組み合わせることで、増大の早期検出が可能となる。 前眼部OCTは虹彩メラノサイト性腫瘍の96%を捉えうると報告されており、純粋な虹彩腫瘍の評価では非接触で簡便な手法として有用である一方、毛様体浸潤の検出にはUBMが優れる[4]。
超音波生体顕微鏡は、前眼部超音波で毛様体や隅角への浸潤を評価するのに有用である。 隆起型の虹彩母斑や毛様体への進展が疑われる場合に施行する。 隅角浸潤の有無・程度を把握し、緑内障リスクを評価する。
虹彩母斑が隅角に浸潤している場合、線維柱帯への色素散布により眼圧上昇を来すことがある。 定期的な眼圧測定により、続発緑内障の早期発見が可能となる。
虹彩母斑の鑑別診断で重要なものを以下の表に示す。
| 疾患 | 鑑別のポイント |
|---|---|
| 虹彩悪性黒色腫 | 急速増大・不整形・毛様体浸潤・隅角混濁・虹彩ルベオシス。小型で局所切除されることもある |
| Cogan-Reese症候群 | 片眼性の虹彩上の有色素性小結節・色素沈着に、徐々に進行する周辺虹彩前癒着・緑内障を伴う。虹彩内皮症候群の一型 |
| 転移性虹彩腫瘍 | 白色〜乳白色調が多い。多発性の場合あり。他臓器原発の既往を確認する |
| 若年性黄色肉芽腫症(JXG) | 乳幼児・若年者に多い。黄色〜橙色調の虹彩結節。前房出血を呈することがある |
Cogan-Reese症候群は、片眼性の虹彩上に有色素性の小結節隆起性病変や色素沈着などの 虹彩母斑様病変を主体とし、徐々に周辺虹彩前癒着が生じて緑内障を来す。 形態的には虹彩母斑と鑑別が難しく、時に悪性黒色腫との鑑別も必要となる。
増大を認めない小型の虹彩母斑は経過観察が基本方針である。 定期的な細隙灯写真記録により病変の大きさ・形態の変化を追跡する。 前眼部OCTを用いた定量的評価を組み合わせると、微小な変化も客観的に記録できる。
一般的な観察間隔の目安(観察施設の方針によって異なる):
悪性化示唆所見が認められる場合は眼腫瘍専門施設への紹介が適切である。 以下の治療が選択される場合がある。
虹彩悪性黒色腫は脈絡膜・毛様体由来の眼内悪性黒色腫に比べ悪性度は低いことが多いが、 浸潤・転移のリスクがあるため適切な管理が必要である。 虹彩悪性黒色腫はブドウ膜悪性黒色腫の約4%を占め、診断時の腫瘍径は平均5.5mm、播種が28%・続発緑内障が35%にみられたと報告されており、早期からの管理が重要である[2]。
隅角浸潤による続発緑内障を合併している場合は緑内障治療を並行して行う。 点眼薬による眼圧管理が第一選択であり、コントロール不良の場合は手術療法を検討する。
虹彩母斑は良性経過をたどることが大多数である。 悪性転化は非常にまれとされており、定期観察により変化を早期に察知することが重要である。 増大・形態変化を認めない場合は長期にわたって安定した経過をたどることが多い。
虹彩母斑は虹彩間質に存在するメラノサイトの良性増殖によって形成される。 メラノサイトは色素(メラニン)を産生する細胞であり、虹彩の色調を決定する。 母斑では細胞増殖が局所に限定され、浸潤性増殖を示さないことが悪性病変との本質的な違いである。
ほとんどの虹彩母斑は静止性であるが、まれに悪性転化して虹彩悪性黒色腫へ進展することがある。 悪性転化の機序については、ブドウ膜メラノーマ全体で認められる GNAQ/GNA11変異などの分子異常が関与すると考えられているが、 虹彩母斑固有の悪性転化機序の詳細は未解明な点が多い。
虹彩母斑から脱落した色素顆粒が隅角(前房角)に散布されることがある。 散布された色素が線維柱帯(眼内の房水排出路)に沈着すると、 排出抵抗が増大して眼圧上昇を引き起こすことがある。 この機序による続発緑内障は、眼圧測定と定期的な隅角鏡検査により早期発見が可能である。
Cogan-Reese症候群は虹彩内皮症候群(iridocorneal endothelial syndrome, ICE症候群)の一型である。 ICE症候群は中年女性に多い片眼性の疾患で、本質性虹彩萎縮・Chandler症候群・Cogan-Reese症候群の3型に分類される[5]。 異常増殖した角膜内皮細胞が虹彩前面を覆い、虹彩の圧迫・引っ張りにより 虹彩母斑様の小結節性病変や色素沈着を形成する。 徐々に周辺虹彩前癒着が進行し緑内障を来す。 形態的に虹彩母斑との鑑別が困難なことがあり、 角膜内皮細胞の異常(鏡面顕微鏡での評価)が鑑別に役立つ[5]。
前眼部OCTを用いた虹彩母斑の定量的経時評価は、 腫瘍の厚み・幅・体積の微小変化を客観的に捉える手法として注目されている。 従来の細隙灯写真記録に比べ、観察者間のばらつきを減らし、 増大の早期検出を可能にする可能性がある。
虹彩母斑と虹彩悪性黒色腫を画像所見から正確に鑑別するための定量的基準の確立が求められている。 脈絡膜母斑における TFSOM-UHHD 基準のような、 虹彩病変専用のリスク層別化基準の開発が今後の課題とされている。
虹彩母斑の有病率・悪性転化率に関する大規模かつ長期的なデータは限られており、 特にアジア人集団における疫学データの蓄積が求められている。 悪性転化リスク因子の同定や最適な観察間隔の設定には、 多施設・長期コホート研究が必要とされている。