نوع مسطح (flat nevus)
ظاهر: رنگدانه مسطح روی سطح عنبیه
برجستگی: ندارد تا بسیار خفیف
ویژگی: شایعترین نوع. به صورت سایههای رنگی که در امتداد سطح عنبیه پخش شدهاند دیده میشود.

خال عنبیه (iris nevus) یک تومور رنگدانهای است که در اثر تکثیر خوشخیم ملانوسیتهای عنبیه ایجاد میشود. از نظر ظاهری به صورت ضایعه رنگدانهای قهوهای تیره تا قهوهای روی عنبیه دیده میشود. معمولاً ساکن (غیررشدی) است و تبدیل بدخیم بسیار نادر است؛ در بیشتر موارد فقط با پیگیری قابل مدیریت است. در یک مطالعه بزرگ روی 1611 مورد، تبدیل خال عنبیه به ملانوم بدخیم در 5 سال 2.6% و در 10 سال 4.1% گزارش شده است که نشاندهنده سیر طولانی مدت پایدار است [1].
ملانوم بدخیم عنبیه یک تومور نادر از نوع ملانوم بدخیم یووه آ است که از عنبیه منشأ میگیرد و معمولاً نسبت به ملانوم بدخیم داخل چشمی ناشی از مشیمیه و جسم مژگانی بدخیمی کمتری دارد. افتراق خال عنبیه از ملانوم بدخیم عنبیه بر اساس اندازه، وجود رشد، و نامنظمی شکل انجام میشود.
به طور کلی در سفیدپوستان اروپایی و آمریکایی شایعتر است و در افرادی با عنبیه رنگپریده (آبی، سبز، خاکستری) بیشتر دیده میشود. بیشتر در میانسالی و پس از آن دیده میشود، اما در جوانان نیز ممکن است رخ دهد. اغلب بدون علامت است و به طور تصادفی در معاینات چشم پزشکی یا هنگام بررسی بیماریهای دیگر کشف میشود.
در بیشتر موارد خال عنبیه خوشخیم است و تبدیل بدخیم بسیار نادر است. با این حال، در صورت بروز رشد، تغییر شکل، تغییر بینایی یا درد چشم، مراجعه فوری به چشم پزشک مهم است. با پیگیری منظم چشم پزشکی، هرگونه تغییر احتمالی زودتر کشف میشود.
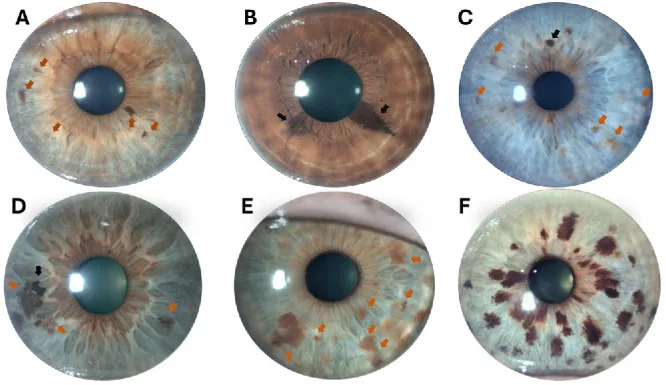
خال عنبیه معمولاً بدون علامت است و اغلب تنها مشکل زیبایی (تغییر رنگ یا الگوی عنبیه) شکایت اصلی است. اگر نفوذ به زاویه (مسیر خروج مایع داخل چشم) رخ دهد، باعث افزایش فشار داخل چشم شده و ممکن است درد چشم و کاهش بینایی ایجاد شود.
یافتههای اصلی که با میکروسکوپ شکافدار تأیید میشوند به شرح زیر است:
شکل خال عنبیه به سه نوع زیر طبقهبندی میشود:
نوع مسطح (flat nevus)
ظاهر: رنگدانه مسطح روی سطح عنبیه
برجستگی: ندارد تا بسیار خفیف
ویژگی: شایعترین نوع. به صورت سایههای رنگی که در امتداد سطح عنبیه پخش شدهاند دیده میشود.
نوع برجسته (خال برجسته)
ظاهر: ضایعهای که به وضوح از سطح عنبیه برجسته شده است
برجستگی: وجود دارد
ویژگی: ممکن است نیاز به افتراق از ملانوم بدخیم عنبیه داشته باشد. وجود یا عدم وجود رشد باید به طور منظم بررسی شود.
نوع گرهای کوچک
ظاهر: ضایعه رنگدانهدار گرهای شکل در نزدیکی لبه مردمک
برجستگی: به صورت گره کوچک برجسته است
ویژگی: باید از گرههای رنگدانهدار عنبیه در سندرم کوگان-ریس افتراق داده شود.
در صورت مشاهده یافتههای زیر، احتمال تبدیل به ملانوم بدخیم عنبیه یا وجود ضایعه بدخیم باید در نظر گرفته شود و بررسی دقیق لازم است. شیلدز و همکاران خطر تبدیل بدخیم خال عنبیه را با شش مورد «ABCDEF» (سن ≤40 سال، خونریزی اتاق قدامی، موقعیت ساعتی ۴ تا ۹ پایین، منتشر، اکتروپیون یووه، حاشیه پرمانند) طبقهبندی کردهاند که به طور گسترده به عنوان شاخص قضاوت بالینی استفاده میشود [1].
خال عنبیه در نتیجه تکثیر خوشخیم ملانوسیتهای تشکیلدهنده عنبیه ایجاد میشود. جزئیات مکانیسم ایجاد آن تا حد زیادی ناشناخته است.
عوامل خطر اصلی عبارتند از:
ارتباط نادر با سندرم استعداد ابتلا به تومور BAP1 (BAP1 tumor predisposition syndrome) گزارش شده است. در خانوادههای دارای جهش ژن BAP1، خطر ابتلا به ملانوم یووهآ افزایش مییابد و در بررسی خال عنبیه نیز باید احتیاط کرد.
آزمایش تشخیصی پایه برای خال عنبیه، مشاهده دقیق بخش قدامی چشم با لامپ شکاف است. اندازه، رنگ، شکل، مرز و میزان برجستگی ضایعه ثبت میشود. عکسبرداری منظم با وضوح بالا و پیگیری تغییرات در طول زمان، هسته اصلی مدیریت است.
OCT بخش قدامی برای ارزیابی کمی عمق و ارتفاع برجستگی خال عنبیه مفید است. ضخامت و عرض تومور را عددی کرده و تغییرات در طول زمان را به صورت عینی ثبت میکند. ترکیب با عکس لامپ شکاف، تشخیص زودهنگام رشد را ممکن میسازد. گزارش شده است که OCT بخش قدامی میتواند 96% تومورهای ملانوسیتی عنبیه را تشخیص دهد و برای ارزیابی تومورهای خالص عنبیه به عنوان روشی غیرتماسی و ساده مفید است، اما برای تشخیص تهاجم به جسم مژگانی، UBM برتر است [4].
میکروسکوپ اولتراسوند زیستشناختی (UBM) برای ارزیابی تهاجم به جسم مژگانی و زاویه با استفاده از سونوگرافی بخش قدامی مفید است. در موارد مشکوک به خال عنبیه برجسته یا گسترش به جسم مژگانی انجام میشود. وجود و میزان تهاجم زاویه را تعیین کرده و خطر گلوکوم را ارزیابی میکند.
اگر خال عنبیه به زاویه نفوذ کند، رسوب رنگدانه بر روی ترابکول ممکن است باعث افزایش فشار داخل چشم شود. اندازهگیری منظم فشار داخل چشم امکان تشخیص زودهنگام گلوکوم ثانویه را فراهم میکند.
تشخیصهای افتراقی مهم خال عنبیه در جدول زیر نشان داده شده است.
| بیماری | نکات افتراقی |
|---|---|
| ملانوم بدخیم عنبیه | رشد سریع، شکل نامنظم، تهاجم به جسم مژگانی، کدورت زاویه، روبئوز عنبیه. ممکن است کوچک بوده و با برداشت موضعی درمان شود. |
| سندرم کوگان-ریز | ندولهای رنگدانهدار روی عنبیه یک طرفه همراه با رسوب رنگدانه، چسبندگی پیشرونده محیطی عنبیه به قرنیه و گلوکوم. نوعی از سندرم اندوتلیال عنبیه. |
| تومور متاستاتیک عنبیه | اغلب سفید تا شیری رنگ. ممکن است چندگانه باشد. سابقه تومور اولیه در سایر اندامها را بررسی کنید. |
| گرانولوم زانتوماتوز جوانان (JXG) | شایع در نوزادان و جوانان. ندول عنبیه زرد تا نارنجی. ممکن است با خونریزی اتاق قدامی همراه باشد. |
سندرم کوگان-ریس عمدتاً با ضایعات ندولار برجسته رنگدانهدار یا رسوب رنگدانه روی عنبیه یک طرفه و به تدریج باعث چسبندگی قدامی محیطی عنبیه و گلوکوم میشود. از نظر مورفولوژیکی، تشخیص آن از خال عنبیه دشوار است و گاهی نیاز به افتراق از ملانوم بدخیم دارد.
در صورت وجود رشد سریع، شکل نامنظم و مرز نامشخص، تهاجم به زاویه، روبئوز عنبیه (عروق جدید عنبیه)، واکنش التهابی موضعی، خونریزی و غیره، باید به ملانوم بدخیم عنبیه مشکوک شد. ترکیب ارزیابی کمی با OCT و UBM بخش قدامی و ثبت منظم عکسها، و در صورت تغییر، ارجاع به مرکز تخصصی تومورهای چشمی توصیه میشود.
برای خال عنبیه کوچک که رشد ندارد، پیگیری منظم اساس کار است. با ثبت منظم عکسهای لامپ شکافی، تغییرات اندازه و شکل ضایعه پیگیری میشود. ترکیب ارزیابی کمی با OCT بخش قدامی امکان ثبت عینی تغییرات کوچک را فراهم میکند.
راهنمای کلی فواصل پیگیری (بسته به سیاست مرکز درمانی متفاوت است):
در صورت مشاهده یافتههای مشکوک به بدخیمی، ارجاع به مرکز تخصصی تومورهای چشمی مناسب است. ممکن است درمانهای زیر انتخاب شوند.
ملانوم بدخیم عنبیه اغلب نسبت به ملانوم بدخیم داخل چشمی ناشی از مشیمیه و جسم مژگانی درجه بدخیمی کمتری دارد، اما به دلیل خطر تهاجم و متاستاز نیاز به مدیریت مناسب دارد. ملانوم بدخیم عنبیه حدود ۴٪ از ملانوم بدخیم یووه را تشکیل میدهد و گزارش شده است که قطر تومور در زمان تشخیص به طور متوسط ۵.۵ میلیمتر، انتشار در ۲۸٪ و گلوکوم ثانویه در ۳۵٪ موارد دیده شده است، بنابراین مدیریت زودهنگام مهم است [2].
در صورت وجود گلوکوم ثانویه ناشی از نفوذ زاویه، درمان گلوکوم به طور همزمان انجام میشود. مدیریت فشار چشم با قطرههای چشمی خط اول درمان است و در صورت کنترل نامناسب، درمان جراحی در نظر گرفته میشود.
اکثر خالهای عنبیه سیر خوشخیم دارند. تبدیل بدخیم بسیار نادر است و تشخیص زودهنگام تغییرات از طریق پیگیری منظم اهمیت دارد. در صورت عدم افزایش اندازه یا تغییر شکل، اغلب سیر پایدار طولانیمدت دارند.
خال عنبیه در اثر تکثیر خوشخیم ملانوسیتهای موجود در استرومای عنبیه ایجاد میشود. ملانوسیتها سلولهای تولیدکننده رنگدانه (ملانین) هستند که رنگ عنبیه را تعیین میکنند. در خال، تکثیر سلولی محدود به ناحیه موضعی است و رشد تهاجمی ندارد که تفاوت اساسی با ضایعات بدخیم است.
بیشتر خالهای عنبیه پایدار هستند، اما به ندرت ممکن است به ملانوم بدخیم عنبیه تبدیل شوند. در مورد مکانیسم تبدیل بدخیم، تصور میشود ناهنجاریهای مولکولی مانند جهشهای GNAQ/GNA11 که در ملانوم یووهآ دیده میشود، نقش داشته باشد، اما جزئیات مکانیسم تبدیل بدخیم اختصاصی خال عنبیه هنوز ناشناخته است.
گاهی دانههای رنگدانه جدا شده از خال عنبیه در زاویه (زاویه اتاق قدامی) پخش میشوند. رسوب این رنگدانهها بر روی ترابکول (مسیر خروج زلالیه داخل چشم) میتواند مقاومت خروجی را افزایش داده و باعث افزایش فشار چشم شود. گلوکوم ثانویه ناشی از این مکانیسم با اندازهگیری فشار چشم و گونیوسکوپی منظم قابل تشخیص زودهنگام است.
سندرم کوگان-ریس یکی از انواع سندرم اندوتلیال عنبیه-قرنیه (ICE) است. سندرم ICE یک بیماری یک طرفه است که بیشتر در زنان میانسال دیده میشود و به سه نوع آتروفی اساسی عنبیه، سندرم چندلر و سندرم کوگان-ریس تقسیم میشود[5]. سلولهای اندوتلیال قرنیه که به طور غیرطبیعی تکثیر یافتهاند، سطح قدامی عنبیه را میپوشانند و با فشار و کشش عنبیه، ضایعات ندولار شبیه خال عنبیه و رسوب رنگدانه ایجاد میکنند. به تدریج چسبندگی قدامی محیطی عنبیه پیشرفت کرده و منجر به گلوکوم میشود. گاهی تشخیص افتراقی از خال عنبیه از نظر مورفولوژیک دشوار است و ارزیابی ناهنجاری سلولهای اندوتلیال قرنیه (با میکروسکوپ آینهای) به تشخیص کمک میکند[5].
ارزیابی کمی سریالی خال عنبیه با استفاده از OCT بخش قدامی چشم به عنوان روشی برای ثبت عینی تغییرات جزئی در ضخامت، عرض و حجم تومور مورد توجه قرار گرفته است. در مقایسه با ثبتهای معمول با لامپ شکافی، این روش میتواند تغییرپذیری بین مشاهدهگران را کاهش داده و تشخیص زودهنگام رشد را ممکن سازد.
ایجاد معیارهای کمی برای تشخیص دقیق خال عنبیه از ملانوم بدخیم عنبیه بر اساس یافتههای تصویربرداری ضروری است. توسعه معیارهای طبقهبندی ریسک اختصاصی برای ضایعات عنبیه، مشابه معیار TFSOM-UHHD برای خال مشیمیه، به عنوان یک چالش آینده مطرح است.
دادههای بزرگ و بلندمدت در مورد شیوع و نرخ تبدیل بدخیم خال عنبیه محدود است و به ویژه انباشت دادههای اپیدمیولوژیک در جمعیت آسیایی مورد نیاز است. برای شناسایی عوامل خطر تبدیل بدخیم و تعیین فاصله بهینه پیگیری، مطالعات کوهورت چندمرکزی و بلندمدت ضروری است.