平坦型(flat nevus)
外觀:虹膜表面的平坦色素沉著
隆起:無至非常輕微
特徵:最常見的類型。表現為沿虹膜表面擴散的色素深淺變化。

虹膜痣(iris nevus)是虹膜黑色素細胞良性增生形成的色素性腫瘤。肉眼可見虹膜上黑褐色至棕色的色素性病變。通常為靜止性(不增大),惡性轉化極為罕見,多數情況下僅需觀察。一項針對1611例的大規模研究報告,虹膜痣轉化為惡性黑色素瘤的5年發生率為2.6%,10年發生率為4.1%,顯示長期病程通常穩定[1]。
虹膜惡性黑色素瘤是葡萄膜惡性黑色素瘤中發生於虹膜的罕見腫瘤,與源自脈絡膜或睫狀體的眼內惡性黑色素瘤相比,惡性程度通常較低。虹膜痣與虹膜惡性黑色素瘤的鑑別基於大小、有無增大以及形態是否不規則。
通常多見於白種人,好發於虹膜色素較淺(藍色、綠色、灰色)的人群。多見於中老年人,但年輕人也可發生。多數無症狀,常在眼科檢查或檢查其他疾病時偶然發現。
多數情況下是良性的虹膜痣,惡性轉化極為罕見。但如果出現增大、形態變化、視力變化或眼痛,應及時就醫。定期眼科檢查可以早期發現任何變化。
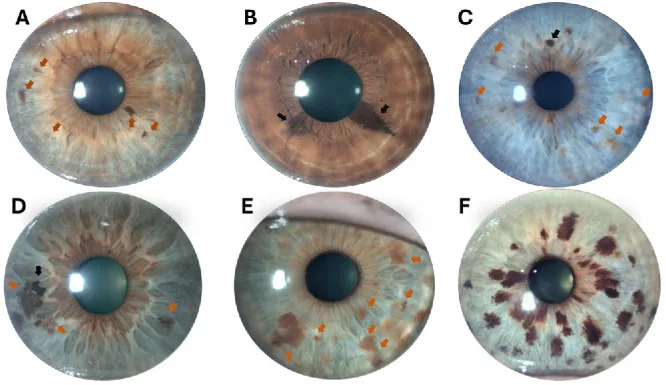
虹膜痣通常無症狀,美容問題(虹膜顏色或圖案的變化)往往是主要主訴。如果浸潤發生在隅角(眼內房水排出通道),可能導致眼壓升高,出現眼痛或視力下降。
裂隙燈顯微鏡下觀察到的主要發現如下:
虹膜痣根據形態分為以下三種類型:
平坦型(flat nevus)
外觀:虹膜表面的平坦色素沉著
隆起:無至非常輕微
特徵:最常見的類型。表現為沿虹膜表面擴散的色素深淺變化。
隆起型(elevated nevus)
小結節型
外觀:瞳孔緣附近出現的小結節狀色素性病變
隆起:呈小結節狀隆起
特徵:需要與Cogan-Reese症候群中出現的虹膜色素性小結節鑑別。
如果出現以下徵象,應考慮轉化為虹膜惡性黑色素瘤或惡性病變的可能性,需要進行詳細檢查。Shields等人將虹膜痣惡性轉化風險歸納為ABCDEF六項(Age年齡≤40歲、Blood前房出血、Clock hour下方4~9點方位、Diffuse瀰漫性、Ectropion uveae葡萄膜外翻、Feathery margin羽毛狀邊緣),廣泛用作臨床判斷指標[1]。
虹膜痣是由構成虹膜的黑色素細胞良性增生所引起的。其發生機制的許多細節仍不清楚。
主要風險因素包括以下內容:
作為一種罕見的關聯,已有報導與BAP1腫瘤易感症候群相關。帶有BAP1基因突變的家族罹患葡萄膜黑色素瘤的風險增加,在觀察虹膜痣時可能需要謹慎。
虹膜痣的基本診斷檢查是使用裂隙燈顯微鏡詳細觀察眼前段。記錄病變的大小、顏色、形態、邊界和隆起程度。定期拍攝高解析度照片並追蹤隨時間的變化是管理的核心。
眼前段OCT是一種用於定量評估虹膜痣深度和隆起高度的有用檢查。它可以量化腫瘤的厚度和寬度,並客觀記錄隨時間的變化。結合裂隙燈攝影,可以早期發現生長。據報導,眼前段OCT可捕捉96%的虹膜黑色素細胞腫瘤,在評估純虹膜腫瘤時,它是一種有用的非接觸式簡便方法,而UBM在檢測睫狀體浸潤方面更優[4]。
超音波生物顯微鏡(UBM)可用於評估前段超音波中睫狀體和隅角的浸潤情況。當懷疑有隆起型虹膜母斑或向睫狀體擴展時進行此項檢查。可了解隅角浸潤的有無和程度,評估青光眼風險。
當虹膜母斑浸潤隅角時,色素播散至小樑網可能導致眼壓升高。定期測量眼壓有助於早期發現續發性青光眼。
虹膜母斑的重要鑑別診斷如下表所示。
| 疾病 | 鑑別要點 |
|---|---|
| 虹膜惡性黑色素瘤 | 快速增大、形狀不規則、睫狀體浸潤、隅角播散、虹膜紅變。小型者有時可局部切除。 |
| Cogan-Reese症候群 | 單眼虹膜上有色素性小結節和色素沉著,伴有緩慢進展的周邊虹膜前粘連和青光眼。是虹膜角膜內皮症候群的一種類型。 |
| 轉移性虹膜腫瘤 | 多呈白色至乳白色。可能為多發性。需確認其他器官的原發腫瘤病史。 |
| 幼年性黃色肉芽腫(JXG) | 多見於嬰幼兒和年輕人。黃色至橙色虹膜結節。可能表現為前房積血。 |
Cogan-Reese症候群主要表現為單眼虹膜上出現色素性小結節隆起性病變或色素沉著等虹膜痣樣病變,並逐漸發生周邊虹膜前粘連,導致青光眼。形態上與虹膜痣難以鑑別,有時也需與惡性黑色素瘤鑑別。
對於無增大跡象的小型虹膜痣,基本策略是觀察。透過定期裂隙燈照相記錄病變大小和形態的變化。結合前眼部OCT定量評估,可以客觀記錄微小變化。
一般觀察間隔指南(可能因機構政策而異):
如果出現惡性徵象,應轉診至眼腫瘤專科中心。可能選擇以下治療方法。
虹膜惡性黑色素瘤通常比起源於脈絡膜或睫狀體的眼內惡性黑色素瘤惡性程度低,但由於存在浸潤和轉移風險,需要適當管理。虹膜惡性黑色素瘤約佔葡萄膜惡性黑色素瘤的4%,據報告診斷時平均腫瘤直徑為5.5mm,播散佔28%,續發性青光眼佔35%,因此早期管理至關重要[2]。
如果合併因隅角浸潤引起的續發性青光眼,應同時進行青光眼治療。眼壓管理首選眼藥水,若控制不佳,則考慮手術治療。
大多數虹膜痣呈良性經過。惡性轉化非常罕見,透過定期觀察及早發現變化非常重要。如果未發現增大或形態變化,通常長期保持穩定。
虹膜痣由虹膜間質中黑色素細胞的良性增生形成。黑色素細胞是產生色素(黑色素)的細胞,決定虹膜的顏色。痣的細胞增生局限於局部,不顯示浸潤性生長,這是與惡性病變的本質區別。
大多數虹膜痣是靜止的,但極少數可能惡變為虹膜惡性黑色素瘤。惡性轉化的機制被認為與葡萄膜黑色素瘤中常見的GNAQ/GNA11突變等分子異常有關,但虹膜痣特有的惡性轉化機制的許多細節尚不清楚。
虹膜痣脫落的色素顆粒可能散佈到隅角(前房角)。散佈的色素沉積在小樑網(眼內房水排出通道)上時,排出阻力增加,可能導致眼壓升高。透過眼壓測量和定期隅角鏡檢查,可以早期發現這種機轉引起的續發性青光眼。
Cogan-Reese症候群是虹膜角膜內皮症候群(ICE症候群)的一種類型。ICE症候群是一種多見於中年女性的單眼疾病,分為三種類型:原發性虹膜萎縮、Chandler症候群和Cogan-Reese症候群[5]。異常增生的角膜內皮細胞覆蓋虹膜前表面,通過壓迫或牽拉虹膜形成類似虹膜痣的結節性病變和色素沉著。逐漸發生周邊虹膜前粘連,導致青光眼。形態上可能難以與虹膜痣鑑別;角膜內皮細胞異常(通過鏡面顯微鏡評估)有助於鑑別[5]。
利用眼前段OCT對虹膜痣進行定量縱向評估,作為一種客觀捕捉腫瘤厚度、寬度和體積微小變化的方法而受到關注。與傳統的裂隙燈照相記錄相比,它可能減少觀察者間的變異,並實現早期發現增長。
需要建立基於影像學發現的定量標準,以準確區分虹膜痣和虹膜惡性黑色素瘤。開發類似脈絡膜痣TFSOM-UHHD標準的虹膜病變專用風險分層標準被認為是未來的課題。
關於虹膜痣患病率和惡性轉化率的大規模長期數據有限,尤其是在亞洲人群中,需要累積流行病學數據。識別惡性轉化風險因素和確定最佳觀察間隔需要多中心、長期隊列研究。