ปานแบบราบ (flat nevus)
ลักษณะ: การสะสมของเม็ดสีราบบนผิวของม่านตา
การนูน: ไม่มีถึงน้อยมาก
ลักษณะเด่น: ชนิดที่พบบ่อยที่สุด ปรากฏเป็นความแตกต่างของเม็ดสีที่แผ่กระจายไปตามผิวของม่านตา

ปานม่านตา (iris nevus) เป็นเนื้องอกเม็ดสีที่เกิดจากการเพิ่มจำนวนแบบไม่ร้ายแรงของเมลาโนไซต์ในม่านตา เมื่อมองด้วยตาเปล่าจะเห็นเป็นรอยโรคสีน้ำตาลเข้มถึงน้ำตาลบนม่านตา โดยปกติแล้วจะคงที่ (ไม่โต) และการเปลี่ยนเป็นมะเร็งนั้นพบได้น้อยมาก ในกรณีส่วนใหญ่เพียงแค่สังเกตอาการก็เพียงพอ ในการศึกษาขนาดใหญ่ในผู้ป่วย 1611 ราย การเปลี่ยนจากปานม่านตาเป็นมะเร็งเมลาโนมาชนิดร้ายอยู่ที่ 2.6% ใน 5 ปี และ 4.1% ใน 10 ปี และมักมีแนวโน้มคงที่ในระยะยาว [1]
มะเร็งเมลาโนมาชนิดร้ายของม่านตาเป็นเนื้องอกที่พบได้ยากซึ่งเกิดจากม่านตาในมะเร็งเมลาโนมาชนิดร้ายของยูเวีย และมักมีความร้ายแรงน้อยกว่าเมื่อเทียบกับมะเร็งเมลาโนมาชนิดร้ายภายในลูกตาที่เกิดจากคอรอยด์หรือซิลิอารีบอดี การแยกความแตกต่างระหว่างปานม่านตาและมะเร็งเมลาโนมาชนิดร้ายของม่านตาขึ้นอยู่กับขนาด การมีหรือไม่มีการเจริญเติบโต และความไม่สม่ำเสมอของรูปร่าง
โดยทั่วไปพบได้บ่อยในชาวคอเคเซียน และพบได้บ่อยในผู้ที่มีม่านตาสีอ่อน (ฟ้า เขียว เทา) มักพบในวัยกลางคนขึ้นไป แต่ก็สามารถเกิดในคนหนุ่มสาวได้เช่นกัน ส่วนใหญ่ไม่มีอาการ และมักพบโดยบังเอิญระหว่างการตรวจตาเป็นประจำหรือการตรวจโรคอื่นๆ
ในกรณีส่วนใหญ่เป็นปานม่านตาชนิดไม่ร้ายแรง และการเปลี่ยนเป็นมะเร็งนั้นพบได้น้อยมาก อย่างไรก็ตาม หากมีการเจริญเติบโต การเปลี่ยนแปลงรูปร่าง การเปลี่ยนแปลงการมองเห็น หรือปวดตา สิ่งสำคัญคือต้องไปพบจักษุแพทย์ทันที การติดตามตาอย่างสม่ำเสมอสามารถตรวจพบการเปลี่ยนแปลงที่อาจเกิดขึ้นได้ตั้งแต่เนิ่นๆ
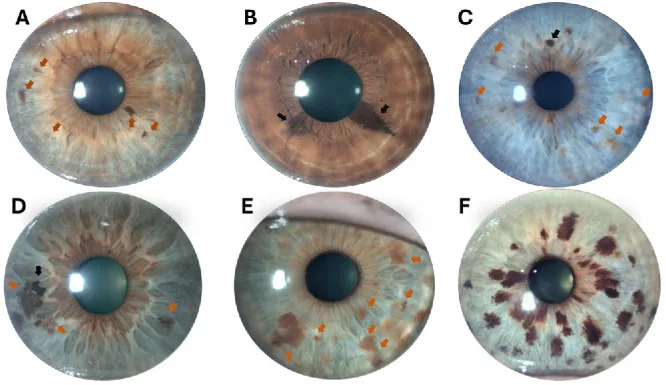
ปานที่ม่านตามักไม่มีอาการ และข้อกังวลหลักมักเป็นเพียงปัญหาเกี่ยวกับรูปลักษณ์ (การเปลี่ยนแปลงสีหรือลวดลายของม่านตา) หากมีการแทรกซึมเข้าไปในมุมของช่องหน้าม่านตา (ทางระบายน้ำในลูกตา) อาจทำให้ความดันลูกตาสูงขึ้น ปวดตา และการมองเห็นลดลง
อาการแสดงหลักที่ตรวจพบด้วยกล้องจุลทรรศน์ชนิดกรีดมีดังนี้:
ปานที่ม่านตาแบ่งออกเป็น 3 ชนิดตามรูปร่าง:
ปานแบบราบ (flat nevus)
ลักษณะ: การสะสมของเม็ดสีราบบนผิวของม่านตา
การนูน: ไม่มีถึงน้อยมาก
ลักษณะเด่น: ชนิดที่พบบ่อยที่สุด ปรากฏเป็นความแตกต่างของเม็ดสีที่แผ่กระจายไปตามผิวของม่านตา
ปานนูน (elevated nevus)
ลักษณะภายนอก: รอยโรคที่นูนชัดเจนจากผิวม่านตา
การนูน: มี
ลักษณะเฉพาะ: อาจต้องแยกจากมะเร็งผิวหนังชนิดเมลาโนมาที่ร้ายแรงของม่านตา ควรตรวจสอบการขยายขนาดเป็นระยะ
ชนิดก้อนกลม
ลักษณะภายนอก: รอยโรคที่มีเม็ดสีขนาดเล็กเป็นก้อนกลม เกิดขึ้นใกล้ขอบรูม่านตา
การนูน: นูนเป็นก้อนกลมเล็ก
ลักษณะเฉพาะ: ต้องแยกจากก้อนกลมที่มีเม็ดสีบนม่านตาที่พบในกลุ่มอาการโคแกน-รีส
หากพบข้อบ่งชี้ต่อไปนี้ ควรพิจารณาความเป็นไปได้ของการเปลี่ยนเป็นมะเร็งผิวหนังชนิดเมลาโนมาที่ร้ายแรงของม่านตาหรือรอยโรคร้ายแรง และจำเป็นต้องตรวจสอบอย่างละเอียด Shields และคณะได้จัดปัจจัยเสี่ยงของการเปลี่ยนเป็นมะเร็งของปานม่านตาเป็นหกข้อ “ABCDEF” (Age ≤40 ปี, Blood [เลือดออกในช่องหน้าตา], Clock hour [ตำแหน่งด้านล่างระหว่าง 4-9 นาฬิกา], Diffuse [กระจาย], Ectropion uveae [การพลิกกลับของยูเวีย], Feathery margin [ขอบคล้ายขนนก]) ซึ่งใช้กันอย่างแพร่หลายเป็นตัวชี้วัดในการตัดสินใจทางคลินิก [1]
ปานม่านตาเกิดจากการเพิ่มจำนวนอย่างไม่ร้ายแรงของเมลาโนไซต์ซึ่งเป็นส่วนประกอบของม่านตา รายละเอียดของกลไกการเกิดยังไม่เป็นที่ทราบแน่ชัด
ปัจจัยเสี่ยงหลักมีดังนี้:
ในฐานะความสัมพันธ์ที่พบได้ยาก มีรายงานความเชื่อมโยงกับกลุ่มอาการ BAP1 tumor predisposition syndrome ครอบครัวที่มีการกลายพันธุ์ของยีน BAP1 ถือว่ามีความเสี่ยงสูงในการเกิดมะเร็งผิวหนังชนิดยูเวียล และอาจต้องใช้ความระมัดระวังในการสังเกตปานม่านตา
การตรวจวินิจฉัยพื้นฐานสำหรับปานม่านตาคือการสังเกตส่วนหน้าของดวงตาอย่างละเอียดด้วยกล้องจุลทรรศน์ชนิดกรีดแสง บันทึกขนาด สี รูปร่าง ขอบเขต และระดับความนูนของรอยโรค การถ่ายภาพความละเอียดสูงเป็นประจำและติดตามการเปลี่ยนแปลงเมื่อเวลาผ่านไปเป็นหัวใจสำคัญของการจัดการ
OCT ส่วนหน้าเป็นการตรวจที่มีประโยชน์ในการประเมินความลึกและความสูงของปานม่านตาในเชิงปริมาณ สามารถวัดความหนาและความกว้างของเนื้องอกเป็นตัวเลขและบันทึกการเปลี่ยนแปลงเมื่อเวลาผ่านไปอย่างเป็นกลาง เมื่อรวมกับภาพถ่ายจากกล้องกรีดแสง จะสามารถตรวจพบการเจริญเติบโตได้ตั้งแต่เนิ่นๆ มีรายงานว่า OCT ส่วนหน้าสามารถจับภาพเนื้องอกเมลาโนไซต์ของม่านตาได้ 96% และมีประโยชน์เป็นวิธีที่ไม่ต้องสัมผัสและง่ายสำหรับการประเมินเนื้องอกม่านตาบริสุทธิ์ ในขณะที่ UBM เหนือกว่าในการตรวจหาการแทรกซึมของซิลิอารีบอดี [4]
กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM) มีประโยชน์ในการประเมินการลุกลามเข้าสู่ซิลิอารีบอดีและมุมตา จะทำเมื่อสงสัยว่ามีปานม่านตาชนิดนูนหรือมีการลุกลามไปยังซิลิอารีบอดี ช่วยระบุการมีอยู่และขอบเขตของการลุกลามที่มุมตา และประเมินความเสี่ยงของโรคต้อหิน
เมื่อปานม่านตาลุกลามเข้าสู่มุมตา การสะสมของเม็ดสีในทrabecular meshwork อาจทำให้ความดันลูกตาสูงขึ้น การวัดความดันลูกตาเป็นประจำช่วยให้ตรวจพบโรคต้อหินทุติยภูมิได้ตั้งแต่ระยะแรก
ตารางต่อไปนี้แสดงการวินิจฉัยแยกโรคที่สำคัญสำหรับปานม่านตา
| โรค | จุดที่ใช้แยกโรค |
|---|---|
| มะเร็งเมลาโนมาของม่านตา | โตเร็ว รูปร่างไม่สม่ำเสมอ ลุกลามซิลิอารีบอดี มุมตาขุ่น รูบีโอซิสม่านตา อาจมีขนาดเล็กและตัดออกเฉพาะที่ได้ |
| กลุ่มอาการโคแกน-รีส | ก้อนเล็กมีสีบนม่านตาข้างเดียวร่วมกับการสะสมเม็ดสี มีการยึดติดของม่านตาส่วนปลายที่ดำเนินไปเรื่อยๆ และต้อหิน เป็นชนิดหนึ่งของกลุ่มอาการเอ็นโดทีเลียมม่านตา |
| เนื้องอกม่านตาที่แพร่กระจาย | มักมีสีขาวถึงขาวขุ่น อาจเป็นหลายก้อน ตรวจสอบประวัติมะเร็งปฐมภูมิจากอวัยวะอื่น |
| แซนโทแกรนูโลมาในเด็ก (JXG) | พบบ่อยในทารกและเด็กเล็ก ก้อนม่านตาสีเหลืองถึงส้ม อาจมีเลือดออกในช่องหน้าลูกตา |
กลุ่มอาการโคแกน-รีส (Cogan-Reese syndrome) มีลักษณะเด่นคือรอยโรคคล้ายปานที่ม่านตา (iris nevus) เช่น ปุ่มเล็กๆ มีสีหรือการสะสมของเม็ดสีบนม่านตาข้างเดียว และค่อยๆ ทำให้เกิดการยึดติดของม่านตาส่วนปลายด้านหน้าและต้อหิน ทางสัณฐานวิทยาแยกจากปานม่านตาได้ยาก และบางครั้งจำเป็นต้องแยกจากมะเร็งผิวหนังชนิดเมลาโนมา (malignant melanoma)
หากมีการเจริญเติบโตอย่างรวดเร็ว รูปร่างไม่สม่ำเสมอ/ขอบเขตไม่ชัดเจน การแทรกซึมที่มุมตา รูบีโอซิสม่านตา (เส้นเลือดใหม่ในม่านตา) ปฏิกิริยาการอักเสบเฉพาะที่ เลือดออก ฯลฯ ควรสงสัยมะเร็งเมลาโนมาชนิดร้ายของม่านตา การประเมินเชิงปริมาณด้วย OCT ส่วนหน้าและ UBM ร่วมกับการบันทึกภาพเป็นประจำ และหากมีการเปลี่ยนแปลง ให้พิจารณาส่งต่อสถานพยาบาลผู้เชี่ยวชาญด้านเนื้องอกตา
ปานม่านตาขนาดเล็กที่ไม่มีการเจริญเติบโต ให้การสังเกตเป็นกลยุทธ์พื้นฐาน การเปลี่ยนแปลงขนาดและรูปร่างของรอยโรคจะถูกติดตามด้วยการบันทึกภาพด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) เป็นประจำ การรวมกับการประเมินเชิงปริมาณด้วย OCT ส่วนหน้าช่วยให้บันทึกการเปลี่ยนแปลงเล็กน้อยได้อย่างเป็นกลาง
ช่วงเวลาการสังเกตโดยประมาณทั่วไป (แตกต่างกันไปตามนโยบายของสถานพยาบาล):
หากพบสัญญาณที่บ่งชี้ถึงความร้ายแรง การส่งต่อไปยังสถานพยาบาลผู้เชี่ยวชาญด้านเนื้องอกตาเป็นสิ่งที่เหมาะสม อาจเลือกการรักษาต่อไปนี้
มะเร็งเมลาโนมาของม่านตามักมีความร้ายแรงน้อยกว่ามะเร็งเมลาโนมาชนิดร้ายภายในตาที่เกิดจากคอรอยด์หรือซิลิอารีบอดี แต่มีความเสี่ยงต่อการแทรกซึมและการแพร่กระจาย ดังนั้นจึงจำเป็นต้องมีการจัดการที่เหมาะสม มะเร็งเมลาโนมาของม่านตาคิดเป็นประมาณ 4% ของมะเร็งเมลาโนมาชนิดร้ายของยูเวีย และมีรายงานว่าเส้นผ่านศูนย์กลางเฉลี่ยของเนื้องอกเมื่อวินิจฉัยคือ 5.5 มม. โดยมีการแพร่กระจาย 28% และต้อหินทุติยภูมิ 35% ซึ่งเน้นย้ำถึงความสำคัญของการจัดการตั้งแต่เนิ่นๆ [2]
หากมีโรคต้อหินทุติยภูมิจากการแทรกซึมของมุมตา จะทำการรักษาโรคต้อหินควบคู่กันไป การควบคุมความดันลูกตาด้วยยาหยอดตาเป็นทางเลือกแรก หากควบคุมไม่ได้ ให้พิจารณาการผ่าตัด
ปานม่านตาส่วนใหญ่มีแนวทางที่ไม่ร้ายแรง การเปลี่ยนเป็นมะเร็งนั้นพบได้น้อยมาก การตรวจพบการเปลี่ยนแปลงตั้งแต่เนิ่นๆ โดยการติดตามผลเป็นประจำเป็นสิ่งสำคัญ หากไม่มีการเพิ่มขนาดหรือการเปลี่ยนแปลงรูปร่าง มักจะมีแนวทางที่คงที่ในระยะยาว
ปานม่านตาเกิดจากการเพิ่มจำนวนแบบไม่ร้ายแรงของเมลาโนไซต์ในสโตรมาของม่านตา เมลาโนไซต์เป็นเซลล์ที่สร้างเม็ดสี (เมลานิน) และกำหนดสีของม่านตา ในปาน การเพิ่มจำนวนของเซลล์จำกัดอยู่เฉพาะที่และไม่แสดงการเจริญเติบโตแบบแทรกซึม ซึ่งเป็นความแตกต่างที่สำคัญจากรอยโรคมะเร็ง
ปานม่านตาส่วนใหญ่จะคงที่ แต่บางครั้งอาจเปลี่ยนเป็นมะเร็งและพัฒนาเป็นมะเร็งเมลาโนมาชนิดร้ายของม่านตา เกี่ยวกับกลไกการเปลี่ยนเป็นมะเร็ง เชื่อว่าความผิดปกติระดับโมเลกุล เช่น การกลายพันธุ์ของ GNAQ/GNA11 ที่พบในมะเร็งเมลาโนมาของยูเวียโดยรวมมีส่วนเกี่ยวข้อง แต่รายละเอียดของกลไกการเปลี่ยนเป็นมะเร็งเฉพาะของปานม่านตายังไม่เป็นที่ทราบแน่ชัด
เม็ดสีที่หลุดออกจากปานม่านตาอาจกระจายไปยังมุมตา (มุมของช่องหน้าม่านตา) เมื่อเม็ดสีที่กระจายไปเกาะที่ trabecular meshwork (ทางระบายของเหลวในลูกตา) ความต้านทานการระบายอาจเพิ่มขึ้นและทำให้ความดันลูกตาสูงขึ้น โรคต้อหินทุติยภูมิจากกลไกนี้สามารถตรวจพบได้ตั้งแต่เนิ่นๆ โดยการวัดความดันลูกตาและการตรวจ gonioscopy เป็นประจำ
กลุ่มอาการโคแกน-รีสเป็นชนิดหนึ่งของกลุ่มอาการ endothelial ของกระจกตาและม่านตา (ICE syndrome) กลุ่มอาการ ICE เป็นโรคตาเดียวที่พบบ่อยในสตรีวัยกลางคน แบ่งเป็น 3 ชนิด: ฝ่อของม่านตาชนิดปฐมภูมิ, กลุ่มอาการแชนด์เลอร์, และกลุ่มอาการโคแกน-รีส [5] เซลล์ endothelial ของกระจกตาที่เพิ่มจำนวนผิดปกติจะปกคลุมผิวหน้าของม่านตา ทำให้เกิดการกดและดึงม่านตา เกิดรอยโรคคล้ายก้อนเล็กๆ คล้ายปานม่านตาและการสะสมของเม็ดสี การยึดเกาะของม่านตาส่วนปลายจะค่อยๆ ดำเนินไปและทำให้เกิดโรคต้อหิน ในทางสัณฐานวิทยา อาจแยกจากปานม่านตาได้ยาก และการประเมินความผิดปกติของเซลล์ endothelial ของกระจกตา (ด้วยกล้องจุลทรรศน์ specular) ช่วยในการวินิจฉัยแยกโรค [5]
การประเมินเชิงปริมาณตามยาวของเนวิม่านตาโดยใช้ OCT ส่วนหน้าตาเป็นเทคนิคที่มีแนวโน้มในการจับการเปลี่ยนแปลงเล็กน้อยของความหนา ความกว้าง และปริมาตรของเนื้องอกอย่างเป็นกลาง เมื่อเทียบกับการบันทึกด้วยหลอดกรีดแบบดั้งเดิม อาจลดความแปรปรวนระหว่างผู้สังเกตและช่วยให้ตรวจพบการเจริญเติบโตได้ตั้งแต่เนิ่นๆ
จำเป็นต้องกำหนดเกณฑ์เชิงปริมาณเพื่อแยกความแตกต่างระหว่างเนวิม่านตาและมะเร็งเมลาโนมาที่ม่านตาอย่างแม่นยำโดยอาศัยผลการถ่ายภาพ การพัฒนาเกณฑ์การแบ่งชั้นความเสี่ยงเฉพาะสำหรับรอยโรคที่ม่านตา เช่น เกณฑ์ TFSOM-UHHD สำหรับเนวีคอรอยด์ เป็นความท้าทายในอนาคต
ข้อมูลขนาดใหญ่และระยะยาวเกี่ยวกับความชุกของเนวิม่านตาและอัตราการเปลี่ยนเป็นมะเร็งยังมีจำกัด และจำเป็นต้องมีการสะสมข้อมูลทางระบาดวิทยาโดยเฉพาะในประชากรเอเชีย เพื่อระบุปัจจัยเสี่ยงของการเปลี่ยนเป็นมะเร็งและกำหนดช่วงเวลาการสังเกตที่เหมาะสม จำเป็นต้องมีการศึกษาตามรุ่นระยะยาวแบบหลายศูนย์