
เนวัสคอรอยด์
1. ปานคอรอยด์คืออะไร?
หัวข้อที่มีชื่อว่า “1. ปานคอรอยด์คืออะไร?”ปานคอรอยด์เป็นรอยโรคที่มีเม็ดสีจากการเจริญเติบโตแบบไม่ร้ายของเมลาโนไซต์ในคอรอยด์ ในการตรวจอวัยวะภายในตา จะพบเป็นรอยโรคใต้จอประสาทตาสีเทาดำ รูปร่างกลมหรือรี โดยปกติจะคงที่ (ไม่ขยายใหญ่)
ความชุกประมาณ 5% ในชาวตะวันตก และประมาณ 0.3% ในชาวญี่ปุ่น พบได้บ่อยบริเวณขั้วหลังตา บางครั้งพบที่เส้นศูนย์สูตรหรือบริเวณรอบนอกใกล้ ora serrata ส่วนใหญ่พบโดยบังเอิญระหว่างการตรวจตาเป็นประจำในผู้ใหญ่หรือการประเมินโรคอื่น
ความถี่ของการเปลี่ยนเป็นมะเร็งตามรายงานของตะวันตกอยู่ที่ 0.5–3% ต่อ 10 ปี ในชาวญี่ปุ่นถือว่าพบได้น้อยกว่า แต่หากเกิดการเปลี่ยนเป็นมะเร็ง จะรักษาเป็นมะเร็งเนื้อร้ายคอรอยด์ มีรายงานว่าประมาณ 10% ของมะเร็งเนื้อร้ายคอรอยด์เกิดจากปานที่ทราบมาก่อน
ปานคอรอยด์เป็นรอยโรคที่มีเม็ดสีชนิดไม่ร้าย และส่วนใหญ่ไม่มีปัญหา อย่างไรก็ตาม หากมีปัจจัยเสี่ยงหลายอย่าง เช่น ความหนาหรือการสะสมของน้ำ จำเป็นต้องติดตามอย่างสม่ำเสมอ ปฏิบัติตามคำแนะนำของแพทย์ในการตรวจตามกำหนด และไปพบแพทย์แต่เนิ่นๆ หากมีอาการใหม่ เช่น การเปลี่ยนแปลงของการมองเห็น ภาพลอย หรือแสงวาบ
2. อาการหลักและผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและผลการตรวจทางคลินิก”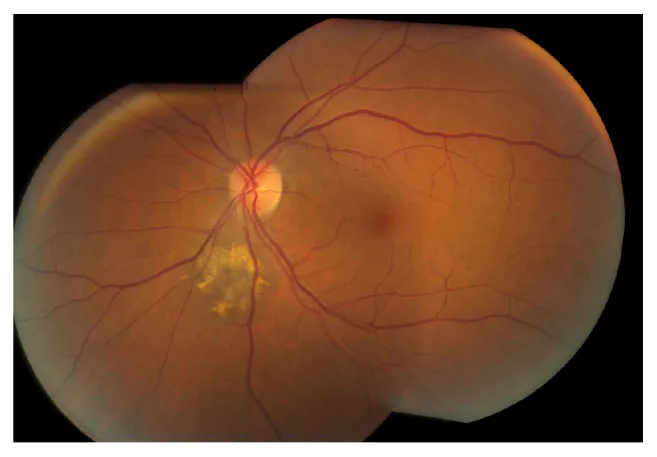
อาการที่ผู้ป่วยรู้สึก
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรู้สึก”ปานคอรอยด์ส่วนใหญ่ไม่มีอาการและพบโดยไม่มีข้อร้องเรียน หากรอยโรคลามไปถึงจุดรับภาพหรือใกล้จานประสาทตา หรือมีน้ำใต้จอประสาทตา อาจเกิดอาการต่อไปนี้
- การมองเห็นลดลงหรือภาพบิดเบี้ยว: เมื่อลามถึงจุดรับภาพ
- แสงวาบ (Photopsia): เนื่องจากการกระตุ้นเชิงกลของจอประสาทตา
- อาการเห็นจุดลอย (Floaters): เกิดขึ้นได้น้อยจากผลกระทบต่อวุ้นตา
อาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “อาการแสดงทางคลินิก”อาการแสดงทั่วไปของปานคอรอยด์มีดังนี้:
- รอยนูนใต้จอประสาทตารูปวงรีสีเทาดำ
- เส้นผ่านศูนย์กลางโดยปกติภายใน 3 เท่าของเส้นผ่านศูนย์กลางจานประสาทตา (DD)
- ความสูง (ความหนา) น้อยกว่า 2 มม. และต่ำ น้อยกว่า 1/5 ของเส้นผ่านศูนย์กลาง
- ขอบเขตค่อนข้างชัดเจน
- โดยปกติเป็นแบบคงที่ (ไม่ขยายขนาด)
เม็ดสีส้ม (การสะสมของลิโปฟัสซิน) เป็นปัจจัยทำนายสำคัญของการเปลี่ยนเป็นมะเร็ง เป็นการสะสมของเม็ดสีแห่งวัยที่สร้างโดย RPE (เยื่อบุผิวเม็ดสีจอประสาทตา) ยืนยันได้จากการเรืองแสงสูงในการตรวจ autofluorescence ของจอตา
การมีของเหลวใต้จอประสาทตา เป็นอาการแสดงที่ต้องระวัง บ่งบอกถึงการแตกของสิ่งกีดขวาง RPE หากพบของเหลวใต้จอประสาทตา จำเป็นต้องตรวจสอบอย่างละเอียดโดยคำนึงถึงการเปลี่ยนเป็นมะเร็ง
การประเมินความเสี่ยงของการเปลี่ยนเป็นมะเร็งด้วย TFSOM-UHHD
หัวข้อที่มีชื่อว่า “การประเมินความเสี่ยงของการเปลี่ยนเป็นมะเร็งด้วย TFSOM-UHHD”เพื่อแยกความแตกต่างระหว่างปานคอรอยด์และมะเร็งเมลาโนมาคอรอยด์ ใช้เกณฑ์ TFSOM-UHHD ซึ่งประเมินปัจจัยเสี่ยง 8 ข้อดังต่อไปนี้
| รายการ | เกณฑ์ | ความสำคัญ |
|---|---|---|
| Thickness (ความหนา) | มากกว่า 2 มม. | ปริมาตรเนื้องอกเพิ่มขึ้น |
| Fluid (ของเหลว) | มีของเหลวใต้จอประสาทตา | การแตกของสิ่งกีดขวาง RPE |
| Symptoms (อาการ) | เห็นแสงวาบและจุดลอย | ตัวบ่งชี้การทำงานของเนื้องอก |
| Orange pigment (เม็ดสีส้ม) | การสะสมของลิโปฟัสซิน | กิจกรรมเมแทบอลิซึมของเนื้องอก |
| Margin (ขอบ) | ภายใน 3 มม. จากจานประสาทตา | ความเสี่ยงของการแทรกซึมเข้าจานประสาทตา |
| Ultrasound Hollow (คลื่นเสียงสะท้อนต่ำจากอัลตราซาวนด์) | คลื่นเสียงสะท้อนภายในต่ำ | ความหนาแน่นของหลอดเลือดในเนื้องอก |
| Halo absent (ไม่มีรัศมี) | ไม่มีรัศมี (วงแสง) | ไม่มีตัวบ่งชี้ของเนื้องอกชนิดไม่ร้าย |
| Drusen absent (ไม่มีดรูเซน) | ไม่มีดรูเซน | ไม่มีการเปลี่ยนแปลงเรื้อรัง |
ความสัมพันธ์ระหว่างจำนวนปัจจัยเสี่ยงและความน่าจะเป็นของการเติบโตภายใน 5 ปีแสดงไว้ด้านล่าง
| จำนวนปัจจัยเสี่ยง | ความน่าจะเป็นของการเติบโตใน 5 ปี |
|---|---|
| 0 | ประมาณ 3% |
| 1 | ประมาณ 38% |
| 2 หรือมากกว่า | มากกว่า 50% |
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”กลไกการเกิด
หัวข้อที่มีชื่อว่า “กลไกการเกิด”ปานคอรอยด์เป็นรอยโรคที่เกิดจากการเจริญเติบโตแบบไม่ร้ายแรงของเมลาโนไซต์ในคอรอยด์ โดยไม่ทราบสาเหตุที่แน่ชัด มักเกิดขึ้นแบบประปราย
ปัจจัยเสี่ยงต่อการเปลี่ยนเป็นมะเร็ง
หัวข้อที่มีชื่อว่า “ปัจจัยเสี่ยงต่อการเปลี่ยนเป็นมะเร็ง”ปัจจัยทางระบบและทางคลินิกต่อไปนี้เชื่อว่าเพิ่มความเสี่ยงต่อการเปลี่ยนเป็นมะเร็ง
- ม่านตาสีอ่อนและผิวขาว (ชาวผิวขาว/สแกนดิเนเวีย)
- ภาวะเม็ดสีเมลาโนไซต์ในตาแต่กำเนิด (โรคตาที่เกี่ยวข้องกับปานโอตะ)
- ประวัติครอบครัวเป็นมะเร็งเมลาโนมาของยูเวีย
- กลุ่มอาการโน้มเอียงต่อเนื้องอก BAP1 (การกลายพันธุ์ในเซลล์สืบพันธุ์ของโปรตีนที่เกี่ยวข้องกับ BRCA1)
แต่ละปัจจัยของ TFSOM-UHHD สะท้อนถึงความเสี่ยงเฉพาะที่ของการเปลี่ยนเป็นมะเร็ง
- เม็ดสีส้ม (ลิโปฟัสซิน): การสะสมของเม็ดสีชราจาก RPE เป็นตัวบ่งชี้กิจกรรมของเนื้องอก
- ของเหลวใต้จอประสาทตา: บ่งชี้ถึงการแตกของสิ่งกีดขวาง RPE จากเนื้องอก
- ความหนา ≥2 มม.: สะท้อนถึงปริมาตรเนื้องอกที่เพิ่มขึ้น
- การสัมผัสกับจานประสาทตา: เพิ่มความเสี่ยงของการบุกรุกเส้นประสาทตา
- การสะท้อนภายในต่ำในอัลตราซาวนด์: บ่งชี้ว่ามีหลอดเลือดภายในเนื้องอก
ความผิดปกติทางพันธุกรรมและการเปลี่ยนแปลงเป็นมะเร็ง
หัวข้อที่มีชื่อว่า “ความผิดปกติทางพันธุกรรมและการเปลี่ยนแปลงเป็นมะเร็ง”การเปลี่ยนแปลงเป็นมะเร็งไปเป็นมะเร็งผิวหนังชนิดเมลาโนมาของคอรอยด์เกี่ยวข้องกับการสะสมของความผิดปกติทางพันธุกรรม ความผิดปกติหลักที่เกี่ยวข้อง ได้แก่ monosomy 3 (โครโมโซมคู่ที่ 3 เหลือเพียงแท่งเดียว) และการกลายพันธุ์ของ BAP1 การกลายพันธุ์เหล่านี้ตรวจพบได้บ่อยในมะเร็งผิวหนังชนิดเมลาโนมาของคอรอยด์ แต่โดยปกติจะไม่พบในปานชนิดไม่ร้ายแรง
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”การตรวจอวัยวะรับภาพและการถ่ายภาพอวัยวะรับภาพ
หัวข้อที่มีชื่อว่า “การตรวจอวัยวะรับภาพและการถ่ายภาพอวัยวะรับภาพ”การตรวจอวัยวะรับภาพ (จักษุแพทย์, การถ่ายภาพอวัยวะรับภาพมุมกว้าง) เป็นพื้นฐานสำหรับการคัดกรองและการติดตามผล การบันทึกภาพถ่ายอวัยวะรับภาพอย่างต่อเนื่องเป็นสิ่งจำเป็นในการพิจารณาการเติบโตของเนื้องอก และการถ่ายภาพมุมกว้าง (เช่น Optos) ก็มีประโยชน์เช่นกัน
เครื่องตรวจชั้นตาด้วยแสง (OCT)
หัวข้อที่มีชื่อว่า “เครื่องตรวจชั้นตาด้วยแสง (OCT)”OCT มีความโดดเด่นในการมองเห็นของเหลวใต้จอประสาทตาและการเปลี่ยนแปลงของ RPE ด้วย EDI-OCT (OCT ภาพลึก) สามารถประเมินโครงสร้างของคอรอยด์ได้ และพบผลการตรวจดังต่อไปนี้
- การเกิดเงาของคอรอยด์เชิงแสง
- การมีหรือไม่มีของเหลวใต้จอประสาทตา
- การเปลี่ยนแปลงของ RPE (ฝ่อ, นูน)
- วัตถุสะท้อนแสงสูงใต้จอประสาทตา (SRHM)
การเรืองแสงเองของอวัยวะรับภาพ
หัวข้อที่มีชื่อว่า “การเรืองแสงเองของอวัยวะรับภาพ”เม็ดสีส้ม (ลิโปฟัสซิน) แสดงเป็นแสงเรืองสูงที่สว่างกว่าดรูเซน มีประโยชน์ในการประเมินการสะสมของลิโปฟัสซิน และช่วยในการพิจารณาความเสี่ยงของการเปลี่ยนแปลงเป็นมะเร็ง
การตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA)
หัวข้อที่มีชื่อว่า “การตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA)”ในการตรวจ FA (การตรวจหลอดเลือดด้วยฟลูออเรสซีน) จะสังเกตเห็นรูปแบบการเรืองแสงมากเกินไป การเรืองแสงที่ถูกบล็อกโดยเม็ดสีผสมกับการเรืองแสงมากเกินไปจากการสะสมของลิโปฟัสซิน
การตรวจอัลตราซาวนด์ (B-mode และ Color Doppler)
หัวข้อที่มีชื่อว่า “การตรวจอัลตราซาวนด์ (B-mode และ Color Doppler)”อัลตราซาวนด์ B-mode ใช้ในการวัดความสูงของเนื้องอกและประเมินรูปแบบเสียงสะท้อนภายใน อัลตราซาวนด์ Color Doppler สามารถยืนยันการมีหรือไม่มีของเลือดไหลแบบเป็นจังหวะที่ฐานเนื้องอก ในปานคอรอยด์ มักพบ Color Doppler เป็นลบ (ไม่มีเลือดไหลในเนื้องอก) ในขณะที่เมลาโนมามักเป็นบวก ผลการตรวจนี้เป็นจุดสำคัญในการแยกความแตกต่างระหว่างปานและเมลาโนมา
การวินิจฉัยแยกโรคเนื้องอกคอรอยด์ (3 โรคหลัก)
หัวข้อที่มีชื่อว่า “การวินิจฉัยแยกโรคเนื้องอกคอรอยด์ (3 โรคหลัก)”ด้านล่างนี้คือลักษณะของโรคหลักในการวินิจฉัยแยกโรคเนื้องอกคอรอยด์
| เมลาโนมาร้าย | ฮีแมงจิโอมา | เนื้องอกแพร่กระจาย | |
|---|---|---|---|
| สี | ดำ เทา น้ำตาล | ส้มแดง | เหลืองขาว |
| รูปร่าง | สูง | รูปกระสวย | แบบแผ่น |
| จอประสาทตาลอก | ไม่มีถึงปานกลาง | ไม่มีถึงเล็กน้อย | ชัดเจน |
| การเจริญเติบโต | ค่อนข้างช้า | ไม่มี | เร็ว |
โรคที่ต้องวินิจฉัยแยกโรคอื่นๆ ได้แก่ ภาวะเยื่อบุผิวรงควัตถุจอประสาทตาโตแต่กำเนิด (CHRPE), เลือดออกในคอรอยด์, และเมลาโนไซโตมา
แตกต่างกันอย่างมากตามจำนวนปัจจัยเสี่ยง จาก 8 รายการของ TFSOM-UHHD หากไม่มีปัจจัยเสี่ยง ความน่าจะเป็นของการเติบโตภายใน 5 ปีประมาณ 3% แต่หากมีปัจจัยเสี่ยง 1 รายการจะเพิ่มขึ้นเป็นประมาณ 38% และหากมี 2 รายการขึ้นไปจะเกิน 50% การติดตามผลเป็นระยะด้วยอัลตราซาวนด์และการถ่ายภาพจอประสาทตาเป็นสิ่งสำคัญ และหากพบว่ามีการขยายตัว ให้เปลี่ยนไปใช้แผนการรักษามะเร็งผิวหนังชนิดร้ายของคอรอยด์โดยเร็ว
5. วิธีการรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. วิธีการรักษามาตรฐาน”พื้นฐานของการรักษาปานคอรอยด์คือการสังเกตอาการ ปัจจุบันไม่มีการรักษาด้วยยาหรือการผ่าตัดสำหรับปานนั้นเอง และติดตามการขยายตัวของรอยโรคด้วยการตรวจจอประสาทตาเป็นระยะ
รอยโรคความเสี่ยงต่ำ (ไม่มีปัจจัยเสี่ยง, ปานขนาดเล็ก)
หัวข้อที่มีชื่อว่า “รอยโรคความเสี่ยงต่ำ (ไม่มีปัจจัยเสี่ยง, ปานขนาดเล็ก)”ปานขนาดเล็กที่ไม่มีปัจจัยเสี่ยง TFSOM-UHHD จะได้รับการจัดการเป็นความเสี่ยงต่ำ
- ระยะเวลาการสังเกต: ตรวจอวัยวะตาเป็นประจำทุก 12–24 เดือน
- บันทึกว่ามีการขยายขนาดหรือไม่ด้วยการถ่ายภาพอวัยวะตาและอัลตราซาวนด์ B-mode
- หากไม่พบความผิดปกติ ให้ติดตามผลต่อไปด้วยความถี่เดิม
รอยโรคความเสี่ยงปานกลางถึงสูง (มีปัจจัยเสี่ยง)
หัวข้อที่มีชื่อว่า “รอยโรคความเสี่ยงปานกลางถึงสูง (มีปัจจัยเสี่ยง)”หากพบปัจจัยเสี่ยง TFSOM-UHHD อย่างน้อยหนึ่งข้อ ให้สังเกตอย่างสม่ำเสมอและระมัดระวัง
- ตรวจซ้ำหลัง 3 เดือน นับจากการตรวจครั้งแรก (เพื่อตรวจสอบการเจริญเติบโต)
- หลังจากนั้น ทุก 6 เดือน ให้ถ่ายภาพอวัยวะตาและอัลตราซาวนด์ต่อไปตลอดชีวิต
- เนื้องอกขนาดเล็กที่มีปัจจัยเสี่ยง 3 ข้อขึ้นไป ควรพิจารณาเริ่มการรักษาทันทีโดยไม่ต้องรอการบันทึกการเจริญเติบโต
เมื่อยืนยันว่ามีการเจริญเติบโต
หัวข้อที่มีชื่อว่า “เมื่อยืนยันว่ามีการเจริญเติบโต”หากยืนยันการเจริญเติบโตของเนื้องอกระหว่างการติดตามผล ให้เปลี่ยนกลยุทธ์การรักษาเป็นมะเร็งผิวหนังชนิดร้ายของคอรอยด์ ทางเลือกการรักษาที่เฉพาะเจาะจงจะพิจารณาตามขนาดเนื้องอกและการทำงานของการมองเห็น และอาจใช้การฉายรังสี (การฝังแร่แบบแผ่น, การฉายโปรตอน) หรือการตัดลูกตาออก (ดูรายละเอียดในบทความเกี่ยวกับมะเร็งผิวหนังคอรอยด์และซิลิอารีบอดี)
ช่วงเวลาในการติดตามผลแตกต่างกันไปตามความเสี่ยง ในรอยโรคความเสี่ยงต่ำที่ไม่มีปัจจัยเสี่ยง แนะนำให้ตรวจทุก 12–24 เดือน ส่วนรอยโรคความเสี่ยงปานกลางถึงสูงที่มีปัจจัยเสี่ยง ควรตรวจซ้ำหลังจาก 3 เดือนแรก จากนั้นตรวจอวัยวะและอัลตราซาวนด์ทุก 6 เดือนตลอดชีวิต สิ่งสำคัญที่สุดคือการติดตามผลอย่างสม่ำเสมอ
6. พยาธิสรีรวิทยาและกลไกการเกิดโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโดยละเอียด”กลไกการเจริญเติบโตแบบไม่ร้าย
หัวข้อที่มีชื่อว่า “กลไกการเจริญเติบโตแบบไม่ร้าย”เนวัสคอรอยด์เป็นรอยโรคที่เกิดจากการเจริญเติบโตแบบไม่ร้ายเฉพาะที่ของเมลาโนไซต์ในคอรอยด์ เมลาโนไซต์คอรอยด์ปกติมีต้นกำเนิดจากเซลล์ประสาทคริสต้าและมีความสามารถในการสร้างเม็ดสี ในระยะการเจริญเติบโตแบบไม่ร้าย รูปร่างของเซลล์ยังคงอยู่ ไม่มีการเจริญเติบโตแบบแทรกซึมหรือแพร่กระจาย
กลไกระดับโมเลกุลของการเปลี่ยนเป็นมะเร็ง
หัวข้อที่มีชื่อว่า “กลไกระดับโมเลกุลของการเปลี่ยนเป็นมะเร็ง”การเปลี่ยนจากเนวัสคอรอยด์เป็นเมลาโนมาจำเป็นต้องมีการสะสมของความผิดปกติทางพันธุกรรมหลายอย่าง
- การกลายพันธุ์ GNAQ/GNA11: การกลายพันธุ์เริ่มต้นที่พบในประมาณ 90% ของเมลาโนมาคอรอยด์ ทำให้เกิดการกระตุ้นโปรตีนจับ GTP อย่างต่อเนื่อง ส่งผลให้เกิดการกระตุ้นวิถีสัญญาณหลายวิถีอย่างต่อเนื่อง เช่น วิถี MAPK
- Monosomy 3 (การขาดโครโมโซมคู่ที่ 3): การกลายพันธุ์ทุติยภูมิที่สัมพันธ์อย่างมากกับความเสี่ยงในการแพร่กระจาย
- การกลายพันธุ์ BAP1: สัมพันธ์กับความเสี่ยงในการแพร่กระจายสูงสุด เป็นที่รู้จักในฐานะยีนก่อโรคของกลุ่มอาการ BAP1 tumor predisposition syndrome
- การกลายพันธุ์ SF3B1: ความเสี่ยงในการแพร่กระจายปานกลาง มีลักษณะเฉพาะคือการแพร่กระจายที่เกิดขึ้นช้า
- การกลายพันธุ์ EIF1AX: ความเสี่ยงในการแพร่กระจายต่ำที่สุด
ในระยะเนวัส มักไม่พบการกลายพันธุ์ร้ายเหล่านี้ เชื่อว่าการสะสมของความผิดปกติทางพันธุกรรมทำให้เกิดการเปลี่ยนแปลงอย่างต่อเนื่องจากไม่ร้ายเป็นร้าย
ความสำคัญทางชีวภาพของปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “ความสำคัญทางชีวภาพของปัจจัยเสี่ยง”แต่ละข้อของ TFSOM-UHHD สะท้อนถึงสภาวะทางพยาธิวิทยาต่อไปนี้
เม็ดสีส้ม (lipofuscin): เม็ดสีแห่งวัยที่ผลิตโดย RPE สะท้อนถึงกิจกรรมเมแทบอลิซึมของเนื้องอกและปฏิสัมพันธ์ระหว่างเนื้องอกกับ RPE ยิ่งเนื้องอกมีกิจกรรมสูง การสะสมก็จะมากขึ้น
ของเหลวใต้จอประสาทตา: บ่งชี้ถึงการทำลายสิ่งกีดขวาง RPE จากเนื้องอก เมื่อเนื้องอกเติบโตและทำงาน ฟังก์ชันปั๊ม RPE จะลดลง ทำให้ของเหลวสะสมใต้จอประสาทตา
การสะท้อนภายในต่ำในอัลตราซาวนด์: บ่งชี้ถึงความหนาแน่นของหลอดเลือดภายในเนื้องอกสูง ในมะเร็งเมลาโนมาคอรอยด์ หลอดเลือดภายในเนื้องอกมักมีมากและแสดงการสะท้อนภายในต่ำ ในปานเนื้อดี รูปแบบเสียงสะท้อนภายในมักสม่ำเสมอและสะท้อนสูง
Doppler สีบวก (การไหลแบบเป็นจังหวะ): บ่งชี้ว่ามีเลือดไปเลี้ยงเฉพาะภายในเนื้องอก ปานเนื้อมักให้ผล Doppler สีลบ ซึ่งเป็นจุดแยกความแตกต่างที่สำคัญจากมะเร็งเมลาโนมา
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”การตรวจสอบความแม่นยำของเกณฑ์ TFSOM-UHHD
หัวข้อที่มีชื่อว่า “การตรวจสอบความแม่นยำของเกณฑ์ TFSOM-UHHD”การศึกษาตรวจสอบความไวและความจำเพาะของเกณฑ์ TFSOM-UHHD ยังคงดำเนินต่อไป และคาดว่าจะปรับปรุงความแม่นยำในการใช้ทางคลินิก ในอนาคต อาจสามารถแบ่งชั้นความเสี่ยงที่แม่นยำยิ่งขึ้นโดยรวมแบบจำลองการคำนวณความเสี่ยง 5 ปี
การประยุกต์ใช้ OCT Angiography
หัวข้อที่มีชื่อว่า “การประยุกต์ใช้ OCT Angiography”กำลังศึกษาการถ่ายภาพหลอดเลือดภายในเนื้องอกแบบไม่รุกรานโดยใช้ OCT angiography (OCTA) การรวมกับ Doppler สีอัลตราซาวนด์คาดว่าจะช่วยเพิ่มความแม่นยำในการแยกความแตกต่างระหว่างปานเนื้อและมะเร็งเมลาโนมา
การประเมินปริมาณเม็ดสีส้ม
หัวข้อที่มีชื่อว่า “การประเมินปริมาณเม็ดสีส้ม”กำลังพัฒนาวิธีการประเมินปริมาณ lipofuscin (เม็ดสีส้ม) โดยใช้การเรืองแสงอัตโนมัติของจอตา เป้าหมายคือการปรับปรุงความแม่นยำในการทำนายความเสี่ยงผ่านการวัดปริมาณเม็ดสี
การแบ่งชั้นความเสี่ยงโดยใช้ตัวบ่งชี้ทางชีวภาพระดับโมเลกุล
หัวข้อที่มีชื่อว่า “การแบ่งชั้นความเสี่ยงโดยใช้ตัวบ่งชี้ทางชีวภาพระดับโมเลกุล”กำลังศึกษาการประเมินจีโนมแบบไม่รุกรานโดยใช้การตรวจชิ้นเนื้อของเหลว (เช่น DNA เนื้องอกที่ไหลเวียนในเลือด) ในอนาคต อาจสามารถรวมกับผลการตรวจจอตาเพื่อตรวจหาการเปลี่ยนแปลงเป็นมะเร็งในระยะเริ่มต้น
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”- Finger PT. Laser treatment for choroidal melanoma. Surv Ophthalmol. 2023;68(2):211-224.
- Qureshi MB, Lentz PC, Xu TT, White LJ, Olsen TW, Pulido JS, et al. Choroidal Nevus Features Associated with Subspecialty Referral. Ophthalmol Retina. 2023;7(12):1097-1108. PMID: 37517800.
- Chien JL, Sioufi K, Surakiatchanukul T, Shields JA, Shields CL. Choroidal nevus: a review of prevalence, features, genetics, risks, and outcomes. Curr Opin Ophthalmol. 2017;28(3):228-237. PMID: 28141766.
