
خال مشیمیه
1. خال کوروئید چیست؟
Section titled “1. خال کوروئید چیست؟”خال کوروئید یک ضایعه رنگدانهای ناشی از تکثیر خوشخیم ملانوسیتهای کوروئید است. در معاینه فوندوس به صورت یک ضایعه زیرشبکیهای گرد و خاکستری-سیاه دیده میشود و معمولاً سیر ثابت (غیررشدی) دارد.
شیوع آن در غربیها حدود ۵٪ و در ژاپنیها حدود ۰.۳٪ است و بیشتر در قطب خلفی توزیع میشود. همچنین ممکن است در ناحیه استوا و نزدیک اورا سراتا در محیطترین قسمت دیده شود. در بسیاری از موارد، به طور اتفاقی در معاینات منظم چشم بزرگسالان یا ارزیابی سایر بیماریها کشف میشود.
فراوانی تبدیل بدخیم در گزارشهای غربی ۰.۵ تا ۳٪ در ۱۰ سال ذکر شده است. در ژاپنیها نادرتر در نظر گرفته میشود، اما در صورت تبدیل بدخیم، به عنوان ملانوم بدخیم کوروئید (ملانوم کوروئید) درمان میشود. حدود ۱۰٪ از ملانومهای کوروئید از خالهای شناخته شده ایجاد میشوند.
2. علائم اصلی و یافتههای بالینی
Section titled “2. علائم اصلی و یافتههای بالینی”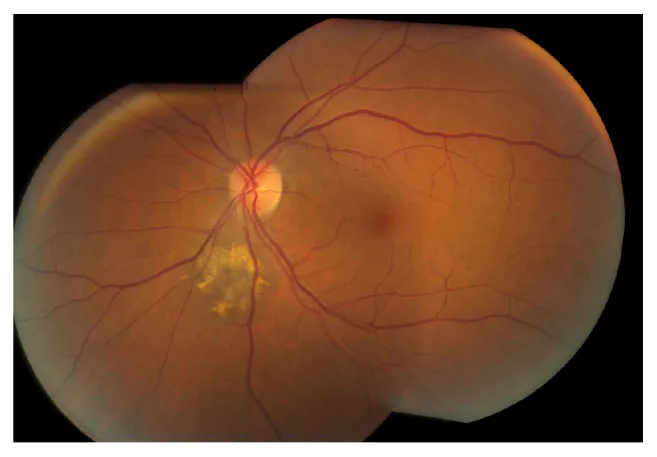
علائم ذهنی
Section titled “علائم ذهنی”اکثر خالهای کوروئید بدون علامت هستند و در حالت بدون علامت کشف میشوند. اگر ضایعه به ناحیه ماکولا یا نزدیک دیسک بینایی گسترش یابد یا با مایع زیرشبکیهای همراه باشد، ممکن است علائم زیر ظاهر شوند.
- کاهش بینایی و دیس مورفوپسی: در صورت درگیری ماکولا
- فتوپسی: به دلیل تحریک مکانیکی شبکیه
- مگسپران (فلوتر): به ندرت در اثر تأثیر بر زجاجیه ایجاد میشود
یافتههای بالینی
Section titled “یافتههای بالینی”یافتههای معمول خال مشیمیه به شرح زیر است:
- برجستگی زیرشبکیهای گرد یا بیضی شکل به رنگ خاکستری-سیاه
- قطر معمولاً کمتر از ۳ قطر دیسک بینایی (DD)
- ارتفاع (ضخامت) کمتر از ۲ میلیمتر و کمارتفاع، کمتر از یکپنجم قطر
- مرزها نسبتاً واضح
- معمولاً سیر ایستا (غیرافزاینده)
رنگدانه نارنجی (رسوب لیپوفوسین) یک پیشبینیکننده مهم برای تبدیل بدخیم است. این رسوب رنگدانه پیری است که توسط RPE (اپیتلیوم رنگدانهای شبکیه) تولید میشود و در فلورسانس خودبهخودی فوندوس به صورت هیپرفلورسنت دیده میشود.
وجود مایع زیرشبکیهای یک یافته هشداردهنده است و نشاندهنده اختلال در سد RPE میباشد. در صورت وجود مایع زیرشبکیهای، بررسی دقیق با در نظر گرفتن تبدیل بدخیم ضروری است.
ارزیابی خطر تبدیل بدخیم با TFSOM-UHHD
Section titled “ارزیابی خطر تبدیل بدخیم با TFSOM-UHHD”برای تمایز خال مشیمیه از ملانوم مشیمیه، از معیار TFSOM-UHHD استفاده میشود که ۸ عامل خطر را ارزیابی میکند.
| عامل | معیار | اهمیت |
|---|---|---|
| ضخامت (Thickness) | بیشتر از 2 میلیمتر | افزایش حجم تومور |
| مایع (Fluid) | وجود مایع زیر شبکیه | شکست سد RPE |
| علائم (Symptoms) | فوتوپسی و مگسپران | شاخص فعالیت تومور |
| رنگدانه نارنجی (Orange pigment) | رسوب لیپوفوسین | فعالیت متابولیک تومور |
| حاشیه (Margin) | در فاصله 3 میلیمتری از دیسک بینایی | خطر نفوذ به دیسک بینایی |
| Ultrasound Hollow (هیپواکوییک) | هیپواکوی داخلی | تراکم عروق تومور |
| Halo absent (عدم وجود هاله) | عدم وجود هاله (حلقه نورانی) | عدم وجود شاخص خوشخیمی |
| Drusen absent (عدم وجود دروزن) | عدم وجود دروزن | عدم وجود تغییرات مزمن |
رابطه بین تعداد عوامل خطر و احتمال رشد در عرض ۵ سال در زیر نشان داده شده است.
| تعداد عوامل خطر | احتمال رشد ۵ ساله |
|---|---|
| ۰ | حدود ۳٪ |
| ۱ | حدود ۳۸٪ |
| 2 یا بیشتر | بیش از 50% |
3. علل و عوامل خطر
Section titled “3. علل و عوامل خطر”مکانیسم ایجاد
Section titled “مکانیسم ایجاد”خال مشیمیه (choroidal nevus) ضایعهای است که در اثر تکثیر خوشخیم ملانوسیتهای مشیمیه ایجاد میشود و علت مشخصی ندارد. اغلب به صورت پراکنده (sporadic) رخ میدهد.
عوامل خطر تبدیل بدخیم
Section titled “عوامل خطر تبدیل بدخیم”عوامل سیستمیک و بالینی زیر خطر تبدیل بدخیم را افزایش میدهند:
- عنبیه روشن و پوست سفید (نژاد سفید/اسکاندیناوی)
- ملانوسیتوز مادرزادی چشمی (بیماری چشمی مرتبط با خال اوتا)
- سابقه خانوادگی ملانوم یووهآ
- سندرم استعداد تومور BAP1 (جهش ژرمینال پروتئین مرتبط با BRCA1)
هر یک از عوامل TFSOM-UHHD نشاندهنده خطر تبدیل بدخیم موضعی است.
- رنگدانه نارنجی (لیپوفوسین): تجمع رنگدانه پیری ناشی از RPE نشاندهنده فعالیت تومور است
- مایع زیرشبکیه: نشاندهنده اختلال سد RPE توسط تومور است
- ضخامت 2 میلیمتر یا بیشتر: نشاندهنده افزایش حجم تومور است
- تماس پاپیلاری: خطر تهاجم به عصب بینایی را افزایش میدهد
- هیپواکوی داخلی در سونوگرافی: نشاندهنده وجود عروق داخل تومور است
ناهنجاریهای ژنتیکی و تبدیل بدخیم
Section titled “ناهنجاریهای ژنتیکی و تبدیل بدخیم”تبدیل بدخیم به ملانوم مشیمیه با تجمع ناهنجاریهای ژنتیکی مرتبط است. ناهنجاریهای اصلی مرتبط شامل مونوزومی ۳ (تککروموزومی کروموزوم ۳) و جهش BAP1 شناخته شدهاند. این جهشها در ملانوم مشیمیه با فراوانی بالا یافت میشوند، اما در خالهای خوشخیم معمولاً دیده نمیشوند.
۴. تشخیص و روشهای آزمایش
Section titled “۴. تشخیص و روشهای آزمایش”معاینه فوندوس و عکسبرداری از فوندوس
Section titled “معاینه فوندوس و عکسبرداری از فوندوس”معاینه فوندوس (افتالموسکوپی، عکسبرداری واید فیلد) اساس غربالگری و پیگیری است. ثبت متوالی عکسهای فوندوس برای تعیین رشد تومور ضروری است و عکسبرداری واید فیلد (مانند Optos) نیز مفید است.
توموگرافی انسجام نوری (OCT)
Section titled “توموگرافی انسجام نوری (OCT)”OCT در تجسم مایع زیرشبکیه و تغییرات RPE برتری دارد. EDI-OCT (OCT با عمق افزایشیافته) امکان ارزیابی ساختار مشیمیه را فراهم میکند و یافتههای زیر مشاهده میشوند:
- سایهاندازی نوری مشیمیه
- وجود یا عدم وجود مایع زیرشبکیه
- تغییرات RPE (آتروفی، برجستگی)
- ماده با بازتاب بالا زیرشبکیه (SRHM)
خودفلورسانس فوندوس
Section titled “خودفلورسانس فوندوس”پیگمان نارنجی (لیپوفوشین) به صورت فلورسانس روشنتر از دروزن ظاهر میشود. این روش برای ارزیابی رسوب لیپوفوشین مفید است و به تعیین خطر تبدیل بدخیم کمک میکند.
آنژیوگرافی فلورسین (FA)
Section titled “آنژیوگرافی فلورسین (FA)”در FA (آنژیوگرافی فلورسین) الگوی هایپرفلورسنت مشاهده میشود. فلورسانس مسدود شده توسط رنگدانه و هایپرفلورسانس ناشی از رسوب لیپوفوسین با هم مخلوط میشوند.
سونوگرافی (B-mode و داپلر رنگی)
Section titled “سونوگرافی (B-mode و داپلر رنگی)”سونوگرافی B-mode برای اندازهگیری ارتفاع تومور و ارزیابی الگوی اکو داخلی استفاده میشود. سونوگرافی داپلر رنگی وجود یا عدم وجود جریان خون ضرباندار در پایه تومور را تأیید میکند. در خال مشیمیه، داپلر رنگی اغلب منفی (بدون جریان تومور) است، در حالی که در ملانوم اغلب مثبت است. این یافته یک نکته افتراقی مهم بین خال و ملانوم است.
تشخیص افتراقی تومورهای مشیمیه (سه بیماری اصلی)
Section titled “تشخیص افتراقی تومورهای مشیمیه (سه بیماری اصلی)”ویژگیهای تومورهای مشیمیه در تشخیص افتراقی با بیماریهای اصلی در زیر آورده شده است.
| ملانوم بدخیم | همانژیوم | تومور متاستاتیک | |
|---|---|---|---|
| رنگ | سیاه، خاکستری، قهوهای | نارنجی-قرمز | زرد-سفید |
| شکل | بلند | دوکی شکل | صفحهای |
| جداشدگی شبکیه | بدون تا متوسط | بدون تا خفیف | قابل توجه |
| رشد | نسبتاً آهسته | بدون | سریع |
سایر تشخیصهای افتراقی شامل هیپرتروفی مادرزادی اپیتلیوم رنگدانهدار شبکیه (CHRPE)، خونریزی مشیمیه، و ملانوسیتوما میباشد.
با توجه به تعداد عوامل خطر بسیار متفاوت است. از 8 مورد TFSOM-UHHD، اگر هیچ عامل خطری وجود نداشته باشد، احتمال رشد در عرض 5 سال حدود 3٪ است. اما با یک عامل خطر حدود 38٪ و با دو یا بیشتر به بیش از 50٪ افزایش مییابد. پیگیری منظم با سونوگرافی و عکسبرداری از فوندوس مهم است و در صورت مشاهده افزایش اندازه، سریعاً به برنامه درمانی ملانوم بدخیم مشیمیه تغییر مییابد.
5. روشهای درمانی استاندارد
Section titled “5. روشهای درمانی استاندارد”اساس درمان خال مشیمیه، پیگیری است. در حال حاضر هیچ درمان دارویی یا جراحی برای خود خال وجود ندارد و با معاینات منظم فوندوس، افزایش اندازه ضایعه پایش میشود.
ضایعات کمخطر (بدون عامل خطر / خال کوچک)
Section titled “ضایعات کمخطر (بدون عامل خطر / خال کوچک)”خالهای کوچک که هیچ یک از عوامل خطر TFSOM-UHHD را ندارند، به عنوان کمخطر مدیریت میشوند.
- فاصله معاینه: معاینه منظم چشم هر ۱۲ تا ۲۴ ماه
- ثبت افزایش اندازه با عکسبرداری از فوندوس و سونوگرافی B-mode
- در صورت عدم وجود یافته غیرطبیعی، پیگیری با همان فاصله ادامه مییابد
ضایعات با خطر متوسط تا بالا (دارای عوامل خطر)
Section titled “ضایعات با خطر متوسط تا بالا (دارای عوامل خطر)”در صورت وجود یک یا چند عامل خطر TFSOM-UHHD، پیگیری منظم با دقت انجام میشود.
- معاینه مجدد ۳ ماه پس از اولین معاینه (بررسی رشد)
- سپس هر ۶ ماه عکسبرداری فوندوس و سونوگرافی تا پایان عمر ادامه مییابد
- تومورهای کوچک با سه یا بیشتر عامل خطر باید بدون انتظار برای ثبت رشد، سریعاً درمان را در نظر گرفت
در صورت تأیید رشد
Section titled “در صورت تأیید رشد”اگر در طول پیگیری رشد تومور تأیید شود، استراتژی درمان به ملانوم بدخیم کوروئید تغییر میکند. گزینههای درمانی خاص بر اساس اندازه تومور و عملکرد بینایی تعیین میشود و شامل پرتودرمانی (براکیتراپی با پلاک، پروتونتراپی) یا انوکلئاسیون است (برای جزئیات به مقاله ملانوم کوروئید و جسم مژگانی مراجعه کنید).
فاصله معاینه بر اساس ریسک متفاوت است. در ضایعات کمخطر بدون فاکتورهای خطر، معاینه هر ۱۲ تا ۲۴ ماه یک بار توصیه میشود. در مقابل، در ضایعات با خطر متوسط تا بالا که فاکتورهای خطر دارند، معاینه مجدد پس از ۳ ماه اول و سپس معاینات فوندوسکوپی و سونوگرافی هر ۶ ماه یک بار در طول عمر ادامه مییابد. ادامه پیگیری منظم مهمترین اقدام است.
۶. پاتوفیزیولوژی و مکانیسم دقیق بروز
Section titled “۶. پاتوفیزیولوژی و مکانیسم دقیق بروز”مکانیسم تکثیر خوشخیم
Section titled “مکانیسم تکثیر خوشخیم”خال مشیمیه ضایعهای است که در اثر تکثیر موضعی خوشخیم ملانوسیتهای مشیمیه ایجاد میشود. ملانوسیتهای طبیعی مشیمیه از سلولهای تاج عصبی (neural crest cell) منشأ گرفته و توانایی تولید رنگدانه دارند. در مرحله تکثیر خوشخیم، شکل سلولها حفظ شده و تکثیر تهاجمی یا متاستاز رخ نمیدهد.
مکانیسم مولکولی تبدیل بدخیم
Section titled “مکانیسم مولکولی تبدیل بدخیم”برای تبدیل بدخیم خال مشیمیه به ملانوم، تجمع چندین ناهنجاری ژنتیکی لازم است.
- جهش GNAQ/GNA11: جهش آغازین که در حدود ۹۰٪ ملانومهای مشیمیه یافت میشود. این جهش منجر به فعالسازی دائمی اتصال GTP و فعالسازی پایدار چندین مسیر سیگنالینگ مانند مسیر MAPK میشود.
- مونوزومی ۳ (تککروموزومی کروموزوم ۳): جهش ثانویه که به شدت با خطر متاستاز مرتبط است.
- جهش BAP1: مرتبط با بالاترین خطر متاستاز. همچنین به عنوان ژن عامل سندرم مستعدکننده تومور BAP1 شناخته میشود.
- جهش SF3B1: خطر متاستاز متوسط. مشخصه آن متاستاز دیررس است.
- جهش EIF1AX: کمترین خطر متاستاز.
در مرحله خال، این جهشهای بدخیم معمولاً یافت نمیشوند. تصور میشود که تجمع ناهنجاریهای ژنتیکی منجر به تغییر تدریجی از خوشخیم به بدخیم میشود.
اهمیت بیولوژیکی فاکتورهای خطر
Section titled “اهمیت بیولوژیکی فاکتورهای خطر”هر یک از موارد TFSOM-UHHD منعکسکننده پاتولوژی زیر است.
رنگدانه نارنجی (لیپوفوسین): رنگدانه پیری تولید شده توسط RPE. این ماده منعکسکننده فعالیت متابولیک تومور و تعامل بین تومور و RPE است و با افزایش فعالیت تومور، تجمع آن بیشتر میشود.
مایع زیر شبکیه: یافتهای که نشاندهنده اختلال سد اپیتلیوم رنگدانهای شبکیه (RPE) توسط تومور است. هنگامی که تومور رشد کرده و فعال میشود، عملکرد پمپ RPE کاهش یافته و مایع در زیر شبکیه جمع میشود.
اکوژنیسیته داخلی کم در سونوگرافی: نشاندهنده تراکم بالای عروق داخل تومور است. در ملانوم مشیمیه، عروق داخل تومور فراوان بوده و اغلب اکوژنیسیته داخلی کم نشان میدهد. در خالهای خوشخیم، معمولاً الگوی اکو داخلی یکنواخت و با اکوژنیسیته بالا است.
داپلر رنگی مثبت (جریان خون ضرباندار): نشاندهنده وجود منبع خونی مستقل در تومور است. خالها اغلب داپلر رنگی منفی دارند که یک نکته افتراقی مهم از ملانوم است.
7. تحقیقات جدید و چشماندازهای آینده
Section titled “7. تحقیقات جدید و چشماندازهای آینده”اعتبارسنجی دقت معیار TFSOM-UHHD
Section titled “اعتبارسنجی دقت معیار TFSOM-UHHD”مطالعات اعتبارسنجی حساسیت و ویژگی معیار TFSOM-UHHD ادامه دارد و انتظار میرود دقت استفاده بالینی آن بهبود یابد. در آینده، ممکن است با ترکیب مدلهای محاسبه خطر ۵ ساله، طبقهبندی خطر دقیقتری حاصل شود.
کاربرد آنژیوگرافی OCT
Section titled “کاربرد آنژیوگرافی OCT”تصویربرداری غیرتهاجمی عروق داخل تومور با آنژیوگرافی OCT (OCTA) در حال تحقیق است. ترکیب آن با سونوگرافی داپلر رنگی میتواند دقت افتراق خال از ملانوم را بیشتر بهبود بخشد.
ارزیابی کمی رنگدانه نارنجی
Section titled “ارزیابی کمی رنگدانه نارنجی”توسعه روش ارزیابی کمی لیپوفوسین (رنگدانه نارنجی) با استفاده از فلورسانس خودبخودی فوندوس در حال پیشرفت است. هدف، بهبود دقت پیشبینی خطر با کمّیسازی میزان رنگدانه است.
طبقهبندی خطر با نشانگرهای زیستی مولکولی
Section titled “طبقهبندی خطر با نشانگرهای زیستی مولکولی”تحقیقات در مورد ارزیابی ژنومی غیرتهاجمی با استفاده از بیوپسی مایع (مانند DNA تومور در گردش خون) در حال پیشرفت است. در آینده، ترکیب آن با یافتههای فوندوس ممکن است امکان تشخیص زودهنگام تبدیل بدخیم را فراهم کند.
8. منابع
Section titled “8. منابع”- Finger PT. Laser treatment for choroidal melanoma. Surv Ophthalmol. 2023;68(2):211-224.
- Qureshi MB, Lentz PC, Xu TT, White LJ, Olsen TW, Pulido JS, et al. Choroidal Nevus Features Associated with Subspecialty Referral. Ophthalmol Retina. 2023;7(12):1097-1108. PMID: 37517800.
- Chien JL, Sioufi K, Surakiatchanukul T, Shields JA, Shields CL. Choroidal nevus: a review of prevalence, features, genetics, risks, and outcomes. Curr Opin Ophthalmol. 2017;28(3):228-237. PMID: 28141766.
