उत्तेजक प्रकाश
465-490 nm तरंगदैर्ध्य की नीली रोशनी डाली जाती है।
SLO में 488 nm का लेज़र उपयोग किया जाता है।
उत्तेजक फ़िल्टर अनावश्यक तरंगदैर्ध्य को काटता है।

फ्लोरेसिन एंजियोग्राफी (FA) एक जांच विधि है जिसमें फ्लोरेसेंट डाई सोडियम फ्लोरेसिन को अंतःशिरा में देकर, विशेष फिल्टर युक्त फंडस कैमरे से फंडस की तस्वीरें लेकर रेटिना और कोरॉइड के रक्त संचार की गतिशील छवि बनाई जाती है। यह रेटिना संचार गतिकी के मूल्यांकन और रक्त-रेटिना बाधा की स्थिति को समझने में उत्कृष्ट है, और फंडस रोगों के निदान और उपचार निर्णय में व्यापक रूप से उपयोग की जाती है। यह न केवल रेटिना संवहनी रोगों में, बल्कि यूवाइटिस, कोरॉइडल ट्यूमर और ऑप्टिक डिस्क रोगों के विभेदक निदान में भी उपयोगी है।
1961 में, हेरोल्ड आर. नोवोटनी और डेविड एल. अल्विस ने पहली बार FA की मूल विधि की रिपोर्ट की। इसके बाद, 1967 से जॉन डोनाल्ड मैकइंटायर गैस ने विभिन्न फंडस रोगों में व्यवस्थित FA निष्कर्ष प्रकाशित किए, जिससे नैदानिक अनुप्रयोग तेजी से फैल गया।
सोडियम फ्लोरेसिन नीली उत्तेजक रोशनी (तरंगदैर्ध्य 465-490 nm) के संपर्क में आने पर पीली-हरी फ्लोरेसेंस (520-530 nm) उत्सर्जित करता है। स्कैनिंग लेजर ऑप्थाल्मोस्कोप (SLO) में 488 nm के नीले लेजर का उपयोग किया जाता है। सोडियम फ्लोरेसिन 376 Da आणविक भार वाला जल-घुलनशील डाई है; अंतःशिरा प्रशासन के बाद प्रोटीन बंधन दर लगभग 70-80% होती है। शेष लगभग 20-30% मुक्त रूप में फ्लोरेसेंस उत्सर्जित करता है। सामान्य रक्त-रेटिना बाधा बनी रहने पर, मुक्त रूप भी वाहिकाओं से बाहर नहीं निकलता। बाधा टूटने पर डाई वाहिकाओं से बाहर रिसता है और विशिष्ट हाइपरफ्लोरेसेंस के रूप में देखा जाता है।
रक्त-रेटिना बाधा (BRB) दो परतों से बनी होती है: आंतरिक बाधा रेटिना संवहनी एंडोथेलियल कोशिकाओं के टाइट जंक्शनों से, और बाहरी बाधा रेटिना पिगमेंट एपिथेलियम (RPE) कोशिकाओं के टाइट जंक्शनों से। BRB के टूटने पर फ्लोरेसिन रिसाव होता है, जो विभिन्न रेटिना रोगों का निदान संकेतक है।
उत्तेजक प्रकाश
465-490 nm तरंगदैर्ध्य की नीली रोशनी डाली जाती है।
SLO में 488 nm का लेज़र उपयोग किया जाता है।
उत्तेजक फ़िल्टर अनावश्यक तरंगदैर्ध्य को काटता है।
प्रतिदीप्ति उत्सर्जन
520-530 nm उत्सर्जन तरंगदैर्ध्य की पीली-हरी प्रतिदीप्ति उत्सर्जित होती है।
मुक्त रूप (लगभग 20-30%) प्रतिदीप्ति का मुख्य स्रोत है।
प्रोटीन-बद्ध रूप (लगभग 70-80%) प्रतिदीप्ति उत्सर्जित करने में कठिनाई होती है।
बैरियर फ़िल्टर
520 nm से अधिक की प्रतिदीप्ति ही पारित होती है।
उत्तेजक प्रकाश को अवरुद्ध करता है, जिससे प्रतिदीप्ति छवि स्पष्ट होती है।
बाह्य रिसाव अवरोध टूटने का प्रमाण है।
1961 में नोवोटनी और अल्विस ने पहली बार इसकी रिपोर्ट की। 1967 के बाद गैस ने विभिन्न फंडस रोगों में इसके अनुप्रयोग को व्यवस्थित किया, और यह दुनिया भर में फंडस निदान की मानक जांच पद्धति के रूप में फैल गया।
FA का व्यापक रूप से फंडस संवहनी तंत्र के दृश्यीकरण के लिए उपयोग किया जाता है। नीचे मुख्य उपयुक्त रोग दिए गए हैं।
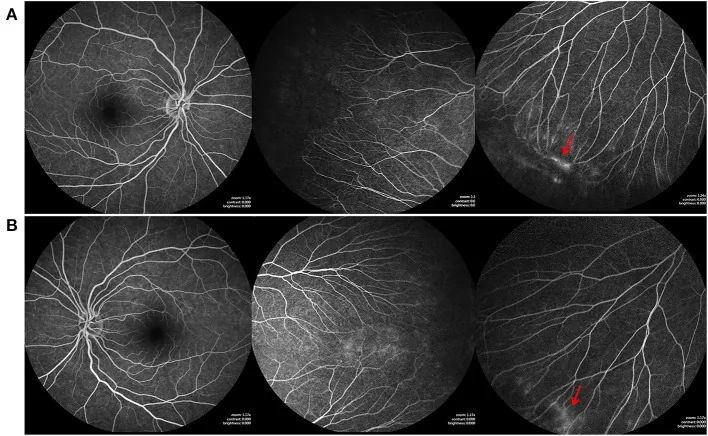
एक्यूट रेटिनल नेक्रोसिस (ARN) के बाद होने वाले मैक्यूलर एडिमा में, FA पंखुड़ी जैसा (पेटलॉइड) रिसाव पैटर्न दिखाता है, जो सिस्टॉइड मैक्यूलर एडिमा (CME) के विभेदक निदान और उपचार प्रभावशीलता के निर्धारण में योगदान करता है1).
गर्भावस्था के दौरान रेटिनल संवहनी अवरोध हो सकता है, लेकिन FA की प्लेसेंटल पारगम्यता के दृष्टिकोण से, OCTA को वैकल्पिक परीक्षण के रूप में अनुशंसित किया जाता है2).
परीक्षण से पहले निम्नलिखित सामग्री समझाएं और लिखित सहमति प्राप्त करें4).
जापानी नेत्र विज्ञान सोसायटी के फंडस एंजियोग्राफी कार्यान्वयन मानकों (संशोधित संस्करण) के अनुसार, निम्नलिखित कार्यान्वित किए जाते हैं 4)।
बीटा-ब्लॉकर्स या अल्फा-ब्लॉकर्स लेने वाले रोगियों में साइड इफेक्ट का खतरा बढ़ जाता है, इसलिए पहले से पता लगाना आवश्यक है 4)। त्वचा प्रतिक्रिया परीक्षण की उपयोगिता सीमित है; नकारात्मक होने पर भी गंभीर साइड इफेक्ट को पूरी तरह से खारिज नहीं किया जा सकता 4)।
10% फ्लोरेसिन घोल के 3-5 mL को तेजी से अंतःशिरा इंजेक्ट करें 4)। बच्चों में 0.1 mg/kg का अनुमानित मानदंड है, और गुर्दे की कमी वाले रोगियों में सामान्य खुराक के आधे से कम दें 4)।
इंजेक्शन के तुरंत बाद लगभग 1 मिनट तक लगातार तस्वीरें ली जाती हैं, फिर 5 और 10 मिनट बाद देर की तस्वीरें ली जाती हैं। पुतली को फैलाने के समय सहित, कुल मिलाकर लगभग 15-20 मिनट लगते हैं।
FA को समय क्रम में कई चरणों में देखा जाता है।
FA निष्कर्षों को तीन श्रेणियों में बांटा गया है: हाइपोफ्लोरेसेंस, हाइपरफ्लोरेसेंस, और संवहनी आकृति संबंधी असामान्यताएं।
प्रतिदीप्ति अवरोध (हाइपोफ्लोरेसेंस)
परिभाषा : रक्तस्राव, वर्णक जमाव, स्राव आदि पृष्ठभूमि प्रतिदीप्ति को अवरुद्ध करते हैं।
विशेषताएं : सीमाएं स्पष्ट होती हैं, समय के साथ आकार नहीं बदलता।
प्रतिनिधि रोग : उपरेटिनल रक्तस्राव, कठोर स्राव, कोरॉइडल नेवस।
भरण दोष (हाइपोफ्लोरेसेंस)
परिभाषा : संवहनी अवरोध के कारण प्रतिदीप्त डाई का प्रवाह नहीं होता या विलंबित होता है।
विशेषताएं : केशिका गैर-परफ्यूजन क्षेत्र पूरे अवलोकन के दौरान अंधेरे रहते हैं।
प्रतिनिधि रोग : रेटिनल धमनी अवरोध, डायबिटिक रेटिनोपैथी में अवास्कुलर क्षेत्र।
प्रतिदीप्ति रिसाव (हाइपरफ्लोरेसेंस)
परिभाषा : रक्त-रेटिना अवरोध के टूटने से डाई वाहिकाओं के बाहर रिसती है।
विशेषताएं : समय के साथ फैलती है, सीमाएं धुंधली हो जाती हैं। पंखुड़ी जैसा (पेटलॉइड) पैटर्न सिस्टॉइड मैक्यूलर एडिमा की विशेषता है1)।
प्रतिनिधि रोग : मैक्यूलर एडिमा, कोरॉइडल नियोवैस्कुलराइजेशन, रेटिनल वैस्कुलाइटिस।
ट्रांसमिशन फ्लोरेसेंस (हाइपरफ्लोरेसेंस)
परिभाषा : RPE दोष के माध्यम से कोरॉइडल फ्लोरेसेंस दिखाई देना (विंडो डिफेक्ट)।
विशेषताएँ : समय के साथ आकार नहीं बदलता, लेकिन देर से हल्का सा रंग ले सकता है।
प्रतिनिधि रोग : भौगोलिक शोष, ड्रूज़न संलयन, मैक्यूलर होल, एंजियॉइड स्ट्रीक्स।
हाइपोफ्लोरेसेंस को कारण के अनुसार निम्नानुसार उपविभाजित किया जाता है।
| हाइपोफ्लोरेसेंस का प्रकार | कारण / तंत्र | प्रतिनिधि रोग |
|---|---|---|
| फ्लोरेसेंस अवरोध | रक्तस्राव, कठोर स्राव, नेवस पृष्ठभूमि फ्लोरेसेंस को ढकते हैं | सबरेटिनल रक्तस्राव, कठोर स्राव, कोरॉइडल नेवस |
| भरण दोष : रेटिनोकोरॉइडल वाहिका संकुचन | बड़ी वाहिकाओं का अवरोध या संकुचन | आंतरिक कैरोटिड धमनी अवरोध, ताकायासु धमनीशोथ |
| भरण दोष: रेटिना संवहनी अवरोध | धमनी और शिरा अवरोध | रेटिना धमनी अवरोध (CRAO/BRAO), रेटिना शिरा अवरोध |
| भरण दोष: केशिका अवरोध | परिधीय संचार विकार | मधुमेह रेटिनोपैथी (NPA), ईल्स रोग |
| भरण दोष: कोरॉइडल संचार विकार | कोरॉइडल रक्त प्रवाह अपर्याप्तता | हाराडा रोग, APMPPE, उच्च रक्तचापजन्य कोरॉइडोपैथी |
| रेटिनोकोरॉइडल शोष | ऊतक शोष के कारण प्रतिदीप्ति का लुप्त होना | मैक्यूलर डिस्ट्रोफी, रेटिनाइटिस पिगमेंटोसा, एट्रोफिक AMD, पैथोलॉजिकल मायोपिया |
| ऑप्टिक डिस्क की हाइपोफ्लोरेसेंस | ऑप्टिक तंत्रिका ऊतक का इस्कीमिया/घुसपैठ | इस्कीमिक ऑप्टिक न्यूरोपैथी, मेलानोसाइटोमा |
अतिप्रतिदीप्ति को कारण के अनुसार निम्नानुसार उपविभाजित किया जाता है।
संवहनी आकृति विज्ञान में निम्नलिखित असामान्यताएँ देखी जाती हैं।
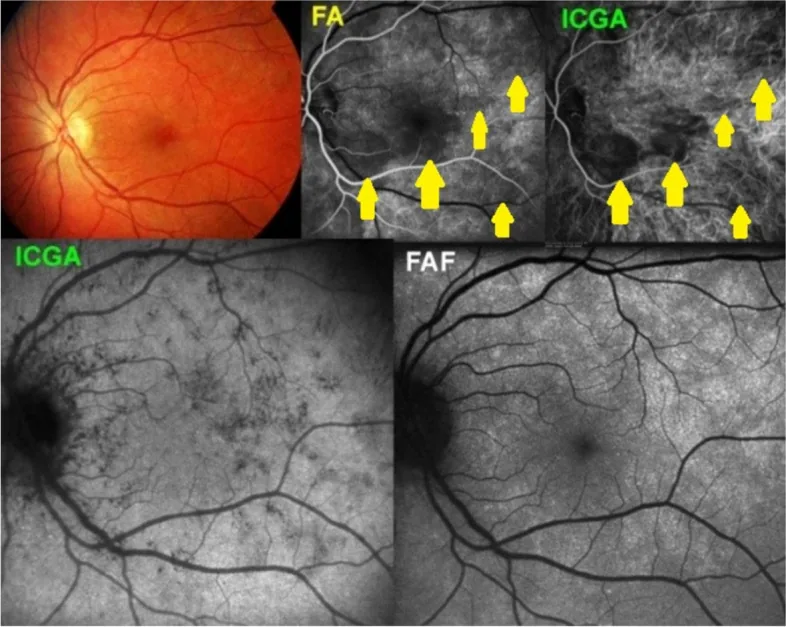
RPE द्वारा अवरोध के कारण कोरॉइडल वाहिकाओं का मूल्यांकन कठिन है। फ्लोरेसिन रिसाव वाले टाइप 1 MNV (कोरॉइडल नववाहिकीकरण) के मूल्यांकन के लिए ICG एंजियोग्राफी (ICGA) पूरक रूप से उपयोग की जाती है।
माइक्रोएन्यूरिज्म, नॉन-परफ्यूजन एरिया (NPA), और नववाहिकीकरण मुख्य निष्कर्ष हैं। FA मैक्यूलर एडिमा के रिसाव पैटर्न (फोकल/डिफ्यूज/सिस्टॉइड) को अलग करता है और लेजर उपचार स्थलों को निर्धारित करने का आधार बनता है 3)। देर के चरणों में नववाहिकीकरण से स्पष्ट रिसाव देखा जाता है। अल्ट्रा-वाइड-फील्ड FA परिधीय NPA के मूल्यांकन की सटीकता बढ़ाता है।
CNV की सक्रियता के मूल्यांकन के लिए अपरिहार्य। क्लासिकल CNV (टाइप 2) प्रारंभिक चरण में स्पष्ट सीमाओं के साथ हाइपरफ्लोरेसेंस दिखाता है और देर से रिसाव करता है। ऑकल्ट CNV (टाइप 1) RPE के नीचे स्थित होता है और देर से स्टिपल्ड हाइपरफ्लोरेसेंस या फाइब्रोवैस्कुलर PED के रूप में दिखाई देता है। जियोग्राफिक एट्रोफी विंडो डिफेक्ट के रूप में प्रकट होती है।
फिलिंग विलंब, शिरापरक फैलाव और टॉर्टुओसिटी, केशिका नॉन-परफ्यूजन क्षेत्र, और कोलेटरल का मूल्यांकन करने के लिए उपयोग किया जाता है। 10 डिस्क एरिया से अधिक NPA को इस्केमिक प्रकार माना जाता है और यह नववाहिकीकरण ग्लूकोमा के जोखिम का संकेतक है। मैक्यूलर एडिमा के रिसाव पैटर्न को समझने में भी महत्वपूर्ण।
RPE स्तर पर विशिष्ट इंकब्लॉट (स्याही के धब्बे) या स्मोकस्टैक (ज्वालामुखी) प्रकार के रिसाव बिंदु देखे जाते हैं। एकाधिक रिसाव बिंदु क्रोनिक CSC का संकेत देते हैं। फोटोडायनामिक थेरेपी (PDT) के विकिरण क्षेत्र को निर्धारित करने के लिए FA और ICGA का संयुक्त उपयोग किया जाता है।
हारदा रोग में, एकाधिक कोरॉइडल रिसाव के कारण बिंदीदार अतिप्रतिदीप्ति और सीरस रेटिना डिटेचमेंट के क्षेत्रों में डाई संचय देखा जाता है। बेहसेट रोग में, रेटिनल वैस्कुलाइटिस के कारण वाहिका दीवार का रंग और एनपीए (NPA) पाया जाता है। ईल्स रोग में, परिधीय एनपीए और नववाहिकाएं विशेषता हैं।
जापानी नेत्र विज्ञान सोसायटी के फंडस एंजियोग्राफी कार्यान्वयन मानक (संशोधित संस्करण) का डेटा दिखाया गया है 4)।
दुष्प्रभाव गंभीरता के अनुसार निम्नलिखित आवृत्तियों पर होते हैं।
| गंभीरता | घटना दर |
|---|---|
| सभी दुष्प्रभाव | 1.1–11.2% |
| हल्का | 1.4–8.1% |
| मध्यम | 0.2–1.5% |
| गंभीर | 0.005–0.48% |
| मृत्यु | 0.0005 से 0.002% |
हल्का (अक्सर स्वतः ठीक हो जाता है)
मध्यम
गंभीर (अत्यंत दुर्लभ)
एनाफिलेक्सिस का निदान निम्नलिखित तीन मानदंडों में से किसी एक के पूरा होने पर किया जाता है4)।
एनाफिलेक्सिस प्रबंधन फ़्लोचार्ट :
सफल उपचार के बाद भी द्विफेज़िक एनाफिलेक्सिस (लक्षण गायब होने के 6–8 घंटे के भीतर पुनरावृत्ति) की संभावना होती है, इसलिए कम से कम 8 घंटे का अवलोकन आवश्यक है, और अस्पताल में भर्ती करके 24 घंटे तक निगरानी रखने की सिफारिश की जाती है4)।
वेगल रिफ्लेक्स से अंतर : वेगल रिफ्लेक्स में मंदनाड़ी, निम्न रक्तचाप, पीलापन और ठंडा पसीना आता है, लेकिन इसमें त्वचा संबंधी लक्षण (पित्ती, लालिमा) नहीं होते, जिससे इसे एनाफिलेक्सिस से अलग किया जा सकता है। वेगल रिफ्लेक्स में लेटने की स्थिति, पैरों को ऊपर उठाना और तरल पदार्थ देना प्रभावी है4)।
यह गुर्दे द्वारा फ्लुओरेसिन के उत्सर्जन की सामान्य प्रतिक्रिया है, चिंता की कोई बात नहीं है। त्वचा का पीलापन 2-3 घंटे में और पेशाब का पीलापन अगले दिन तक अपने आप गायब हो जाता है।
फ्लुओरेसिन प्लेसेंटा को पार करता है और स्तन के दूध में 72 घंटे तक पाया जाता है, इसलिए गर्भवती या स्तनपान कराने वाली महिलाओं में सिद्धांत रूप में परीक्षण से बचा जाता है2)3)। यदि रेटिना की संवहनी जानकारी आवश्यक है, तो गैर-आक्रामक OCT एंजियोग्राफी (OCTA) को विकल्प के रूप में अनुशंसित किया जाता है2)।
फ्लुओरेसिन सोडियम 376 Da आणविक भार वाला एक पीला-लाल जल-घुलनशील रंग है। 465-490 nm (SLO में 488 nm) की उत्तेजना तरंगदैर्ध्य पर विकिरणित होने पर, यह 520-530 nm पर पीली-हरी प्रतिदीप्ति उत्सर्जित करता है। अंतःशिरा प्रशासन के बाद, लगभग 70-80% प्लाज्मा प्रोटीन (मुख्य रूप से एल्बुमिन) से बंध जाता है, और लगभग 20-30% मुक्त रूप में प्रतिदीप्त होता है। यह गुर्दे द्वारा उत्सर्जित होता है (1-2 दिनों में समाप्त हो जाता है), और यकृत में इसका चयापचय कम होता है।
इंडोसायनिन ग्रीन (ICG) एंजियोग्राफी का उपयोग FA के पूरक के रूप में किया जाता है। दोनों की विशेषताएँ नीचे दी गई हैं।
| पैरामीटर | FA | ICG एंजियोग्राफी |
|---|---|---|
| आणविक भार | 376 Da | 775 Da |
| प्रोटीन बंधन दर | लगभग 70-80% | लगभग 98% |
| मुख्य अवलोकन वस्तु | रेटिना वाहिकाएँ | कोरॉइडल वाहिकाएँ |
| उत्तेजना तरंगदैर्ध्य | 465–490 nm | लगभग 805 nm |
| प्रतिदीप्ति तरंगदैर्ध्य | 520–530 nm | लगभग 835 nm (निकट अवरक्त) |
| उत्सर्जन मार्ग | गुर्दे | यकृत |
ICG का प्रोटीन बंधन दर 98% है, इसलिए यह कोरॉइडल वाहिकाओं से बाहर लगभग नहीं निकलता है, जो कोरॉइडल रक्त प्रवाह के मूल्यांकन के लिए उपयुक्त है। पॉलीपॉइडल कोरॉइडल वैस्कुलोपैथी (PCV), कोरॉइडल हेमांगीओमा और टाइप 1 MNV के मूल्यांकन में ICGA, FA का पूरक है।
OCTA एक गैर-आक्रामक परीक्षण है जो OCT के चरण सूचना का विश्लेषण करके लाल रक्त कोशिकाओं की गति को दृश्यमान बनाता है। यह कंट्रास्ट एजेंट का उपयोग नहीं करता है और केशिका स्तर पर रेटिना संवहनी जाल को तीन परतों में अलग करके चित्रित कर सकता है 3)। गर्भावस्था के दौरान रेटिना संवहनी मूल्यांकन में FA के विकल्प के रूप में इसकी उपयोगिता दिखाई गई है 2)।
| पैरामीटर | FA | OCTA |
|---|---|---|
| कंट्रास्ट एजेंट | आवश्यक | अनावश्यक |
| आक्रामकता | शिरापंचर, दुष्प्रभाव संभव | गैर-आक्रामक |
| गतिशील जानकारी | रिसाव और भरने में देरी का मूल्यांकन संभव | मूल्यांकन संभव नहीं (केवल संरचना) |
| गहराई रिज़ॉल्यूशन | केवल द्वि-आयामी छवि | स्तरित विश्लेषण संभव |
| इमेजिंग रेंज | वाइड-एंगल (200° तक) | सीमित (3 से 12 मिमी) |
| परिधीय मूल्यांकन | आसान | कठिन |
OCTA रक्त वाहिकाओं के बाहर फ्लोरेसिन रिसाव का पता नहीं लगा सकता, इसलिए मैक्यूलर एडिमा की गतिविधि का आकलन, CNV की गतिविधि का निर्धारण (रिसाव की उपस्थिति), और रेटिनल वैस्कुलाइटिस में संवहनी दीवार सूजन के मूल्यांकन के लिए FA अभी भी अपरिहार्य है। दोनों का पूरक रूप से उपयोग करके अधिक सटीक फंडस मूल्यांकन संभव है।
उपयोग किए जाने वाले इमेजिंग उपकरण के अनुसार देखने का कोण और विशेषताएँ भिन्न होती हैं।
| उपकरण | देखने का कोण | मुख्य विशेषताएँ |
|---|---|---|
| फंडस कैमरा | 55° | मानक और व्यापक रूप से प्रचलित |
| SLO/HRA | 30–102° | उच्च कंट्रास्ट और कॉन्फोकल |
| Optos | 200° | अल्ट्रा-वाइड-एंगल और परिधीय एक साथ इमेजिंग |
अल्ट्रा-वाइड-एंगल इमेजिंग डिवाइस (Optos) एक बार में परिधि तक कैप्चर कर सकता है, जो डायबिटिक रेटिनोपैथी और रेटिनल डीजेनेरेटिव रोगों में परिधीय घावों के मूल्यांकन के लिए उपयोगी है।
एक्यूट रेटिनल नेक्रोसिस के बाद सिस्टॉइड मैक्यूलर एडिमा में, FA में पंखुड़ी के आकार का लीक पैटर्न उपचार प्रतिक्रिया का पूर्वानुमान बायोमार्कर हो सकता है 1)। भविष्य में, FA की गतिशील जानकारी को मात्रात्मक बनाने और एंटी-VEGF उपचार और फोटोडायनामिक थेरेपी के प्रभाव की भविष्यवाणी करने के लिए अनुसंधान जारी है।
RetCam3 की शुरुआत से बच्चों में FA करना संभव हो गया है। रेटिनोपैथी ऑफ प्रीमैच्योरिटी और बाल चिकित्सा रेटिनल रोगों के संवहनी मूल्यांकन में इसके अनुप्रयोग की उम्मीद है।
Optos का उपयोग करके 200° अल्ट्रा-वाइड-एंगल FA ने परिधीय घावों के इमेजिंग समय को काफी कम कर दिया है। डायबिटिक रेटिनोपैथी में परिधीय केशिका गैर-परफ्यूजन क्षेत्रों के मूल्यांकन और जन्मजात रेटिनल संवहनी रोगों (जैसे FEVR) के व्यापक मूल्यांकन में इसकी उपयोगिता दिखाई गई है।
OCTA गैर-आक्रामक है और केशिकाओं की संरचना को विस्तार से दिखा सकता है, लेकिन यह रक्त वाहिकाओं के बाहर फ्लोरोसेंट रिसाव का पता नहीं लगा सकता। मैक्यूलर एडिमा की गतिविधि का आकलन और CNV के रिसाव की पुष्टि करने के लिए FA आवश्यक है, और दोनों एक दूसरे की पूरक जानकारी प्रदान करते हैं 3)।