โรคอีลส์เป็นภาวะหลอดเลือดอักเสบอุดตันโดยไม่ทราบสาเหตุของจอประสาทตา ส่วนปลาย พบได้บ่อยในชายหนุ่ม
เลือดออกในวุ้นตา ที่เกิดซ้ำเป็นลักษณะทางคลินิกหลัก ทำให้เกิดการมองเห็น ลดลงอย่างกะทันหันและจุดลอย
มากถึง 87% ของผู้ป่วยเป็นทั้งสองข้าง และตาอีกข้างอาจได้รับผลกระทบในระหว่างดำเนินโรค
ปฏิกิริยาภูมิไวเกินต่อโปรตีนของเชื้อ Mycobacterium tuberculosis ถือเป็นสาเหตุที่เป็นไปได้มากที่สุด แต่ตรวจไม่พบเชื้อในการเพาะเชื้อ
โรคดำเนินไปสามระยะ: ระยะอักเสบ ระยะขาดเลือด และระยะ增生 จำเป็นต้องรักษาตามระยะ
ในระยะอักเสบ การรักษาหลักคือสเตียรอยด์ ชนิดทั่วร่างกาย ในระยะขาดเลือด การรักษาหลักคือการจี้แสงเลเซอร์
ด้วยการรักษาที่เหมาะสม สามารถคาดหวังพยากรณ์การมองเห็น ที่ดีได้ แต่หากรักษาล่าช้าอาจนำไปสู่จอประสาทตาลอก แบบดึงรั้ง หรือต้อหิน ชนิดเส้นเลือดใหม่
โรคอีลส์ (Eales disease) ถูกบรรยายครั้งแรกในปี ค.ศ. 1880 โดยจักษุแพทย์ชาวอังกฤษ Henry Eales ในชายหนุ่มสุขภาพดีที่มีเลือดออกในวุ้นตา ซ้ำๆ เป็นโรคหลอดเลือดอักเสบจอประสาทตา ชนิดอุดตันโดยไม่ทราบสาเหตุ มีลักษณะเฉพาะคือเยื่อบุหลอดเลือดดำส่วนปลายอักเสบ หลอดเลือดอุดตัน และการสร้างเส้นเลือดใหม่
อุบัติการณ์แตกต่างกันมากตามภูมิภาค ในอเมริกาเหนือพบได้น้อย แต่ค่อนข้างพบได้บ่อยในพื้นที่ที่มีอัตราการติดเชื้อวัณโรคสูง เช่น อินเดีย ตะวันออกกลาง และเอเชีย 1) มักเกิดในผู้ชายอายุ 20-30 ปี อัตราส่วนชาย:หญิงประมาณ 20:1 มากถึง 87% ของผู้ป่วยเป็นที่ตาทั้งสองข้าง 1)
เป็นการวินิจฉัยโดยการแยกโรค โดยยืนยันหลังจากแยกโรคหลอดเลือดอักเสบจอประสาทตา อื่น โรคทางระบบ และเบาหวาน
Q
โรคอีลส์พบได้น้อยแค่ไหน?
A
พบน้อยมากในอเมริกาเหนือ แต่ค่อนข้างพบได้บ่อยในพื้นที่ที่มีวัณโรคระบาด เช่น อินเดียและตะวันออกกลาง 1) อัตราส่วนชาย:หญิงประมาณ 20:1 โดยชายเด่นชัด และมากถึง 87% ของผู้ป่วยเป็นที่ตาทั้งสองข้าง
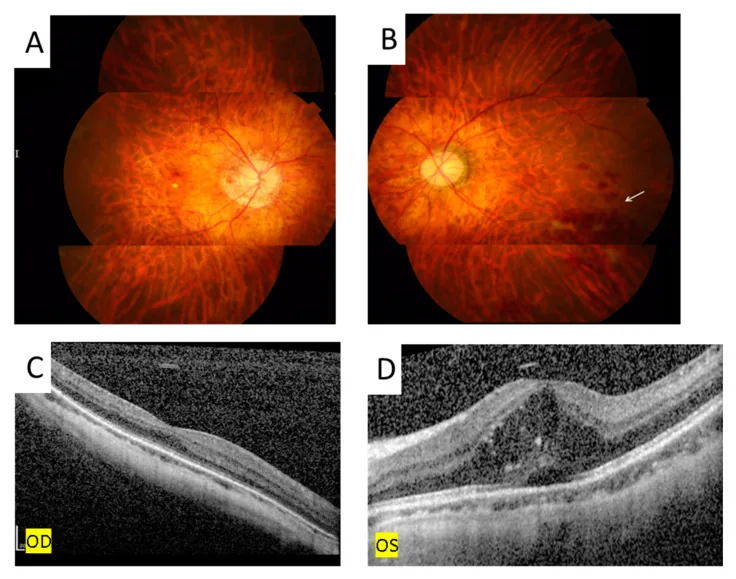
ภาพโรคอีลส์ Ping-Ping Meng; Chun-Ju Lin; Ning-Yi Hsia; Chun-Ting Lai; Henry Bair; Jane-Ming Lin; Wen-Lu Chen; Yi-Yu Tsai. Use of Ultra-Widefield Fluorescein Angiography to Guide the Treatment to Idiopathic Retinal Vasculitis, Aneurysms, and Neuroretinitis—Case Report and Literature Review. Medicina (Kaunas). 2022 Oct 16; 58(10):1467. Figure 5. PM
CI D: PMC9611749. License: CC BY.
ภาพถ่ายจอประสาทตา แสดงเลือดออกในจอประสาทตา ((B), ลูกศร) และ OCT แสดงของเหลวใต้จอประสาทตา และในจอประสาทตา ร่วมกับวัตถุสะท้อนแสงสูงเหนือตาซ้าย (D) ไม่มีเลือดออกในจอประสาทตา (A) หรือจอประสาทตา บวมน้ำ (C) ที่ตาขวา
ระยะแรกมักไม่มีอาการ ไม่มีอาการที่ผู้ป่วยรู้สึกในระยะเยื่อบุหลอดเลือดดำส่วนปลายอักเสบ เมื่อโรคดำเนินไป จะมีอาการดังต่อไปนี้
จุดลอย : ความรู้สึกลอยตัวเฉียบพลันจากเลือดออกในวุ้นตา อาจมีอาการเห็นแสงวาบ ร่วมด้วย 1) ตามัว : มีรายงานผู้ป่วยที่มีอาการหลักคือตามัวและเห็นจุดลอยอยู่นาน 2 เดือน4) การมองเห็น ลดลงวุ้นตา จอประสาทตา บวมน้ำ และจอตาลอกแบบดึงรั้ง
โรคอีลส์ดำเนินไปในสามระยะ: ระยะอักเสบ ระยะขาดเลือด และระยะงอกขยาย1)
ระยะอักเสบ
เยื่อหุ้มหลอดเลือดดำส่วนปลายอักเสบ : การเกิดปลอกสีขาวตามหลอดเลือดดำจอตาส่วนปลาย มีเซลล์อักเสบแทรกซึมรอบหลอดเลือด
เลือดออกในจอตา : เลือดออกแบบจุดหรือแบบเปลวไฟในบริเวณส่วนปลาย
การรั่วของหลอดเลือดดำในการตรวจฟลูออเรสซีน แองจิโอกราฟี : การตรวจฟลูออเรสซีน แองจิโอกราฟียืนยันการอักเสบที่ยังดำเนินอยู่
ระยะขาดเลือด
หลอดเลือดฝอยไม่มีการไหลเวียน : การเกิดบริเวณที่ไม่มีการไหลเวียนเป็นบริเวณกว้างในส่วนปลาย
ชันต์หลอดเลือดแดง-ดำ : การเปลี่ยนแปลงของหลอดเลือดเพื่อชดเชยภาวะขาดเลือด
การเปลี่ยนแปลงของหลอดเลือดดำแบบลูกปัด : การสลับกันระหว่างการขยายตัวไม่สม่ำเสมอและการตีบของหลอดเลือดดำ
ระยะงอกขยาย
หลอดเลือดใหม่ (รูปพัดทะเล) : หลอดเลือดที่งอกขยายเกิดขึ้นติดกับบริเวณขาดเลือด
เลือดออกในน้ำวุ้นตา : เลือดออกซ้ำๆ เนื่องจากการแตกของหลอดเลือดใหม่
จอประสาทตาลอก ชนิดดึงรั้ง (TRD)จอประสาทตาลอก แบบผสม ต้อหิน ชนิดเส้นเลือดงอกใหม่ ต้อกระจก และฝ่อของประสาทตา 4)
การจำแนกตาม Saxena แบ่งระยะโรคเป็น 7 ระยะตั้งแต่ Ia ถึง IVb Ia/Ib: หลอดเลือดดำส่วนปลายอักเสบ IIa: ขาดเลือด/ไม่มีการไหลเวียน IIb: มีเส้นเลือดงอกใหม่ IIIa/IIIb: ระดับเลือดออกในวุ้นตา IVa/IVb: ขอบเขตของ TRD
จอประสาทตา บวมน้ำพบใน 58.2% ของผู้ป่วย 4) และเป็นภาวะแทรกซ้อนสำคัญที่สัมพันธ์โดยตรงกับพยากรณ์โรคด้านการมองเห็น
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) สามารถประเมินการรั่วของหลอดเลือดดำในระยะอักเสบ การติดสีของผนังหลอดเลือดในระยะเรื้อรังแข็งตัว และขอบเขตของบริเวณที่ไม่มีการไหลเวียน
สาเหตุยังไม่ทราบแน่ชัดและถือว่าไม่ทราบสาเหตุ แต่ปฏิกิริยาภูมิไวเกินต่อโปรตีนของเชื้อ Mycobacterium tuberculosis เป็นทฤษฎีสาเหตุที่ได้รับการยอมรับมากที่สุด
ความสัมพันธ์กับวัณโรค : ตรวจพบยีน MPB64 ของ Mycobacterium tuberculosis ด้วยวิธี PCR ในเยื่อเหนือจอประสาทตา 50-70% อย่างไรก็ตาม การเพาะเชื้อแบคทีเรียให้ผลลบ แสดงว่าปฏิกิริยาภูมิไวเกินทางภูมิคุ้มกันต่อเชื้อที่ไม่สามารถมีชีวิตหรือชิ้นส่วนดีเอ็นเอเป็นกลไกการเกิดโรค 3) บทบาทของ VEGF : พบ VEGF, IL-6, IL-8 และ MCP -1 ความเข้มข้นสูงในวุ้นตา ซึ่งส่งเสริมการสร้างเส้นเลือดใหม่ทางพยาธิวิทยา 3) ความโน้มเอียงทางภูมิคุ้มกัน : มีรายงานความสัมพันธ์กับ HLA-B5, DR1, DR4, ระดับกลูตาไธโอนต่ำ และการเปลี่ยนแปลงของคอมพลีเมนต์ C3 4) ความผิดปกติของการแข็งตัวของเลือด : การกลายพันธุ์ของแฟกเตอร์ V Leiden แบบเฮเทอโรไซกัสเพิ่มความเสี่ยงต่อการเกิดลิ่มเลือดประมาณ 7 เท่า ซึ่งอาจเป็นสาเหตุหนึ่งของการอุดตันของหลอดเลือด 4) บทบาทของโคเคน : มีรายงานผู้ป่วยโรคอีลส์ที่เกิดจากการใช้โคเคนในทางที่ผิดซึ่งเป็นตัวกระตุ้นทางภูมิคุ้มกัน 4)
Q
โรคอีลส์ (Eales disease) มีความสัมพันธ์กับวัณโรคอย่างไร?
A
มีรายงานผล PCR บวกต่อเชื้อ Mycobacterium ใน 50-70% ของเยื่อเหนือจอประสาทตา แต่ตรวจไม่พบเชื้อในการเพาะเลี้ยง 3) กลไกที่คิดว่าไม่ใช่การติดเชื้อโดยตรงจากเชื้อที่มีชีวิต แต่เป็นปฏิกิริยาภูมิไวเกินทางภูมิคุ้มกันต่อเชื้อที่ไม่มีชีวิตหรือชิ้นส่วนดีเอ็นเอ ดังนั้นในกรณีที่ผลการทดสอบ Mantoux เป็นบวก แนะนำให้ใช้ยาต้านวัณโรคร่วมด้วย
โรคอีลส์เป็นการวินิจฉัยโดยการแยกออก (exclusion diagnosis) การวินิจฉัยจะได้รับการยืนยันหลังจากแยกโรคหลอดเลือดอักเสบที่จอประสาทตา และโรคทางระบบอื่นๆ ออกแล้ว 1)
ผลการตรวจที่สำคัญแสดงไว้ด้านล่าง
รายการตรวจ วัตถุประสงค์ / สิ่งที่แยกออก QuantiFERON / Mantoux การประเมินการติดเชื้อวัณโรค ANA / ANCA / anti-dsDNA SLE / หลอดเลือดอักเสบACE ในซีรัม / ไลโซไซม์ ซาร์คอยโดซิส น้ำตาลในเลือด / HbA1c จอประสาทตาเสื่อมจากเบาหวาน การตรวจเลือด (CBC, การแข็งตัวของเลือด) โรคเม็ดเลือดแดงรูปเคียว และความผิดปกติของการแข็งตัวของเลือดการตรวจซีรั่มซิฟิลิส/โรคไลม์ หลอดเลือดอักเสบจากการติดเชื้อ
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) : การตรวจที่สำคัญที่สุด ประเมินการรั่วของหลอดเลือดดำ (การอักเสบที่ยังดำเนินอยู่) การย้อมสีผนังหลอดเลือด (เส้นโลหิตตีบ) และขอบเขตของบริเวณที่ไม่มีการไหลเวียนเลือด จำเป็นสำหรับการบ่งชี้การรักษาและการกำหนดพื้นที่จี้ด้วยแสงOCT การตรวจอวัยวะรับภาพและบันทึกการผ่าตัดน้ำวุ้นตา : การประเมินระยะตามการจำแนกของ Saxena
การวินิจฉัยแยกโรค ได้แก่ จอตาจากเบาหวาน หลอดเลือดดำจอตาสาขาอุดตัน (BRVO ) โรค Coats โรคซาร์คอยด์ โรคเอสแอลอี จอตาจากเม็ดเลือดแดงรูปเคียว และโรคเบห์เซ็ท 1) 4)
Q
โรคอีลส์วินิจฉัยได้อย่างไร?
A
เป็นการวินิจฉัยโดยการแยกโรคอื่นออก หลังจากแยกโรคทางระบบ เช่น เบาหวาน ซาร์คอยด์ และเอสแอลอี ด้วยการตรวจเลือดและภาพถ่าย 1) การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) เป็นการตรวจที่สำคัญที่สุด ซึ่งยืนยันการอักเสบรอบหลอดเลือดดำส่วนปลาย บริเวณที่ไม่มีการไหลเวียนเลือด และการกระจายของเส้นเลือดใหม่
การรักษาจะเลือกตามระยะของโรค ต่อไปนี้คือการรักษาหลักตามระยะ
ระยะ การรักษาหลัก การรักษาเสริม ระยะอักเสบ สเตียรอยด์ ชนิดรับประทานATT (เมื่อ Mantoux เป็นบวก) ระยะขาดเลือด การจี้จอประสาทตาด้วยแสง (PRP )การฉีดยา anti-VEGF ระยะงอกขยาย การผ่าตัดน้ำวุ้นตา และการจี้จอประสาทตาด้วยแสง การฉีดยา anti-VEGF
สเตียรอยด์ ชนิดรับประทานเป็นทางเลือกแรก เพรดนิโซนเริ่มที่ 40 มก./วัน และค่อยๆ ลดขนาดลง1) มีรายงานการบรรลุความคมชัดของสายตาสุดท้ายที่ 20/20 ด้วยเดกซาเมทาโซน 1 มก./กก./วัน ค่อยๆ ลดลงเป็นเวลา 4 เดือน4) รายงานขนาดใหญ่โดย Biswas และคณะ (ผู้ป่วย 500 ราย 898 ตา) แสดงให้เห็นว่าการให้สเตียรอยด์ ในระยะอักเสบเฉียบพลันช่วยปรับปรุงการมองเห็น อย่างมีนัยสำคัญ2) 4)
สำหรับจอประสาทตา บวมน้ำ (CME ) การฉีดเดกซาเมทาโซนเข้าในน้ำวุ้นตา (Ozurdex ) มีประสิทธิภาพ2)
ในกรณีที่ผลการทดสอบ Mantoux เป็นบวก ให้ใช้ยาต้านวัณโรคร่วมด้วย สูตร RIPE (ไรแฟมพิซิน ไอโซไนอะซิด ไพราซินาไมด์ เอแทมบูทอล) ให้เป็นเวลา 4 เดือน ตามด้วยไอโซไนอะซิดเพียงอย่างเดียวอีก 5 เดือน รวมเป็น 9 เดือน2) 3) ฉันทามติระหว่างประเทศ (แนวทาง COTS) ใช้เป็นอัลกอริทึมในการเริ่ม ATT เมื่อสงสัยว่ามีการติดเชื้อวัณโรค2)
การจี้แสงเลเซอร์จอตา (PRP ) : การรักษาหลักในระยะขาดเลือด การจี้แสงแบบแบ่งส่วนมีรายงานว่าทำให้หลอดเลือดงอกใหม่ยุบตัวมากกว่า 89% ในรายงานหนึ่ง หลอดเลือดงอกใหม่ยุบตัวหลังการจี้แสงทั่วจอตา 3 ครั้ง 1) สามารถคาดหวังผลเสริมฤทธิ์ระหว่างสเตียรอยด์ และการจี้แสงได้ 1) การฉีดยา anti-VEGF เข้าแก้วตา : Bevacizumab สามารถทำให้หลอดเลือดงอกใหม่ยุบตัวและส่งเสริมการดูดซึมเลือดออกในแก้วตา อย่างไรก็ตาม มีความเสี่ยงในการกระตุ้นให้เกิดจอตาลอกแบบดึงรั้ง (TRD) 3) มีรายงานผู้ป่วยที่ใช้ aflibercept (ซึ่งจับกับ VEGF-A, B และ PlGF) ในกรณีที่ไม่ตอบสนองต่อ ranibizumab โดยคงการมองเห็น 20/25 ถึง 20/20 เป็นระยะเวลานาน (43 และ 28 เดือน) 3) การผ่าตัดแก้วตา (PPV ) : บ่งชี้ในกรณีเลือดออกในแก้วตานานเกิน 3 เดือน หรือ TRD ที่คุกคามจุดรับภาพ มีรายงานการคงการมองเห็น 20/20 นาน 33 ปีในการติดตามผล 2)
หากผลการทดสอบ Mantoux เป็นบวกระหว่างการให้สเตียรอยด์ ทั้งร่างกาย จำเป็นต้องให้ยาต้านวัณโรค (ATT) ร่วมด้วย
Bevacizumab มีความเสี่ยงในการกระตุ้นให้เกิด TRD โดยเฉพาะในกรณีที่มีการเปลี่ยนแปลงแบบ proliferative รุนแรง 3)
สามารถคาดหวังผลเสริมฤทธิ์เมื่อใช้สเตียรอยด์ ร่วมกับการจี้แสง แต่ลำดับการรักษาและการประเมินระยะของโรคมีความสำคัญ 1)
Q
การพยากรณ์โรคทางสายตาในโรคอีลส์เป็นอย่างไร?
A
สามารถคาดหวังการพยากรณ์โรคทางสายตาที่ดีได้หากได้รับการรักษาตั้งแต่เนิ่นๆ อย่างเหมาะสม มีรายงานการคงการมองเห็น 20/20 นาน 33 ปีหลังการผ่าตัดแก้วตา 2) ในทางกลับกัน การรักษาที่ล่าช้าอาจนำไปสู่จอตาลอกแบบดึงรั้ง ต้อหิน ชนิดหลอดเลือดงอกใหม่ ต้อกระจก และฝ่อของประสาทตา 4)
พยาธิกำเนิดของโรคอีลส์เป็นที่เข้าใจกันว่าเป็นกระบวนการที่ดำเนินไปเป็นระยะ โดยเริ่มจากเยื่อบุหลอดเลือดดำส่วนปลายอักเสบ 1) 2)
ระยะที่ 1 (การอักเสบ) : เกิดการแทรกซึมของเซลล์อักเสบและเยื่อบุหลอดเลือดดำอักเสบตามหลอดเลือดดำจอตาส่วนปลาย PCR สำหรับ Mycobacterium tuberculosis ให้ผลบวกใน 50-70% ของเยื่อเหนือจอตา แต่การเพาะเชื้อไม่พบแบคทีเรีย 3) เชื่อกันว่าแบคทีเรียที่ไม่มีชีวิตหรือชิ้นส่วนดีเอ็นเอไปกระตุ้นระบบภูมิคุ้มกันของโฮสต์ ทำให้เกิดการอักเสบแบบปฏิกิริยา 1)
ระยะที่ 2 (การขาดเลือด) : ความเสียหายของผนังหลอดเลือดจากการอักเสบทำให้เกิดลิ่มเลือดและการอุดตันของหลอดเลือด บริเวณที่ไม่มีเลือดไปเลี้ยงของเส้นเลือดฝอยขยายตัว และการขาดเลือดดำเนินไป
ระยะที่ 3 (การสร้างหลอดเลือดใหม่) : จอตาที่ขาดเลือดจะหลั่ง VEGF ในปริมาณมาก 3) ตรวจพบ VEGF, IL-6, IL-8 และ MCP -1 ในระดับสูงในแก้วตา ก่อให้เกิดวงจรต่อเนื่องของการสร้างหลอดเลือดใหม่ทางพยาธิวิทยาและการอักเสบ 3) หลอดเลือดงอกใหม่รูปพัดทะเล (sea-fan) ปรากฏที่ขอบของบริเวณขาดเลือด และมีเลือดออกซ้ำจากหลอดเลือดงอกใหม่ที่เปราะบาง
ควรสังเกตว่าโรคอีลส์ (Eales disease) และหลอดเลือดจอประสาทตาอักเสบ ที่เกี่ยวข้องกับวัณโรค (TRV) แทบจะแยกไม่ออกทางคลินิก และอาจมีความสัมพันธ์แบบสเปกตรัมระหว่างกัน2)
โคเคนสามารถส่งเสริมการเกิดลิ่มเลือดผ่านการหดตัวของหลอดเลือดและการทำลายเยื่อบุผนังหลอดเลือด และอาจทำหน้าที่เป็นตัวกระตุ้นทางภูมิคุ้มกัน4) การกลายพันธุ์แบบเฮเทอโรไซกัสของแฟกเตอร์ V Leiden เพิ่มความเสี่ยงต่อการเกิดลิ่มเลือดประมาณ 7 เท่า ทำให้เป็นปัจจัยเสี่ยงทางพันธุกรรมต่อการอุดตันของหลอดเลือด4)
แนวทางฉันทามติระหว่างประเทศ (COTS) กำลังจัดระเบียบอัลกอริทึมการจัดการสำหรับ TRV (หลอดเลือดจอประสาทตาอักเสบ ที่เกี่ยวข้องกับวัณโรค)2) แม้ว่าโรคอีลส์และ TRV จะถูกมองว่าเป็นโรคแยกกันมาก่อน แต่ขอบเขตของโรคทั้งสองกำลังถูกทบทวนใหม่ และมีการถกเถียงถึงความต่อเนื่องทางคลินิกและสาเหตุ2)
มีรายงานกรณีการใช้ aflibercept ในโรคอีลส์ที่ไม่ตอบสนองต่อ ranibizumab โดยกรณีหนึ่งคงระดับการมองเห็น 20/25 หลังจาก 43 เดือน และอีกกรณีคงระดับ 20/20 หลังจาก 28 เดือนด้วยการฉีดซ้ำทุก 3 เดือน3) นี่เป็นรายงานกรณีแรกของการใช้ aflibercept ในโรคอีลส์ และอาจมีประสิทธิภาพในกรณีที่ดื้อต่อยาต้าน VEGF ที่มีอยู่ โดยการจับกับ VEGF-A, B และ PlGF พร้อมกัน3)
ปัจจัยเสี่ยงใหม่ เช่น การใช้โคเคนในทางที่ผิดและการกลายพันธุ์ของแฟกเตอร์ V Leiden ถูกระบุจากแต่ละกรณี4) และคาดว่าความเข้าใจเกี่ยวกับปัจจัยทางภูมิคุ้มกันและพันธุกรรมจะก้าวหน้าขึ้นในอนาคต
Horvath D, Aljameey U, Douglas E. Double Trouble: Eales Disease in a Background of Paradoxical Embolism. Cureus. 2023;15(9):e44708.
Kiryakoza LC, Sengillo JD, Fernandez MP, Pathengay A, Albini TA, Flynn HW Jr. Retinal Vasculitis in the Setting of Mycobacterium tuberculosis Exposure. Case Rep Ophthalmol. 2025;16:18-26.
Hsia NY, Lin CJ, Lai CT, Bair H, Chang CH, Lin JM, Tsai YY. Intravitreal Aflibercept as a Rescue Therapy for Retinal Neovascularization and Macular Edema due to Eales Disease. Case Rep Ophthalmol Med. 2021;2021:8887362.
Iannetti L, Scarinci F, Alisi L, Beccia A, Cacciamani A, Saturno MC, Gharbiya M. Cocaine Abuse as an Immunological Trigger in a Case Diagnosed with Eales Disease. Medicina. 2023;59(1):169.
Biswas J, Sharma T, Gopal L, Madhavan HN, Bharat R, Badrinath SS. Eales disease—an update. Surv Ophthalmol. 2002;47(3):197-214.
Saxena S, Kumar D. A new staging system for idiopathic retinal periphlebitis. Eur J Ophthalmol. 2004;14(3):236-239.
Goel N, Kumar V, Seth A, Ghosh B. Pattern of macular involvement in Eales’ disease. J Ophthalmic Inflamm Infect. 2011;1(3):109-116.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต