โรคไลม์คือการติดเชื้อหลายอวัยวะที่เกิดจากเชื้อสไปโรชีตในสกุล Borrelia ซึ่งติดต่อผ่านเห็บสกุล Ixodes จัดเป็นโรคติดเชื้อประเภทที่ 4 ตามพระราชบัญญัติโรคติดต่อ
ในญี่ปุ่น เห็บ Ixodes persulcatus และ Ixodes ovatus เป็นพาหะนำโรค โดยพื้นที่ระบาดหลักอยู่ทางตอนเหนือของญี่ปุ่น โดยเฉพาะฮอกไกโด
โรคแบ่งเป็น 3 ระยะ อาการทางตามีความหลากหลายตั้งแต่เยื่อบุตาอักเสบ ในระยะที่ 1 (ประมาณ 11%) ไปจนถึงม่านตาอักเสบ กระจกตา อักเสบ และเส้นประสาทสมองพิการในระยะที่ 2 และ 3
อาการทางตาที่พบบ่อยที่สุดในระยะที่ 2 คือม่านตาอักเสบส่วนกลาง และเส้นประสาทใบหน้าเป็นอัมพาตทั้งสองข้างเป็นลักษณะเฉพาะ
การวินิจฉัยยืนยันโดยการตรวจทางซีรั่มวิทยา 2 ขั้นตอน: การตรวจเอนไซม์อิมมูโนแอสเสย์ (ELISA) ตามด้วย Western blot2)
การรักษาพื้นฐานคือ doxycycline 100 มก. วันละ 2 ครั้ง นาน 10-21 วัน หรือ amoxicillin 500 มก. วันละ 3 ครั้ง นาน 14-21 วัน3)
สำหรับรอยโรคระบบประสาทส่วนกลาง อาการทางระบบประสาท และข้อ ใช้ ceftriaxone 2 กรัม/วัน ฉีดเข้าเส้นเลือดดำ นาน 14-28 วัน3)
โรคไลม์คือการติดเชื้อหลายอวัยวะที่เกิดจากเชื้อสไปโรชีตในสกุล Borrelia (ส่วนใหญ่ B. burgdorferi ) ติดต่อผ่านการกัดของเห็บสกุล Ixodes ทำให้เกิดอาการที่ผิวหนัง ตา เส้นประสาท ข้อต่อ และหัวใจ เป็นโรคติดต่อจากสัตว์สู่คน จัดเป็นโรคติดเชื้อประเภทที่ 4 ตามพระราชบัญญัติโรคติดต่อ
เชื้อก่อโรคและพาหะ
B. burgdorferi เป็นจุลินทรีย์รูปเกลียวยาว 20-30 ไมโครเมตร กว้าง 0.2-0.3 ไมโครเมตร มีแฟลกเจลลา 7-11 เส้น ทำให้เคลื่อนที่ได้ดี ต้องใช้อาหารเลี้ยงเชื้อที่ซับซ้อน เช่น อาหาร Barbour-Stoenner-Kelly (BSK II)
เห็บมีอายุขัย 2 ปี ผ่าน 3 ระยะ: ตัวอ่อน ตัวกลาง และตัวเต็มวัย ตัวกลางเป็นแหล่งติดเชื้อหลักสู่มนุษย์ สัตว์ที่เป็นแหล่งรังโรค ได้แก่ สัตว์ฟันแทะ กวาง และนก
ระบาดวิทยาและชนิดพาหะในญี่ปุ่น
ในญี่ปุ่น เห็บ ชูลท์เซอ (Ixodes persulcatus ) และเห็บ ยามาโตะ (Ixodes ovatus ) เป็นพาหะนำโรคไลม์ การติดเชื้อแบบไม่มีอาการก็พบได้บ่อย พื้นที่ระบาดหลักคือ ตอนเหนือของญี่ปุ่น โดยเฉพาะฮอกไกโด ซึ่งสอดคล้องกับการกระจายทางภูมิศาสตร์ของเห็บชูลท์เซอ แม้จะมีรายงานจากฮอนชู แต่ผู้ป่วยส่วนใหญ่รายงานจากตอนเหนือของญี่ปุ่น
ระบาดวิทยาทั่วโลก
ทั่วโลก โรคนี้ระบาดอย่างกว้างขวางในยุโรปและอเมริกาเหนือ โดยมีรายงานประมาณ 128,888 รายต่อปีในยุโรป ในเอสโตเนีย ลิทัวเนีย สโลวีเนีย และสวิตเซอร์แลนด์ อัตราป่วยสูงเป็นพิเศษ เกิน 100 รายต่อ 100,000 คนต่อปี 1) ข้อมูลเฝ้าระวังของยุโรปล่าสุดแสดงให้เห็นว่าภาระโรคเพิ่มขึ้นอย่างมีนัยสำคัญในช่วง 15 ปีที่ผ่านมา โดยมีการขยายไปยังพื้นที่ใหม่ 1)
Q
ทำไมโรคไลม์จึงพบบ่อยในฮอกไกโด ประเทศญี่ปุ่น?
A
ในญี่ปุ่น พาหะคือเห็บชูลท์เซอ (Ixodes persulcatus ) และเห็บยามาโตะที่携带แบคทีเรีย Borrelia และการกระจายทางภูมิศาสตร์ของเห็บเหล่านี้กระจุกตัวอยู่ในตอนเหนือของญี่ปุ่น โดยเฉพาะฮอกไกโด ซึ่งเป็นสาเหตุหลัก แม้จะมีรายงานจากฮอนชู แต่ผู้ป่วยส่วนใหญ่มาจากตอนเหนือของญี่ปุ่น
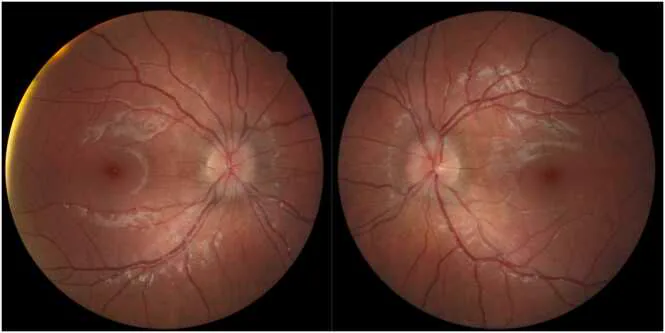
ภาวะ papilledema ทั้งสองข้างที่เกี่ยวข้องกับ neuroborreliosis PM
CI D: PMC12747239. Figure 1. License: CC BY.
ภาพถ่ายจอตาสีแสดงอาการบวมเล็กน้อยของจานประสาทตา ทั้งสองข้าง โดยตาขวา (OD) อยู่ด้านซ้าย และตาซ้าย (OS) อยู่ด้านขวา สอดคล้องกับ “papilledema” ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
อาการของโรคไลม์แตกต่างกันอย่างชัดเจนตามระยะของโรค
ระยะที่ 1 : ไข้ ปวดกล้ามเนื้อ อ่อนเพลีย ผื่นแดงชนิด erythema migrans อาการทางตาอาจรวมถึงเยื่อบุตาอักเสบ ระยะที่ 2 : อัมพาตเส้นประสาทใบหน้า เยื่อหุ้มสมองอักเสบ รากประสาทอักเสบ ความผิดปกติของหัวใจ (เช่น AV block) อาการทางตา: การมองเห็น ลดลง ตาพร่า ภาพลอยระยะที่ 3 : ข้ออักเสบเรื้อรัง (โดยเฉพาะข้อเข่า) สมองและไขสันหลังอักเสบ การทำลายปลอกไมอีลิน และอาการทางระบบประสาทอื่นๆ อาการทางตา: กระจกตา อักเสบชนิด parenchymal เยื่อตาขาว อักเสบชั้นนอก
ระยะ อาการทางผิวหนังและทั่วร่างกาย อาการทางระบบประสาทและหัวใจ ระยะที่ 1 ผื่นแดงขยายวง (หลายวันถึง 1 เดือนหลังติดเชื้อ) - ไข้ - ปวดศีรษะ - ต่อมน้ำเหลืองโต ไม่มี ระยะที่ 2 ผื่นแดงกระจาย - ปวดข้อ - อ่อนเพลีย อัมพาตใบหน้า - เยื่อหุ้มสมองอักเสบ - รากประสาทอักเสบ - หัวใจบล็อก ระยะที่ 3 รอยโรคผิวหนังหายไป ข้ออักเสบเรื้อรัง - สมองและไขสันหลังอักเสบ - การลุกลามของปลอกประสาทเสื่อม
ผื่นแดงขยายวงเริ่มเป็นตุ่มแดง และเมื่อขยายใหญ่ขึ้นจะกลายเป็นรอยโรค “รูปเป้า” ขอบแดงสดและตรงกลางซีด ผู้ป่วยประมาณ 20% ไม่มีรอยโรครูปเป้าที่ชัดเจน ผื่นแดงเรื้อรังหลังถูกเห็บกัดเป็นสัญญาณวินิจฉัยที่สำคัญ
อาการทางตาในระยะที่ 1 และ 2
เยื่อบุตาอักเสบ ชนิดฟอลลิคูลาร์เยื่อบุตา ขาวอักเสบส่วนบนร่วมด้วย
ม่านตาอักเสบส่วนกลาง วุ้นตา เสื่อม
ม่านตาอักเสบ ชนิดอื่นๆม่านตาอักเสบ ส่วนหน้า ส่วนหลัง และทั้งหมด อาจมีปฏิกิริยาในช่องหน้าตาแบบแกรนูโลมาและคอรอยด์ อักเสบร่วมด้วย
รอยโรคที่เส้นประสาทตา : ปุ่มประสาทตาอักเสบ จอประสาทตา อักเสบร่วมเส้นประสาทตา ปุ่มประสาทตาบวม 5)
รอยโรคที่จอตา : หลอดเลือดจอตาอักเสบ จอตาลอกแบบมีน้ำใต้จอตา (พบน้อย)
ประสาทจักษุวิทยา – ระยะที่ 3
เส้นประสาทสมองพิการ : เส้นประสาทสมองคู่ที่ II, III, IV, VI, VII (ใบหน้า) พิการ เส้นประสาทใบหน้าพิการทั้งสองข้างเป็นลักษณะเฉพาะ5) อาจเป็นข้างเดียวหรือสองข้าง เกิดขึ้นตามลำดับหรือพร้อมกัน
กระจกตา อักเสบ
ลักษณะที่กระจกตา : เป็นสองข้าง เป็นปื้น เฉพาะจุด มีการแทรกซึมในชั้นสโตรมาหรือใต้เยื่อบุผิว ขอบเขตไม่ชัดเจน ปรากฏหลายเดือนถึงหลายปีหลังการติดเชื้อครั้งแรก ตอบสนองดีต่อสเตียรอยด์ เฉพาะที่ (บ่งบอกถึงการตอบสนองทางภูมิคุ้มกัน)
อื่นๆ : เยื่อบุตา ขาวอักเสบส่วนบน ความผิดปกติของรูม่านตา กล้ามเนื้อนอกลูกตา พิการ หนังตาตก (พบน้อย)5)
Q
รูปแบบโรคตาที่พบบ่อยที่สุดในโรคไลม์คืออะไร?
A
ม่านตาอักเสบส่วนกลาง ในระยะที่สองเป็นรูปแบบโรคตาที่พบบ่อยที่สุด อาจปรากฏเป็นม่านตาอักเสบ ส่วนหน้า ส่วนหลัง หรือทั้งหมด แต่ม่านตาอักเสบส่วนกลาง ที่มีวุ้นตา เสื่อมเป็นหลักเป็นลักษณะทั่วไป ในระยะที่สาม กระจกตา ชั้นสโตรมาอักเสบกลายเป็นอาการทางตาที่พบบ่อยที่สุด
เส้นทางการติดเชื้อ
เห็บที่ติดเชื้อเกาะติดกับโฮสต์ (มนุษย์) และส่งผ่านเชื้อสไปโรเคตทางน้ำลาย จุลินทรีย์จะเกาะติดกับโปรตีโอไกลแคนของเซลล์โฮสต์ จากนั้นแพร่กระจายผ่านทางน้ำเหลืองหรือกระแสเลือดไปยังผิวหนัง ระบบกล้ามเนื้อและกระดูก ระบบประสาท ตา และอวัยวะอื่นๆ4) หากกำจัดเห็บออกภายใน 24–48 ชั่วโมงหลังเกาะติด ความเสี่ยงในการติดเชื้อจะลดลงอย่างมาก
ปัจจัยเสี่ยง
การสัมผัสกับพื้นที่กลางแจ้งที่มีเห็บ (สกุล Ixodes ) อาศัยอยู่ (พงหญ้า ป่าเขา ภูเขา)
ประวัติการพักอาศัยหรือเดินทางไปยังพื้นที่ระบาด (ฮอกไกโด ญี่ปุ่นตอนเหนือ)
กิจกรรมกลางแจ้งตั้งแต่ฤดูร้อนถึงฤดูใบไม้ร่วง (พฤษภาคม-ตุลาคม) (ตั้งแคมป์ งานเกษตร กิจกรรมในป่า ฯลฯ)
ผู้ปฏิบัติงานกลางแจ้ง (ป่าไม้ เกษตรกรรม ปศุสัตว์)
โอกาสสัมผัสกับสัตว์ป่า เช่น สัตว์ฟันแทะและกวาง
พื้นที่ระบาดในญี่ปุ่นและความเสี่ยงในการติดเชื้อ
ในฮอกไกโด ความหนาแน่นของเห็บ Ixodes persulcatus สูง และอัตราการมี Borrelia ค่อนข้างสูง มีรายงานการติดเชื้อในนากาโนะ นีงาตะ อิวาเตะ และพื้นที่โทโฮกุ/โฮกุริกุด้วย ความเสี่ยงในการติดเชื้อต่ำในเขตเมือง แต่ด้วยการแพร่หลายของกิจกรรมนันทนาการกลางแจ้ง มีรายงานการติดเชื้อนอกพื้นที่ระบาดด้วย
เมื่อทำกิจกรรมกลางแจ้ง ให้สวมเสื้อแขนยาวและกางเกงขายาวเพื่อลดการสัมผัสผิวหนัง สเปรย์กันแมลงที่มี DEET มีประสิทธิภาพ หลังจากกลับบ้าน ให้ตรวจร่างกายทั้งหมดอย่างละเอียด และหากมีเห็บเกาะอยู่ ให้กำจัดออกทันทีด้วยอุปกรณ์พิเศษ หากมีผื่นแดง migratory ไข้ หรืออ่อนเพลียหลังจากถูกเห็บกัด สิ่งสำคัญคือต้องไปพบแพทย์ทันที
ผื่นแดง migratory มีค่าทางการวินิจฉัยสูง และการสอบถามประวัติการสัมผัสพื้นที่ระบาดและการถูกเห็บกัดเป็นสิ่งสำคัญ ประวัติการถูกเห็บกัดอาจเป็นเบาะแสในการวินิจฉัย แต่การวินิจฉัยจากอาการทางตาเพียงอย่างเดียวทำได้ยาก จำเป็นต้องตรวจทางซีรั่ม การรวมกับอาการทางระบบ (ผื่นแดงเรื้อรัง ข้ออักเสบ อาการทางระบบประสาท) เป็นกุญแจสำคัญในการวินิจฉัย
แนวทางสองขั้นตอน ที่ CDC แนะนำ2) :
การตรวจเอนไซม์อิมมูโนแอสเสย์ (ขั้นที่ 1) : การตรวจหาแอนติบอดี IgM และ IgG IgM จะถึงจุดสูงสุดภายใน 1 เดือนแรกของการติดเชื้อ ความไวต่ำในสองสามสัปดาห์แรกของการติดเชื้อการตรวจเวสเทิร์นบล็อต (ขั้นที่ 2) : ทำเมื่อการตรวจเอนไซม์อิมมูโนแอสเสย์ให้ผลบวกหรือผลบวกลวง
เกณฑ์การแปลผลเวสเทิร์นบล็อต (เกณฑ์ CDC) 2) :
IgM บวก: มี 2 ใน 3 แถบ (23, 30, 41 kDa); การรวมกันของ 23 และ 41 kDa ต้องระวังผลบวกลวง
IgG บวก: มี 5 ใน 10 แถบ (18, 23, 28, 30, 39, 41, 45, 58, 66, 93 kDa)
ELISA ตรวจหาแอนติบอดี (IgM, IgG) ต่อ Borrelia แต่ความไวต่ำในระยะแรกของการติดเชื้อ ในกรณีที่มีอาการทางระบบประสาท ควรพิจารณาตรวจน้ำไขสันหลัง
PCR : เพิ่มจำนวน DNA จีโนมและพลาสมิดจากเนื้อเยื่อรวมถึงของเหลวในลูกตา 4) มีความไวสูงกว่าการเพาะเชื้อและใช้ในการวินิจฉัยยืนยันโรคไลม์ทางตาการเพาะเชื้อ : แยกเชื้อได้ง่ายโดยเฉพาะจากรอยโรคผื่นแดง ใช้อาหารเลี้ยงเชื้อ BSK IIการแยกจากซิฟิลิส : โรคไลม์อาจให้ผลบวกลวงในการตรวจทางซีรั่มวิทยาของซิฟิลิส (FTA-ABS)การคงอยู่ของแอนติบอดีหลังการรักษา : การตอบสนองของ IgG และ IgM อาจคงอยู่นานหลายปีหลังการรักษาด้วยยาปฏิชีวนะ การตอบสนอง IgM ที่เป็นบวกไม่สามารถแปลผลเพียงอย่างเดียวว่าเป็นหลักฐานของการติดเชื้อล่าสุดหรือการติดเชื้อซ้ำ
โรค อาการทางตาที่มีลักษณะเฉพาะ จุดแยกที่สำคัญ ซิฟิลิส ม่านตาอักเสบชนิดแกรนูโลมา และกระจกตา อักเสบชนิดเนื้อเยื่อคั่นกลางFTA-ABS บวก (ระวังผลบวกลวง) และ RP R ซาร์คอยโดซิส ม่านตาอักเสบ ส่วนหน้าชนิดแกรนูโลมาและขุ่นในวุ้นตา แบบก้อนหิมะเอกซเรย์ทรวงอก ระดับเอนไซม์แปลงแองจิโอเทนซิน แคลเซียม โรคบาบีเซีย เลือดออกในจอตาและปุ่มประสาทตาอักเสบ เกล็ดเลือดต่ำ โลหิตจางจากการแตกของเม็ดเลือดแดง ฟิล์มเลือด ไข้คิว คอรอยด์ อักเสบและจอประสาทตา อักเสบร่วมเส้นประสาทตา แอนติบอดีต่อ Coxiella burnetii ประวัติอาชีพ (สัมผัสสัตว์) โรคปลอกประสาทเสื่อมแข็ง ประสาทตาอักเสบ MRI สมอง ศักย์ไฟฟ้า诱发 ดัชนี IgG
โรคที่ต้องวินิจฉัยแยกโรคอื่นๆ: จำเป็นต้องแยกโรคจากโรคที่เกิดจากเห็บชนิดอื่นที่มีอาการทางตา เช่น ไข้เห็บโคโลราโด โรคเออร์ลิชิโอซิส ไข้จุดด่างแห่งเทือกเขาร็อกกี ไข้กลับซ้ำจากเห็บ และโรคทูลารีเมีย โรคม่านตาอักเสบ ที่สัมพันธ์กับโรคข้ออักเสบไม่ทราบสาเหตุในเด็ก และม่านตาอักเสบ ส่วนหน้าที่สัมพันธ์กับ HLA-B27 ก็ควรถูกตัดออกเช่นกัน
Q
เหตุใดการตรวจซิฟิลิสจึงให้ผลบวกลวงในการวินิจฉัยโรคลายม์?
A
Borrelia burgdorferi อยู่ในวงศ์ Spirochaetaceae ซึ่งเป็นอันดับ Spirochaetales เดียวกับ Treponema pallidum ที่ทำให้เกิดซิฟิลิส เนื่องจากปฏิกิริยาข้ามของแอนติเจน ผู้ป่วยโรคลายม์อาจให้ผลบวกลวงในการทดสอบแอนติเจนไขมันของซิฟิลิส (RP R, VDRL) และการทดสอบการดูดซึมแอนติบอดีต่อเชื้อ Treponema ด้วยฟลูออเรสเซนต์ (FTA-ABS) เพื่อการแยกโรค จำเป็นต้องใช้การทดสอบที่จำเพาะต่อ T. pallidum ร่วมด้วย
โรคระยะแรก / อัมพาตเส้นประสาทใบหน้า (รับประทาน) 3)
เลือกอย่างใดอย่างหนึ่งต่อไปนี้:
ดอกซีไซคลิน : 100 มก. รับประทานวันละ 2 ครั้ง นาน 10–21 วัน (ทางเลือกแรก)อะม็อกซีซิลลิน : 500 มก. รับประทานวันละ 3 ครั้ง นาน 14–21 วัน (ทางเลือกสำหรับเด็กและหญิงตั้งครรภ์)เซฟูรอกซิม : 500 มก. รับประทานวันละ 2 ครั้ง นาน 14–21 วัน
ขนาดยาในเด็ก: อะม็อกซีซิลลิน 25–50 มก./กก./วัน (สูงสุด 500 มก. × 3 ครั้ง), เซฟูรอกซิม 30 มก./กก./วัน (สูงสุด 500 มก. × 2 ครั้ง)3)
เยื่อหุ้มสมองอักเสบ ข้ออักเสบกำเริบ โรคระบบประสาทส่วนกลางหรือระบบประสาทส่วนปลาย (ทางหลอดเลือดดำ) 3)
เซฟไตรอะโซน : 2 กรัม/วัน ทางหลอดเลือดดำ วันละ 1 ครั้ง นาน 14–28 วัน
ในกรณีที่มีอาการทางระบบประสาท (โรคลายม์ทางระบบประสาท) ภาวะหัวใจบล็อกระดับสูง และข้ออักเสบรุนแรง ให้เลือกการรักษาทางหลอดเลือดดำ ขนาดพื้นฐานของเซฟไตรอะโซนคือ 2 กรัม วันละครั้ง ระยะเวลาขึ้นอยู่กับการตอบสนองต่อการรักษา
ทำหลังจากเริ่มการรักษาด้วยยาปฏิชีวนะทั่วร่างกายแล้ว
ยาหยอดตาสเตียรอยด์ : ใช้สำหรับการอักเสบของส่วนหน้าของตา (ม่านตาอักเสบ ร่วมกับซิลิอารีบอดี / ยูเวียอักเสบส่วนหน้า)ยาหยอดตาขยายม่านตา (ยาหยุดการปรับตา) : เพิ่มเพื่อป้องกันการยึดติดของม่านตา ด้านหลัง ลดอาการปวด และอาการกลัวแสง ยูเวียอักเสบส่วนหลังและวุ้นตา แก้วอักเสบ : ติดตามอาการขณะให้ยาปฏิชีวนะทั่วร่างกายต่อไป หากการอักเสบรุนแรง ให้พิจารณาให้สเตียรอยด์ ทั่วร่างกาย
การพยากรณ์โรคดีด้วยการรักษาด้วยยาปฏิชีวนะในระยะแรก (ระยะที่ 1) และคาดว่าจะหายเป็นปกติในกรณีส่วนใหญ่ เมื่อดำเนินไปถึงระยะที่ 2 และ 3 มักเกิดผลตกค้างทางระบบประสาทและข้อต่อ อาการทางตาส่วนใหญ่ดีขึ้นด้วยการรักษาด้วยยาปฏิชีวนะ แต่ในกรณีประสาทตาอักเสบ การฟื้นคืนการมองเห็น อาจไม่สมบูรณ์ ในกรณีโรคลายม์ทางตาที่เกิดเยื่อใหม่ในคอรอยด์ (CNV M) มีรายงานว่าการพยากรณ์การมองเห็น ไม่ดี 5)
กระบวนการจากการติดเชื้อสู่รอยโรคของอวัยวะ
เชื้อสไปโรเคตเพิ่มจำนวนในต่อมน้ำลายของเห็บที่ติดเชื้อ และถูกฉีดเข้าสู่ผิวหนังของโฮสต์ขณะดูดเลือด การติดเชื้อเริ่มต้นหลังจากเห็บเกาะ 12-24 ชั่วโมง และความเสี่ยงในการติดเชื้อเพิ่มขึ้นอย่างมีนัยสำคัญหลังจากเห็บเกาะนาน 36-48 ชั่วโมงหรือมากกว่า
Borrelia ยึดเกาะกับโปรตีโอไกลแคนของโฮสต์ผ่านไกลโคซามิโนไกลแคนบนผิว (เช่น โปรตีนจับดีคอริน) 4) หลังการยึดเกาะ แบคทีเรียจะบุกรุกเนื้อเยื่อโดยใช้ส่วนประกอบของเมทริกซ์นอกเซลล์ของโฮสต์ จากนั้นแบคทีเรียจะแพร่กระจายทางน้ำเหลืองหรือทางเลือดไปทั่วร่างกาย โดยมีความชอบเฉพาะต่อเนื้อเยื่อต่อไปนี้:
ผิวหนัง (ผื่นแดงชนิดอพยพ: ปฏิกิริยาการอักเสบเฉพาะที่)
เยื่อบุข้อ (ข้ออักเสบ: การสะสมของอิมมูนคอมเพล็กซ์และการแทรกซึมของเซลล์ที CD4+)
ระบบประสาทส่วนปลายและส่วนกลาง (โรคลายม์ทางระบบประสาท: การอักเสบของเนื้อสมอง เยื่อหุ้มสมอง และรากประสาท)
ระบบการนำไฟฟ้าของหัวใจ (ภาวะหัวใจบล็อกเอวี: กล้ามเนื้อหัวใจอักเสบ, ความผิดปกติของทางนำไฟฟ้า)
เนื้อเยื่อตา (ยูเวีย, กระจกตา , เส้นประสาทตา )
กลไกของรอยโรคที่ตา
ม่านตาอักเสบ (uveitis) เกี่ยวข้องทั้งการแทรกซึมของแบคทีเรียโดยตรงและการตอบสนองทางภูมิคุ้มกันของโฮสต์ 5) มีสองกลไกที่อยู่ร่วมกัน: “ชนิดติดเชื้อโดยตรง” ซึ่งสไปโรเคตแทรกซึมเข้าไปในยูเวียโดยตรง และ “ชนิดที่อาศัยภูมิคุ้มกัน” ซึ่งเป็นผลจากการตอบสนองทางภูมิคุ้มกันที่มาพร้อมกับการติดเชื้อ
โรคกระจกตา อักเสบชนิดเนื้อเยื่อ (parenchymal keratitis) ในระยะที่สามตอบสนองได้ดีต่อสเตียรอยด์ เฉพาะที่เพียงอย่างเดียว แสดงให้เห็นว่า การตอบสนองทางภูมิคุ้มกัน (การอักเสบ) เป็นหลักมากกว่าการติดเชื้อเอง อัมพาตใบหน้าสองข้างเป็นผลจากเส้นประสาทสมองอักเสบ (cranial neuritis) ที่เกิดจาก Borrelia และเป็นลักษณะเฉพาะของการติดเชื้อระยะแพร่กระจายในระยะที่สอง มีรายงานกรณีโรคไลม์ทางตาที่พบไม่บ่อยซึ่งมีการสร้างเยื่อเส้นเลือดใหม่ในคอรอยด์ (CNV M) 5)
ภาวะแทรกซ้อนทางตาในโรคไลม์ทางระบบประสาท
ในโรคไลม์ทางระบบประสาท (Lyme neuroborreliosis) Borrelia ข้ามด่านกั้นเลือด-สมองเพื่อบุกรุกระบบประสาทส่วนกลาง ทำให้เกิดเส้นประสาทตา อักเสบ อัมพาตของเส้นประสาทควบคุมการเคลื่อนไหวลูกตา และความผิดปกติของการเคลื่อนไหวตาแบบเหนือนิวเคลียส การตรวจหาแอนติบอดีในน้ำไขสันหลังและการเพิ่มขึ้นของจำนวนเซลล์ช่วยในการวินิจฉัย
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
การทดลองทางคลินิกระยะที่ 3 ของวัคซีนโรคไลม์ (VLA15) ซึ่งพัฒนาโดย Valneva และ Pfizer ร่วมกันกำลังดำเนินการในยุโรปและอเมริกาเหนือ การศึกษาภาระโรคไลม์ในยุโรปก็เป็นพื้นฐานสำหรับสิ่งนี้ 1) และกำลังเข้าสู่ระยะใหม่จากมุมมองของเวชศาสตร์ป้องกัน อายุเป้าหมาย (5 ปีขึ้นไป) ตารางการฉีดวัคซีน และระยะเวลาที่มีประสิทธิภาพอยู่ระหว่างการประเมินในปัจจุบัน
ตามข้อมูลการเฝ้าระวังของยุโรป ภาระโรคไลม์เพิ่มขึ้นอย่างมีนัยสำคัญในพื้นที่ที่มีการระบาดในช่วง 15 ปีที่ผ่านมา และมีการรายงานการขยายไปยังพื้นที่ใหม่ด้วย 1) การเปลี่ยนแปลงทางระบาดวิทยานี้เกี่ยวข้องกับการขยายตัวของแหล่งที่อยู่อาศัยของเห็บเนื่องจากการเปลี่ยนแปลงสภาพภูมิอากาศและการเพิ่มขึ้นของประชากรที่ทำกิจกรรมนันทนาการกลางแจ้ง
วิธีการ PCR สำหรับการตรวจหา DNA ของ Borrelia ในตัวอย่างต่างๆ รวมถึงของเหลวในลูกตาได้รับการปรับปรุง และกำลังมีการวิจัยเพื่อประยุกต์ใช้ในกรณีที่วินิจฉัยทางซีรัมวิทยาได้ยาก 4) การวิเคราะห์ตัวอย่างโดยใช้การหาลำดับรุ่นถัดไป (NGS) ก็คาดว่าจะช่วยเพิ่มความแม่นยำในการวินิจฉัย
ในโรคไลม์ในเด็ก รูปแบบการเกิดภาวะแทรกซ้อนทางตาอาจแตกต่างจากผู้ใหญ่ และการศึกษายังคงดำเนินต่อไปเพื่อประเมินผลกระทบระยะยาวต่อการมองเห็น 5) ในเด็ก อัมพาตเส้นประสาทใบหน้ามักแสดงอาการเร็วและบางครั้งเป็นสาเหตุให้มาพบจักษุแพทย์
Marques AR, Strle F, Wormser GP . Comparison of Lyme Disease in the United States and Europe. Emerg Infect Dis. 2021;27(8):2017-2024.
Mead P, Petersen J, Hinckley A. Updated CDC Recommendation for Serologic Diagnosis of Lyme Disease. MMWR. 2019;68(32):703.
Lantos PM, Rumbaugh J, Bockenstedt LK, et al. Clinical Practice Guidelines by the IDSA/AAN/ACR: 2020 Guidelines for the Prevention, Diagnosis, and Treatment of Lyme Disease. Clin Infect Dis. 2021;72(1):e1-e48.
Radolf JD, Caimano MJ, Stevenson B, Hu LT. Of ticks, mice and men: understanding the dual-host lifestyle of Lyme disease spirochaetes. Nat Rev Microbiol. 2012;10(2):87-99.
Krause PJ, Bockenstedt LK. Lyme Disease and the Heart. Circulation. 2013;127(7):e451-e454.