ซาร์คอยโดซิส เป็นโรคแกรนูโลมาแบบไม่เป็นเนื้อตายทั่วร่างกาย และเป็นสาเหตุอันดับหนึ่งของม่านตาอักเสบ ในการสำรวจทางระบาดวิทยาปี 2002 พบร้อยละ 13.3 ของม่านตาอักเสบ และปี 2009 พบร้อยละ 10.7 ยังคงเป็นอันดับหนึ่ง1)
ตะกอนหลังกระจกตา คล้ายไขมันหมู ก้อนที่ม่านตา ก้อนที่มุมช่องหน้าลูกตา ความขุ่นในวุ้นตา คล้ายก้อนหิมะ และเยื่อบุหลอดเลือดจอประสาทตาอักเสบ เป็นลักษณะเฉพาะทางตา
การวินิจฉัยใช้เกณฑ์ปรับปรุงของญี่ปุ่นปี 2015 หรือเกณฑ์ปรับปรุง IWOS (2019) โดยประเมินสามขั้นตอน2)
การรักษาหลักคือยาหยอดตาสเตียรอยด์ การฉีดใต้เทนนอนส่วนหลัง และการให้ยาทั่วร่างกาย ในกรณีดื้อยา ใช้ MTX, MMF และอะดาลิมูแมบ 4)
ความคมชัดของสายตาสุดท้ายต่ำกว่า 0.5 ร้อยละ 17 และต่ำกว่า 0.1 ร้อยละ 6 การวินิจฉัยแต่เนิ่นๆ และการรักษาที่เหมาะสมมีผลต่อพยากรณ์โรค
ชนิดที่เริ่มต้นในเด็กเล็ก (≤5 ปี) สัมพันธ์กับการกลายพันธุ์ของ NOD2 และต้องได้รับการดูแลเป็นพิเศษในฐานะกลุ่มอาการเบลอ 3)
ซาร์คอยโดซิส เป็นโรคอักเสบทั่วร่างกายโดยไม่ทราบสาเหตุ มีลักษณะเฉพาะคือการเกิดแกรนูโลมาชนิด epithelial cell non-caseating ในอวัยวะต่างๆ ทางพยาธิวิทยาเนื้อเยื่อมีลักษณะเป็นแกรนูโลมาที่ไม่มีการตายเน่า ประกอบด้วยเซลล์เยื่อบุผิวและเซลล์ยักษ์ ตำแหน่งที่พบบ่อยคือ ปอด ต่อมน้ำเหลืองในช่องอก ตา และผิวหนัง แต่อาจเกิดที่หัวใจ สมอง กระดูก ไต และทางเดินอาหารได้
ในปี ค.ศ. 1878 เซอร์โจนาธาน ฮัทชินสันรายงานครั้งแรกในฐานะโรคผิวหนัง ในปี ค.ศ. 1909 จักษุแพทย์ชาวเดนมาร์ก เฮียร์ฟอร์ดต์ รายงานผู้ป่วยที่มีสามอาการหลักคือ “ม่านตาอักเสบ ต่อมหูอักเสบ มีไข้” ซึ่งต่อมาเรียกว่ากลุ่มอาการเฮียร์ฟอร์ดต์ 9)
ซาร์คอยโดซิส เป็นสาเหตุอันดับหนึ่งของม่านตาอักเสบ จากการสำรวจทางระบาดวิทยาปี 2002 พบร้อยละ 13.3 ของม่านตาอักเสบ ทั้งหมด และปี 2009 พบร้อยละ 10.7 (ทั้งคู่อันดับหนึ่ง) 1) การเกี่ยวข้องของตาเกิดขึ้นในร้อยละ 20-50 ของผู้ป่วยซาร์คอยโดซิส 2) และอาการทางตาเป็นอาการแรกเริ่มในร้อยละ 30-40 ของกรณี มากกว่าร้อยละ 85 เป็นสองตา 2)
อายุที่เริ่มเกิด: ในเพศชาย พีคที่อายุ 20 ปี; ในเพศหญิง มีการกระจายแบบสองพีคที่อายุ 20 ปี และ 50-60 ปี พบในเพศหญิงมากกว่า (อัตราส่วนชาย:หญิง 1:1.8) 1) และสัดส่วนเพศหญิงเพิ่มขึ้นเมื่ออายุมากกว่า 50 ปี
ซาร์คอยโดซิส ในเด็กมีพยาธิสรีรวิทยาต่างจากผู้ใหญ่ 3) ชนิดที่เริ่มต้นเร็ว (EOS) ซึ่งเกิดก่อนอายุ 5 ปี สอดคล้องกับกลุ่มอาการเบลอที่สัมพันธ์กับการกลายพันธุ์ของยีน NOD2 (R334W, R334Q) โดยมีสามอาการหลักคือ ข้ออักเสบ ผิวหนังอักเสบ และม่านตาอักเสบ ชนิดผู้ใหญ่ที่เกิดในช่วงอายุ 8-15 ปี เชื่อว่าเกิดจากการตอบสนองทางภูมิคุ้มกันที่มากเกินไปต่อแอนติเจนจากสิ่งแวดล้อม 3)
Q
เหตุใดม่านตาอักเสบจากซาร์คอยด์จึงพบบ่อยในญี่ปุ่น?
A
ซาร์คอยโดซิส เป็นสาเหตุอันดับหนึ่งของม่านตาอักเสบ ในญี่ปุ่น ในขณะที่สัดส่วนต่ำกว่าในยุโรป อเมริกา และเอเชียตะวันออกเฉียงใต้ ความแตกต่างของพื้นฐานทางพันธุกรรม (อัลลีล HLA-DRB1) และปัจจัยสิ่งแวดล้อมคาดว่ามีส่วนเกี่ยวข้อง แต่สาเหตุที่แน่ชัดยังไม่ทราบ 1)
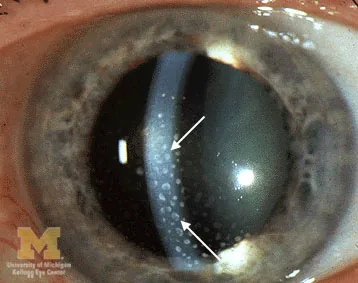
คราบไขมันแกะบนเยื่อบุผิวก่อนกระจกตา (mutton-fat KPs) ที่เกี่ยวข้องกับซาร์คอยโดซิส Trobe JT. Keratic precipitates. The Eyes Have It — Anterior Uveitis. University of Michigan Kellogg Eye Center. Via Wikimedia Commons (File:Keratic-precipitates.jpg). License: CC BY 3.0.
คราบแกรนูโลมาขนาดใหญ่ สีขาวเหลือง คล้ายไขมันจำนวนมากบนผิวเยื่อบุผิวก่อนกระจกตา แสดงด้วยลูกศรสีขาว สอดคล้องกับ KP แบบ mutton-fat ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
อาการทางตาขึ้นอยู่กับตำแหน่งและความรุนแรงของการอักเสบ อาการที่พบบ่อยที่สุดคือตามัว รองลงมาคือเห็นจุดลอย (จากขุ่นในวุ้นตา ) สายตาลดลง กลัวแสง ตาแดง และปวดตา ในชนิดเรื้อรังอาจไม่มีอาการและวินิจฉัยล่าช้า 2) อาการทางตาอาจนำหน้าอาการทั่วร่างกายหลายปี
:::caution ควรระวังแม้ไม่มีอาการ主观
ในรายที่เป็นเรื้อรัง อาการมักน้อย การอักเสบที่ยังทำงานอยู่จะถูกตรวจพบเมื่อตรวจตาเป็นประจำเท่านั้น
:::
ลักษณะของม่านตาอักเสบส่วนหน้า
ตะกอนที่กระจกตา แบบไขมันแกะ (mutton-fat KP) : สีเทาขาว ขนาดใหญ่ กระจายที่ครึ่งล่างของกระจกตา
ปุ่มที่ม่านตา : ปุ่ม Koeppe (ที่ขอบรูม่านตา ), ปุ่ม Busacca (ที่ผิวม่านตา )
ปุ่มที่มุมตา : อาการแสดงที่ค่อนข้างจำเพาะ ทำให้เกิดพังผืดยึดม่านตา ส่วนปลายด้านหน้าแบบกระโจม
พังผืดยึดม่านตา ส่วนหลัง : พบบ่อย ถ้าเป็นรอบด้านจะทำให้ม่านตา โป่ง (iris bombé)
ลักษณะของม่านตาอักเสบส่วนหลัง
ความขุ่นในวุ้นตา : แบบก้อนหิมะ (snowball) หรือสายไข่มุก (string of pearls) 1)
เยื่อบุหลอดเลือดดำจอประสาทตา อักเสบ : ปลอกหุ้มหลอดเลือดแบบเป็นปล้องคล้ายหยดเทียน (candle wax drippings) 1)
แกรนูโลมาคอรอยด์ : รอยโรคสีเหลืองส้มกระจาย รอยโรคขนาดใหญ่อาจมีจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา
แกรนูโลมาที่หัวประสาทตา : น้อยกว่า 5% 7) มีรายงานหลอดเลือดโป่งพองขนาดใหญ่ด้วย 2)
ต่อมน้ำตาบวมจากแกรนูโลมาทำให้เกิดเยื่อบุตาอักเสบ และกระจกตา อักเสบแห้ง อาจพบปุ่มที่เยื่อบุตา (มักไม่มีอาการ) ตาอักเสบ (พบน้อย ไม่มีการตายของเนื้อ) และแกรนูโลมาที่ผิวหนังเปลือกตา อาจเกิดอัมพาตของเส้นประสาทสมอง เช่น เส้นประสาทใบหน้าได้
จอประสาทตา บวมน้ำชนิดซีสตอยด์ (CME )การมองเห็น ลดลง เกิดบ่อยในกรณีเรื้อรัง2) การสร้างเยื่อเหนือจอประสาทตา หรือเยื่อแก้วตา ต้อหินทุติยภูมิ 6) เกิดจากปุ่มที่มุมตา การอักเสบของ trabecular meshwork หรือการตอบสนองต่อสเตียรอยด์ ต้อกระจก ร่วมต้อกระจก ใต้แคปซูลด้านหลังเนื่องจากการอักเสบเรื้อรังหรือยาหยอดสเตียรอยด์
ไม่ทราบสาเหตุที่แน่ชัด เชื่อว่าบุคคลที่มีความไวทางพันธุกรรมเมื่อสัมผัสกับแอนติเจนจากสิ่งแวดล้อม (แอนติเจนที่สูดดมหรือสารติดเชื้อ) จะกระตุ้นการตอบสนองทางภูมิคุ้มกันที่มากเกินไป
มีรายงานการเกี่ยวข้องของ Cutibacterium acnes (เดิมชื่อ Propionibacterium acnes) นอกจากนี้ยังมีข้อเสนอแนะถึงการมีส่วนร่วมของ DNA ของ Mycobacterium tuberculosis และไวรัสต่างๆ2) ความโน้มเอียงทางพันธุกรรมเป็นที่ทราบกันว่าเกี่ยวข้องกับ HLA-DRB11) และความเสี่ยงเพิ่มขึ้นในกรณีที่มีประวัติครอบครัว2)
ปัจจัยเสี่ยง รายละเอียด เชื้อชาติ พบบ่อยในชาวแอฟริกันอเมริกัน (ประมาณ 10 เท่าของคนผิวขาว) และพบมากในชาวยุโรปเหนือ เพศ พบในผู้หญิงบ่อยกว่าเล็กน้อย (อัตราส่วนชาย:หญิง 1:1.8) อายุ ผู้ชายอายุ 20 ปี, ผู้หญิงอายุ 20 ปี และ 50-60 ปี HLA ความสัมพันธ์กับอัลลีล HLA-DRB11) ประวัติครอบครัว การมีญาติสายตรงเป็นซาร์คอยโดซิส เพิ่มความเสี่ยง2)
ในซาร์คอยโดซิส ที่เริ่มต้นในเด็กเล็ก (EOS) การกลายพันธุ์ของ NOD2 (R334W, R334Q) ทำให้สัญญาณ NF -κB ถูกกระตุ้นมากเกินไปและเกิดเซลล์ Th17 ที่ก่อโรค3)
:::tip การป้องกันและการใช้ชีวิตประจำวัน
ปัจจุบันยังไม่มีวิธีการป้องกันที่ได้รับการพิสูจน์แล้ว เพื่อการตรวจพบตั้งแต่เนิ่นๆ ควรไปพบจักษุแพทย์หากมีอาการตามัวหรือเห็นจุดลอยตัวต่อเนื่อง
:::
หลักการวินิจฉัยคือการประเมินผลการตรวจทางคลินิก ห้องปฏิบัติการ และพยาธิวิทยาอย่างครอบคลุม
:::caution ข้อควรระวังการใช้สเตียรอยด์ ทั่วร่างกายก่อนการวินิจฉัย
สเตียรอยด์ ทั่วร่างกายอาจทำให้รอยโรคเล็กลงและทำให้ผลตรวจชิ้นเนื้อเนื้อเยื่อเป็นลบปลอม เว้นแต่เป็นกรณีฉุกเฉิน ควรหลีกเลี่ยงการใช้สเตียรอยด์ ทั่วร่างกายจนกว่าจะยืนยันการวินิจฉัย
:::
แน่นอน (กลุ่มวินิจฉัยทางพยาธิวิทยา) : รอยโรคใน 2 อวัยวะขึ้นไป + แกรนูโลมาโดยไม่มีเนื้อตายแบบ caseous ทางพยาธิวิทยา
เกือบแน่นอน (กลุ่มวินิจฉัยทางคลินิก) : รอยโรคใน 2 อวัยวะขึ้นไป + ผลการตรวจทางห้องปฏิบัติการอย่างน้อย 2 รายการเป็นบวก
ม่านตาอักเสบ ส่วนหน้าชนิดแกรนูโลมา (คราบเคอราติกพรีซิพิเทตแบบไขมันหมู, ก้อนที่ม่านตา )ก้อนที่มุมลูกตาหรือพังผืดยึดม่านตา ส่วนปลายรูปเต็นท์
ความขุ่นของวุ้นตา เป็นก้อน (แบบก้อนหิมะ, แบบลูกประคำ)เยื่อบุหลอดเลือดจอประสาทตาอักเสบ (ส่วนใหญ่เป็นหลอดเลือดดำ) และก้อนรอบหลอดเลือด
รอยโรคขี้ผึ้งจอประสาทตา -คอรอยด์ หลายจุด หรือรอยโรคฝ่อจอประสาทตา -คอรอยด์ คล้ายรอยจอแสง
แกรนูโลมาของหัวประสาทตาหรือแกรนูโลมาของคอรอยด์
มี 2 ใน 6 ข้อขึ้นไป สงสัยการมีส่วนร่วมของตาในซาร์คอยโดซิส และวินิจฉัยตามเกณฑ์การวินิจฉัย
รอยโรคตาที่ใช้อ้างอิง: กระจกตา แห้ง, เยื่อบุตา ขาวอักเสบ/ตาขาว อักเสบ, ต่อมน้ำตาบวม, เส้นประสาทใบหน้าเป็นอัมพาต
แน่นอน (Definitive)
แกรนูโลมาแบบไม่เป็นเนื้อตายชนิดเคซิฟายด์ที่พิสูจน์ได้จากการตัดชิ้นเนื้อ และมีลักษณะของยูเวียอักเสบที่สอดคล้อง
สันนิษฐาน (Presumed)
ต่อมน้ำเหลืองฮิลัสโตทั้งสองข้าง (BHL) + มีอาการแสดงในลูกตา 2 อย่างขึ้นไป
หรือ: ความผิดปกติจากการตรวจร่างกายนอกเหนือจาก BHL 2 อย่างขึ้นไป + อาการแสดงในลูกตา 2 อย่างขึ้นไป
เป็นไปได้ (Possible)
อาการแสดงในลูกตา 3 อย่างขึ้นไป, BHL เป็นลบ แต่มีผลการตรวจร่างกายผิดปกติ 2 อย่างขึ้นไป
อาการแสดงในลูกตา 7 อย่างของ IWOS 2) : (1) ตะกอนกระจกตา แบบไขมัน/ก้อนม่านตา , (2) ก้อนมุมตา/พังผืดม่านตา ส่วนหน้าแบบเต็นท์, (3) ความขุ่นของวุ้นตา แบบก้อนหิมะ/ลูกประคำ, (4) เยื่อบุหลอดเลือดจอประสาทตาอักเสบ /ก้อนรอบหลอดเลือด, (5) รอยโรคแบบขี้ผึ้ง/คล้ายรอยจอแสง, (6) แกรนูโลมาหัวประสาทตา/คอรอยด์ , (7) เป็นสองข้าง
รายการตรวจ ลักษณะ/ค่า ACE ในซีรัม ความไว 73% ความจำเพาะ 83%2) ระวังผลลบลวงระหว่างการรักษาด้วยสเตียรอยด์ หรือการใช้ยา ACE inhibitor ไลโซไซม์ในซีรัม >8 มก./ล.: ความไว 60% ความจำเพาะ 76%2) sIL-2R ในซีรัม ตัวบ่งชี้ทางชีวภาพ ของกิจกรรมโรค2) เอกซเรย์ทรวงอก/CT BHL (ผิดปกติประมาณ 90%) ความไวของ CT 73%8) Ga-67 scintigraphy/FDG-PET ความไวของ PET 85.7% ความจำเพาะ 95.5%2, 8) อัตราส่วน CD4/CD8 ใน BAL >3.5 เป็นบวก1, 2) การทดสอบทูเบอร์คูลิน/IGRA เป็นลบ จำเป็นเพื่อแยกวัณโรค1) การตัดชิ้นเนื้อ มาตรฐานทองคำสำหรับการวินิจฉัยที่แน่นอน ผ่านหลอดลม (อัตราบวก 63-80%) 5) รวมถึงเยื่อบุตา ต่อมน้ำเหลือง และผิวหนัง
ม่านตาอักเสบจากวัณโรค จอประสาทตา อักเสบแบบอุดตัน, IGRA/QFT บวก 1) มะเร็งต่อมน้ำเหลืองชนิดร้าย (มะเร็งต่อมน้ำเหลืองในลูกตา) : ความขุ่นของวุ้นตา แบบม่าน, อัตราส่วน IL-10/IL-6 สูงขึ้น 5) ม่านตาอักเสบที่เกี่ยวข้องกับ HTLV-1 1) กลุ่มอาการ Posner-Schlossman : ความดันลูกตา สูงซ้ำข้างเดียวVKH (โรคฮาราดะ ) : ส่วนใหญ่เป็นจอประสาทตาลอก แบบเซรุ่มทั้งสองข้างจอประสาทตาตายเฉียบพลัน จอประสาทตา อักเสบส่วนกลาง 1)
Q
หากตรวจเลือดพบ ACE ปกติ จะสามารถตัดโรคซาร์คอยโดซิสออกได้หรือไม่?
A
ไม่สามารถตัดออกได้ ความไว 73% ดังนั้นประมาณหนึ่งในสี่ของผู้ป่วยมีค่าปกติ ในระหว่างการรักษาด้วยสเตียรอยด์ หรือการใช้ยา ACE inhibitor จะให้ผลลบเท็จ จำเป็นต้องประเมินผลทางคลินิก ภาพถ่ายรังสี และการตรวจอื่นๆ ร่วมกัน 2) .
Q
จะแยกโรคซาร์คอยโดซิสและมะเร็งต่อมน้ำเหลืองชนิดร้ายอย่างไร?
A
ทั้งสองสามารถทำให้เกิดรอยโรคที่คอรอยด์ และต่อมน้ำเหลืองโตได้ การแยกโรคทำโดยใช้อัตราส่วน IL-10/IL-6 ในอารมณ์ขันน้ำและวุ้นตา (>1 บ่งชี้ถึงมะเร็งต่อมน้ำเหลือง) และรูปแบบการสะสมของ FDG-PET การวินิจฉัยที่แน่นอนต้องตัดชิ้นเนื้อ 5) .
ยาหยอดตาเบตาเมทาโซน (Rinderon® 0.1%) วันละ 4 ครั้ง
Midrin P® วันละ 3 ครั้ง (เพื่อป้องกัน/รักษาการยึดติดของม่านตา ด้านหลัง)
แม้ไม่มีอาการอักเสบในช่องหน้าม่านตา ควรหยอดตาสเตียรอยด์ ต่อไปเพื่อป้องกันปุ่มที่มุมตา
Triamcinolone acetonide (Kenacort-A®) 40 มก. (นอกข้อบ่งใช้) 1) .
จุดสูงสุดของฤทธิ์: ประมาณ 1 เดือนหลังฉีด ระยะเวลาที่มีประสิทธิภาพประมาณ 3 เดือน
หากฉีดหลายครั้ง ควรเว้นระยะอย่างน้อย 2 เดือน
ข้อบ่งใช้: จุดภาพชัด บวมชนิดซีสต์, ขุ่นมัวในวุ้นตา แบบกระจาย, กรณีที่ให้ยาทางระบบได้ยาก (ผู้สูงอายุ, เบาหวาน)
ผลข้างเคียง: ความดันลูกตา สูง, ต้อกระจก ฉีดจากด้านล่างขมับเพื่อหลีกเลี่ยงหนังตาตก
ข้อบ่งใช้ในการให้ทางระบบ 1) : การอักเสบของส่วนหน้าอย่างรุนแรงที่ดื้อต่อการรักษาเฉพาะที่, วุ้นตา ขุ่นมาก, จอประสาทตา อักเสบร่วมกับคอรอยด์ อักเสบแบบกระจาย, จอประสาทตา อักเสบชนิดหลอดเลือดอักเสบ, จุดภาพชัด บวม, จานประสาทตา บวม, แกรนูโลมา
Prednisolone 0.5–1.0 มก./กก./วัน เป็นเวลา 2–4 สัปดาห์ จากนั้นลดลง 5–10 มก./วัน ทุก 4–8 สัปดาห์ 1) ระยะเวลาการรักษาทั้งหมดอาจใช้เวลา 6 เดือนถึงมากกว่า 1 ปี 1) .
ตัวอย่างตารางการลดขนาดยา :
ขนาดยา ระยะเวลา 30 มก./วัน 2 สัปดาห์ 20 มก./วัน 1 เดือน 15 มก./วัน 1 เดือน 10 มก./วัน 1 เดือน 7.5 มก./วัน 1 เดือน 5 มก./วัน 1 เดือน 5 มก./วัน (วันเว้นวัน) 1 เดือน
:::caution ข้อควรระวังในการใช้สเตียรอยด์ ระยะยาว
ระวังความเสี่ยงต่อโรคกระดูกพรุน เบาหวาน ความดันโลหิตสูง และการติดเชื้อ ในกรณีที่ใช้ระยะยาว ควรพิจารณาใช้ยาป้องกันเยื่อบุกระเพาะอาหารและบิสฟอสโฟเนตร่วมด้วย
:::
ใช้ในกรณีดื้อต่อการรักษาหรือเพื่อลดการใช้สเตียรอยด์ 1, 2) .
MTX (Methotrexate) : 7.5–25 มก./สัปดาห์2) . ออกฤทธิ์ใน 2–12 สัปดาห์ ไม่ครอบคลุมโดยประกัน1) MMF (Mycophenolate mofetil) : 0.5–1.5 กรัม วันละสองครั้ง2) . Allegri 2022: จาก 235 ราย MMF ถูกใช้มากที่สุด (43 ราย)2) Azathioprine : 1–4 มก./กก./วัน2) Cyclosporine : 2.5–10 มก./กก./วัน2)
โดยปกติสามารถหยุดได้ภายใน 12–24 เดือน ในกรณีที่กลับเป็นซ้ำรุนแรง อาจต้องใช้ต่อเนื่องนานกว่า 5 ปี2) .
Adalimumab (Humira®) : 40 มก. ทุก 2 สัปดาห์ ฉีดใต้ผิวหนัง2, 4) . แอนติบอดีต่อ TNF -α ที่ได้รับการรับรองสำหรับม่านตาอักเสบที่ไม่ติดเชื้อ การทดลอง VISUAL I และ VISUAL II ยืนยันประสิทธิภาพในการป้องกันการกลับเป็นซ้ำ4) .
Infliximab (Remicade®) : 5 มก./กก. หยดทางหลอดเลือดดำ ทุก 8 สัปดาห์1) . ครอบคลุมสำหรับจอประสาทตา อักเสบและม่านตาอักเสบ ดื้อในโรค Behçet ส่วนในซาร์คอยโดซิส เป็นการใช้นอกข้อบ่งชี้.
ประสิทธิภาพของ etanercept ต่ำ1) . ก่อนให้ยาชีววัตถุ ต้องตรวจคัดกรองวัณโรคและไวรัสตับอักเสบบี4) .
การผ่าตัดต้อกระจก : ทำในช่วงที่การอักเสบสงบ หากสงบได้ยาก ให้ผ่าตัดร่วมกับสเตียรอยด์ ชนิดรับประทานในช่วงที่ค่อนข้างสงบ หากมีความเป็นไปได้ที่จะต้องผ่าตัดกรองในอนาคต ควรรักษาเยื่อบุตา ส่วนบนไว้และเลือกกรีดที่กระจกตา .
ต้อหินทุติยภูมิ ต้อหินจากสเตียรอยด์ หากไม่เพียงพอ ให้ทำ trabeculectomy.
การจี้จอประสาทตาด้วยแสง จอประสาทตา ให้จี้โดยตรง.
การผ่าตัดน้ำวุ้นตา เยื่อเหนือจอประสาทตา , รูที่จอประสาทตาส่วนกลาง , เลือดออกในน้ำวุ้นตา , และจอประสาทตา ส่วนกลางบวมแบบถุงน้ำที่ดื้อต่อสเตียรอยด์
Q
สามารถรักษาด้วยยาหยอดตาสเตียรอยด์เพียงอย่างเดียวได้หรือไม่?
A
ในกรณีที่มีการอักเสบเล็กน้อยที่ส่วนหน้าของตา สามารถทำได้ หากมีรอยโรคที่ส่วนหลัง (จอประสาทตา ส่วนกลางบวมแบบถุงน้ำ, จอประสาทตา อักเสบร่วมกับคอรอยด์ อักเสบเป็นบริเวณกว้าง, หรือรอยโรคที่เส้นประสาทตา ) จำเป็นต้องฉีดยาใต้เยื่อหุ้มเทนนอนส่วนหลังหรือให้ยาโดยทั่วร่างกาย
Q
โรคม่านตาอักเสบจากซาร์คอยด์สามารถหายขาดได้หรือไม่?
A
ประมาณ 2 ใน 3 ของผู้ป่วยมีอาการไม่รุนแรงและหายได้เอง โดยหลายรายมีพยากรณ์โรคทางสายตาที่ดีโดยไม่ต้องใช้สเตียรอยด์ ทั่วร่างกาย บางรายกลายเป็นเรื้อรังและต้องรักษาระยะยาว การอักเสบที่ส่วนหน้ามีพยากรณ์โรคที่ดี ในขณะที่การลุกลามซ้ำๆ ที่ส่วนหลังทำให้จอประสาทตา เสื่อมและเส้นประสาทตา ฝ่อ ส่งผลให้การมองเห็น บกพร่องอย่างรุนแรง
การเกิดแกรนูโลมาเป็นไปตามลำดับขั้นของภูมิคุ้มกันดังนี้ 2) :
การรับรู้แอนติเจนผ่าน TLR2 → การกระตุ้นแมคโครฟาจ
การผลิต IL-6, IL-12, IL-18, TNF -α
การเปลี่ยนแปลงของเซลล์ที CD4+ เป็น Th1 → การผลิต IFN-γ, IL-2. Th17 → IL-17
ความผิดปกติของเซลล์ทีควบคุม → การขยายการตอบสนอง Th1 → การเกิดแกรนูโลมา
ลักษณะทางจุลกายวิภาคของแกรนูโลมา: กลุ่มของเซลล์เยื่อบุผิวชนิดไม่เป็นเนื้อตายและลิมโฟไซต์ พบแอสเทอรอยด์บอดีและเชามันน์บอดีภายในเซลล์ยักษ์หลายนิวเคลียส มีพังผืดรูปวงแหวนล้อมรอบ 2)
พยาธิสภาพหลักภายในลูกตา: การสะสมของแกรนูโลมาใน trabecular meshwork → การกีดขวางการไหลของอารมณ์ขันน้ำ → ต้อหินทุติยภูมิ 6) การแทรกซึมของแกรนูโลมาในผนังหลอดเลือดจอประสาทตา → การอักเสบรอบหลอดเลือดดำ → การก่อตัวของสารคัดหลั่งคล้ายหยดขี้ผึ้ง การเพิ่มการผลิต VEGF ในสภาพแวดล้อมที่มีการอักเสบ → หลอดเลือดใหม่ในคอรอยด์ 10)
อาจเกิดการผลิตวิตามินดีมากเกินไป (การสังเคราะห์ 1,25(OH)₂D₃ ที่เพิ่มขึ้นโดยแมคโครฟาจ) → ภาวะแคลเซียมในปัสสาวะสูงและแคลเซียมในเลือดสูง 2)
ในชนิดที่เริ่มต้นในเด็กปฐมวัย (การกลายพันธุ์ NOD2) การกระตุ้นสัญญาณ NF -κB มากเกินไปและการปรากฏของเซลล์ Th17 ที่ก่อโรคจะส่งเสริมการเกิดแกรนูโลมา 3)
:::danger ข้อมูลเกี่ยวกับระยะการวิจัย
การรักษาและผลการวิจัยบางส่วนที่กล่าวถึงในส่วนนี้ยังอยู่ในระยะการวิจัย ในการปฏิบัติทางคลินิกจริง ควรตัดสินใจหลังจากปรึกษาผู้เชี่ยวชาญ
:::
การประยุกต์ใช้ Faricimab ในภาวะจอประสาทตา บวมน้ำชนิดถุงน้ำที่ดื้อต่อการรักษา 12) : ยายับยั้งคู่ VEGF + Ang-2 ในรายงานของ Lin 2025 หญิงอายุ 82 ปีที่มีภาวะจอประสาทตา บวมน้ำชนิดถุงน้ำ (CME ) ที่ดื้อต่อสเตียรอยด์ มีการมองเห็น ที่ดีขึ้น (BCVA) ในทั้งสองตาหลังฉีด 2 ครั้ง (ขวา 20/200 → 20/50, ซ้าย 20/400 → 20/63) และความหนาของจอประสาทตา บริเวณโฟเวียลดลงอย่างมีนัยสำคัญ (ขวา 562 → 371 μm, ซ้าย 717 → 286 μm) นี่เป็นรายงานแรกของโลกในการประยุกต์ใช้ในโรคซาร์คอยโดซิส ทางตา12)
ความสัมพันธ์กับยายับยั้งจุดตรวจสอบภูมิคุ้มกัน 11) : Read 2025 รายงานว่าไม่มีการกลับเป็นซ้ำทางตาในผู้ป่วยที่มีประวัติโรคซาร์คอยโดซิส ทางตารุนแรงหลังจากได้รับยาเพมโบรลิซูแมบนานกว่า 2 ปี นี่เป็นรายงานผู้ป่วยที่ชี้ให้เห็นถึงความเป็นไปได้ในการใช้อย่างปลอดภัยภายใต้การติดตามอย่างใกล้ชิด
ความสัมพันธ์ระหว่างซาร์คอยโดซิส กับเนื้องอกมะเร็ง (Sarcoid-Lymphoma Syndrome) 5) : ความผิดปกติของกลไกการควบคุมภูมิคุ้มกันอาจเป็นปัจจัยโน้มนำให้เกิดมะเร็งต่อมน้ำเหลือง ดังนั้นจึงต้องระวังการเกิดเนื้องอกในระหว่างการติดตามผลระยะยาว
ความก้าวหน้าทางการถ่ายภาพหลายรูปแบบ 2) : EDI-OCT แสดงภาพแกรนูโลมาของคอรอยด์ เป็นรอยโรคเนื้อเดียวกัน สะท้อนแสงต่ำ ขอบเขตชัดเจน OCTA (Optical Coherence Tomography Angiography) ช่วยให้ตรวจพบข้อบกพร่องของการไหลเวียนเลือดในเส้นเลือดฝอยคอรอยด์ ICGA (Indocyanine Green Angiography ) มีประโยชน์ในการตรวจหาแกรนูโลมาคอรอยด์ ที่ซ่อนอยู่และการประเมินการตอบสนองต่อการรักษา
การพยากรณ์โรคระยะยาวของซาร์คอยโดซิส ในเด็ก 3) : จากผู้ป่วย 52 รายชนิดผู้ใหญ่ในเด็ก (ติดตามผลเฉลี่ย 11.5 ปี) 50% ยังคงมีโรคที่ยังดำเนินอยู่จนถึงวัยผู้ใหญ่ ผู้ป่วย 19% ที่หายในวัยเด็กกลับเป็นซ้ำในวัยผู้ใหญ่ แนะนำให้ติดตามผลตลอดชีวิต
รายงานใหม่เกี่ยวกับเส้นเลือดใหม่คอรอยด์ อักเสบ 10) : มีรายงานผู้ป่วยเด็กอายุ 14 ปีที่มีการดำเนินของ CNV รอบหัวประสาทตาแม้จะใช้ยาอะดาลิมูแมบ และต้องเพิ่มการฉีดยา anti-VEGF เข้าในน้ำวุ้นตา
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696.
Allegri P, Olivari S, Rissotto F, Rissotto R. Sarcoid Uveitis: An Intriguing Challenger. Medicina. 2022;58(7):898.
Smith JR, Mochizuki M. Sarcoid uveitis in children. Ocul Immunol Inflamm. 2024;32(3):477-486.
日本眼炎症学会TNF 阻害薬使用検討委員会. 非感染性ぶどう膜炎に対するTNF 阻害薬使用指針および安全対策マニュアル(改訂第2版、2019年版). 日眼会誌. 2019.
Berkowitz ST, Brock AL, Reichstein DA. Chorioretinal biopsy-proven ocular sarcoidosis in a patient with a history of B-cell lymphoma. Case Rep Ophthalmol. 2021;12(2):438-445. doi:10.1159/000512694. PMID:34054498; PMCI D:PMC8136327.
Sarcoidosis and inflammatory glaucoma. Oman J Ophthalmol. 2011;4(1):5.
Oyeniran E, Katz D, Kodati S. Isolated Optic Disc Granuloma as a Presenting Sign of Sarcoidosis. Ocul Immunol Inflamm. 2024;32(2):175-177.
Riccardi M, Contento R, Christensen C, Brady A, Swan RL, Swan RT. A Case of Sarcoid Uveitis Diagnosed With Mammography Two Months After Normal Chest Imaging. Case Reports in Ophthalmological Medicine. 2025;2025:8871004.
Nakamura M, Suzuki K, Yoshida E, et al. A case of incomplete Heerfordt syndrome diagnosed following fever onset. Cureus. 2025;17(10):e94234.
Zong Y, Wang K, Zhang T, Xu G. Pediatric peripapillary choroidal neovascularization secondary to ocular sarcoidosis: a long-term follow-up case. BMC Ophthalmol. 2025;25:422.
Read C, Bhatia S, Totonchy M. Programmed cell death 1 blockade in the setting of severe ocular sarcoidosis: cancer immunotherapy in a patient with autoimmunity. JAAD Case Reports. 2025;62:43-45.
Lin TH, Lin HY, Chuang YH, Tseng PC. Faricimab as Treatment for Sarcoid Uveitis With Refractory Cystoid Macular Edema. Journal of VitreoRetinal Diseases. 2025;1-5.