อาการหลัก 4 ประการ : แผลร้อนในช่องปาก อาการทางตา แผลที่อวัยวะเพศ และอาการทางผิวหนัง ซึ่งเป็นโรคอักเสบทั่วร่างกายที่รักษายากและเป็นซ้ำอาการทางตา : ม่านตาอักเสบ เฉียบพลันร่วมกับหนองในช่องหน้าลูกตา และจอประสาทตา อักเสบร่วมกับม่านตาอักเสบ และหลอดเลือดจอประสาทตาอักเสบ ที่เกิดขึ้นเป็นซ้ำแบบเฉียบพลันHLA-B51 : พบประมาณ 50% ของผู้ป่วย (คนทั่วไป 15%) พบบ่อยในพื้นที่ตามแนวเส้นทางสายไหมการรักษา : การรักษาแบบขั้นบันไดจากโคลชิซิน → ไซโคลสปอรีน → อินฟลิซิแมบ และอะดาลิมูแมบ จำเป็นต้องมีการจัดการความปลอดภัยตามแนวทางการใช้ยา TNF inhibitorการพยากรณ์โรค : เดิมเป็นโรคที่มีอัตราการตาบอดสูง แต่ปัจจุบันอัตราการตาบอดลดลงเนื่องจากความก้าวหน้าของยากดภูมิคุ้มกันและยาชีววัตถุ การกลับเป็นซ้ำของอาการทางตาส่วนหลังเป็นสาเหตุของความบกพร่องทางการมองเห็น ที่ไม่สามารถฟื้นคืนได้ โรคเบห์เซ็ท (Behçet’s disease) เป็นโรคอักเสบทั่วร่างกายที่รุนแรงและไม่ทราบสาเหตุ โดยมีอาการหลัก 4 ประการ ได้แก่ แผลร้อนในในช่องปาก โรคตา แผลที่อวัยวะเพศ และอาการทางผิวหนัง การอักเสบเป็นแบบเฉียบพลันและเกิดขึ้นชั่วคราว แต่มีลักษณะเด่นคือการกลับเป็นซ้ำบ่อยครั้ง โรคนี้มักเกิดในผู้ใหญ่วัยหนุ่มสาวอายุ 20-50 ปี อัตราส่วนชายต่อหญิงประมาณ 1:1 ม่านตาอักเสบ พบในผู้ป่วยชายประมาณ 70% และผู้ป่วยหญิงประมาณ 45% โดยผู้ป่วยชายอายุน้อยมักมีอาการรุนแรง
โรคนี้พบได้บ่อยในพื้นที่ตามแนวเส้นทางสายไหมตั้งแต่ทะเลเมดิเตอร์เรเนียนไปจนถึงจีนและญี่ปุ่น ผู้ป่วยประมาณ 50% มี HLA-B51 เป็นบวก (เทียบกับคนทั่วไป 15%) 5) และ HLA-A26 (A*2601) ก็ถูกรายงานว่าเป็นอัลลีลเสี่ยงอิสระเช่นกัน ปัจจัยทางภูมิคุ้มกันพันธุศาสตร์และสิ่งแวดล้อมคาดว่ามีส่วนเกี่ยวข้องกับการเกิดโรค ในอดีตโรคนี้มีอัตราการตาบอดสูง แต่ปัจจุบันด้วยความก้าวหน้าของยากดภูมิคุ้มกันและยาชีววัตถุ อัตราการตาบอดลดลงแล้ว
โรคเบห์เซ็ทได้รับการขึ้นทะเบียนเป็นโรคหายากหมายเลข 56 8)
ลักษณะของโรค
อายุที่เริ่มเป็น : ผู้ใหญ่วัยหนุ่มสาวอายุ 20-50 ปี
เพศ : อัตราส่วนชายต่อหญิงประมาณ 1:1 โรคตาพบรุนแรงในผู้ชายอายุน้อย
การกระจายตามภูมิภาค : พบบ่อยตามแนวเส้นทางสายไหม (ทะเลเมดิเตอร์เรเนียนถึงตะวันออกกลางถึงเอเชียตะวันออก)
ภูมิหลังทางพันธุกรรม : HLA-B51 เป็นบวก (ประมาณ 50% ของผู้ป่วย) HLA-A26 ก็เป็นปัจจัยเสี่ยงอิสระ 5)
อาการหลัก 4 ประการ
แผลเปื่อยในช่องปาก (Aphthous ulcer) : แผลเปื่อยที่เจ็บปวดและเป็นซ้ำ มักเป็นอาการแรกเริ่ม
อาการทางตา : ม่านตาอักเสบ เฉียบพลันชนิด Acute iridocyclitis, จอประสาทตา อักเสบชนิด Uveitis, และหลอดเลือดจอประสาทตาอักเสบ (Retinal vasculitis)
แผลเปื่อยที่อวัยวะเพศภายนอก : แผลเปื่อยชนิด Aphthous ที่เจ็บปวด ขอบเขตชัดเจน
อาการทางผิวหนัง : ผื่นแดงชนิด Erythema nodosum, ผื่นคล้ายสิวอักเสบ (Folliculitis-like rash), และหลอดเลือดดำอักเสบ (Thrombophlebitis)
สัดส่วนของโรค Behçet ในผู้ป่วย Uveitis ทั้งหมดมีแนวโน้มลดลงตามกาลเวลา จากการสำรวจทางระบาดวิทยาในปี 2002 พบร้อยละ 6.2 (อันดับที่ 3) แต่ในปี 2009 ลดลงเหลือร้อยละ 3.9 (อันดับที่ 6) 5) นอกจากจำนวนผู้ป่วยที่ลดลงแล้ว ยังมีรายงานว่าความรุนแรงของโรคก็ลดลงด้วย 4)
Q
โรคเบเช็ท (Behçet's disease) เป็นโรคชนิดใด?
A
โรคเบเช็ท (Behçet’s disease) เป็นโรคอักเสบทั่วร่างกายที่เกิดซ้ำ โดยมีอาการหลัก 4 ประการ ได้แก่ แผลเปื่อยในช่องปาก อาการทางตา แผลที่อวัยวะเพศ และอาการทางผิวหนัง สาเหตุยังไม่ทราบแน่ชัด แต่คาดว่าเกี่ยวข้องกับกลไกภูมิต้านตนเอง พบได้บ่อยในบริเวณเส้นทางสายไหม และเชื่อว่าเกี่ยวข้องกับปัจจัยทางพันธุกรรม (HLA-B51) และปัจจัยแวดล้อม อาการทางตาเป็นสิ่งสำคัญมาก หากไม่ได้รับการรักษาที่เหมาะสมอาจทำให้ตาบอดได้
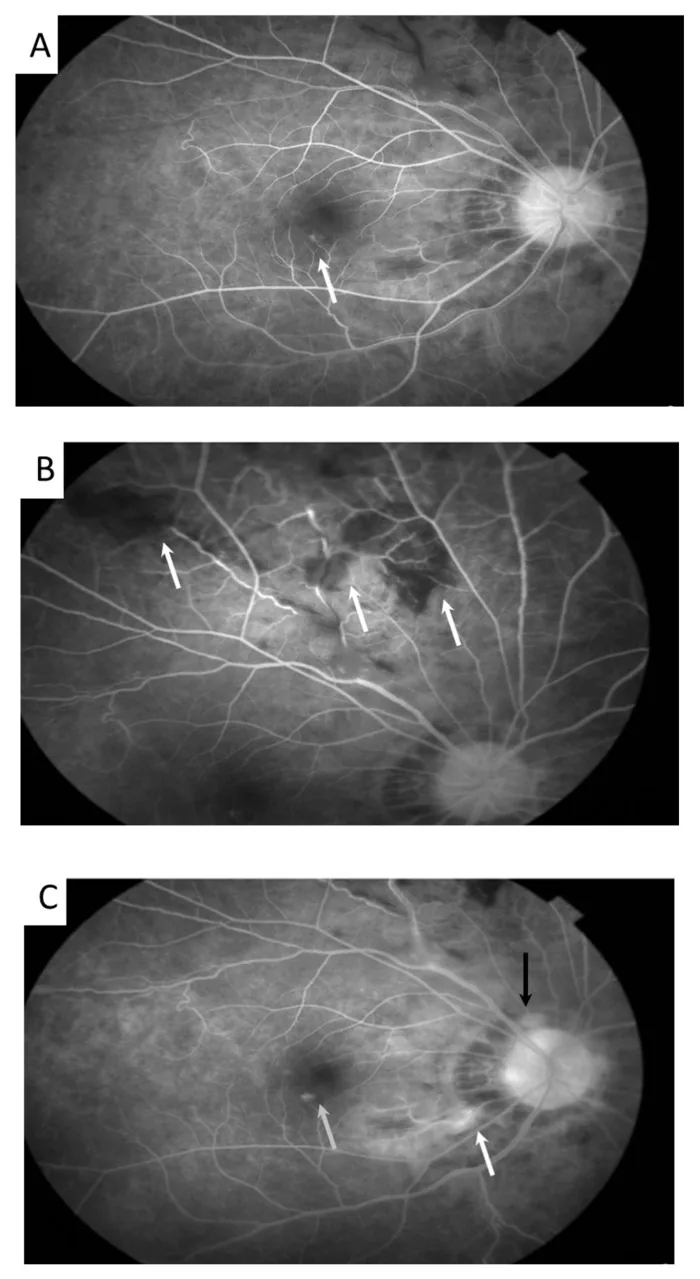
ภาพหลอดเลือดอักเสบของจอตาและการอักเสบรอบหัวประสาทตาจากการตรวจฟลูออเรสซีนแองจิโอกราฟีในโรคเบเช็ท Meng PP, et al. Use of Ultra-Widefield Fluorescein Angiography to Guide the Treatment to Idiopathic Retinal Vasculitis, Aneurysms, and Neuroretinitis-Case Report and Literature Review. Medicina (Kaunas). 2022. Figure 2. PM
CI D: PMC9611749. License: CC BY.
ในภาพเรืองแสงเอง (autofluorescence) พบการโป่งพองของหลอดเลือดแดงจอตา (ลูกศร) และการคดเคี้ยวของหลอดเลือดดำ ซึ่งสอดคล้องกับอาการแสดงของหลอดเลือดอักเสบของจอตาที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
อาการทางตาที่ผู้ป่วยรู้สึกได้ ในช่วงที่มีการอักเสบเฉียบพลัน จะมีตามัว มองเห็นลดลง และเห็นจุดลอย (floaters) การอักเสบมักเกิดซ้ำในตาข้างใดข้างหนึ่งในเวลาที่ต่างกัน และในที่สุดประมาณ 90% จะเป็นทั้งสองตา ในรายที่รุนแรงอาจมีการอักเสบหลายครั้งต่อเดือน ส่วนรายที่ไม่รุนแรงอาจมีการอักเสบประมาณปีละครั้งและดำเนินต่อเนื่องเป็นเวลาหลายปีถึงมากกว่า 10 ปี อาจเกิดจอตาอักเสบซ้ำเฉพาะบริเวณจุดรับภาพ (macula) ซึ่งเป็นสาเหตุของการมองเห็น ลดลงอย่างถาวร
อาการทั่วร่างกายที่พบบ่อย ได้แก่ แผลเปื่อยในช่องปาก (ประมาณ 90%) อาการทางผิวหนัง (ประมาณ 75%) และแผลที่อวัยวะเพศ (ประมาณ 50%) แผลเปื่อยในช่องปากมักเกิดที่ลิ้น กระพุ้งแก้ม ริมฝีปาก และเหงือก เป็นแผลเจ็บปวดที่มีรอยแดงรอบข้าง ในโรคนี้มักเกิดเกือบทุกรายและมักเป็นอาการแรกเริ่ม แผลจะหายภายใน 10 วันโดยไม่มีรอยแผลเป็น แต่มักเกิดซ้ำ
อาการร่วม ได้แก่ ข้ออักเสบโดยไม่มีการผิดรูปหรือข้อแข็ง อัณฑะอักเสบ โรคลำไส้เบห์เซ็ต (แผลที่ลิ้นหัวใจและลำไส้ใหญ่ส่วนต้น) โรคหลอดเลือดเบห์เซ็ต (หลอดเลือดอักเสบ) และโรคระบบประสาทเบห์เซ็ต (สมองและไขสันหลังอักเสบ) อาการนอกตาและอาการทางตาไม่ได้สัมพันธ์กันเสมอไป ดังนั้นนอกจากการตรวจทางจักษุแล้ว การประเมินสภาพร่างกายโดยรวมจึงมีความสำคัญ3)
อาการทางตาต่อไปนี้เกิดขึ้นซ้ำๆ แบบเฉียบพลัน
(1) ม่านตาอักเสบ เฉียบพลันแบบมีหนองในช่องหน้าลูกตา ร่วมด้วย
(2) ขุ่นในวุ้นตา แบบกระจาย จอตาและคอรอยด์ อักเสบ หลอดเลือดจอตาอักเสบ
อาการในระยะเริ่มต้นและระยะลุกลามของตาอักเสบเฉียบพลัน : การอักเสบของตาแบบเฉียบพลัน มีตะกอนเล็กๆ ที่ผิวด้านหลังของกระจกตา เซลล์อักเสบในช่องหน้าลูกตา และหนองในช่องหน้าลูกตา โดยปกติไม่พบการสะสมของไฟบรินในช่องหน้าลูกตา ไม่เกิดก้อนที่ม่านตา หรือมุมตา (ชนิดไม่เป็นเม็ด) ในส่วนหลังของตา จะมีลักษณะเฉพาะคือ ขุ่นในวุ้นตา จุดขาวบนจอตา และเลือดออก ซึ่งจะหายไปค่อนข้างเร็ว (ภายใน 1-2 สัปดาห์)3)
อาการระยะปลาย 3) : จอตาและคอรอยด์ ฝ่อ หลอดเลือดจอตากลายเป็นเส้นขาว หัวประสาทตาซีด → นำไปสู่การสูญเสียการมองเห็น อย่างรุนแรง
หนองในช่องหน้าลูกตา ในโรคเบห์เซ็ตเกิดจากการแทรกซึมของนิวโทรฟิลเป็นหลัก จึงมีลักษณะเหลวไหลและเกิดเป็นแนวราบที่ชัดเจน เคลื่อนย้ายได้ง่ายเมื่อเปลี่ยนท่า ซึ่งเป็นลักษณะเฉพาะ แตกต่างจากหนองในช่องหน้าลูกตา ที่มีความหนืดสูงในม่านตาอักเสบ ที่สัมพันธ์กับ HLA-B273) ตะกอนที่ผิวด้านหลังของกระจกตา มีลักษณะละเอียดคล้ายฝุ่น และแสดงอาการแบบไม่เป็นเม็ด
ในช่วงที่จอตาและคอรอยด์ อักเสบกำเริบเฉียบพลัน จะพบ ขุ่นในวุ้นตา หลอดเลือดจอตาอักเสบ จุดขาวบนจอตา และเลือดออก จุดขาวเกิดจากการแทรกซึมของเม็ดเลือดขาวและอาการบวมของเส้นใยประสาทตาจากการขาดเลือด ซึ่งมีลักษณะเฉพาะคือหายไปค่อนข้างเร็ว (ประมาณ 1 สัปดาห์) หลอดเลือดอักเสบแบบอุดตันอาจทำให้เกิดเลือดออกคล้ายกับโรคหลอดเลือดดำจอตาสาขาอุดตัน
ในการตรวจฟลูออเรสซีน แองจิโอกราฟีของจอประสาทตา แม้จะไม่มีอาการทางตากำเริบ มักพบการรั่วของฟลูออเรสซีน อย่างกว้างขวางจากเส้นเลือดฝอยจอประสาทตา (การรั่วแบบเฟิร์น) ซึ่งถือเป็นลักษณะเฉพาะของโรคนี้
การให้คะแนนเพื่อวัดระดับการอักเสบของการกำเริบทางตาแต่ละครั้ง ประกอบด้วย 6 รายการ ได้แก่ การอักเสบในช่องหน้าตา (สูงสุด 4 คะแนน) ความขุ่นในวุ้นตา (สูงสุด 4 คะแนน) รอยโรคบริเวณรอบจอประสาทตา (สูงสุด 8 คะแนน) รอยโรคจอประสาทตา ส่วนหลัง (สูงสุด 4 คะแนน) รอยโรคที่รอยบุ๋มจอประสาทตา (สูงสุด 2 คะแนน) และรอยโรคที่เส้นประสาทตา (สูงสุด 2 คะแนน) รวมสูงสุด 24 คะแนน ใช้ในการประเมินความรุนแรงของการกำเริบอย่างเป็นกลางและประเมินผลการรักษา 6)
นอกจากนี้ การอักเสบภายในตาอาจทำให้เกิดต้อกระจก ร่วมและต้อหินทุติยภูมิ ซึ่งเป็นสาเหตุของความบกพร่องทางการมองเห็น
อาการทางผิวหนัง : พบผื่นแดงแบบ nodular erythema ที่มักเกิดที่ขาส่วนล่าง, หลอดเลือดดำอักเสบใต้ผิวหนัง, ผื่นคล้ายรูขุมขนอักเสบหรือสิวที่ใบหน้า ลำคอ หลัง เป็นต้น แผลเปื่อยที่อวัยวะเพศเป็นแผลเปื่อยแบบ aphthous ที่เจ็บปวด ขอบเขตชัดเจน มักเกิดที่ถุงอัณฑะและองคชาตในผู้ชาย และที่แคมใหญ่แคมเล็กในผู้หญิง
ในผู้ป่วยเด็กก็มีรายงานอาการทางตาที่รุนแรง เช่น ม่านตาอักเสบ ส่วนหลัง จอประสาทตา อักเสบ และ papillitis 1) และบางกรณีการวินิจฉัยล่าช้าเฉลี่ย 11.3±8.5 เดือน 1)
Q
จะแยกภาวะหนองในช่องหน้าตาของโรคเบห์เซ็ตได้อย่างไร?
A
หนองในช่องหน้าตาของโรคเบห์เซ็ตมีลักษณะเป็นเม็ดเลือดขาวนิวโทรฟิล จึง “เหลว” เกิดเป็นแนวระดับแนวนอนที่ชัดเจนและเคลื่อนที่ตามการเปลี่ยนท่า ในขณะที่หนองในช่องหน้าตาของม่านตาอักเสบ ที่สัมพันธ์กับ HLA-B27 จะมีความหนืดสูง ไม่เกิดแนวระดับ และมีลักษณะนูนขึ้นมา 3) ความแตกต่างนี้เป็นเบาะแสในการวินิจฉัย
สาเหตุของโรคเบห์เซ็ตยังไม่ทราบแน่ชัด แต่คาดว่าปัจจัยภายนอก เช่น การติดเชื้อจุลินทรีย์ก่อโรค เช่น สเตรปโตค็อกคัส และปัจจัยภายใน เช่น พื้นฐานทางพันธุกรรมและความผิดปกติของระบบภูมิคุ้มกัน มีส่วนเกี่ยวข้อง ความผิดปกติในการทำงานของนิวโทรฟิลและความผิดปกติของไซโตไคน์ เช่น TNF -α มีบทบาทสำคัญ ทำให้เกิดการอักเสบแบบเฉียบพลันและเรื้อรังที่เยื่อบุช่องปาก ตา ผิวหนัง และอวัยวะเพศ
ปัจจัยเสี่ยง รายละเอียด HLA-B51 พบผลบวกในผู้ป่วยประมาณ 50% (เทียบกับคนทั่วไป 15%) เป็นเครื่องหมายทางพันธุกรรมหลัก 5) HLA-A26 รายงานว่าเป็นอัลลีลเสี่ยงอิสระ 2) ภูมิภาคและเชื้อชาติ พบบ่อยในพื้นที่ตามแนวเส้นทางสายไหม (ทะเลเมดิเตอร์เรเนียนถึงตะวันออกกลางถึงเอเชียตะวันออก) เพศและอายุ เริ่มมีอาการในช่วงอายุ 20-50 ปี พบรอยโรคทางตาที่รุนแรงมากในชายหนุ่ม
ในเด็ก คิดเป็นประมาณ 1.6-7.7% ของผู้ป่วยโรคเบห์เซ็ตทั้งหมด2) และมีรายงานว่าผู้ป่วยที่ตรวจพบ HLA-B51 มีแนวโน้มโรครุนแรงทางตาที่มากขึ้น1)
:::tip ข้อควรระวังในชีวิตประจำวัน
จำเป็นต้องรับประทานโคลชิซินเป็นเวลานานเพื่อป้องกันการกำเริบของโรคทางตา แม้ว่าอาการทางตาจะดูสงบลงแล้ว อย่าหยุดยาเองโดยไม่ปรึกษาแพทย์ นอกจากนี้ เป็นที่ทราบกันว่าการรักษาด้วยแสงจับตัวอาจกระตุ้นให้เกิดการกำเริบรุนแรงได้ ดังนั้นควรปรึกษาแพทย์ผู้ดูแลอย่างเพียงพอ
:::
การวินิจฉัยโรคเบห์เซ็ตดำเนินการตามแนวทางปฏิบัติทางคลินิกของคณะทำงานวิจัยโรคเบห์เซ็ต กระทรวงสาธารณสุข แรงงาน และสวัสดิการ (แก้ไขเล็กน้อยในปี 1987 และ 2016) สำหรับการวินิจฉัยจากอาการทางตา ให้อ้างอิงแนวทางปฏิบัติทางคลินิกสำหรับรอยโรคตาจากโรคเบห์เซ็ต (2012) 3)
ชนิดสมบูรณ์ (complete type) หมายถึงผู้ที่มีอาการหลักทั้ง 4 ปรากฏในระหว่างดำเนินโรค ชนิดไม่สมบูรณ์ (incomplete type) หมายถึงผู้ที่มีอาการหลัก 3 อาการ หรืออาการหลัก 2 อาการร่วมกับอาการรอง 2 อาการ (หรืออาการทางตาที่เป็นลักษณะเฉพาะร่วมกับอาการหลักอื่น 1 อาการและอาการรอง 2 อาการ)
อาการรอง 5 รายการ (แก้ไขเล็กน้อยปี 2016) 8) : (1) ข้ออักเสบที่ไม่ทำให้เกิดการผิดรูปหรือข้อแข็ง (2) อัณฑะอักเสบ (3) รอยโรคทางเดินอาหารโดยเฉพาะแผลที่ลิ้นหัวใจ ileocecal (4) รอยโรคหลอดเลือด (5) รอยโรคระบบประสาทส่วนกลางระดับปานกลางถึงรุนแรง
ชนิด เกณฑ์ ชนิดสมบูรณ์ มีอาการหลักทั้ง 4 ปรากฏ ชนิดไม่สมบูรณ์ มีอาการหลัก 3 อาการ หรืออาการหลัก 2 อาการ + อาการรอง 2 อาการ ชนิดพิเศษ ชนิดลำไส้ ชนิดหลอดเลือด ชนิดระบบประสาท (กรณีที่เข้าเกณฑ์ชนิดสมบูรณ์หรือไม่สมบูรณ์และมีรอยโรคพิเศษร่วม)
เกณฑ์การวินิจฉัยระหว่างประเทศของ International Study Group for Behçet’s Disease (ISG criteria, 1990) 7) ก็ถูกนำมาใช้อย่างแพร่หลายในระดับนานาชาติเช่นกัน
การตรวจทางจักษุวิทยา :
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp microscopy): การอักเสบในช่องหน้าลูกตา (flare, จำนวนเซลล์, หนองในช่องหน้าลูกตา ) วัดปริมาณด้วยคะแนน BOS24การตรวจอวัยวะภายในลูกตา (Fundus examination): การขุ่นของน้ำวุ้นตา , จอประสาทตา อักเสบของหลอดเลือด, จุดซึม, การตกเลือด
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (Fluorescein angiography, FA ): การรั่วของฟลูออเรสซีน แบบรูปเฟิร์น (สามารถตรวจพบได้แม้ในระยะไม่มีอาการกำเริบ)
OCT : การประเมิน macular edema แบบ cystoid
การตรวจทางระบบร่างกาย :
การตรวจ HLA-B51 (ช่วยในการวินิจฉัย)
การตรวจเลือด: จำนวนเม็ดเลือดขาว, CRP , ESR (เครื่องหมายการอักเสบ)
การทดสอบ pathergy: การเกิดรอยแดงและตุ่มหนองหลังการแทงเข็มเข้าผิวหนัง (ช่วยในการวินิจฉัย)
ในผู้ป่วยเด็กมักเกิดความล่าช้าในการวินิจฉัย โดยมีรายงานว่าใช้เวลาเฉลี่ย 11.3±8.5 เดือนนับจากเริ่มมีอาการทางตาจนถึงการวินิจฉัย1)
ม่านตาอักเสบ ที่เกี่ยวข้องกับ HLA-B27: หนองในช่องหน้าตา (hypopyon) มีลักษณะหนืด ขอบไม่เรียบและนูนตรงกลางเล็กน้อย มักไม่มีการอักเสบของส่วนหลังของตา3) เยื่อบุตาอักเสบจากเชื้อรา : ทำให้เกิดหนองในช่องหน้าตาและขุ่นในน้ำวุ้นตา แต่เป็นแบบลุกลาม ม่านตาอักเสบ จากเบาหวาน: มักไม่เกิด hypopyon แบบเป็นชั้น3)
ยาหยอดตาสเตียรอยด์ : เบตาเมทาโซน 0.1% (Rinderon®) 4-6 ครั้งต่อวัน3) ยาขยายม่านตา : ยาหยอดตาโทรปิคาไมด์ (Mydrin® M) เพื่อป้องกันการยึดติดของม่านตา กับเลนส์การฉีดรอบดวงตาในกรณีรุนแรง 3) :
การฉีดใต้เยื่อบุตา : Rinderon ฉีด 2 มก. 0.2-0.3 มล.
การฉีดใต้แคปซูลเทนอนส่วนหลัง: Kenacort-A® 40 มก./มล. 0.5 มล. (นอกเหนือข้อบ่งชี้ของประกัน)
การรับประทานโคลชิซีน (นอกเหนือข้อบ่งชี้ในบัญชียาหลัก): 0.5–1.5 มก./วัน โดยปกติ 1 มก./วัน แบ่งให้ 2 ครั้ง ผู้ป่วยประมาณ 60% มีการตอบสนองบางส่วน3) ผลข้างเคียง: อาการทางระบบทางเดินอาหาร เช่น ท้องเสีย มีฤทธิ์ทำให้ทารกพิการแต่กำเนิด แม้อาการทางตาจะสงบแล้วก็ยังต้องใช้ยาเป็นเวลานาน และจำเป็นต้องตรวจเลือดเป็นระยะ (เพื่อติดตามการทำงานของตับและไต ภาวะเม็ดเลือดขาวต่ำ และภาวะกล้ามเนื้อลายสลาย)
ไซโคลสปอริน (Neoral® 50 มก.)
:::caution ผลข้างเคียงที่สำคัญของไซโคลสปอริน
เกิดภาวะไตเสื่อมได้บ่อย นอกจากนี้ยังพบว่า เกิดโรคเบห์เซ็ตชนิดที่มีอาการทางระบบประสาทได้ประมาณ 20% ดังนั้นในระหว่างการใช้ยาเป็นเวลานานต้องระวังอาการทางระบบประสาท3) การใช้ร่วมกับโคลชิซีนมีความเสี่ยงต่อภาวะกล้ามเนื้อผิดปกติ
:::
ในกรณีรุนแรงที่รักษาการมองเห็น ได้ยาก อาจพิจารณาใช้ยาเร็วโดยไม่ต้องผ่านขั้นตอนที่ 33)
การอนุมัติให้ใช้ : ได้รับอนุมัติในปี พ.ศ. 2550 สำหรับรักษาภาวะม่านตาอักเสบ ชนิดยูเวียอักเสบจากโรคเบห์เซ็ตที่ดื้อต่อการรักษาข้อบ่งใช้ : โรคม่านตาอักเสบ ชนิดยูเวียอักเสบที่ดื้อต่อการรักษาที่มีอยู่ หรือไม่สามารถใช้ยากดภูมิคุ้มกันได้เนื่องจากผลข้างเคียงทั่วร่างกายวิธีใช้ : ฉีดเข้าหลอดเลือดดำ 5 มก./กก. นานกว่า 2 ชั่วโมง ฉีดครั้งแรก จากนั้นฉีดในสัปดาห์ที่ 2 และ 6 แล้วฉีดต่อเนื่องทุก 8 สัปดาห์ ใช้แผ่นกรองเมมเบรนขนาด 1.2 ไมครอนหรือเล็กกว่า หลังจากสัปดาห์ที่ 6 หากไม่มีปฏิกิริยาขณะให้ยา สามารถลดระยะเวลาการให้ยาได้ (แต่ความเร็วเฉลี่ยต้องไม่เกิน 5 มก./กก. ต่อชั่วโมง)การดื้อต่อยาปฐมภูมิและทุติยภูมิ : การดื้อต่อยาปฐมภูมิคือไม่ตอบสนองตั้งแต่แรก การดื้อต่อยาทุติยภูมิคือประสิทธิภาพลดลงระหว่างการรักษา
การตรวจคัดกรองก่อนให้ยา (แนวทางการใช้ยา TNF inhibitor) 9) :
เอกซเรย์ทรวงอก, การทดสอบผิวหนังทูเบอร์คูลิน, หากผลบวกรุนแรงให้ทำ QFT/T-SPOT
รอยโรควัณโรคเก่า → รับประทานไอโซไนอะซิดตั้งแต่ 3 สัปดาห์ก่อนเริ่ม infliximab จนถึงเดือนที่ 9
HBs antigen, HBs antibody, HBc antibody (การติดตามการกลับมาทำงานของไวรัสตับอักเสบบี)
HBs antigen บวก → จำเป็นต้องปรึกษาแพทย์ผู้เชี่ยวชาญด้านตับ แม้ผลลบ แต่ถ้า HBs antibody/HBc antibody บวก (เคยติดเชื้อ) → ตรวจ HBV DNA เป็นระยะ
การตรวจหาเชื้อไวรัสตับอักเสบซี, HTLV-1, และเอชไอวี
โรคประจำตัว: ภาวะหัวใจล้มเหลว, โรคทำลายปลอกประสาท, เนื้องอกมะเร็ง
ข้อห้ามใช้ 9) : การติดเชื้อรวมถึงวัณโรคระยะลุกลาม (การติดเชื้อมัยโคแบคทีเรียผิดปกติ, การติดเชื้อไวรัสตับอักเสบบี), ภาวะหัวใจล้มเหลว (NYHA ระดับ III ขึ้นไป), เนื้องอกมะเร็ง, โรคทำลายปลอกประสาท (เช่น โรคปลอกประสาทเสื่อมแข็ง)
การติดตามผลข้างเคียง 9) : การตรวจเลือดส่วนปลายเป็นระยะ (เม็ดเลือดขาว, ลิมโฟไซต์) และการตรวจทางชีวเคมี (รวม CRP ) ระวังการเกิดวัณโรคและปอดอักเสบจากเชื้อนิวโมซิสติส (เอกซเรย์ทรวงอก, CT, β-D-กลูแคน) ระวังการกลับมาทำงานของไวรัสตับอักเสบบีในผู้ที่เคยติดเชื้อ (HBV-DNA) ระวังปฏิกิริยาขณะให้ยา (สังเกตระหว่างให้ยาและ 2 ชั่วโมงหลังให้ยา) และอาการแพ้แบบล่าช้า (ปวดกล้ามเนื้อ, ผื่น, ไข้, ปวดข้อ หลังจากให้ยา 3 วันขึ้นไป)
เกณฑ์แพทย์และสถานพยาบาล 9) : จักษุแพทย์ที่ได้รับการรับรองจากสมาคมจักษุวิทยาญี่ปุ่นและเป็นสมาชิกสมาคมจักษุอักเสบแห่งญี่ปุ่น และผ่านการเรียน e-learning ของสมาคมฯ สถานพยาบาลที่เริ่มใช้ยาต้องลงทะเบียนกับสมาคมจักษุอักเสบแห่งญี่ปุ่น ต้องมีความพร้อมในการจัดการผลข้างเคียงรุนแรง การดูแลระบบทางเดินหายใจ/การติดเชื้อ และการประสานงานกับอายุรแพทย์ที่เชี่ยวชาญด้านยา TNF inhibitor
กรณีตัวอย่าง : ชายอายุ 32 ปี, HLA-B51 positive complete type ควบคุมโรคได้ยากด้วย cyclosporine, prednisolone, colchicine → เริ่ม infliximab ก่อนเริ่มยา 1 ปี มีการอักเสบของตาทั้งสองข้างรวม 3 ครั้ง → หลังเริ่มยา 1 ปี ไม่มีการอักเสบอีกเลย สายตาที่แก้ไขแล้วจากขวา 1.2/ซ้าย 0.7 เป็นขวา 1.2/ซ้าย 0.9 ยังคงรักษาสายตาที่ดีได้นานถึง 3 ปี 6 เดือน3)
การอนุมัติจากประกันสุขภาพ : ได้รับอนุมัติในปี 2016 สำหรับม่านตาอักเสบ ชนิดไม่ติดเชื้อบริเวณกลางตา, หลังตา, และทั่วลูกตาวิธีใช้ : ฉีดใต้ผิวหนัง 80 มก. ครั้งแรก → หลังจาก 1 สัปดาห์ 40 มก. → จากนั้นฉีด 40 มก. ทุก 2 สัปดาห์การฉีดด้วยตนเอง : สามารถทำได้หลังการฝึกอบรมอย่างเพียงพอ หลังฉีดด้วยตนเอง ต้องติดตามอาการทางตาและอาการทั่วร่างกายทุก 2-3 เดือนการตรวจคัดกรองก่อนให้ยาและข้อห้ามใช้: เป็นไปตาม infliximab
ประสิทธิภาพในโรค Behçet: อยู่ในระยะที่มีการสะสมข้อมูลผู้ป่วยมากขึ้น3)
ในบางราย การลดขนาดยาหรือหยุดยาอาจกระตุ้นให้เกิดการอักเสบของตาอย่างรุนแรงและทำให้พยากรณ์โรคทางสายตาแย่ลง โดยทั่วไปไม่แนะนำให้รับประทานสเตียรอยด์ เป็นเวลานาน แต่อาจใช้ในระยะสั้นมากประมาณ 1 สัปดาห์ในกรณีที่มีการเปลี่ยนแปลงแบบ exudative ที่จอประสาทตา อย่างรุนแรง3)
Azathioprine : มักใช้ในต่างประเทศ บางครั้งถือเป็นทางเลือกแรก12) การฉีด triamcinolone acetonide เข้าแก้วตา : มีฤทธิ์ยับยั้งการอักเสบในขณะที่ยาอยู่ในแก้วตา ต้องฉีดซ้ำ ระวังผลข้างเคียง เช่น ต้อกระจก ความดันลูกตา สูงInterferon-α-2a : ใช้เป็นหลักในยุโรป มีรายงานประสิทธิภาพสูง12)
ในการผ่าตัดลูกตาชนิดรุกรานน้อย การหยุดยา TNF inhibitors ไม่ใช่ข้อบังคับเด็ดขาด สำหรับการผ่าตัดนอกลูกตาหรือการผ่าตัดอวัยวะอื่นที่มีการรุกรานมาก ควรพิจารณาหยุดยา (infliximab มีครึ่งชีวิตประมาณ 8-9.5 วัน, adalimumab ประมาณ 14 วัน)
ต้อหินทุติยภูมิ ความดันลูกตา ต้อกระจก ร่วมเลนส์แก้วตาเทียม ได้)จอประสาทตา บวมจากถุงน้ำสเตียรอยด์ ใต้ Tenon capsule หรือเพิ่มยากดภูมิคุ้มกันความขุ่นของน้ำวุ้นตา เลือดออกในน้ำวุ้นตา จอประสาทตาลอก จากการดึงรั้ง : พิจารณาการผ่าตัดน้ำวุ้นตา การจี้จอประสาทตาด้วยแสง เลเซอร์3)
Q
อินฟลิซิแมบใช้ในผู้ป่วยแบบใด?
A
ใช้ในผู้ป่วยที่มีอาการรุนแรงและดื้อต่อการรักษา ซึ่งไม่สามารถควบคุมอาการทางตาได้ด้วยโคลชิซินหรือไซโคลสปอรีน เฉพาะจักษุแพทย์ที่เป็นสมาชิกของสมาคมจักษุแพทย์ญี่ปุ่นและสมาคมจักษุอักเสบแห่งญี่ปุ่น และผ่านการเรียน e-learning เท่านั้นที่สามารถสั่งจ่ายยาได้9) หลังจากให้ยาเริ่มต้นในสัปดาห์ที่ 0, 2 และ 6 แล้ว ให้ยาต่อเนื่องทุก 8 สัปดาห์ ก่อนให้ยาต้องตรวจคัดกรองวัณโรคและไวรัสตับอักเสบบีเป็นสิ่งจำเป็น
กลไกการเกิดโรคเบเช็ทคาดว่าเกิดจากปัจจัยทางพันธุกรรมภูมิคุ้มกันร่วมกับปัจจัยสิ่งแวดล้อม
ปัจจัยทางพันธุกรรม : HLA-B51 เป็นเครื่องหมายทางพันธุกรรมที่สัมพันธ์กับโรคเบเช็ทมากที่สุด โดยพบประมาณ 50% ของผู้ป่วย (เทียบกับคนทั่วไป 15%)5) นอกจากนี้ HLA-B15, B27, B40, B44, B52, B57 และ A26 ยังถูกระบุว่าเป็นอัลลีลเสี่ยงอิสระ2)
กลไกการอักเสบ : ความผิดปกติของนิวโทรฟิลมีบทบาทสำคัญ และการผลิตไซโตไคน์ที่มากเกินไป เช่น TNF -α ทำให้เกิดปฏิกิริยาการอักเสบ ภายในตาเกิดหลอดเลือดอักเสบอุดตัน ซึ่งปรากฏเป็นการรั่วของฟลูออเรสซีน จากหลอดเลือดฝอยจอประสาทตา (ลักษณะคล้ายเฟิร์นในการตรวจฟลูออเรสซีน แองจิโอกราฟี) ในระยะเฉียบพลันจะมีการแทรกซึมของเม็ดเลือดขาว (นิวโทรฟิล) และเกิดจุดขาวจากการขาดเลือด
ลักษณะของการอักเสบชนิดไม่เกิด granuloma : ม่านตาอักเสบ ชนิดไม่เกิด granuloma ซึ่งเซลล์อักเสบไม่รวมกันเป็นก้อน → KP ละเอียดคล้ายฝุ่น นี่เป็นลักษณะสำคัญในการแยกจากม่านตาอักเสบ ชนิด granuloma เช่น โรคซาร์คอยโดซิส หรือโรคฮาราดะ 3)
การอักเสบกำเริบเป็นพักๆ : เมื่อมีการกำเริบของตาซ้ำๆ จะนำไปสู่การฝ่อของจอประสาทตา และเส้นประสาทตา ทำให้เกิดความบกพร่องทางการมองเห็น อย่างรุนแรง การมีหนองในช่องหน้าตาซึ่งมีลักษณะเป็นนิวโทรฟิลและเหลวไหล สะท้อนกลไกการอักเสบที่นิวโทรฟิลเป็นหลัก
ในกรณีตัวอย่างตามแนวทาง รายงานผลลัพธ์ที่ดีเป็นระยะเวลา 3 ปี 6 เดือน3) การใช้ infliximab ช่วยลดความถี่ของการกำเริบของตาลงอย่างมีนัยสำคัญ และช่วยรักษาหรือปรับปรุงการมองเห็น 10) การทบทวนการใช้ infliximab ระยะยาวในผู้ป่วยโรคเบห์เซ็ตชนิดดื้อยาในญี่ปุ่นยังแสดงให้เห็นถึงประสิทธิภาพสูงในการควบคุมการกำเริบและรักษาการมองเห็น 11)
การเปรียบเทียบผู้ป่วยระหว่างทศวรรษ 1980 และ 1990 (Yoshida 2004) ยืนยันแนวโน้มของโรคที่รุนแรงน้อยลง4) ความชุกลดลงจาก 6.2% ในปี 2002 เป็น 3.9% ในปี 20095) ควบคู่ไปกับการใช้ยาชีววัตถุ ที่แพร่หลายมากขึ้น อุบัติการณ์ของความบกพร่องทางการมองเห็น อย่างรุนแรงก็ลดลงเช่นกัน
ยับยั้ง TNF (infliximab, adalimumab) มีรายงานประสิทธิผลในโรคต่างๆ รวมถึงโรค Behçet ในม่านตาอักเสบที่ไม่ติดเชื้อ 12) โดยเฉพาะในเด็ก มีรายงานการรักษาสายตาที่ดีด้วยการรักษาเชิงรุกที่รวม infliximab 1) ส่วน adalimumab อยู่ในขั้นตอนการสะสมหลักฐานสำหรับโรค Behçet และคาดหวังผลการวิจัยในอนาคต 9)
:::danger ข้อจำกัดความรับผิดชอบ
บทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลทางการแพทย์เท่านั้น ไม่ได้มีไว้เพื่อชี้แนะการวินิจฉัยหรือการรักษาเฉพาะบุคคล การตัดสินใจเกี่ยวกับการรักษาควรปฏิบัติตามคำแนะนำของแพทย์ผู้เชี่ยวชาญเสมอ ปริมาณและวิธีการใช้ยาขึ้นอยู่กับสภาพโรคของแต่ละบุคคล ดังนั้นโปรดปรึกษาแพทย์ผู้ดูแลเพื่อการสั่งจ่ายยาจริง
:::
การสร้างทางเลือกถัดไปสำหรับการดื้อยา TNF inhibitor ระดับปฐมภูมิและทุติยภูมิ
การสะสมหลักฐานประสิทธิผลของ adalimumab ต่อโรค Behçet
กลยุทธ์ทางเลือกสำหรับปัญหาการกระตุ้น neuro-Behçet จาก cyclosporine
Azri N, Jeliti O, Rannen R, et al. Ocular involvement in pediatric Behçet’s disease: is it different than in adults? BMC Ophthalmol. 2023;23(1):470.
Yao X, Wang XN, Lai JM. Pediatric Behçet’s disease with cardiac valvular lesions: A case-based review. Science Progress. 2023;106(2):1-9.
大野重昭, 蕪城俊克, 北市伸義, 他. Behçet病(ベーチェット病)眼病変診療ガイドライン. 日眼会誌. 2012;116:394-426.
Yoshida A, Kawashima H, Motoyama Y, et al. Comparison of patients with Behçet’s disease in the 1980s and 1990s. Ophthalmology. 2004;111:810-815.
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123:635-696.
Kaburaki T, Namba K, Sonoda KH, et al. Behçet’s disease ocular attack score 24: evaluation of ocular disease activity before and after initiation of infliximab. Jpn J Ophthalmol. 2014;58:120-130.
International Study Group for Behçet’s Disease. Criteria for diagnosis of Behçet’s disease. Lancet. 1990;335:1078-1080.
難病情報センター. ベーチェット病(指定難病56)診断・治療指針. https://www.nanbyou.or.jp/entry/330
日本眼炎症学会TNF 阻害薬使用検討委員会. 非感染性ぶどう膜炎に対するTNF 阻害薬使用指針および安全対策マニュアル(改訂第2版、2019年版). 日眼会誌. 2019;123:697-703.
Ohno S, Nakamura S, Hori S, et al. Efficacy, safety, and pharmacokinetics of multiple administration of infliximab in Behçet’s disease with refractory uveoretinitis. J Rheumatol. 2004;31:1362-1368.
Namba K, Goto H, Kaburaki T, et al. A major review: current aspects of ocular Behçet’s disease in Japan. Ocul Immunol Inflamm. 2015;23(Suppl 1):S1-S23.
Pasadhika S, Rosenbaum JT. Update on the use of systemic biologic agents in the treatment of noninfectious uveitis. Biologics. 2014;8:67-81.