염증기

일스병
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 일스병이란?
섹션 제목: “1. 일스병이란?”일스병(Eales disease)은 1880년 영국의 안과 의사 Henry Eales가 건강한 젊은 남성에서 재발성 유리체 출혈로 처음 보고한 질환입니다. 특발성 폐쇄성 망막혈관염으로, 주변부 망막의 정맥주위염, 혈관 폐쇄, 신생혈관을 특징으로 합니다.
발생 빈도는 지역에 따라 큰 차이가 있습니다. 북미에서는 드문 질환이지만, 인도, 중동, 아시아 등 결핵 감염률이 높은 지역에서는 비교적 흔하게 나타납니다1). 20~30대 남성에 호발하며, 남녀 비는 약 20:1로 남성 우세입니다. 최대 87%의 증례에서 양측성입니다1).
다른 망막혈관염, 전신 질환, 당뇨병을 배제한 후 진단이 확정되는 제외 진단 질환입니다.
북미에서는 매우 드물지만, 인도나 중동 등 결핵 유행 지역에서는 비교적 흔하게 나타납니다1). 남녀 비는 약 20:1로 남성에 현저히 치우쳐 있으며, 최대 87%가 양측성입니다.
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”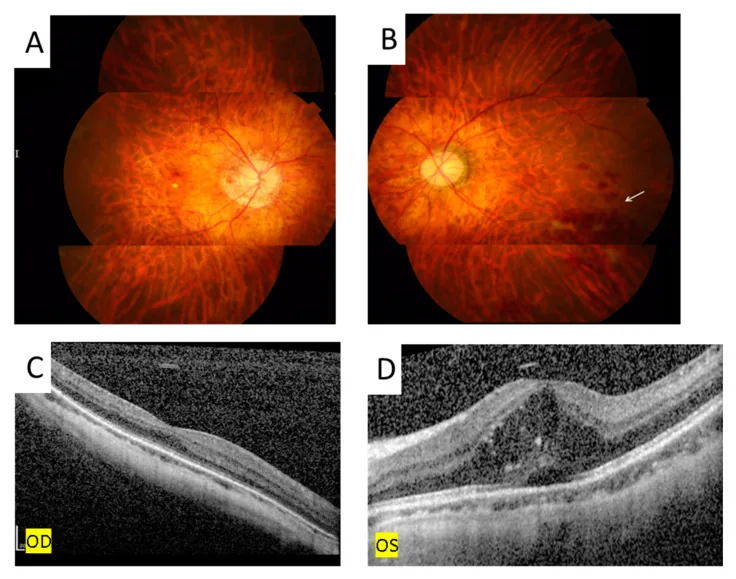
자각 증상
섹션 제목: “자각 증상”병 초기에는 무증상인 경우가 많으며, 주변부 정맥주위염 단계에서는 자각 증상이 없습니다. 병이 진행됨에 따라 다음과 같은 증상이 나타납니다.
- 비문증: 유리체 출혈로 인한 급성 부유감. 갑작스러운 광시증을 동반하기도 합니다1).
- 안개시(霧視): 2개월 동안 지속된 안개시와 비문증이 주된 증상으로 보고된 사례가 있습니다4).
- 시력 저하: 유리체 출혈, 황반 부종, 견인성 망막박리에 의해 발생합니다.
임상 소견
섹션 제목: “임상 소견”일스병은 염증기, 허혈기, 증식기의 세 단계로 진행됩니다1).
허혈기
모세혈관 무관류: 주변부에 광범위한 무관류 영역 형성.
동정맥 단락: 허혈에 대한 보상적 혈관 변화.
정맥 염주상 변화: 정맥의 불규칙한 확장과 협착이 교대로 나타남.
증식기
Saxena 분류는 병기를 Ia~IVb의 7단계로 세분화합니다. Ia/Ib: 주변부 정맥염, IIa: 허혈/무관류, IIb: 신생혈관 출현, IIIa/IIIb: 유리체출혈 정도, IVa/IVb: TRD 범위에 따른 분류입니다.
황반부종은 58.2%의 증례에서 인정되며4), 시력 예후에 직결되는 중요한 합병증입니다.
형광안저조영(FA)에서는 활동성 염증에서의 정맥 누출, 만성 경화기에서의 벽 염색, 무관류 영역의 넓이를 평가할 수 있습니다.
3. 원인과 위험 요인
섹션 제목: “3. 원인과 위험 요인”원인은 밝혀지지 않았으며 특발성으로 간주되지만, 결핵균 단백질에 대한 과민 반응이 가장 유력한 병인설입니다.
- 결핵과의 연관성: 망막전막의 50~70%에서 Mycobacterium tuberculosis의 MPB64 유전자가 PCR로 검출됩니다. 그러나 균 배양은 음성이며, 비생존균 또는 DNA 단편에 대한 면역학적 과민 반응이 발병 기전으로 생각됩니다3).
- VEGF의 관여: 유리체 내에 VEGF, IL-6, IL-8, MCP-1이 고농도로 검출되며, 병적 혈관신생을 촉진합니다3).
- 면역학적 소인: HLA-B5, DR1, DR4와의 연관성, 낮은 글루타티온, C3 보체 변화가 보고되었습니다4).
- 응고 이상: 제V인자 Leiden 변이 이형접합체에서는 혈전 위험이 약 7배 증가하며, 혈관 폐쇄의 한 원인이 될 수 있습니다4).
- 코카인의 관여: 코카인 남용이 면역학적 트리거가 되어 Eales병을 발병시킨 증례 보고가 있습니다4).
망막전막의 50~70%에서 마이코박테리움 PCR 양성이 보고되지만, 배양에서는 균이 검출되지 않습니다3). 생균에 의한 직접 감염이 아니라 비생존 균 또는 DNA 단편에 대한 면역학적 과민 반응이 발병 기전으로 생각됩니다. 따라서 만투 검사 양성인 경우 항결핵제 병용이 권장됩니다.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”일스병은 제외 진단입니다. 다른 망막혈관염 및 전신 질환을 배제한 후 진단을 확정합니다1).
주요 검사 소견은 다음과 같습니다.
| 검사 항목 | 목적/제외 대상 |
|---|---|
| QuantiFERON/만투 검사 | 결핵 감염 평가 |
| ANA/ANCA/항dsDNA 항체 | 전신성 홍반성 루푸스/혈관염 |
| 혈청 ACE/리소자임 | 유육종증 |
| 혈당/HbA1c | 당뇨망막병증 |
| 혈액 검사 (CBC, 응고 검사) | 겸상적혈구병, 응고 이상 |
| 매독 혈청 반응 / 라임병 | 감염성 혈관염 |
- 형광안저혈관조영술(FA): 가장 중요한 검사. 정맥 누출(활동성 염증), 벽 염색(경화), 무관류 영역의 범위를 평가합니다. 치료 적응 판단과 광응고 조사 영역 결정에 필수적입니다.
- OCT: 황반 병변 평가. 황반 부종, 황반 전막, 견인성 망막박리의 유무와 정도를 파악합니다.
- 안저 검사/유리체절제술 기록: Saxena 분류에 따른 병기 평가.
감별 진단으로는 당뇨망막병증, 망막분지정맥폐쇄(BRVO), Coats병, 유육종증, SLE, 겸상적혈구망막병증, 베체트병 등이 있습니다1)4).
5. 표준 치료법
섹션 제목: “5. 표준 치료법”치료는 병기에 따라 선택합니다. 병기별 주요 치료는 다음과 같습니다.
| 병기 | 주요 치료 | 보조 치료 |
|---|---|---|
| 염증기 | 경구 스테로이드 | ATT (만투 검사 양성 시) |
| 허혈기 | 망막 광응고술 (PRP) | 항VEGF 주사 |
| 증식기 | 유리체 절제술 및 광응고술 | 항VEGF 주사 |
염증기의 치료
섹션 제목: “염증기의 치료”경구 스테로이드가 일차 선택입니다. 프레드니손 40mg/일로 시작하여 점차 감량하는 방법이 사용됩니다1). 덱사메타손 1mg/kg/일 4개월 점감 투여로 최종 시력 20/20을 달성한 보고도 있습니다4). Biswas 등(500명, 898안)의 대규모 보고에서는 급성 염증기의 스테로이드 투여로 시력이 유의하게 개선되었음을 보여주었습니다2)4).
황반 부종(CME)에는 덱사메타손 임플란트(오자덱스)의 유리체내 주사가 효과적입니다2).
항결핵 약물 요법 (ATT)
섹션 제목: “항결핵 약물 요법 (ATT)”만투 검사 양성인 경우 항결핵제를 병용합니다. RIPE(리팜피신, 이소니아지드, 피라진아미드, 에탐부톨) 4제를 4개월, 이후 이소니아지드 단독으로 5개월, 총 9개월 투여합니다2)3). 결핵 감염이 의심되는 경우 ATT 시작 알고리즘으로 국제 합의(COTS 가이드라인)가 참고됩니다2).
허혈기 및 증식기의 치료
섹션 제목: “허혈기 및 증식기의 치료”- 망막광응고술(PRP): 허혈기의 주요 치료법. 부채꼴 광응고술로 89% 이상에서 신생혈관 퇴축이 보고되었습니다. 한 증례에서는 3회의 전망막광응고술 후 신생혈관이 퇴축되었습니다1). 스테로이드와 광응고술의 상승 효과가 기대됩니다1).
- 유리체내 항VEGF 주사: 베바시주맙은 신생혈관 퇴축과 유리체출혈 흡수를 촉진할 수 있습니다. 그러나 견인망막박리(TRD) 형성을 촉진할 위험이 있습니다3). 라니비주맙에 반응하지 않는 경우 아플리베르셉트(VEGF-A, VEGF-B, PlGF 결합)를 사용하여 장기간(43개월, 28개월) 동안 20/25~20/20 시력을 유지한 증례 보고가 있습니다3).
- 유리체절제술(PPV): 3개월 이상 지속되는 유리체출혈 또는 황반을 위협하는 TRD가 적응증입니다. 33년 추적 관찰에서도 20/20 시력이 유지된 보고가 있습니다2).
6. 병태생리학 및 상세 발병 기전
섹션 제목: “6. 병태생리학 및 상세 발병 기전”일스병의 병태는 주변부 정맥주위염을 기점으로 한 단계적 진행 과정으로 이해됩니다1)2).
1단계(염증): 주변부 망막정맥을 따라 염증세포 침윤과 정맥주위염이 발생합니다. 결핵균 PCR은 망막앞막의 50~70%에서 양성을 보이지만, 배양에서는 균이 검출되지 않습니다3). 비생존 균 또는 DNA 단편이 숙주 면역계를 활성화하여 반응성 염증을 유발하는 것으로 생각됩니다1).
2단계(허혈): 염증으로 인한 혈관벽 손상이 혈전 형성과 혈관 폐쇄를 유발합니다. 모세혈관 무관류 영역이 확장되고 허혈이 진행됩니다.
3단계(신생혈관): 허혈 망막에서 대량의 VEGF가 분비됩니다3). 유리체 내에는 VEGF 외에도 IL-6, IL-8, MCP-1이 고농도로 검출되어 병적 신생혈관과 염증의 지속적 루프를 형성합니다3). 허혈 경계부에 sea-fan 모양의 신생혈관이 나타나고, 취약한 신생혈관에서 반복적인 출혈이 발생합니다.
또한, 일스병과 결핵 관련 망막혈관염(TRV)은 임상 양상이 거의 구별 불가능하며, 스펙트럼 관계에 있을 가능성이 시사되고 있습니다2).
코카인은 혈관 수축 및 내피 손상을 통해 혈전 형성을 촉진하고 면역학적 트리거로 작용할 수 있습니다4). 제V인자 Leiden 변이 이형접합체는 혈전 위험을 약 7배 증가시키며, 혈관 폐쇄의 유전적 위험 인자입니다4).
7. 최신 연구 및 향후 전망 (연구 단계 보고)
섹션 제목: “7. 최신 연구 및 향후 전망 (연구 단계 보고)”일스병과 TRV의 경계 재정의
섹션 제목: “일스병과 TRV의 경계 재정의”국제 합의 가이드라인(COTS)에 따라 TRV(결핵 관련 망막혈관염)의 관리 알고리즘이 정리되고 있습니다2). 일스병과 TRV는 지금까지 별개의 질환으로 다루어져 왔지만, 그 경계가 재검토되고 있으며 임상 양상과 병인의 연속성이 논의되고 있습니다2).
아플리버셉트 사용
섹션 제목: “아플리버셉트 사용”라니비주맙에 불응하는 일스병에 대해 아플리버셉트를 사용하여 43개월 후 20/25를 유지한 증례와 28개월 동안 3개월마다 반복 투여로 20/20을 유지한 증례가 보고되었습니다3). 이는 일스병에 대한 아플리버셉트 사용의 첫 증례 보고이며, VEGF-A, VEGF-B, PlGF를 동시에 결합함으로써 기존 항VEGF 약물에 내성을 보이는 증례에도 효과를 나타낼 가능성이 있습니다3).
새로운 위험 인자 동정
섹션 제목: “새로운 위험 인자 동정”코카인 남용 및 제V인자 Leiden 변이와 같은 새로운 위험 인자가 개별 증례에서 동정되었으며4), 향후 면역학적 및 유전적 소인에 대한 규명이 진행될 것으로 기대됩니다.
8. 참고문헌
섹션 제목: “8. 참고문헌”- Horvath D, Aljameey U, Douglas E. Double Trouble: Eales Disease in a Background of Paradoxical Embolism. Cureus. 2023;15(9):e44708.
- Kiryakoza LC, Sengillo JD, Fernandez MP, Pathengay A, Albini TA, Flynn HW Jr. Retinal Vasculitis in the Setting of Mycobacterium tuberculosis Exposure. Case Rep Ophthalmol. 2025;16:18-26.
- Hsia NY, Lin CJ, Lai CT, Bair H, Chang CH, Lin JM, Tsai YY. Intravitreal Aflibercept as a Rescue Therapy for Retinal Neovascularization and Macular Edema due to Eales Disease. Case Rep Ophthalmol Med. 2021;2021:8887362.
- Iannetti L, Scarinci F, Alisi L, Beccia A, Cacciamani A, Saturno MC, Gharbiya M. Cocaine Abuse as an Immunological Trigger in a Case Diagnosed with Eales Disease. Medicina. 2023;59(1):169.
- Biswas J, Sharma T, Gopal L, Madhavan HN, Bharat R, Badrinath SS. Eales disease—an update. Surv Ophthalmol. 2002;47(3):197-214.
- Saxena S, Kumar D. A new staging system for idiopathic retinal periphlebitis. Eur J Ophthalmol. 2004;14(3):236-239.
- Goel N, Kumar V, Seth A, Ghosh B. Pattern of macular involvement in Eales’ disease. J Ophthalmic Inflamm Infect. 2011;1(3):109-116.
