โรคหลอดเลือดฝอยจอประสาทตา ส่วนกลางโป่งพอง (MacTel ) เป็นโรคจอตาที่มีลักษณะเฉพาะคือหลอดเลือดฝอยรอบรอยบุ๋มจอตา ขยายและประสาทเสื่อม
ชนิดที่ 2 ซึ่งพบบ่อยที่สุดเป็นสองข้าง มักเกิดในวัย 50-60 ปี และแทบไม่มีความแตกต่างทางเพศ 14)
สาระสำคัญของพยาธิวิทยาคือการเสื่อมของเซลล์มุลเลอร์ และการขยายของหลอดเลือดฝอยถือเป็นการเปลี่ยนแปลงทุติยภูมิ 10)
ในระยะแรก อาการที่ผู้ป่วยรับรู้มีน้อย และ OCT เป็นการตรวจที่มีประโยชน์ที่สุดในการวินิจฉัย โดยแสดงลักษณะเฉพาะตั้งแต่ระยะแรก 10)
ในญี่ปุ่น ชนิดที่ 1 พบได้ค่อนข้างบ่อย ในขณะที่ชนิดที่ 2 พบน้อยกว่าเมื่อเทียบกับยุโรปและอเมริกา 10) 17)
แนวทางปฏิบัติทางคลินิกของสมาคมจักษุวิทยาญี่ปุ่น (2022) ได้จัดระเบียบเกณฑ์การวินิจฉัยและการจำแนกความรุนแรงสำหรับชนิดที่ 2 (ค่าสายตาที่แก้ไขแล้วต่ำกว่า 0.3 ถือว่ารุนแรง) 10)
ไม่มีวิธีการรักษาที่เป็นมาตรฐานสำหรับระยะไม่มีการเจริญแพร่กระจาย แต่การปลูกถ่าย CNTF (ENCELT O) แสดงให้เห็นประสิทธิภาพในการทดลองระยะที่ 3 ในฐานะทางเลือกการรักษาแรก
ในระยะมีการเจริญแพร่กระจาย (หลอดเลือดใหม่ใต้จอตา) การฉีดยา anti-VEGF เข้าแก้วตาได้ผลดี 1) 19)
การพยากรณ์โรคทางสายตาค่อนข้างดี โดยผู้ป่วย 60% รักษาค่าสายตา 20/50 หรือดีกว่า 16)
โรคหลอดเลือดฝอยจอประสาทตา ส่วนกลางโป่งพอง (macular telangiectasia; MacTel ) เป็นคำรวมสำหรับกลุ่มโรคที่แสดงการขยายของหลอดเลือดฝอยจอตาบริเวณจอประสาทตา ส่วนกลางโดยไม่ทราบสาเหตุ การขยายของหลอดเลือดฝอยและหลอดเลือดโป่งพองขนาดเล็ก เกิดขึ้นที่จอประสาทตา ส่วนกลาง โดยเฉพาะด้านขมับของรอยบุ๋มจอตา ทำให้เกิดจอตาบวมหรือเสื่อมฝ่อในบริเวณเดียวกัน รายงานครั้งแรกในปี 1968 โดย Gass ว่าเป็นโรคที่แตกต่างจากโรค Coats 11) เดิมเรียกว่า idiopathic macular telangiectasia หรือ idiopathic juxtafoveolar retinal telangiectasis 12) แต่ปัจจุบันเรียกสั้นๆ ว่า MacTel
ในปี 2006 การจำแนกชนิดถูกสร้างขึ้นโดย Yannuzzi และคณะ และใช้กันอย่างแพร่หลาย 13)
ชนิดที่ 1 (ชนิดหลอดเลือดโป่งพอง)
ข้างที่พบ : มักเป็นข้างเดียว
ความแตกต่างทางเพศ : ผู้ชายคิดเป็น 90%
อายุที่เริ่มเป็น : เฉลี่ยประมาณ 40 ปี
ลักษณะเด่น : หลอดเลือดฝอยโป่งพองหลายจุดและจอประสาทตา บวมน้ำจากการรั่วของหลอดเลือด อยู่ในสเปกตรัมเดียวกับโรค Coats และ Leber miliary hemangioma tosis
ชนิดที่ 2 (ชนิดรอบรอยบุ๋มจอตา)
ข้างที่พบ : เกือบทั้งหมดเป็นสองข้าง
ความแตกต่างทางเพศ : ไม่มีความแตกต่างทางเพศ (มีรายงานว่าผู้หญิงอาจพบมากกว่าเล็กน้อย)
อายุที่เริ่มเป็น : เฉลี่ยประมาณ 55 ปี
ลักษณะเด่น : การเสื่อมของชั้นนอกจอตาเป็นหลัก ความผิดปกติของเซลล์ Müller เป็นต้นเหตุ และการขยายของหลอดเลือดฝอยเป็นการเปลี่ยนแปลงทุติยภูมิ เมื่อดำเนินไปอาจเกิดเส้นเลือดใหม่ใต้จอตา
ชนิดที่ 3 เป็นชนิดที่การอุดตันของหลอดเลือดเด่นกว่าการขยายของหลอดเลือดฝอย แต่พบได้น้อยมาก และมีการเสนอให้แยกออกจากการจำแนกประเภท
ความชุกประมาณ 0.02-0.10% 5) ในรายงานของ MacTel Project ค่าเฉลี่ยการมองเห็น ครั้งแรกคือ 0.5 ผู้ป่วย 16% มีการมองเห็น 1.0 ขึ้นไป และประมาณครึ่งหนึ่งมีการมองเห็น 0.6 ขึ้นไป 14) ผู้ป่วยชนิดที่ 2 ร้อยละ 28 เป็นเบาหวาน และร้อยละ 52 เป็นความดันโลหิตสูง 15) อย่างไรก็ตาม การศึกษา Beaver Dam Eye Study ไม่ยืนยันความสัมพันธ์ที่มีนัยสำคัญกับเบาหวานหรือความดันโลหิตสูง 1) ในญี่ปุ่น ชนิดที่ 1 พบได้ค่อนข้างบ่อย ในขณะที่ชนิดที่ 2 พบน้อยกว่าเมื่อเทียบกับตะวันตก 10) 17)
คำว่า “MacTel ” มักหมายถึงชนิดที่ 2 ดังนั้นต่อไปนี้จะเน้นที่ชนิดที่ 2 ซึ่งมีความสำคัญทางคลินิกมากที่สุด
Q
MacTel แต่ละชนิดแตกต่างกันอย่างไร?
A
ชนิดที่ 1 เป็นข้างเดียว มีหลอดเลือดฝอยโป่งพองและจอประสาทตา บวมน้ำเป็นหลัก ชนิดที่ 2 เป็นสองข้าง มีการเสื่อมของเซลล์ Müller เป็นแกนหลัก ชนิดที่ 3 มีการอุดตันของหลอดเลือดเป็นหลัก ชนิดที่พบบ่อยที่สุดและสำคัญทางคลินิกคือชนิดที่ 2 รายละเอียดในหัวข้อ “ภาวะหลอดเลือดฝอยขยายบริเวณจุดรับภาพชัดคืออะไร”
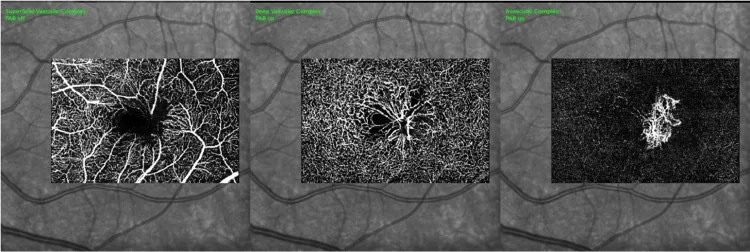
ภาพ OCTA แสดง FAZ ที่ผิดปกติในจอประสาทตาจากการขยายตัวของเส้นเลือดฝอยที่จอประสาทตา Rao P, et al. Intravitreal Faricimab for the Management of Bilateral Macular Neovascularization Secondary to Macular Telangiectasia Type 2. Cureus. 2025. Figure 3. PM
CI D: PMC12535685. License: CC BY.
การตรวจ OCT angiography แสดงให้เห็นในตาขวา (A) และตาซ้าย (D) ที่ข่ายหลอดเลือดชั้นตื้น พบบริเวณไร้หลอดเลือดที่รอยบุ๋ม
จอประสาทตา ที่ผิดปกติและหลอดเลือดดำแองกูลาร์ด้านขวา; ที่ข่ายหลอดเลือดชั้นลึกในตาขวา (B) และตาซ้าย (E) พบการรุกรานของหลอดเลือดและการขยายตัวของเส้นเลือดฝอยรอบรอยบุ๋ม; ที่ข่ายไร้หลอดเลือดในตาขวา (C) และตาซ้าย (F) พบร่างแหหลอดเลือดใหม่ที่มีการเชื่อมต่อผิดปกติหลายแขนง ซึ่งสอดคล้องกับการขยายตัวของเส้นเลือดฝอยที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ในระยะแรกของ MacTel ชนิดที่ 2 อาการที่ผู้ป่วยรับรู้มักมีน้อย อาการหลักคือภาพบิดเบี้ยว จุดบอดข้างศูนย์กลาง และการมองเห็น ลดลง
ภาพบิดเบี้ยว จุดบอดข้างศูนย์กลาง : จุดบอดเล็กๆ ปรากฏรอบรอยบุ๋มจอประสาทตา ทำให้ตัวอักษรหายไปขณะอ่านหนังสือ เกิดความไวศูนย์กลางลดลงและความเร็วในการอ่านลดลงอย่างมาก 10) การมองเห็น ลดลงจอประสาทตา อย่างไรก็ตาม ไม่ค่อยทำให้ตาบอดทางสังคมตามัวและจุดบอดสัมพัทธ์ : บางครั้งสังเกตเป็นอาการสองตาที่ค่อยๆ ดำเนินไป 10)
ในโครงการ MacTel ค่าเฉลี่ยการมองเห็น เมื่อมาพบครั้งแรกคือ 0.5 และการมองเห็น 0.1 หรือน้อยกว่านั้นพบได้น้อย 16) ในชนิดที่ 2 หากมีเส้นเลือดใหม่ใต้จอประสาทตา อาจทำให้การมองเห็น ลดลงอย่างรวดเร็ว
อาการแสดงที่จอประสาทตา ใน MacTel ชนิดที่ 2 นั้นน้อยมากในระยะแรก และอาจพลาดได้ในการตรวจจอประสาทตา ทั่วไป 5) การจำแนกระยะ 5 ขั้นตอนที่เสนอมีดังนี้
ระยะ อาการแสดงหลัก ผล OCT (GL) 10) ระยะที่ 1 จอประสาทตา ปกติ การเปลี่ยนแปลงเล็กน้อยในการเรืองแสงอัตโนมัติของจอประสาทตา โพรงจอประสาทตา ขนาดเล็ก ความสว่างของ EZ ลดลง ระยะที่ 2 จอประสาทตา สีเทา เส้นเลือดฝอยขยายเล็กน้อย ตกผลึกโพรงจอประสาทตา ขยายใหญ่ขึ้น EZ หายไป ระยะที่ 3 เส้นเลือดฝอยขยายปานกลาง หลอดเลือดทำมุมฉาก ชั้นนอกของจอประสาทตา หายไปทั้งหมด ชั้นในของจอประสาทตา หดรั้ง ระยะที่ 4 การเคลื่อนย้ายและการเพิ่มจำนวนของ RPE เข้าสู่จอประสาทตา RPE เจริญเกิน ภาพสะท้อนสูงระยะที่ 5 การเชื่อมต่อระหว่างจอประสาทตา และคอรอยด์ การซึมออกและเลือดออก เส้นเลือดใหม่ใต้จอประสาทตา การเปลี่ยนแปลงแบบซึมออก
ลักษณะการตรวจพบที่จอประสาทตา ที่จำเพาะต่อ MacTel ชนิดที่ 2 มีดังนี้:
ความโปร่งใสของจอประสาทตา ลดลง : การเปลี่ยนสีเทาๆ บริเวณรอยบุ๋มจอประสาทตา ด้านขมับ เป็นสัญญาณแรกเริ่มที่สุดที่พบเส้นเลือดฝอยขยายตัว : เมื่อดำเนินโรค จะขยายจากด้านขมับไปทั่วรอยบุ๋มจอประสาทตา ด้านขมับ10) หลอดเลือดดำมุมฉาก (right-angle venules) : หลอดเลือดดำขนาดเล็กที่ขยายตัวและโค้งเป็นมุมฉากลงสู่ชั้นลึกของจอประสาทตา เป็นลักษณะเฉพาะ2) ผลึกสะสม : พบบริเวณรอยต่อระหว่างจอประสาทตา กับวุ้นตา ในรอยบุ๋มจอประสาทตา โดยไม่ขึ้นกับระยะโรค10) การเพิ่มจำนวนและการสะสมเม็ดสีของ RPE : ในระยะลุกลาม จะสังเกตเห็นการเคลื่อนย้ายและการเพิ่มจำนวนของ RPE ภายในจอประสาทตา เส้นเลือดใหม่ใต้จอประสาทตา : เกิดขึ้นบริเวณรอยบุ๋มจอประสาทตา ด้านขมับในระยะเพิ่มจำนวน ร่วมกับสารคัดหลั่งและเลือดออก1)
ในชนิดที่ 1 เส้นเลือดฝอยขยายตัวและหลอดเลือดโป่งพองขนาดเล็ก มักเกิดที่รอยบุ๋มจอประสาทตา ด้านขมับ โดยทั่วไปทำให้เกิดจอประสาทตา บวมน้ำร่วมกับวงแหวนของสารคัดหลั่งแข็งสีขาวรอบรอยโรค
MacTel
พบได้น้อยที่เลือดออกใต้เยื่อลิมิตันชั้นในโดยไม่มีเส้นเลือดใหม่ใต้จอประสาทตา เป็นเหตุการณ์เริ่มต้นของ MacTel 4) และมีรายงานผู้ป่วยเด็กอายุ 11 ปี5) แสดงให้เห็นว่าโรคสามารถเกิดในอายุน้อยกว่าที่เคยคิดไว้
Q
หลอดเลือดดำมุมฉากคืออะไร?
A
หลอดเลือดดำมุมฉาก (right-angle venules) คือหลอดเลือดดำขนาดเล็กที่ขยายตัวและเปลี่ยนทิศทางเป็นมุมฉากจากชั้นผิวลงสู่ชั้นลึกของจอประสาทตา เป็นลักษณะเฉพาะของ MacTel ชนิดที่ 2 ระยะที่ 3 ขึ้นไป และสามารถติดตามจากชั้นผิวถึงชั้นลึกได้ด้วย OCT -A2) พบร่วมกับการเปลี่ยนแปลงของ IDZ ถึง 91.3% และมีความสำคัญเป็นสัญญาณนำของการหายไปของโซนรูปไข่
สาเหตุของ MacTel ชนิดที่ 2 ยังไม่ทราบแน่ชัด แต่งานวิจัยล่าสุดชี้ว่าความเสื่อมของระบบประสาทเป็นพยาธิสภาพหลัก ด้วยความก้าวหน้าของการวินิจฉัยด้วยภาพ เช่น OCT การเสื่อมของเซลล์มุลเลอร์ถือเป็นศูนย์กลางของพยาธิสภาพ และการขยายตัวของเส้นเลือดฝอยถือเป็นการเปลี่ยนแปลงทุติยภูมิ10)
MacTel 2 เป็นโรคที่เกิดในตาทั้งสองข้างและมีพื้นฐานทางพันธุกรรม มีรายงานผู้ป่วยในฝาแฝดแท้ พี่น้องร่วมสายเลือด และในครอบครัว โดยมีภูมิหลังทางพันธุกรรมที่ซับซ้อน 3) การศึกษา association ทั่วทั้งจีโนม (GWAS) ระบุตำแหน่งยีนอิสระ 3 ตำแหน่ง โดย 2 ตำแหน่งเกี่ยวข้องกับวิถีเมแทบอลิซึมของไกลซีน/ซีรีน 3) การแทรกซึมและปัจจัยสิ่งแวดล้อมมีอิทธิพลอย่างมาก ทำให้มีความแปรผันของฟีโนไทป์ที่หลากหลาย 10)
การวิเคราะห์เมแทบอโลมิกส์พบความผิดปกติของเมแทบอลิซึมของซีรีนและสฟิงโกลิพิดในผู้ป่วย MacTel 2 3) ระดับซีรีนต่ำสัมพันธ์กับการเพิ่มขึ้นของลิพิดที่เป็นพิษต่อระบบประสาทที่เรียกว่า 1-ดีออกซีสฟิงโกลิพิด (1-dSLs) 3) การสังเคราะห์ซีรีนมีความสำคัญต่อการป้องกันความเครียดออกซิเดชันของเซลล์มุลเลอร์ และความผิดปกติของวิถีนี้สามารถทำให้เกิดรอยโรคที่จอประสาทตา
มีการเสนอแนะความสัมพันธ์กับโรคเบาหวาน ความดันโลหิตสูง โรคอ้วน และโรคหัวใจและหลอดเลือด แต่ยังไม่มีการพิสูจน์ความสัมพันธ์เชิงสาเหตุ 10) การศึกษา Beaver Dam Eye Study ไม่ได้ยืนยันความสัมพันธ์เหล่านี้ 1)
การตรวจพบจอประสาทตา ในระยะเริ่มต้นของ MacTel ชนิดที่ 2 มีน้อยมาก และการตรวจภาพเป็นกุญแจสำคัญในการวินิจฉัย
เป็นการตรวจที่สำคัญและมีประโยชน์มากที่สุดในการวินิจฉัย MacTel ชนิดที่ 2 10) การเปลี่ยนแปลงในระยะแรกคือโพรงจอประสาทตา โดยไม่มีความหนาของจอประสาทตา เพิ่มขึ้น มีลักษณะเฉพาะคือจอประสาทตา บางลงเนื่องจากความเสียหายต่อชั้นนิวเคลียสชั้นนอกและชั้นเซลล์รับแสง และการขาดของโซนอิลิปซอยด์ (EZ ) ทางด้านขมับ 10) โพรงจอประสาทตา สามารถเกิดขึ้นได้ในชั้นใดๆ ของจอประสาทตา และเมื่อเกิดขึ้นที่รอยบุ๋มจอประสาทตา จะมีลักษณะคล้ายรูฉีกชั้นนอก 10)
ลักษณะของระยะไม่เจริญ : ไม่มีความหนาของจอประสาทตา เพิ่มขึ้นอย่างชัดเจน แต่มักจะลดลง การหายไปของโซนอิลิปซอยด์ (EZ ) ตั้งแต่ระยะแรก การฝ่อของชั้นจอประสาทตา ชั้นในและชั้นนอก และการเปลี่ยนแปลงคล้ายถุงน้ำที่ไม่สอดคล้องกับการรั่วของฟลูออเรสซีน ในการตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA ) ความจริงที่ว่าแทบไม่มีคอนทราสต์ใน FA ช่วยเพิ่มค่าการวินิจฉัยของ OCT 10) ม่าน ILM : เมื่อการเสื่อมลามไปถึงชั้นจอประสาทตา ชั้นใน จะเหลือเพียงเยื่อหุ้มขอบเขตชั้นใน ก่อตัวเป็น “ม่าน” บางๆ นี่คือลักษณะที่ช่วยในการวินิจฉัย 5) ระยะงอกขยาย : ปรากฏการสะท้อนแสงความสว่างสูงซึ่งสอดคล้องกับเส้นเลือดใหม่ใต้จอประสาทตา
ใน OCT ชนิดที่ 1 จะพบความหนาของจอประสาทตา เพิ่มขึ้นและการเปลี่ยนแปลงแบบถุงน้ำซึ่งสอดคล้องกับการรั่วของฟลูออเรสซีน ใน FA ซึ่งมีประโยชน์ในการแยกจากชนิดที่ 2
จอประสาทตา บวมจากเบาหวาน
โพรงในจอประสาทตา ใน MacTel ชนิดที่ 2 มีลักษณะคล้ายจอประสาทตา บวมแบบถุงน้ำ แต่การไม่มีความหนาของจอประสาทตา เพิ่มขึ้นเป็นข้อค้นพบสำคัญในการแยกโรค 5) ในจอประสาทตา บวมจากเบาหวาน มักมีความหนาของจอประสาทตา
ในภาพ Red free จุดรับภาพจะแสดงภาพสะท้อนแสงสูงเป็นรูปวงแหวนหรือรูปไข่แนวนอน 10) ข้อค้นพบนี้จำเพาะต่อ MacTel ชนิดที่ 2 และพบได้ตั้งแต่ระยะแรกของโรค จึงมีประโยชน์ในการวินิจฉัย 10) สามารถสังเกตได้ชัดเจนยิ่งขึ้นด้วยกล้องจุลทรรศน์เลเซอร์คอนโฟคอลสะท้อนแสงสีน้ำเงิน (CBR) 10)
ช่วยให้ประเมินชั้นหลอดเลือดจอประสาทตา แบบไม่รุกล้ำ มีประโยชน์ในการวินิจฉัยและติดตาม MacTel 7)
การขยายตัวของเส้นเลือดฝอยในข่ายหลอดเลือดฝอยชั้นลึก (DCP) : การเปลี่ยนแปลงของหลอดเลือดที่เร็วที่สุดใน MacTel ตรวจพบได้ 100% ใน OCT -A 2) การดึงรั้งและการรวมกลุ่มของหลอดเลือดในข่ายหลอดเลือดฝอยชั้นตื้น (SCP) : การเบี่ยงเบนรูปตัว V เข้าหาฟอเวียความไม่สม่ำเสมอของบริเวณไร้หลอดเลือดฟอเวีย (FA Z) : กลายเป็นไม่สม่ำเสมอเนื่องจากการเปลี่ยนแปลงของหลอดเลือดรอบฟอเวียการติดตามหลอดเลือดทำมุมฉาก : เส้นทางของหลอดเลือดจากชั้นตื้นไปยังชั้นลึกสามารถสังเกตได้ในสามมิติ 2) การตรวจหาเส้นเลือดใหม่ใต้จอประสาทตา : เครือข่ายเส้นเลือดใหม่ที่ทำงานอยู่จะเห็นได้ในชั้นจอประสาทตา ชั้นนอก 7)
Chandran และคณะ (2023) รายงานในการศึกษา 43 ตา ว่าตาทั้ง 36 ตา (100%) ที่มีหลอดเลือดทำมุมฉากมีการขยายตัวของเส้นเลือดฝอยใน DCP และ 89% ในจำนวนนี้มีการเปลี่ยนแปลงของ IDZ การดำเนินไปอย่างค่อยเป็นค่อยไปจาก IDZ บางลงจนถึง IDX หายไป ตามด้วย EZ บางลงและหายไป และการหายไปของ IDZ เป็นปัจจัยทำนายการสูญเสีย EZ (p = 0.002) 2)
มีประโยชน์เนื่องจากสามารถตรวจพบการเปลี่ยนแปลงทางการทำงานก่อนที่จะตรวจพบการเปลี่ยนแปลงทางกายวิภาค6)
การลดลงของเม็ดสีจอประสาทตา : พบภาพสะท้อนเท่ากัน (isoreflective) ในบริเวณพาราฟอฟีเวีย (parafoveal) มีอยู่ตั้งแต่ช่วงที่ผลการตรวจ FA ยังน้อยหรือแม้กระทั่งก่อนมีอาการ และมีค่าการวินิจฉัยสูง10) การเรืองแสงมากเกินไปที่ฟอฟีเวีย (foveal hyperfluorescence) : สะท้อนถึงการสูญเสียเม็ดสีลูทีน (แซนโทฟิลล์)จุดเรืองแสงน้อยในระยะลุกลาม : บริเวณที่มีเม็ดสีมากเกินไปจะกลายเป็นเรืองแสงอัตโนมัติน้อยเนื่องจากการอุดกั้น10)
ในชนิดที่ 2 เส้นเลือดฝอยที่ขยายตัวทางด้านขมับของฟอฟีเวียจะแสดงการเรืองแสงมากเกินไปในระยะแรก และมีการรั่วของฟลูออเรสซีน ในระยะหลัง การรั่วส่วนใหญ่มาจากชั้นลึกมากกว่าชั้นผิว10) อย่างไรก็ตาม การรั่วมีน้อย และอาการบวมน้ำที่จอประสาทตา อาจไม่มีหรือเล็กน้อย ในชนิดที่ 1 มีลักษณะเด่นคือการขยายตัวของเส้นเลือดฝอยที่ชัดเจนกว่า หลอดเลือดโป่งพองขนาดเล็ก และอาการบวมน้ำที่จอประสาทตา แบบถุงน้ำในระยะหลัง
การวินิจฉัยแยกโรคมีดังนี้:10)
โรคที่ต้องแยก จุดที่ใช้แยก จอประสาทตาเสื่อมจากเบาหวาน ร่วมกับจอประสาทตา หนาตัว มีเลือดออกนอกจอประสาทตา การอุดตันของสาขาหลอดเลือดดำจอประสาทตา (เรื้อรัง) แยกโดยการกระจายของการอุดตันและผลการตรวจอื่นๆ จอประสาทตาเสื่อมจากรังสี ยืนยันประวัติการได้รับรังสี จอประสาทตา เสื่อมชนิดเปียกจากอายุ (RAP )อายุเริ่มต้นสูง ดรูเซน ชนิดอ่อน reticular pseudodrusen จอประสาทตาลอก แบบเซรุ่ม 10) จอประสาทตา อักเสบเรื้อรังชนิดเซรุ่มส่วนกลางแบบเก่าแยกโดยประวัติและการตรวจ OCT 10) รอยรั่วจอประสาทตา ชนิดชั้น ผล OCT (ลักษณะโพรงจอประสาทตา ) 10) จอประสาทตา เสื่อมการตรวจยีน ตาทั้งสองข้าง เริ่มต้นอายุน้อย 10) จอประสาทตา จากยา tamoxifenประวัติการใช้ยา ไม่มีความผิดปกติของหลอดเลือดใน OCT -A 8)
ในระยะ proliferative ต้องแยกจากจอประสาทตา เสื่อมจากอายุ แต่ใน MacTel 2 มักไม่มีดรูเซน หรือจอประสาทตาลอก ซึ่งเป็นจุดแยกสำคัญ
การจำแนกความรุนแรง : กรณีที่สายตาที่ดีกว่าแก้ไขแล้วต่ำกว่า 0.3 จัดว่ารุนแรง 10)
Q
จุดแตกต่างระหว่าง MacTel type 2 และเบาหวานขึ้นจอประสาทตาบวมน้ำคืออะไร?
A
ใน MacTel type 2 มีการเปลี่ยนแปลงคล้ายโพรงในจอประสาทตา แต่ความหนาจอประสาทตา ไม่เพิ่มขึ้น กลับลดลง ในเบาหวานขึ้นจอประสาทตา บวมน้ำ มีความหนาจอประสาทตา เพิ่มขึ้น ความแตกต่างของความหนาจอประสาทตา ใน OCT เป็นจุดแยกที่สำคัญที่สุด 10)
การรักษา MacTel แตกต่างกันไปตามชนิดและระยะของโรค
ในชนิดที่ 1 การจี้ด้วยเลเซอร์โดยตรงที่หลอดเลือดโป่งพองขนาดเล็ก เป็นทางเลือกแรก อย่างไรก็ตาม มักเกิดการกลับเป็นซ้ำ และการจี้ทำได้ยากหากหลอดเลือดโป่งพองอยู่ใกล้บริเวณหลอดเลือดฝอยรอบรอยบุ๋มจอตา ในบางกรณี การมองเห็น ดีขึ้นแม้ไม่ได้รับการรักษา และอาการบวมน้ำที่จุดรับภาพอาจหายไปเอง ดังนั้นจึงต้องใช้ความระมัดระวัง ยกเว้นในกรณีที่การมองเห็น ลดลงอย่างต่อเนื่อง ยังไม่มีฉันทามติเกี่ยวกับการฉีดยา triamcinolone หรือสารยับยั้ง VEGF เฉพาะที่
ในระยะไม่เจริญแพร่ของชนิดที่ 2 ปัจจุบันยังไม่มีการรักษามาตรฐานที่กำหนดไว้ 10) การจี้จอตาด้วยแสง ไม่ได้ผล การฉีดยา anti-VEGF เข้าแก้วตาในระยะไม่เจริญแพร่ก็ไม่ได้ผล และอาจยับยั้งฤทธิ์ป้องกันระบบประสาทของ VEGF 5) ยังไม่มีการยืนยันประสิทธิภาพของการฉีดสเตียรอยด์ เข้าแก้วตา
การปลูกถ่าย CNTF (ENCELT O) เกิดขึ้นเป็นทางเลือกการรักษาแรกสำหรับ MacTel ชนิดที่ 2 ดูรายละเอียดในหัวข้อ การวิจัยล่าสุดและแนวโน้มในอนาคต
Q
มีการรักษาสำหรับระยะไม่เจริญแพร่ของ MacTel ชนิดที่ 2 หรือไม่?
A
ปัจจุบันยังไม่มีการรักษามาตรฐานที่กำหนดไว้ การจี้จอตาด้วยแสง ไม่ได้ผล และ anti-VEGF อาจยับยั้งฤทธิ์ป้องกันระบบประสาท จึงไม่แนะนำในระยะไม่เจริญแพร่ 10) การปลูกถ่าย ENCELT O ที่ปล่อย CNTF ได้รับการพิสูจน์ในการทดลองระยะที่ 3 ว่าชะลอการสูญเสียบริเวณรูปไข่ จึงเป็นทางเลือกที่มีแนวโน้มในอนาคต
ในระยะเจริญแพร่ การฉีดยา anti-VEGF เข้าแก้วตาเป็นการรักษาหลัก 1) 19) การรักษาด้วยความร้อนผ่านรูม่านตา (TTT) และการรักษาด้วยแสงไดนามิก (PDT ) ก็มีรายงานว่ามีประสิทธิภาพ แต่ทางเลือกแรกในปัจจุบันคือ anti-VEGF 10)
Gonzalez Martinez และคณะ (2023) รายงานการฉีด anti-VEGF 18 ครั้ง (bevacizumab 15 ครั้ง และ aflibercept 3 ครั้ง) เป็นเวลา 2 ปี ในหญิงอายุ 54 ปีที่มี MacTel ชนิดที่ 2 ร่วมกับเยื่อเส้นเลือดใหม่คอรอยด์ ส่งผลให้เยื่อคงที่และคงการมองเห็น 20/30 1)
Moussa และคณะ (2021) รายงานการฉีด aflibercept (2 มก./0.05 มล.) ตามความจำเป็นในตาของผู้ป่วยอายุ 11 ปีที่มี MacTel ชนิดที่ 2 ระยะเจริญแพร่ หลังฉีด 5 ครั้ง เส้นเลือดใหม่หดตัวและการมองเห็น ดีขึ้น 5 แถว SS-OCT -A มีประโยชน์แบบไม่รุกล้ำในการวินิจฉัยและติดตามผล 5)
เมื่อเยื่อเส้นเลือดใหม่กลายเป็นเรื้อรัง จะเกิดแผลเป็นและการตอบสนองต่อการรักษาลดลง ดังนั้นการรักษาตั้งแต่เนิ่นๆ จึงสำคัญต่อการพยากรณ์การมองเห็น ที่ดีขึ้น 1)
สำหรับรอยรั่วจอประสาทตา ชนิดทะลุทุกชั้นที่สัมพันธ์กับ MacTel ชนิดที่ 2 อาจทำการผ่าตัดวุ้นตา (ลอกเยื่อหุ้มขอบใน + อัดแก๊ส) แต่อัตราการปิดต่ำกว่าและสายตาหลังผ่าตัดไม่ดีเท่ารอยรั่วจอประสาทตา ทั่วไป 10)
Chandra และคณะ (2021) รายงานผู้ป่วย MacTel ชนิดที่ 2 ที่มีรอยรั่วจอประสาทตา เกือบทะลุทุกชั้นร่วมกับ ILM drape ซึ่งปิดเองได้ การสร้างเยื่อหุ้มขอบนอก (ELM) ขึ้นใหม่ทำให้รอยรั่วปิด และสายตาข้างซ้ายดีขึ้นเป็น 20/40 หลังติดตาม 32 เดือน ในกรณีที่มี ILM drape การสังเกตแบบประคับประคองอาจเป็นทางเลือก 9)
สำหรับ MacTel ชนิดที่ 2 ระยะไม่เจริญ proliferative ยังไม่มีการยืนยันประสิทธิภาพของการจี้เลเซอร์ การใช้ยา anti-VEGF หรือสเตียรอยด์ ควรหลีกเลี่ยงการรักษาที่ไม่จำเป็น 10)
ยา anti-VEGF อาจยับยั้งฤทธิ์ป้องกันระบบประสาทของ VEGF ในระยะไม่เจริญ proliferative ควรใช้เฉพาะในระยะเจริญ proliferative เท่านั้น
ผลการผ่าตัดรอยรั่วจอประสาทตา ที่สัมพันธ์กับ MacTel แย่กว่ารอยรั่วจอประสาทตา ทั่วไป หากมี ILM drape ให้พิจารณาการสังเกตแบบประคับประคอง 10)
เดิมทีพยาธิกำเนิดของ MacTel ชนิดที่ 2 ถือว่ามาจากความผิดปกติของหลอดเลือดเป็นหลัก แต่ปัจจุบันทฤษฎีที่โดดเด่นคือการเสื่อมของเซลล์ Müller เป็นต้นเหตุของโรค และการขยายตัวของเส้นเลือดฝอยเป็นการเปลี่ยนแปลงทุติยภูมิ 10)
Gass เสนอว่าเซลล์ Müller และเซลล์ประสาทรอบรอยบุ๋มจอตา เป็นตำแหน่งที่ถูกทำลายก่อน การศึกษาทางจุลพยาธิวิทยายืนยันการลดลงของเซลล์ Müller ในบริเวณรอบรอยบุ๋มจอตา ในผู้ป่วย MacTel ชนิดที่ 2 18)
เซลล์ Müller เป็นเซลล์เกลียหลักที่ครอบคลุมทุกชั้นของจอตาและทำหน้าที่ดังต่อไปนี้:
การรักษา blood-retinal barrier : มีส่วนร่วมในการสร้าง barrier ในระดับเส้นเลือดฝอยชั้นลึกการสร้างเยื่อหุ้มขอบใน (ILM ) และเยื่อหุ้มขอบนอก (ELM) : เยื่อฐานของเซลล์ Müller เป็นองค์ประกอบหลักการเก็บสะสมเม็ดสีจอประสาทตา (xanthophyll) : การหายไปของเม็ดสีเป็นตัวบ่งชี้ความเสียหายของเซลล์ Müllerการป้องกันระบบประสาทและสนับสนุนเมแทบอลิซึม : การผลิตปัจจัยโภชนาการรวมถึง VEGF
เชื่อกันว่าการทำงานของเซลล์มุลเลอร์ที่ลดลงทำให้เกิดการสลายของสิ่งกีดขวางเลือด-จอตา การผลิต VEGF ผิดปกติ และการส่งสารอาหารไปยังเซลล์รับแสง ลดลง ซึ่งนำไปสู่การขยายตัวของเส้นเลือดฝอย การสร้างเส้นเลือดใหม่ และการเสื่อมของเซลล์รับแสง 1)
การศึกษา GWAS ระบุความสัมพันธ์ระหว่าง MacTel 2 กับตำแหน่งยีนในวิถีเมแทบอลิซึมของไกลซีน/ซีรีน 3) เซลล์มุลเลอร์ในจุดรับภาพต้องพึ่งพาการสังเคราะห์ซีรีนเป็นพิเศษ และการรบกวนวิถีนี้ทำให้เกิดความไวต่อภาวะเครียดออกซิเดชัน 3) การลดลงของซีรีนทำให้เกิดการสะสมของ 1-ดีออกซีสฟิงโกลิพิดที่เป็นพิษต่อระบบประสาท ซึ่งส่งเสริมการเสื่อมของประสาทจอตา
เชื่อว่าโรคดำเนินไปตามขั้นตอนต่อไปนี้:
ระยะที่ 1 : การเสื่อมของเซลล์มุลเลอร์ → การสูญเสียแซนโทฟิลล์ → การปรากฏของไอโซรีเฟลกทีฟและไฮเปอร์ออโตฟลูออเรสเซนซ์ในการเรืองแสงอัตโนมัติของจอตา 10) ระยะที่ 2 : การขยายตัวของเส้นเลือดฝอยในข่ายเส้นเลือดฝอยชั้นลึก → การปรากฏของการเปลี่ยนแปลงของ IDZ 2) ระยะที่ 3 : การสูญเสียโซนรูปไข่ (EZ ) → การฝ่อและการเกิดโพรงในจอตาชั้นนอกระยะที่ 4 : การเพิ่มจำนวนของ RPE และการเคลื่อนย้ายเข้าสู่จอตาระยะที่ 5 : การผลิต VEGF ผิดปกติ → การสร้างเส้นเลือดใหม่ใต้จอตาและการเชื่อมต่อระหว่างจอตากับคอรอยด์
ในการศึกษาระยะยาวโดย Chandran และคณะ (2023) ยืนยันการเปลี่ยนแปลงตามลำดับของจอตาชั้นนอก: การลดลงของ IDZ → การหายไปของ IDZ → การลดลงของ EZ → การหายไปของ EZ 2) อัตราการดำเนินโรคต่อปีสำหรับการหายไปของ IDZ คือ 142–172 ไมโครเมตร/ปี และสำหรับการลดลงของ EZ ประมาณ 83 ไมโครเมตร/ปี
ตำแหน่งหลักของรอยโรคแตกต่างกันโดยพื้นฐาน ในชนิดที่ 1 การรั่วของส่วนประกอบพลาสมาจากความผิดปกติของหลอดเลือดเป็นหลัก ในขณะที่ชนิดที่ 2 การเปลี่ยนแปลงแบบฝ่อในชั้นนอกของจอตาเป็นหลัก ความแตกต่างนี้กำหนดความแตกต่างของผล OCT (ชนิดที่ 1: จอตาหนา, ชนิดที่ 2: จอตาบาง)
Q
ทำไม MacTel จึงเกิดในตาทั้งสองข้าง?
A
ใน MacTel ชนิดที่ 2 ปัจจัยทางพันธุกรรมและความผิดปกติของเมแทบอลิซึมทั่วร่างกาย (ความผิดปกติของเมแทบอลิซึมซีรีนและสฟิงโกลิพิด) มีส่วนเกี่ยวข้องในการเกิดโรค ดังนั้นเซลล์มุลเลอร์ในตาทั้งสองข้างจึงได้รับผลกระทบในลักษณะเดียวกัน 3) การกลายพันธุ์ของยีนในวิถีเมแทบอลิซึมของไกลซีน/ซีรีนที่ระบุโดย GWAS เป็นปัจจัยทั่วร่างกาย ซึ่งแตกต่างจากปัจจัยเฉพาะที่ที่ส่งผลต่อตาเพียงข้างเดียว
ENCELT O คือการบำบัดด้วยยีน ที่ใช้เซลล์แบบห่อหุ้ม ประกอบด้วยเซลล์ RPE ที่มาจากผู้บริจาคซึ่งถูกดัดแปลงพันธุกรรมให้หลั่งปัจจัย neurotrophic ciliary ของมนุษย์ recombinant (rhCNTF) มันกระตุ้นเส้นทางการส่งสัญญาณป้องกันที่ส่งเสริมการอยู่รอดของเซลล์รับแสง
มีการรายงานผลการทดลองทางคลินิกระยะที่ 3 แบบสุ่ม หลายศูนย์ อำพรางสองฝ่าย และมีกลุ่มควบคุมหลอก จำนวน 2 การทดลอง
การทดลองที่ 1 (n=115) : พื้นที่การสูญเสีย EZ ใน 24 เดือนคือ 0.075 มม.² ในกลุ่มรักษา เทียบกับ 0.166 มม.² ในกลุ่มหลอก โดยสามารถยับยั้งการดำเนินโรคได้ประมาณ 55-56% (p<0.0001) นอกจากนี้ยังพบความแตกต่างอย่างมีนัยสำคัญในความไวของจอประสาทตา ทั้งหมดของบริเวณที่บกพร่องของ EZ การทดลองที่ 2 (n=113) : พื้นที่การสูญเสีย EZ คือ 0.111 มม.² เทียบกับ 0.160 มม.² โดยยับยั้งการดำเนินโรคได้ประมาณ 30-31% (p=0.0186) อย่างไรก็ตาม ไม่มีความแตกต่างอย่างมีนัยสำคัญในความไวของจอประสาทตา
เหตุการณ์ไม่พึงประสงค์หลักที่พบบ่อยกว่าในกลุ่มรักษาเมื่อเทียบกับกลุ่มหลอก ได้แก่ เลือดออกใต้เยื่อบุตา (31%) การปรับตัวในที่มืดล่าช้า (23.1%) ภาวะแทรกซ้อนที่เกี่ยวข้องกับการเย็บ (15.4%) และเลือดออกในน้ำวุ้นตา (8.5%) เหตุการณ์ร้ายแรงพบได้น้อย
การบำบัดทดแทนซีรีนและแนวทางการรักษาที่มุ่งเป้าไปที่การควบคุมเมแทบอลิซึมของสฟิงโกลิปิดอยู่ในขั้นตอนการวิจัย 3) ในแบบจำลองเซลล์ RPE ที่ได้จาก iPSC ระดับซีรีนต่ำและการทำงานของไมโตคอนเดรียบกพร่องถูกสร้างขึ้นในเซลล์จากผู้ป่วย MacTel 2 ซึ่งช่วย推动ความเข้าใจโรคและการค้นหาเป้าหมายการรักษา 3)
Halouani และคณะ (2024) รายงานกรณีผู้หญิงอายุ 49 ปีที่มีกลุ่มอาการดาวน์ และเป็น MacTel 2 ทั้งสองข้าง 3) โรคทั้งสองเกี่ยวข้องกับความผิดปกติของเมแทบอลิซึมของซีรีน/ไกลซีนและสฟิงโกลิปิด (เซราไมด์) ซึ่งบ่งชี้ถึงความเป็นไปได้ของเส้นทางเมแทบอลิซึมร่วมที่ผิดปกติ เมื่ออายุขัยของผู้ป่วยกลุ่มอาการดาวน์ เพิ่มขึ้น ความสำคัญของการตรวจคัดกรองจอประสาทตา ในวัยผู้ใหญ่ก็เพิ่มขึ้น
Moir และคณะ (2022) รายงานว่า OCT -A มีประโยชน์ในการวินิจฉัยและจัดการผู้ป่วย MacTel ชนิดที่ 2 ที่มีลักษณะผิดปกติ 7) โดยเฉพาะอย่างยิ่ง การขยายตัวของเส้นเลือดฝอยใน DCP เป็นการเปลี่ยนแปลงของหลอดเลือดที่ตรวจพบได้เร็วที่สุดด้วย OCT -A และการเปลี่ยนแปลงของหลอดเลือดส่วนลึกที่ประเมินได้ยากด้วย FA สามารถมองเห็นได้โดยไม่ต้องบุกรุก
Gonzalez Martinez OG, Ayala Rodríguez SC, Pappaterra-Rodriguez M, et al. Intravitreal bevacizumab for choroidal neovascular membrane in macular telangiectasia type 2. Cureus. 2023;15(6):e40528.
Chandran K, Giridhar A, Gopalakrishnan M, Sivaprasad S. Relation of interdigitation zone changes and right-angle vessels in Macular Telangiectasia Type-2 (MacTel ). Eye (Lond). 2023;37:2977-2986.
Halouani S, Miere A, Le HM, et al. Macular telangiectasia type 2 in a patient with Down syndrome: a possible association. Am J Ophthalmol Case Rep. 2024;36:102173.
Ramamurthy SR, Dave VP. Macular telangiectasia type 2 presenting with sub-internal limiting membrane hemorrhage. Taiwan J Ophthalmol. 2025;15:491-493.
Moussa M, Leila M, Moussa O. Multimodal imaging of macular telangiectasia type 2 in a pediatric patient. Am J Ophthalmol Case Rep. 2021;22:101082.
Zerbinopoulos B, Goman-Baskin E, Greenberg PB, Bryan R, Messina C. The role of diagnostic imaging in macular telangiectasia type 2. Fed Pract. 2021;38(12):594-597.
Moir J, Amin SV, Khanna S, et al. Use of OCT angiography to diagnose and manage atypical presentations of macular telangiectasia type 2. Int J Mol Sci. 2022;23:7849.
Erdem A, Acar Duyan S. Tamoxifen retinopathy and macular telangiectasia type 2: case-based differential diagnosis. Beyoglu Eye J. 2025;10(4):254-257.
Chandra V, Merani R, Hunyor AP, Gillies M. Spontaneous closure of a macular hole in macular telangiectasia type 2. J VitreoRetinal Dis. 2021;5(3):275-280.
黄斑部毛細血管拡張症2型診療ガイドライン作成ワーキンググループ. 黄斑部毛細血管拡張症2型診療ガイドライン(第1版). 日眼会誌. 2022;126(4):463-471.
Gass JD. A fluorescein angiographic study of macular dysfunction secondary to retinal vascular disease. V. Retinal telangiectasis. Arch Ophthalmol. 1968;80:592-605.
Gass JD, Blodi BA. Idiopathic juxtafoveolar retinal telangiectasis. Update of classification and follow-up study. Ophthalmology. 1993;100:1536-1546.
Yannuzzi LA, Bardal AM, Freund KB, et al. Idiopathic macular telangiectasia. Arch Ophthalmol. 2006;124:450-460.
Clemons TE, Gillies MC, Chew EY, et al; MacTel Research Group. Baseline characteristics of participants in the natural history study of macular telangiectasia (MacTel ) MacTel Project Report No. 2. Ophthalmic Epidemiol. 2010;17:66-73.
Clemons TE, Gillies MC, Chew EY, et al; Macular Telangiectasia Project Research Group. Medical characteristics of patients with macular telangiectasia type 2 (MacTel Type 2) MacTel Project Report No. 3. Ophthalmic Epidemiol. 2013;20:109-113.
Heeren TFC, Chew EY, Clemons T, et al; MacTel Study Group. Macular telangiectasia type 2: visual acuity, disease end stage, and the MacTel area: MacTel Project Report Number 8. Ophthalmology. 2020;127:1539-1548.
Maruko I, Iida T, Sugano Y, et al. Demographic features of idiopathic macular telangiectasia in Japanese patients. Jpn J Ophthalmol. 2012;56:152-158.
Powner MB, Gillies MC, Tretiach M, et al. Perifoveal Muller cell depletion in a case of macular telangiectasia type 2. Ophthalmology. 2010;117:2407-2416.
Narayanan R, Chhablani J, Sinha M, et al. Efficacy of anti-vascular endothelial growth factor therapy in subretinal neovascularization secondary to macular telangiectasia type 2. Retina. 2012;32:2001-2005.