نوع 1 (آنوریسمی)
طرفیت: تقریباً همیشه یکطرفه
تفاوت جنسی: 90% مردان
سن شروع: به طور متوسط حدود 40 سال
ویژگیها: آنوریسمهای متعدد مویرگی و ادم ماکولا ناشی از نشت عروقی. در طیف مشابه با بیماری کوتس و آنژیوماتوز میلیاری لبر قرار دارد

گشادشدگی مویرگهای ماکولا (macular telangiectasia; MacTel) یک اصطلاح کلی برای گروهی از بیماریها است که به صورت ایدیوپاتیک با گشادشدگی مویرگهای شبکیه در ناحیه ماکولا مشخص میشوند. گشادشدگی مویرگها و آنوریسمهای مویرگی عمدتاً در سمت گیجگاهی حفره مرکزی ماکولا دیده میشود و ادم یا تحلیل آتروفیک شبکیه در همان ناحیه رخ میدهد. اولین بار در سال 1968 توسط گاس به عنوان بیماری متفاوت از بیماری کوتس گزارش شد. 11) قبلاً به عنوان گشادشدگی مویرگهای ماکولای ایدیوپاتیک یا تلانژکتازی شبکیهای پارافووهآل ایدیوپاتیک (idiopathic juxtafoveolar retinal telangiectasis) نامیده میشد، 12) اما اکنون به طور خلاصه MacTel نامیده میشود.
طبقهبندی بالینی که توسط یانوتزی و همکاران در سال 2006 ایجاد شد، به طور گسترده استفاده میشود. 13)
نوع 1 (آنوریسمی)
طرفیت: تقریباً همیشه یکطرفه
تفاوت جنسی: 90% مردان
سن شروع: به طور متوسط حدود 40 سال
ویژگیها: آنوریسمهای متعدد مویرگی و ادم ماکولا ناشی از نشت عروقی. در طیف مشابه با بیماری کوتس و آنژیوماتوز میلیاری لبر قرار دارد
نوع 2 (پارافووئال)
طرفیت: تقریباً همیشه دوطرفه
تفاوت جنسی: بدون تفاوت جنسی (برخی گزارشها حاکی از شیوع کمی بیشتر در زنان است)
سن شروع: به طور متوسط حدود 55 سال
ویژگیها: دژنراسیون لایههای خارجی شبکیه به عنوان محل اصلی. ناهنجاری سلولهای مولر منشأ است و اتساع مویرگی یک تغییر ثانویه است. با پیشرفت، نئوواسکولاریزاسیون زیرشبکیهای ایجاد میشود
نوع 3 عمدتاً به جای اتساع مویرگی با انسداد عروقی مشخص میشود، اما بسیار نادر است و حذف آن از طبقهبندی پیشنهاد شده است.
شیوع 0.02 تا 0.10% تخمین زده میشود. 5) در گزارش پروژه MacTel، میانگین حدت بینایی در اولین مراجعه 0.5 بود، 16% بیماران حدت بینایی 1.0 یا بهتر و حدود نیمی حدت بینایی 0.6 یا بهتر داشتند. 14) 28% از بیماران نوع 2 دیابت و 52% فشار خون بالا داشتند. 15) با این حال، مطالعه Beaver Dam Eye Study ارتباط معنیداری با دیابت یا فشار خون بالا پیدا نکرد. 1) در ژاپن، نوع 1 نسبتاً شایعتر است و نوع 2 در مقایسه با غرب کمتر دیده میشود. 10)17)
اصطلاح «MacTel» معمولاً به نوع 2 اشاره دارد، بنابراین در ادامه بر نوع 2 که از نظر بالینی مهمترین است تمرکز میکنیم.
نوع 1 یکطرفه است و عمدتاً با آنوریسمهای مویرگی و ادم ماکولا مشخص میشود، نوع 2 دوطرفه است و دژنراسیون سلولهای مولر ماهیت اصلی آن است، و نوع 3 عمدتاً با انسداد عروقی مشخص میشود. شایعترین و از نظر بالینی مهمترین نوع، نوع 2 است. برای جزئیات به بخش «گشادشدگی مویرگهای ماکولا چیست» مراجعه کنید.
در مراحل اولیه MacTel نوع 2، علائم ذهنی اغلب اندک هستند. علائم اصلی شامل دگرسانیبینی، اسکوتوم پاراسنترال و کاهش بینایی است.
در پروژه MacTel، میانگین حدت بینایی در اولین ویزیت 0.5 بود و حدت بینایی 0.1 یا کمتر نادر بود. 16) در نوع 2، اگر نئوواسکولاریزاسیون زیرشبکیه رخ دهد، ممکن است کاهش شدید بینایی ایجاد شود.
یافتههای فوندوسکوپی در MacTel نوع 2 در مراحل اولیه بسیار خفیف هستند و ممکن است با معاینه معمول فوندوس نادیده گرفته شوند. 5) طبقهبندی پنج مرحلهای پیشنهادی در زیر ارائه شده است.
| مرحله | یافتههای اصلی | یافتههای OCT (GL) 10) |
|---|---|---|
| مرحله 1 | فوندوس طبیعی است. تغییرات جزئی در خودفلورسانس فوندوس | حفره شبکیه کوچک، کاهش روشنایی EZ |
| مرحله 2 | خاکستری شدن شبکیه، گشاد شدن خفیف مویرگها، رسوبات کریستالی | بزرگ شدن حفره شبکیه، ناپدید شدن EZ |
| مرحله 3 | گشاد شدن متوسط مویرگها، عروق زاویهدار | از بین رفتن کامل لایه خارجی شبکیه، جمع شدن لایه داخلی شبکیه |
| مرحله 4 | مهاجرت و تکثیر داخل شبکیهای RPE | هیپرپلازی RPE، تصاویر با بازتاب بالا |
| مرحله 5 | آناستوموز شبکیه-مشیمیه، تراوش و خونریزی | عروق جدید زیر شبکیه، تغییرات تراوشی |
یافتههای فوندوسکوپی مشخصه MacTel نوع 2 به شرح زیر است:
در نوع 1، اتساع مویرگی و آنوریسمهای مویرگی عمدتاً در ناحیه تمپورال فووه رخ میدهد و به طور معمول ادم ماکولار همراه با یک حلقه از اگزوداهای سخت سفید در اطراف ضایعه ایجاد میکند.
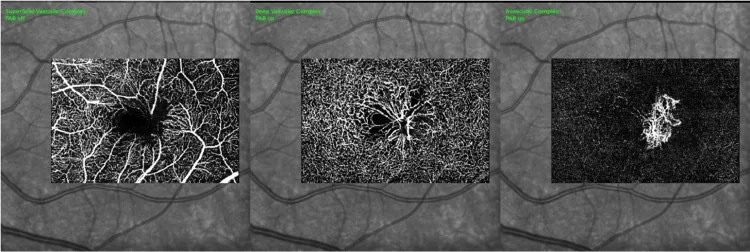
ونولهای زاویهدار (right-angle venules) ونولهای گشاد شدهای هستند که مسیر خود را با زاویه قائمه از لایه سطحی به لایه عمیق شبکیه تغییر میدهند. این یافته برای MacTel نوع 2 از مرحله 3 به بعد مشخص است و در OCT-A میتوان آنها را از سطح به عمق ردیابی کرد. 2) در 91.3% موارد همراه با تغییرات IDZ است و به عنوان یک علامت پیشدرآمد برای ناپدید شدن ناحیه بیضوی اهمیت دارد.
علت MacTel نوع 2 ناشناخته است، اما تحقیقات اخیر نشان میدهد که تخریب عصبی پاتوژنز اولیه است. با پیشرفت تصویربرداری تشخیصی مانند OCT، تصور میشود که تخریب سلولهای مولر محل اصلی پاتولوژی است و اتساع مویرگی یک تغییر ثانویه است. 10)
MacTel 2 دوطرفه است و ماهیت ارثی دارد. موارد ابتلا در دوقلوهای همسان، خواهر و برادر و اعضای یک خانواده گزارش شده است و زمینه ژنتیکی پیچیدهای دارد. 3) مطالعات ارتباط ژنومی گسترده (GWAS) سه جایگاه ژنی مستقل را شناسایی کرده است که دو تای آنها در مسیر متابولیسم گلیسین/سرین نقش دارند. 3) نفوذ و تأثیر عوامل محیطی نیز قوی است و تنوع فنوتیپی زیادی وجود دارد. 10)
تجزیه و تحلیل متابولومیک ناهنجاریهایی در متابولیسم سرین و اسفنگولیپید در بیماران MacTel 2 گزارش کرده است. 3) سطح پایین سرین با افزایش لیپیدهای نوروتوکسیک به نام 1-دئوکسی اسفنگولیپیدها (1-dSLs) مرتبط است. 3) بیوسنتز سرین برای دفاع سلولهای مولر در برابر استرس اکسیداتیو مهم است و ناهنجاری در این مسیر میتواند باعث ضایعه ماکولا شود.
ارتباط با دیابت، فشار خون بالا، چاقی و بیماریهای قلبی عروقی پیشنهاد شده است، اما رابطه علّی ثابت نشده است. 10) مطالعه Beaver Dam Eye Study این ارتباطات را تأیید نکرده است. 1)
MacTel نوع 2 در مراحل اولیه یافتههای فوندوسکوپی کمی دارد و تصویربرداری کلید تشخیص است.
این مهمترین و مفیدترین آزمایش برای تشخیص MacTel نوع 2 است. 10) تغییر اولیه حفره شبکیه بدون ضخیم شدن شبکیه است و نازک شدن شبکیه به دلیل آسیب به لایه هستهای خارجی و لایه فتورسپتورها و پارگی EZ در سمت تمپورال مشخصه آن است. 10) حفره شبکیه میتواند در هر لایهای از شبکیه ایجاد شود و اگر در فووئا ایجاد شود، شبیه سوراخ لایهای ماکولا میشود. 10)
در OCT نوع 1، افزایش ضخامت شبکیه و تغییرات کیستیک مطابق با نشت فلورسین در FA دیده میشود که برای تمایز از نوع 2 مفید است.
در تصویر Red free، ناحیه ماکولا یک بازتاب حلقهای یا بیضی افقی با شدت بالا نشان میدهد. 10) این یافته برای MacTel نوع 2 اختصاصی است و از مراحل اولیه بیماری دیده میشود، بنابراین برای تشخیص مفید است. 10) با افتالموسکوپ لیزری کانفوکال (confocal blue light reflectance: CBR) واضحتر مشاهده میشود. 10)
ارزیابی لایهای عروق شبکیه به صورت غیرتهاجمی امکانپذیر است و برای تشخیص و پیگیری MacTel مفید است. 7)
Chandran و همکاران (2023) در بررسی 43 چشم گزارش کردند که در تمام 36 چشم (100%) دارای عروق زاویهدار، اتساع مویرگهای DCP مشاهده شد و 89% از آنها تغییرات IDZ همراه داشتند. پیشرفت مرحلهای از کاهش IDZ به ناپدید شدن IDZ و سپس کاهش/ناپدید شدن EZ رخ میدهد و یافته ناپدید شدن IDZ پیشبینیکننده نقص EZ بود (p = 0.002). 2)
این روش مفید است زیرا میتواند تغییرات عملکردی را قبل از تشخیص تغییرات آناتومیکی تشخیص دهد. 6)
در نوع 2، مویرگهای گشاد شده در سمت گیجگاهی فووه در مراحل اولیه هایپرفلورسانس نشان میدهند و در مراحل بعدی نشت فلورسین مشاهده میشود. نشت عمدتاً از لایههای عمیقتر است تا لایههای سطحی. 10) با این حال، نشت خفیف است و ادم ماکولا وجود ندارد یا خفیف است. در نوع 1، اتساع مویرگی و میکروآنوریسم بارزتر و ادم ماکولا کیستیک در مراحل بعدی مشخص است.
تشخیص افتراقی به شرح زیر است: 10)
| بیماری افتراقی | نکات افتراقی |
|---|---|
| رتینوپاتی دیابتی | همراه با ضخیمشدگی شبکیه. خونریزی خارج از ماکولا وجود دارد. |
| انسداد ورید شاخهای شبکیه (قدیمی) | تشخیص بر اساس توزیع انسداد و سایر یافتهها |
| رتینوپاتی ناشی از پرتو | تأیید سابقه پرتودرمانی |
| دژنراسیون ماکولای وابسته به سن از نوع اگزوداتیو (RAP) | سن شروع بالا، دروزن نرم، pseudodrusen مشبک، جداشدگی RPE سروز 10) |
| کوریورتینوپاتی سروز مرکزی مزمن | تشخیص افتراقی با سابقه بیماری و یافتههای OCT 10) |
| سوراخ ماکولای لایهای | یافتههای OCT (شکل حفره شبکیه) 10) |
| دیستروفی ماکولا | آزمایش ژنتیک، دوطرفه بودن، شروع در سنین پایین 10) |
| رتینوپاتی ناشی از تاموکسیفن | سابقه مصرف دارو. عدم وجود ناهنجاری عروقی در OCT-A 8) |
در مرحله پرولیفراتیو، افتراق از دژنراسیون ماکولای وابسته به سن ضروری است، اما نکته مهم این است که MacTel 2 معمولاً با دروزن یا جداشدگی اپیتلیوم رنگدانه شبکیه همراه نیست.
طبقهبندی شدت: مواردی که حدت بینایی تصحیح شده چشم با دید بهتر کمتر از 0.3 باشد، به عنوان شدید طبقهبندی میشوند. 10)
در MacTel نوع 2، تغییرات حفرهمانند داخل شبکیه دیده میشود اما ضخامت شبکیه افزایش نمییابد، بلکه کاهش مییابد. در ادم ماکولای دیابتی، ضخیمشدن شبکیه وجود دارد. تفاوت در ضخامت شبکیه در OCT مهمترین یافته افتراقی است. 10)
درمان MacTel بسته به نوع و مرحله بیماری متفاوت است.
در نوع 1، لیزر فتوکوآگولاسیون مستقیم بر روی آنوریسمهای مویرگی به عنوان درمان خط اول انجام میشود. با این حال، عود شایع است و در مواردی که آنوریسم به ناحیه بدون عروق فووئال نزدیک باشد، انعقاد ممکن است دشوار باشد. در برخی موارد، حتی بدون درمان نیز سیر بینایی خوبی مشاهده میشود و مواردی از بهبود خودبهخودی ادم ماکولا دیده میشود، بنابراین به جز مواردی که کاهش پیشرونده بینایی وجود دارد، رویکرد محتاطانه توصیه میشود. در مورد تزریق موضعی تریامسینولون یا مهارکنندههای VEGF، اجماعی حاصل نشده است.
در مرحله غیرتکثیری نوع 2، در حال حاضر درمان استاندارد ثابت شدهای وجود ندارد. 10) فتوکوآگولاسیون شبکیه بیاثر است. تزریق داخل زجاجیهای داروهای ضد VEGF نیز در مرحله غیرتکثیری مؤثر نیست و حتی احتمال دارد که اثر محافظت عصبی VEGF را مهار کند. 5) اثربخشی تزریق داخل زجاجیهای استروئید نیز تأیید نشده است.
ایمپلنت CNTF (ENCELTO) به عنوان اولین گزینه درمانی برای MacTel نوع 2 ظهور کرده است. برای جزئیات به بخش «آخرین تحقیقات و چشماندازهای آینده» مراجعه کنید.
در حال حاضر درمان استاندارد ثابت شدهای وجود ندارد. فتوکوآگولاسیون شبکیه بیاثر است و داروهای ضد VEGF نیز به دلیل احتمال مهار اثر محافظت عصبی در مرحله غیرتکثیری توصیه نمیشوند. 10) ایمپلنت ENCELTO که CNTF آزاد میکند، در کارآزمایی فاز 3 نشان داده است که پیشرفت ناپدید شدن ناحیه بیضوی را مهار میکند و به عنوان یک گزینه آینده مورد انتظار است.
در مرحله تکثیری، تزریق داخل زجاجیهای داروهای ضد VEGF اساس درمان را تشکیل میدهد. 1)19) ترموتراپی از طریق مردمک (TTT) و درمان فتودینامیک (PDT) نیز مؤثر گزارش شدهاند، اما گزینه خط اول فعلی داروهای ضد VEGF هستند. 10)
Gonzalez Martinez و همکاران (2023) گزارش کردند که در یک زن 54 ساله مبتلا به MacTel نوع 2 همراه با نئوواسکولاریزاسیون مشیمیه، 18 بار درمان ضد VEGF (15 بار بواسیزوماب و 3 بار آفلیبرسپت) به مدت 2 سال انجام شد که منجر به تثبیت غشای نئوواسکولار و حفظ دید 20/30 شد. 1)
Moussa و همکاران (2021) گزارش کردند که در یک بیمار 11 ساله مبتلا به MacTel نوع 2 در مرحله تکثیری، تزریق آفلیبرسپت (2 میلیگرم/0.05 میلیلیتر) به صورت PRN انجام شد و پس از 5 تزریق، نئوواسکولاریزاسیون پسرفت کرد و بینایی 5 خط بهبود یافت. SS-OCT-A به طور غیرتهاجمی برای تشخیص و پیگیری مفید بود. 5)
غشای نئوواسکولار در صورت مزمن شدن دچار زخم میشود و پاسخ به درمان کاهش مییابد، بنابراین درمان زودهنگام برای بهبود پیشآگهی بینایی مهم است. 1)
برای سوراخ تمام ضخامت ماکولا همراه با MacTel نوع 2، ممکن است ویترکتومی (جداسازی غشای محدود کننده داخلی + تامپوناد گازی) انجام شود، اما میزان بسته شدن در مقایسه با سوراخ معمولی ماکولا کمتر است و دید پس از عمل نیز مطلوب نیست. 10)
چاندرا و همکاران (2021) موردی از MacTel نوع 2 را گزارش کردند که در آن سوراخ تقریباً تمام ضخامت ماکولا همراه با چین خوردگی ILM به طور خودبهخود بسته شد. بازسازی غشای محدود کننده خارجی (ELM) بسته شدن سوراخ را ممکن ساخت و در پیگیری 32 ماهه، دید چشم چپ به 20/40 بهبود یافت. در حضور چین خوردگی ILM، پیگیری محافظهکارانه میتواند یک گزینه باشد. 9)
در پاتوژنز MacTel نوع 2، قبلاً تصور میشد که ناهنجاری عروقی اولیه است، اما اکنون نظریه غالب این است که تخریب سلولهای مولر منشأ بیماری است و گشاد شدن مویرگها در واقع یک تغییر ثانویه است. 10)
گاس پیشنهاد کرد که سلولهای مولر و نورونهای پارافووه اولین مکانهایی هستند که آسیب میبینند. مطالعات هیستوپاتولوژیک کاهش سلولهای مولر در پارافووه بیماران MacTel نوع 2 را تأیید کرده است. 18)
سلولهای مولر سلولهای گلیال اصلی هستند که تمام لایههای شبکیه را اشغال میکنند و وظایف زیر را بر عهده دارند:
کاهش عملکرد سلولهای مولر منجر به اختلال در سد خونی-شبکیه، تولید غیرطبیعی VEGF و کاهش تغذیه گیرندههای نوری میشود که گمان میرود باعث گشادشدگی مویرگها، تشکیل عروق جدید و دژنراسیون گیرندههای نوری میشود. 1)
مطالعات GWAS ارتباط بین MacTel نوع 2 و جایگاههای ژنی مسیر متابولیسم گلیسین/سرین را شناسایی کردهاند. 3) سلولهای مولر ناحیه ماکولا به ویژه به بیوسنتز سرین وابسته هستند و اختلال در این مسیر منجر به آسیبپذیری در برابر استرس اکسیداتیو میشود. 3) کاهش سرین باعث تجمع 1-دئوکسیاسفنگولیپیدهای نوروتوکسیک میشود و دژنراسیون عصبی شبکیه را تسریع میکند.
تصور میشود بیماری در مراحل زیر پیشرفت میکند:
در مطالعه طولی Chandran و همکاران (2023)، تغییرات ترتیبی شبکیه خارجی به صورت کاهش IDZ → ناپدید شدن IDZ → کاهش EZ → ناپدید شدن EZ تأیید شد. 2) سرعت پیشرفت سالانه ناپدید شدن IDZ 142-172 میکرومتر در سال و کاهش EZ حدود 83 میکرومتر در سال بود.
محل اصلی ضایعه اساساً متفاوت است. در نوع 1، نشت اجزای پلاسما به دلیل اختلال عروقی غالب است، در حالی که در نوع 2، تغییرات آتروفیک لایه خارجی شبکیه اصلی است. این تفاوت، تفاوت در یافتههای OCT (نوع 1: ضخیمشدن شبکیه، نوع 2: نازکشدن شبکیه) را تعیین میکند.
در MacTel نوع 2، عوامل ژنتیکی و ناهنجاریهای متابولیک سیستمیک (ناهنجاری در متابولیسم سرین و اسفنگولیپید) در پاتوفیزیولوژی نقش دارند، بنابراین سلولهای مولر هر دو چشم به طور مشابه آسیب میبینند. 3) جهشهای ژنی مسیر متابولیسم گلیسین/سرین که در GWAS شناسایی شدهاند، عوامل سیستمیک هستند و با عوامل موضعی که تنها یک چشم را تحت تأثیر قرار میدهند، متفاوتند.
ENCELTO یک ژن درمانی مبتنی بر سلول کپسولهشده است که از سلولهای RPE آلوژنیک طراحی شده برای ترشح فاکتور نوروتروفیک مژگانی انسانی نوترکیب (rhCNTF) تشکیل شده است. این درمان مسیرهای سیگنالینگ محافظتی را فعال میکند که بقای گیرندههای نوری را تقویت میکند.
نتایج دو کارآزمایی فاز 3 تصادفیسازی شده، چندمرکزی، دوسوکور و با کنترل شم گزارش شده است.
عوارض جانبی اصلی در مقایسه با گروه شم شامل خونریزی زیر ملتحمه (31٪)، تأخیر در تطابق با تاریکی (23.1٪)، عوارض مرتبط با بخیه (15.4٪) و خونریزی زجاجیه (8.5٪) بود که فراوانی بیشتری داشتند. عوارض جدی نادر بودند.
رویکردهای درمانی مانند درمان جایگزینی سرین و تنظیم متابولیسم اسفنگولیپید در مرحله تحقیقاتی قرار دارند. 3) در مدلهای سلول RPE مشتق از iPSC، سطوح پایین سرین و کاهش عملکرد میتوکندری در سلولهای مشتق از بیماران MacTel 2 بازتولید شده است که درک پاتوفیزیولوژی و کشف اهداف درمانی را پیش میبرد. 3)
Halouani و همکاران (2024) موردی از یک زن 49 ساله با سندرم داون و MacTel 2 دوطرفه را گزارش کردند. 3) ناهنجاریهای متابولیسم سرین/گلیسین و اسفنگولیپید (سرامید) در هر دو بیماری دخیل دانسته شده است که احتمال اختلال مشترک در مسیرهای متابولیک را مطرح میکند. با افزایش طول عمر بیماران سندرم داون، اهمیت غربالگری شبکیه در بزرگسالی افزایش مییابد.
Moir و همکاران (2022) گزارش کردند که OCT-A در تشخیص و مدیریت موارد غیر معمول MacTel نوع 2 مفید است. 7) به ویژه، اتساع مویرگهای DCP اولین تغییر عروقی است که در OCT-A تشخیص داده میشود و نکته مهم این است که میتواند تغییرات عروق عمقی را که در FA به سختی قابل ارزیابی هستند، به صورت غیرتهاجمی نشان دهد.