การบาดเจ็บตาจากรังสีแบ่งออกเป็นสามประเภทหลัก: ต้อกระจกจากรังสี , จอประสาทตาเสื่อมจากรังสี , และเส้นประสาทตา อักเสบจากรังสี
เกณฑ์ของต้อกระจกจากรังสี ถูกปรับลดลงต่ำกว่า 0.5 Gy โดย ICRP 2011 ทำให้ชัดเจนว่ามีความเสี่ยงระยะยาวแม้ได้รับรังสีในปริมาณต่ำ
จอประสาทตาเสื่อมจากรังสี มีลักษณะของจอตาคล้ายกับจอประสาทตาเสื่อมจากเบาหวาน แต่การดำเนินโรคหลังเริ่มเป็นจะรวดเร็วและพยากรณ์โรคมักไม่ดีการเริ่มเป็นหลังการฉายรังสีมักเกิดขึ้นหลังจากหกเดือน โดยเฉพาะ 2-3 ปีต่อมา ค่ามัธยฐานคือ 39 เดือน แต่มีกรณีที่เกิดช้าถึง 17 ปี
การรักษาด้วย anti-VEGF เป็นทางเลือกแรกในปัจจุบันสำหรับจอประสาทตาเสื่อมจากรังสี และผลการวิเคราะห์อภิมานแสดงว่าการให้ยาเพื่อป้องกันช่วยลดจุดภาพชัด บวมน้ำได้ประมาณ 50%
ไม่มีวิธีการรักษาที่หายขาดสำหรับเส้นประสาทตา อักเสบจากรังสี และประมาณครึ่งหนึ่งของกรณีสูญเสียการรับรู้แสงในที่สุด ทำให้พยากรณ์การมองเห็น แย่มาก
แว่นตาป้องกันที่ทำจากแก้วที่มีสารตะกั่วหรืออะคริลิกที่มีสารตะกั่วมีประโยชน์อย่างมากในการป้องกันต้อกระจกจากรังสี
การบาดเจ็บตาจากรังสี (Radiation Eye Injury) เป็นคำรวมสำหรับความเสียหายที่เกิดจากรังสีต่อเนื้อเยื่อตา ประเภทหลักคือ ต้อกระจกจากรังสี จอประสาทตาเสื่อมจากรังสี และเส้นประสาทตา อักเสบจากรังสี
ประเภท เนื้อเยื่อเป้าหมาย ปริมาณรังสีเกณฑ์ ระยะเวลาเริ่มเป็น พยากรณ์การมองเห็น ต้อกระจกจากรังสี เลนส์ตา (เซลล์เยื่อบุผิวบริเวณเส้นศูนย์สูตร) 0.5 เกรย์หรือน้อยกว่า (ปรับปรุง ICRP 2011) ไม่กี่เดือนถึงหลายปีหลังการสัมผัส สามารถดีขึ้นได้ด้วยการผ่าตัด จอประสาทตาเสื่อมจากรังสี เซลล์บุผนังหลอดเลือดจอประสาทตา 35 เกรย์ (มีรายงานเกิดที่ 20 เกรย์เช่นกัน) หลังการฉายรังสี 6 เดือนขึ้นไป โดยเฉพาะ 2-3 ปีต่อมา มักมีการพยากรณ์โรคไม่ดี ประสาทตาเสื่อมจากรังสี เส้นประสาทตา และออปติกไคแอสมาอความเสี่ยงหากขนาดครั้งเดียว >2 เกรย์ และรวม >50 เกรย์ 3 เดือนถึงหลายปีหลังการฉายรังสี ประมาณครึ่งหนึ่งไม่มีการรับรู้แสง
ต้อกระจกจากรังสี เกิดจากการได้รับรังสีที่ดวงตา แม้การได้รับรังสีในปริมาณต่ำก็เพิ่มความเสี่ยงต่อต้อกระจก ในระยะยาว และการได้รับรังสีของพนักงานฉุกเฉินในอุบัติเหตุโรงไฟฟ้านิวเคลียร์ การได้รับรังสีจากการประกอบอาชีพของบุคลากรทางการแพทย์ และการได้รับรังสีทางการแพทย์ เช่น การตรวจซีที ก็เป็นความเสี่ยงในระยะยาวเช่นกัน
จอประสาทตาเสื่อมจากรังสี (Radiation Retinopathy; RR) เป็นโรคหลอดเลือดเล็กในจอประสาทตา อุดตันเรื้อรังที่ดำเนินไปเรื่อยๆ ซึ่งเกิดขึ้นเมื่อจอประสาทตา อยู่ในบริเวณที่ได้รับรังสีระหว่างการฉายรังสีรักษาเนื้องอกในลูกตา เนื้องอกในเบ้าตา หรือไซนัส หรือโรคในกะโหลกศีรษะ มีการวิเคราะห์อภิมานรายงานความชุกของ RR หลังการฉายรังสีรักษาเนื้องอกในสมองและศีรษะและคอประมาณ 6% และโรคเส้นประสาทตา ประมาณ 2% 3) อุบัติการณ์โดยรวมรวมถึงกรณีที่เริ่มมีอาการช้า รายงานประมาณ 17% 4)
อัตราอุบัติการณ์จำแนกตามตำแหน่งที่ฉายรังสีมีดังนี้:
ตำแหน่งที่ฉายรังสี อัตราอุบัติการณ์ เบ้าตา 85.7% ไซนัส 45.4% โพรงจมูกส่วนบน 36.4% สมอง 3.1%
โรคเส้นประสาทตาจากรังสี เกิดขึ้นได้น้อยหลังการฉายรังสีรักษาเนื้องอกในไซนัสหรือรอยโรคที่ฐานกะโหลกศีรษะ ตำแหน่งที่พบบ่อยคือออปติกไคแอสมาหรือบริเวณรอบๆ
Q
ทุกคนที่ได้รับการฉายรังสีรักษาจะเกิดความผิดปกติทางตาหรือไม่?
A
อัตราการเกิดโรคแตกต่างกันอย่างมากขึ้นอยู่กับตำแหน่งที่ฉายรังสี ปริมาณรังสี วิธีการแบ่งให้รังสี และโรคร่วม มีรายงานว่าอัตราการเกิดจอประสาทตาเสื่อมจากรังสี โดยรวมอยู่ที่ 17% 4) และไม่ใช่ผู้ป่วยทุกรายจะเป็นโรคนี้ เนื่องจากต้อกระจกจากรังสี มีความเสี่ยงในระยะยาวแม้ในปริมาณรังสีต่ำ การตรวจตาเป็นประจำจึงมีความสำคัญสำหรับผู้ที่มีประวัติการได้รับรังสี
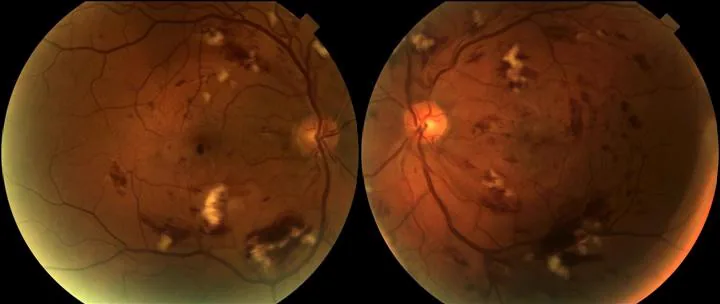
ภาพถ่ายจอประสาทตาทั้งสองข้างของจอประสาทตาเสื่อมจากรังสี พบเลือดออกในจอประสาทตา จุดสำลี และจุดแข็งกระจายเป็นบริเวณกว้าง Gupta A, et al. Radiation Retinopathy: Case report and review. BMC Ophthalmol. 2007;7:6. Figure 2. PM
CI D: PMC1855313. License: CC BY 2.0.
ภาพถ่ายสีจอประสาทตา ทั้งสองข้าง แสดงการเปลี่ยนแปลงของการขาดเลือดในจอประสาทตา อย่างกว้างขวาง เลือดออกในจอประสาทตา จุดสำลี และจุดแข็งในตาทั้งสองข้าง ซึ่งเป็นอาการเริ่มต้นของจอประสาทตาเสื่อมจากรังสี สอดคล้องกับผลการตรวจจอประสาทตา ของจอประสาทตาเสื่อมจากรังสี ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
ความขุ่นของเลนส์แก้วตา ที่เกิดจากรังสีจะมีลักษณะเป็นจุดขุ่นเล็กๆ หลายสีและ vacuoles ตรงกลางใต้แคปซูลด้านหลัง และการเปลี่ยนแปลงเหล่านี้จะค่อยๆ ขยายตัวกลายเป็นความขุ่นแบบเป็นหย่อมและแบบเม็ด ในเวลาเดียวกัน อาจเกิดรอยแยกของน้ำ (water clefts) จากการแยกตัวของรอยต่อรูปตัว Y เมื่อดำเนินไป จะเกิดความขุ่นใต้แคปซูลด้านหลังรูปโดนัทโดยมีส่วนกลางค่อนข้างใส และเมื่อดำเนินไปมากขึ้น จะกลายเป็นความขุ่นรูปจานซึ่งประกอบด้วยชั้นเยื่อบางๆ สองชั้นคือชั้นหน้าและชั้นหลัง ทำให้การทำงานของการมองเห็น ลดลงอย่างชัดเจน
รูปแบบการดำเนินไปของผลการตรวจต้อกระจกจากรังสี :
ระยะเริ่มต้น : จุดขุ่นเล็กๆ หลายสีตรงกลางใต้แคปซูลด้านหลัง + vacuolesระยะกลาง : ขยายตัวเป็นความขุ่นแบบเป็นหย่อมและแบบเม็ด ร่วมกับรอยแยกของน้ำที่รอยต่อรูปตัว Yระยะลุกลาม : ความขุ่นใต้แคปซูลด้านหลังรูปโดนัทโดยมีส่วนกลางค่อนข้างใสระยะรุนแรง : ความขุ่นรูปจาน (ชั้นเยื่อบางๆ สองชั้นคือชั้นหน้าและชั้นหลัง) → การทำงานของการมองเห็น ลดลงอย่างชัดเจน
ผลการตรวจจอประสาทตา คล้ายกับจอประสาทตาเสื่อมจากเบาหวาน โดยเริ่มจาก microaneurysm เลือดออกในจอประสาทตา และจุดแข็ง ต่อมาจึงเกิดจุดสำลี เมื่อดำเนินไป จะเกิดเส้นเลือดใหม่ในจอประสาทตา ซึ่งนำไปสู่เลือดออกในน้ำวุ้นตา การมองเห็น ลดลงเนื่องจากจอประสาทตา บวมน้ำและการอุดตันของเส้นเลือดฝอยรอบรอยบุ๋มจอประสาทตา เมื่อเกิดขึ้นแล้ว จะดำเนินไปเร็วกว่าจอประสาทตาเสื่อมจากเบาหวาน
จอประสาทตาเสื่อมจากรังสี แบ่งออกเป็นชนิดไม่เจริญ增生และชนิดเจริญ增生
RR ชนิดไม่เจริญ增生
Microaneurysm : โป่งพองของเส้นเลือดฝอยจอประสาทตา กระจายตัว เป็นสิ่งสำคัญในฐานะการค้นพบระยะแรก
Telangiectasia : การขยายตัวของหลอดเลือดผิดปกติและคดเคี้ยว เห็นได้ชัดเจนในการตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA )
เลือดออกในจอประสาทตา : เลือดออกแบบจุดหรือแบบเปลวไฟกระจายตัว
สารคัดหลั่งแข็ง : การแทรกซึมสีเหลืองขาวจากการสะสมของไขมัน
จอประสาทตา บวมน้ำ (ME)การมองเห็น มากที่สุด ในการตรวจ OCT จะเห็นเป็นอาการบวมน้ำแบบถุงน้ำหรือแบบกระจาย
RR ชนิดงอกขยาย
เส้นเลือดใหม่ในจอประสาทตา (NV) : หลอดเลือดผิดปกติที่ถูกกระตุ้นจากบริเวณขาดเลือด ทำให้เกิดเลือดออกในน้ำวุ้นตา
เลือดออกในน้ำวุ้นตา : การมองเห็น ลดลงอย่างเฉียบพลันจากการแตกของเส้นเลือดใหม่
จอประสาทตาลอก แบบดึงรั้ง
ต้อหินจากเส้นเลือดใหม่ (NVG )ต้อหิน ที่ดื้อต่อการรักษาจากการแทรกซึมของเส้นเลือดใหม่เข้ามาในม่านตา และมุมตา อัตราการควักลูกตาออกจากเบ้าตา เนื่องจาก NVG รายงานอยู่ที่ 1-12% 5)
ในฐานะการค้นพบพิเศษที่เกิดขึ้นช้า ในกรณีที่เกิดอาการหลังจาก 17 ปี สัญญาณวงแหวนหัวหอม (onion ring sign) ได้รับการยืนยันในการตรวจ OCT เนื่องจากผลึกคอเลสเตอรอลภายในโพรงถุงน้ำ และถือเป็นเครื่องหมายของการดื้อต่อการรักษาในระยะเรื้อรัง 6)
นอกจากนี้ ในกรณี RR ที่จำกัดอยู่ที่จอประสาทตา ส่วนบน 16 เดือนหลังการฉายรังสีสมองทั้งหมด 30 Gy การกระจายของรอยโรคสอดคล้องกับเส้นไอโซโดส 30 Gy ซึ่งยืนยันรูปแบบการเกิดโรคที่สอดคล้องกับขอบเขตการฉายรังสีแม้ในปริมาณรังสีต่ำ 7)
การเริ่มเกิดโรคตั้งแต่ 3 เดือนถึงหลายปีหลังการฉายรังสี โดยการมองเห็น ลดลงแบบค่อยเป็นค่อยไป กลไกคือโรคเส้นประสาทตา ขาดเลือดจากการทำลายเยื่อบุผนังหลอดเลือด และการพยากรณ์การมองเห็น ขั้นสุดท้ายไม่ดี โดยประมาณครึ่งหนึ่งของผู้ป่วยสูญเสียการรับรู้แสง
Q
โรคจอประสาทตาจากรังสีมักเกิดขึ้นเมื่อใด?
A
มักเกิดขึ้นหลังจากได้รับรังสีไปแล้ว 6 เดือน โดยเฉพาะอย่างยิ่งหลังจาก 2-3 ปี เวลาเฉลี่ยในการวินิจฉัยรายงานไว้ที่ 39 เดือนหลังการฉายรังสี 3) แต่ก็มีกรณีที่เกิดช้าถึง 17 ปี 4) จำเป็นต้องตรวจอวัยวะภายในตาเป็นประจำในระยะยาวหลังการฉายรังสี
ในปี 2011 ICRP (คณะกรรมการป้องกันรังสีระหว่างประเทศ) ได้ทบทวนเกณฑ์และแนะนำให้เกณฑ์ปริมาณรังสีรวมสำหรับต้อกระจก ที่ทำให้การมองเห็น ลดลงเท่ากับ 0.5 Gy หรือน้อยกว่าสำหรับสภาวะการได้รับรังสีทั้งหมด สำหรับการได้รับรังสีจากการทำงาน ขีดจำกัดบนของปริมาณรังสีที่ดวงตาได้รับการแก้ไขจาก 150 mSv ต่อปีเป็นเฉลี่ย 20 mSv ในระยะเวลา 5 ปี และต้องไม่เกิน 50 mSv ในปีเดียว
เกณฑ์ปริมาณรังสีโดยทั่วไปคือ 35 Gy 4) การได้รับรังสีมากกว่า 45 Gy ทำให้เกิดโรคได้ง่าย และมากกว่า 50 Gy ความเสี่ยงจะสูงเป็นพิเศษ 3) ในทางกลับกัน มีการยืนยันจอประสาทตา ผิดปกติจากรังสีที่เกิดช้าหลังการฉายรังสีแบบ stereotactic fractionated ด้วยปริมาณ 20-40 Gy 8) ดังนั้นจึงต้องระมัดระวังแม้ในปริมาณที่ต่ำกว่าเกณฑ์
ปัจจัยเสี่ยง เนื้อหา ปริมาณรังสีรวม >35 Gy (เกณฑ์) 4) เสี่ยงสูงมากกว่า 45 Gy ปริมาณรังสีแบบแบ่งให้ การฉายรังสีแบบแบ่งให้สูง ตำแหน่งที่ฉายรังสี ใกล้เบ้าตา หรือออปติกไคแอสมาห์ 3) เบาหวาน ทำให้หลอดเลือดขนาดเล็กเปราะบางมากขึ้น การใช้เคมีบำบัดร่วม เพิ่มความไว
จอประสาทตา อักเสบจากรังสีชนิด proliferative เกิดขึ้นประมาณ 3-25% ของจอประสาทตา อักเสบจากรังสีทั้งหมด 5) การฉายรังสีใกล้ optic chiasm มีรายงานความสัมพันธ์ที่มีนัยสำคัญ (p=0.009) กับการเกิดจอประสาทตา อักเสบจากรังสี 3)
ปริมาณรังสีต่อครั้งน้อยกว่า 2 Gy และปริมาณรวมน้อยกว่า 50 Gy ถือว่าปลอดภัยพอสมควร ปัจจุบันการรักษาด้วย Gamma Knife เป็นที่นิยม และอุบัติการณ์ของโรคเส้นประสาทตาจากรังสี ลดลงอย่างเห็นได้ชัด
หลังการฉายรังสีรักษา คุณควรตรวจอวัยวะตาเป็นประจำ แม้ในระยะแรกจะไม่มีอาการ แต่การตรวจพบแต่เนิ่นๆ จะช่วยเพิ่มทางเลือกในการรักษา ผู้ป่วยเบาหวานมีความเสี่ยงสูงเป็นพิเศษ ดังนั้นควรใส่ใจควบคุมระดับน้ำตาลในเลือดด้วย สำหรับบุคลากรทางการแพทย์หรือผู้ปฏิบัติงานด้านรังสี แว่นตาป้องกันที่มีสารตะกั่วมีประโยชน์
Q
โรคเบาหวานเพิ่มความเสี่ยงต่อความเสียหายจากรังสีหรือไม่?
A
โรคเบาหวานเป็นปัจจัยเสี่ยงสำคัญของจอประสาทตา อักเสบจากรังสี ความเปราะบางของหลอดเลือดขนาดเล็กจากเบาหวานมีปฏิสัมพันธ์แบบเสริมฤทธิ์กับความเสียหายของเยื่อบุผนังหลอดเลือดจากรังสี ทำให้เกิดโรคได้แม้ในปริมาณรังสีที่ต่ำกว่า แนะนำให้ควบคุมระดับน้ำตาลในเลือดและตรวจอวัยวะตาบ่อยขึ้นหลังการฉายรังสีรักษา
ประวัติการได้รับรังสีโดยละเอียด (ปริมาณ ชนิด ช่วงเวลา) มีความสำคัญ การตรวจพบความขุ่นใต้แคปซูลด้านหลังด้วยกล้องจุลทรรศน์ชนิดกรีด การได้รับรังสีปริมาณต่ำควรถือว่าเร่งการเปลี่ยนแปลงของเลนส์ตามวัย เนื่องจากต้อกระจก ตามวัยก็ทำให้เกิด vacuoles ความขุ่นใต้แคปซูลด้านหลัง รอยแยกน้ำ และความขุ่นของชั้นคอร์เทกซ์ตื้นๆ ได้เช่นกัน จึงไม่ใช่เรื่องง่ายที่จะระบุว่าความขุ่นเกิดจากการได้รับรังสีหรือไม่ การยืนยันประวัติการได้รับรังสีเป็นกุญแจสำคัญในการวินิจฉัยแยกโรค
การตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA ) และการแบ่งระยะ
FA คือการตรวจพื้นฐานสำหรับการวินิจฉัยและแบ่งระยะของจอประสาทตา อักเสบจากรังสี ในระยะแรกจะเห็นการซึมผ่านของเส้นเลือดฝอยจอประสาทตา เพิ่มขึ้น และเมื่อดำเนินไป เส้นเลือดฝอยจะอุดตัน หลอดเลือดแดงเล็กก็อุดตันเช่นกัน ทำให้บริเวณจอประสาทตา ที่ไม่มีหลอดเลือดขยายกว้าง และเกิดเส้นเลือดใหม่ในจอประสาทตา การจำแนก Amoaku FA (Grade 1-4) ถูกใช้อย่างแพร่หลาย 1)
ระดับ ผลการตรวจหลัก 1 ไมโครอะนิวริซึม และการขยายตัวของเส้นเลือดฝอยเฉพาะที่2 การอุดตันของเส้นเลือดฝอยและความผิดปกติของหลอดเลือดอย่างกว้างขวาง 3 เส้นเลือดใหม่ที่หัวประสาทตาหรือจอประสาทตา 4 เลือดออกในวุ้นตา และจอประสาทตาลอก แบบดึงรั้ง
ในการตรวจหลอดเลือดด้วยสีอินโดไซยานีนกรีน (ICG) จะสังเกตเห็นการอุดตันของหลอดเลือดคอรอยด์ ด้วย
OCT และ OCTA
OCT ใช้สำหรับการประเมินปริมาณของจอประสาทตา บวมน้ำ (ME) ตามการจำแนกของ Horgan (ระดับ 1–5) และสามารถตรวจพบด้วย OCT ได้ที่ 4 เดือนหลังการรักษาด้วยแผ่นกัมมันตรังสี 1) OCTA สามารถมองเห็นการสูญเสียเส้นเลือดฝอย บริเวณที่ไม่มีการไหลเวียนเลือด และการเปลี่ยนแปลงของบริเวณหลอดเลือดแดงจอตา (FA Z) แบบไม่รุกราน ซึ่งมีประโยชน์สำหรับการตรวจพบตั้งแต่ระยะแรก 1)
ทำการตรวจวัดสายตา ตรวจลานสายตา และประเมินเส้นประสาทตา ด้วย OCT ติดตามการฝ่อของหัวประสาทตาและการดำเนินของความบกพร่องของลานสายตา เมื่อเวลาผ่านไป
เนื่องจากผลการตรวจอวัยวะภายในตาคล้ายกับจอประสาทตาเสื่อมจากเบาหวาน จึงจำเป็นต้องวินิจฉัยแยกโรค การตรวจสอบประวัติการได้รับรังสีจะช่วยให้การวินิจฉัยแยกโรคทำได้ง่ายโดยทั่วไป
จอประสาทตาเสื่อมจากเบาหวาน จอประสาทตาเสื่อมจากรังสี มาก การตรวจสอบว่ามีโรคเบาหวานหรือไม่และประวัติการได้รับรังสีเป็นกุญแจสำคัญในการวินิจฉัยแยกโรค จอประสาทตาเสื่อมจากรังสี เมื่อเกิดขึ้นแล้วจะดำเนินโรคเร็วกว่าจอประสาทตาเสื่อมจากเบาหวาน โรคหลอดเลือดดำจอประสาทตาอุดตัน : มีเลือดออกและบวมน้ำตามแนวหลอดเลือดดำที่อุดตันเป็นหลัก หากไม่มีประวัติการได้รับรังสี การวินิจฉัยแยกโรคทำได้ง่าย
Q
ความแตกต่างจากจอประสาทตาเสื่อมจากเบาหวานคืออะไร?
A
ผลการตรวจอวัยวะภายในตา (โป่งพองของเส้นเลือดฝอย เลือดออก จุดขาว หลอดเลือดใหม่) คล้ายกันมากระหว่างสองโรค จุดแยกโรคที่สำคัญที่สุดคือการมีหรือไม่มีประวัติการได้รับรังสี นอกจากนี้ จอประสาทตาเสื่อมจากรังสี เมื่อเกิดขึ้นแล้วจะดำเนินโรคเร็วกว่าจอประสาทตาเสื่อมจากเบาหวาน และมีระยะเวลาดำเนินโรคที่ครึ่งปีถึงหลายปีหลังการได้รับรังสี การจัดการผู้ป่วยที่มีทั้งสองโรคร่วมกันจะยากเป็นพิเศษ
ในต้อกระจก ชนิดใต้แคปซูลหลังแบบทั่วไป เมื่อเส้นผ่านศูนย์กลางของความขุ่นเกิน 2 มม. การมองเห็น จะลดลงและจำเป็นต้องผ่าตัด การผ่าตัดต้อกระจก สามารถทำให้การมองเห็น ดีขึ้นได้
เพื่อการป้องกัน เมื่อทำงานในวงการแพทย์หรืออาชีพที่เกี่ยวข้องกับรังสี แว่นตาป้องกันที่ทำจากแก้วผสมตะกั่วหรืออะคริลิกผสมตะกั่วมีประโยชน์อย่างยิ่ง
การรักษาด้วยยาต้าน VEGF (ทางเลือกแรก)
ยาต้าน VEGF เป็นทางเลือกแรกในการรักษาจอประสาทตาเสื่อมจากรังสี ในปัจจุบัน ยาที่ใช้ ได้แก่ เบวาซิซูแมบ (IVB), รานิบิซูแมบ และแอฟลิเบอร์เซปต์ 1) มีรายงานการใช้รานิบิซูแมบ ขนาดสูง 2 มก. ด้วย 1)
การให้ยาต้าน VEGF เพื่อป้องกัน ทำขึ้นเพื่อยับยั้งการเกิดจอประสาทตาเสื่อมจากรังสี หลังการฉายรังสี การวิเคราะห์อภิมานจาก 4 การศึกษาในผู้ป่วย 2109 รายแสดงผลดังต่อไปนี้ 2)
จอประสาทตา บวมน้ำ (ME) ลดลง 50% (OR 0.50)โรคเส้นประสาทตา (RON) ลดลง 38% (OR 0.62)การมองเห็น ไม่ดี (ค่าสายตาเทียบเท่า <20/200) ลดลง 50% (OR 0.50)
สูตรการรักษาที่แนะนำคือ IVB 1.25-1.5 มก. ทุก 4 เดือนเป็นเวลา 24 เดือน 2) รายงานเกี่ยวกับการให้ anti-VEGF เพื่อป้องกันเป็นเวลา 48 เดือนแสดงให้เห็นการปรับปรุงอย่างมีนัยสำคัญในค่าสายตาที่ดีที่สุดที่แก้ไขแล้ว (0.54 logMAR ในกลุ่มป้องกัน เทียบกับ 2.00 logMAR ในกลุ่มควบคุม) 5) หมายเหตุ: การฉีดยา inhibitors VEGF เข้าแก้วตาเพื่อรักษาจอประสาทตา จากรังสีไม่ครอบคลุมโดยประกัน
การวิเคราะห์อภิมานโดย Victor และคณะ (2023) จาก 4 การศึกษา ผู้ป่วย 2109 คน ยืนยันว่าการให้ IVB เพื่อป้องกันช่วยลด ME ลง 50% และ RON ลง 38% อย่างมีนัยสำคัญหลังการรักษาด้วยแผ่นกัมมันตรังสี 2)
การจี้ด้วยเลเซอร์
การจี้ด้วยเลเซอร์ทำในบริเวณจอประสาทตา ที่ไม่มีเลือดไปเลี้ยงเพื่อป้องกันการเกิดเส้นเลือดใหม่ในจอประสาทตา และต้อหินจากเส้นเลือดใหม่ การจี้จอประสาทตา ทั่วทั้งแผ่น (PRP ) ทำใน RR ชนิด proliferative โดยมีรายงานอัตราการยุบตัว 66% 5) เลเซอร์เฉพาะจุดใช้เป็น adjunctive สำหรับ ME
การให้สเตียรอยด์ เฉพาะที่
Triamcinolone (TA), dexamethasone implant ในแก้วตา (DEX) และ fluocinolone acetonide (FA ) ใช้เป็น adjunctive therapy ในกรณีที่ดื้อต่อ anti-VEGF 5) การฉีด triamcinolone เข้าแก้วตามีประสิทธิภาพในการลดจอประสาทตา บวมชั่วคราวและปรับปรุงสายตา แต่ไม่ครอบคลุมโดยประกัน
การจัดการ RR ชนิด Proliferative
การตัดแก้วตา (vitrectomy) ทำในกรณีเลือดออกในแก้วตา การตัดแก้วตายังมีข้อบ่งชี้ในจอประสาทตาลอก แบบ tractional NVG อาจต้องผ่าตัดกรองหรือ cyclophotocoagulation ไม่มีวิธีที่มีประสิทธิภาพในการหยุดการดำเนินโรค และการพยากรณ์โรคมักไม่ดี
โดยพื้นฐานแล้วไม่มีการรักษาที่หายขาด ในกรณีระยะแรกที่ยังไม่มีฝ่อของเส้นประสาทตา การรักษาเช่น สเตียรอยด์ ทั้งตัว ยาต้านการแข็งตัวของเลือดเช่น heparin และการบำบัดด้วยออกซิเจนความดันสูง อาจมีประโยชน์ในระดับหนึ่ง หลักฐานสำหรับทั้งหมดมีจำกัด และการตัดสินใจต้องเป็นรายกรณี
การรักษาด้วย anti-VEGF ต้องฉีดเข้าแก้วตาซ้ำๆ ในระยะยาว ในกรณีเรื้อรังที่ดื้อต่อการรักษา มีรายงานผู้ป่วยที่ต้องฉีดมากกว่า 72 ครั้ง 6)
เพื่อป้องกันการดำเนินไปเป็น RR ชนิด proliferative ควรพิจารณาเลเซอร์ป้องกันในบริเวณจอประสาทตา ที่ไม่มีเลือดไปเลี้ยง
โรคเส้นประสาทตาจากรังสี ไม่มีวิธีการรักษาที่หายขาด และการพยากรณ์โรคแย่มาก ดังนั้นการปฏิบัติตามขอบเขตความปลอดภัยในขั้นตอนการวางแผนการฉายรังสีจึงเป็นมาตรการป้องกันที่ดีที่สุด
Q
การฉีดยา anti-VEGF ควรทำต่อเนื่องนานเท่าใด?
A
สำหรับการให้ยาเพื่อป้องกัน แนะนำให้ใช้สูตรทุก 4 เดือนเป็นเวลา 24 เดือน 2) สำหรับการให้ยาเพื่อรักษา ระยะเวลาการให้ยาต่อเนื่องจะแตกต่างกันไปตามกิจกรรมของโรค ในกรณีเรื้อรังที่ดื้อต่อการรักษา อาจต้องฉีดมากกว่า 72 ครั้ง 6)
เลนส์ตาเป็นเนื้อเยื่อที่ไวต่อรังสีสูง การได้รับรังสีของเซลล์เยื่อบุเลนส์บริเวณเส้นศูนย์สูตร (บริเวณเจิร์มินัล) ซึ่งมีความสามารถในการแบ่งตัวสูง ทำให้เกิดอนุมูลอิสระภายในเซลล์ ส่งผลให้เกิดความเสียหายต่อดีเอ็นเอ เกิดการเปลี่ยนแปลงโครงสร้างของคริสตัลลิน ซึ่งเป็นโปรตีนของเลนส์ และเซลล์เยื่อบุรวมถึงเส้นใยเลนส์ที่มีนิวเคลียสเสื่อมสภาพและเคลื่อนที่ไปทางด้านหลัง แทรกเข้าไปในส่วนกลางของแคปซูลเลนส์ด้านหลัง ทำให้เกิดความขุ่น นี่คือสาเหตุของรูปแบบความขุ่นที่มีลักษณะเฉพาะซึ่งสังเกตได้ทางคลินิกว่าเป็นต้อกระจก ใต้แคปซูลด้านหลัง
กลไกหลักของความเสียหายต่อจอประสาทตา จากรังสีคือ การหายไปอย่างเลือกสรรของเซลล์บุผนังหลอดเลือดจอประสาทตา เซลล์บุผนังหลอดเลือดจอประสาทตา ที่มีความสามารถในการเพิ่มจำนวนสูงจะไวต่อความเสียหายมากที่สุด และบุผนังหลอดเลือดคอรอยด์ ก็ได้รับความเสียหายเช่นกัน เซลล์บุผนังหลอดเลือดมีความไวต่อรังสีเป็นพิเศษ และผนังเส้นเลือดฝอยจะพังทลายเนื่องจากความเสียหายของดีเอ็นเอและการตายของเซลล์แบบอะพอพโทซิส
การดำเนินของโรคเป็นไปตามขั้นตอนต่อไปนี้:
ระยะเซลล์บุผนังหลอดเลือดถูกทำลาย : ดำเนินไปทันทีหลังการฉายรังสี เกิดการแตกของสายดีเอ็นเอคู่และการตายของเซลล์บุผนังหลอดเลือดแบบอะพอพโทซิส ทำให้สูญเสียความสมบูรณ์ของผนังหลอดเลือดระยะเส้นเลือดฝอยอุดตันและขาดเลือด : การหายไปของเซลล์บุผนังหลอดเลือดทำให้เส้นเลือดฝอยอุดตันและบริเวณจอประสาทตา ขาดเลือดขยายตัว จากการซึมผ่านที่เพิ่มขึ้นในระยะแรกในการตรวจฟลูออเรสซีน แองจิโอกราฟี การอุดตันจะเด่นชัดขึ้นเมื่อดำเนินโรค หลอดเลือดแดงเล็กก็อุดตันเช่นกัน และบริเวณจอประสาทตา ที่ไม่มีหลอดเลือดขยายกว้างขึ้นระยะการผลิต VEGF และการสร้างเส้นเลือดใหม่ : VEGF ถูกผลิตมากเกินไปในจอประสาทตา ที่ขาดเลือด กระตุ้นการเพิ่มจำนวนของเส้นเลือดใหม่ที่เปราะบางระยะสุดท้าย (การเปลี่ยนแปลงแบบเพิ่มจำนวน) : ดำเนินไปสู่เลือดออกในน้ำวุ้นตา จอประสาทตาลอก แบบดึงรั้ง และต้อหิน ชนิดเส้นเลือดใหม่
การสะสมของผลิตภัณฑ์ขั้นสุดท้ายของไกลเคชัน (AGE) การสูญเสียเพอริไซต์ และการหนาตัวของเยื่อฐานก็มีส่วนทำให้เกิดความเสียหายต่อบุผนังหลอดเลือด กลไกนี้คล้ายคลึงกับจอประสาทตาเสื่อมจากเบาหวาน ซึ่งอธิบายสาเหตุหนึ่งที่ทำให้ความเสี่ยงของจอประสาทตาเสื่อมจากรังสี เพิ่มขึ้นในผู้ป่วยเบาหวาน มีระยะแฝงตั้งแต่หกเดือนขึ้นไป โดยเฉพาะ 2-3 ปี จากการฉายรังสีจนถึงการเริ่มแสดงอาการทางคลินิก สิ่งนี้สะท้อนถึงเวลาที่จำเป็นสำหรับการสะสมของความเสียหายของเซลล์บุผนังหลอดเลือดและการแสดงออกทางคลินิกของการอุดตันของเส้นเลือดฝอย
กลไกหลักคือภาวะเส้นประสาทตา ขาดเลือดที่เกิดจากความเสียหายของเยื่อบุผนังหลอดเลือด หลังการฉายรังสีรักษาเนื้องอกในโพรงไซนัสหรือรอยโรคที่ฐานกะโหลกศีรษะ ออปติกไคแอสมาหรือเส้นประสาทตา ที่อยู่รอบข้างจะเกิดการเปลี่ยนแปลงแบบขาดเลือด ส่งผลให้การมองเห็น แย่ลงอย่างต่อเนื่อง
การวิเคราะห์อภิมานของ Victor และคณะ (2023) เป็นหลักฐานที่ใหญ่ที่สุดในปัจจุบันเกี่ยวกับประสิทธิผลของ Anti-VEGF เชิงป้องกัน แต่การศึกษาส่วนใหญ่ที่รวมอยู่เป็นการศึกษาเชิงสังเกต และจำเป็นต้องมีการตรวจสอบเพิ่มเติมผ่านการทดลองแบบสุ่มและมีกลุ่มควบคุม (RCT)2) การกำหนดมาตรฐานของช่วงการให้ยา ยา และระยะเวลาการรักษาที่เหมาะสมก็เป็นความท้าทายในอนาคต
OCTA สามารถประเมินการสูญเสียเส้นเลือดฝอย การขยายตัวของ FA Z และความหนาแน่นของเส้นเลือดฝอยที่ลดลงในเชิงปริมาณโดยไม่ต้องใช้สารทึบรังสี สามารถตรวจพบบริเวณที่ไม่มีการไหลเวียนเลือด ได้ในระยะเริ่มต้นหลังการฉายรังสี และการประยุกต์ใช้ในการคัดกรองและติดตามจอประสาทตา จากรังสีกำลังก้าวหน้า1)
Kayabai และคณะ (2025) รายงานกรณีของผู้ชายอายุ 53 ปี หลังจากได้รับการฉายรังสีรักษาเนื้องอกในลูกตาเป็นเวลา 19 ปี6) สัญญาณ onion ring (การสะสมของผลึกคอเลสเตอรอลหลายชั้นภายในโพรงถุงน้ำ) ที่พบใน OCT ถือเป็นเครื่องหมายทางภาพของจอประสาทตา จากรังสีเรื้อรังและดื้อต่อการรักษา และมีการบันทึกการดำเนินโรคที่ยาวนานซึ่งต้องฉีดเข้าแก้วตา มากกว่า 72 ครั้ง
กำลังศึกษาการใช้ยา Anti-VEGF รุ่นต่อไป เช่น brolucizumab และ faricimab (เป้าหมายคู่ angiopoietin/VEGF) สำหรับจอประสาทตา จากรังสี5) คาดว่าจะเป็นทางเลือกสำหรับกรณีที่ดื้อต่อยาที่มีอยู่
นอกเหนือจากรังสีเอกซ์และรังสีแกมมาแบบดั้งเดิมแล้ว กำลังมีการประเมินความเสี่ยงของการเกิดจอประสาทตา จากรังสีหลังการรักษาด้วยโปรตอนและไอออนหนัก (คาร์บอนไอออน) แม้แต่การรักษาด้วยอนุภาคที่มีการรวมปริมาณรังสีสูงก็สามารถทำให้เกิดโรคได้หากจอประสาทตา อยู่ในขอบเขตการฉายรังสี ดังนั้นการประเมินปริมาณรังสีที่จอประสาทตา ในระหว่างการวางแผนการรักษาและการติดตามหลังการผ่าตัดจึงเป็นความท้าทาย
จอประสาทตา ฉายรังสี (RR) และเส้นประสาทตา ฉายรังสี (RON) อาจเกิดขึ้นพร้อมกันจากบริเวณที่ฉายรังสีเดียวกัน อุบัติการณ์ของ RON หลังการฉายรังสีภายนอก (EB RT) รายงานว่าอยู่ที่ประมาณ 2% 3) และในกรณีที่มี RR และ RON ร่วมกัน ความบกพร่องทางการมองเห็น จะรุนแรงมากขึ้น ดังนั้นการตรวจตาเป็นประจำร่วมกับการตรวจลานสายตา และการประเมินเส้นประสาทตา ด้วย OCT จึงเป็นหัวข้อวิจัยที่สำคัญ
Sahoo NK , Ranjan R, Tyagi M, Agrawal H, Reddy S. Radiation Retinopathy: Detection and Management Strategies. Clin Ophthalmol. 2021;15:3797-3809. doi:10.2147/OPTH.S219268.
Victor AA, Andayani G, Djatikusumo A, Yudantha AR, Hutapea MM, Gunardi TH, Soetjoadi H. Efficacy of Prophylactic Anti-VEGF in Preventing Radiation Retinopathy: A Systematic Review and Meta-Analysis. Clin Ophthalmol. 2023;17:2997-3009. doi:10.2147/OPTH.S433531.
Kinaci-Tas B, Wilschut JA, Kilic E, et al. The incidence of radiation-induced optic neuropathy and retinopathy in patients treated with external beam radiation therapy: a systematic review and meta-analysis. Cancers. 2023;15:1999.
Chakraborty K, Jain S, Tripathy K, et al. Bilateral radiation retinopathy 17 years following radiotherapy for nasopharyngeal carcinoma: A diagnostic and therapeutic challenge during COVID-19 lockdown. Indian J Ophthalmol. 2023;71(1):303-305. doi:10.4103/ijo.IJO_1526_22.
Mularska W, Nowak-Gospodarowicz I, Golik B, et al. Radiation retinopathy after plaque brachytherapy for uveal melanoma—pathogenesis, diagnosis, and management. J Contemp Brachytherapy. 2023;15:372-382.
Kayabai M, Ilhan S, Celik E, et al. Onion ring sign as a biomarker of chronic treatment-resistant radiation retinopathy. Cureus. 2025;17(11):e97758.
Chan L, Eftekari SC, Nguyen QT, et al. Radiation retinopathy after whole-brain radiotherapy: a case report and literature review. Adv Radiat Oncol. 2021;6:100706.
Trikha R, Morse LS, Zawadzki RJ, et al. Ten-year follow-up of eyes treated with stereotactic fractionated external beam radiation for neovascular age-related macular degeneration. Retina. 2011;31(7):1303-1315. doi:10.1097/IAE.0b013e318203ee46.