โรคเส้นประสาทตา จากการบาดเจ็บ (TON) คือการบาดเจ็บของเส้นประสาทตา ที่เกิดจากแรงกระทำทางอ้อมต่อช่องเส้นประสาทตา จากการกระแทกบริเวณคิ้วอย่างทื่อๆทันทีหลังการบาดเจ็บ ไม่สามารถแยกโรคเส้นประสาทตา ออกได้แม้ว่าจอประสาทตา จะปกติ ฝ่อของเส้นประสาทตา จะดำเนินไปหลังจาก 6-8 สัปดาห์หลังการบาดเจ็บ
การยืนยันความบกพร่องของรูม่านตา ชนิดรับรู้แสงสัมพัทธ์ (RAPD บวก) โดยการทดสอบด้วยไฟฉายส่ายเป็นกุญแจสำคัญในการวินิจฉัย
ประมาณ 20% ของกระดูกช่องเส้นประสาทตา หักไม่ถูกตรวจพบใน CT ดังนั้นจึงไม่สามารถแยกความเป็นไปได้ของโรคเส้นประสาทตา จากการบาดเจ็บแม้ไม่มีกระดูกหัก
การวินิจฉัยและรักษาตั้งแต่เนิ่นๆ ภายใน 24-48 ชั่วโมงหลังการบาดเจ็บมีผลอย่างมากต่อการพยากรณ์โรค
การรักษาด้วยสเตียรอยด์ แบบชีพจร (เพรดนิโซน 1000 มก./วัน) และยาที่เพิ่มแรงดันออสโมติกเป็นการรักษาด้วยยาหลัก
ข้อบ่งชี้ในการผ่าตัดเปิดช่องเส้นประสาทตา ยังเป็นที่ถกเถียงกันมาก และจำกัดเฉพาะกรณีที่มีการผิดรูปอย่างชัดเจนหรือชิ้นส่วนกระดูกเคลื่อน
โรคเส้นประสาทตา จากการบาดเจ็บ (Traumatic Optic Neuropathy ; TON) เป็นภาวะที่เกิดขึ้นเมื่อการกระแทกอย่างทื่อๆ ที่หน้าผากหรือบริเวณส่วนหน้า โดยเฉพาะเหนือคิ้ว ส่งแรงกระทำทางอ้อม (แรงที่แพร่กระจาย ไม่ใช่การกระแทกโดยตรง) ไปยังช่องเส้นประสาทตา ทำให้เกิดการฟกช้ำของเส้นประสาทตา สิ่งสำคัญคือไม่จำเป็นต้องเกี่ยวข้องกับกระดูกช่องเส้นประสาทตา หัก และการบาดเจ็บทางสายตาอย่างรุนแรงสามารถเกิดขึ้นได้แม้ในกรณีที่ไม่มีกระดูกหัก
โดยปกติจะเกิดขึ้นหลังการกระแทกอย่างทื่อๆ ที่บริเวณด้านบนด้านนอกของคิ้ว ดังนั้นในกรณีส่วนใหญ่จะพบเลือดออกใต้ผิวหนังหรือแผลฟกช้ำที่ด้านข้างของคิ้ว
การจำแนกประเภทตามพยาธิสรีรวิทยามีดังนี้:
โรคเส้นประสาทตา จากการบาดเจ็บ (การบาดเจ็บที่ส่วนช่องเส้นประสาทตา )เส้นประสาทตา ในบริเวณช่องเส้นประสาทตา การบาดเจ็บของเส้นประสาทตา จากการบาดเจ็บ (การบาดเจ็บโดยตรง) : พบได้น้อย การบาดเจ็บเชิงกลโดยตรงต่อเส้นประสาทตา ชนิดกระดูกช่องเส้นประสาทตา หัก : การบาดเจ็บเกิดจากการกดทับเส้นประสาทตา โดยชิ้นส่วนกระดูก
TON ประมาณว่าเกิดขึ้นใน 0.5-5% ของการบาดเจ็บที่ศีรษะทั้งหมด กลไกการบาดเจ็บที่พบบ่อย ได้แก่ อุบัติเหตุจราจร การบาดเจ็บจากการกีฬา และการตกจากที่สูง โดยรูปแบบทั่วไปคือการกระแทกบริเวณเหนือคิ้วด้านนอก มีเพียง少数กรณีที่พบความผิดปกติของท่อประสาทตาในการเอกซเรย์ธรรมดาหรือซีทีสแกน
ในการระเบิดที่ท่าเรือเบรุตปี 2021 ผู้ป่วย 39 ราย (48 ตา) ที่เป็นเหยื่อระเบิดได้รับการประเมินทางจักษุวิทยา พบกระดูกเบ้าตา แตก 14 ตา (29.2%) การบาดเจ็บตาแบบเปิด 10 ตา (20.8%) และ 53.8% ต้องการการผ่าตัด 1) การบาดเจ็บจากการระเบิดอาจทำให้เกิด TON ได้เช่นกัน (สำหรับโรคเส้นประสาทตา จากการบาดเจ็บที่เกิดจากคลื่นกระแทก ดูหัวข้อ “สาเหตุและปัจจัยเสี่ยง”)
Q
โรคเส้นประสาทตาจากการบาดเจ็บและการฉีกขาดของหัวประสาทตา (avulsion) แตกต่างกันอย่างไร?
A
โรคเส้นประสาทตา จากการบาดเจ็บเป็นโรคที่เส้นประสาทตา บริเวณท่อประสาทตาได้รับความเสียหายจากแรงทางอ้อมจากการกระแทกบริเวณคิ้ว ในทางตรงกันข้าม การฉีกขาดของหัวประสาทตา (avulsion) เป็นการบาดเจ็บรุนแรงที่เส้นประสาทตา ถูกแยกออกทางกายภาพที่ระดับ lamina cribrosa และสามารถมองเห็นตำแหน่งที่ฉีกขาดได้ที่จอประสาทตา ทันทีหลังการบาดเจ็บ ในโรคเส้นประสาทตา จากการบาดเจ็บ จอประสาทตา มักจะปกติทันทีหลังการบาดเจ็บ ซึ่งเป็นจุดแยกแยะที่สำคัญ
อาการหลักคือความบกพร่องทางการมองเห็น ที่เริ่มขึ้นทันทีหลังการบาดเจ็บ
ความบกพร่องของความคมชัดในการมองเห็น : ความรุนแรงตั้งแต่ไม่มีการรับรู้แสงจนถึงลดลงเล็กน้อย และมักรุนแรงความผิดปกติของลานสายตา : แสดงรูปแบบต่างๆ เช่น จุดบอดกลาง ลานสายตาแคบลงแบบศูนย์กลาง และตาบอดครึ่งซีกแนวนอนความผิดปกติของการมองเห็นสี ความไวต่อความแตกต่าง ลดลงการมองเห็น จะค่อนข้างดี แต่อาจมีความไวต่อความแตกต่าง ลดลง
การติดตามการเปลี่ยนแปลงตามเวลาหลังการบาดเจ็บมีความสำคัญต่อการวินิจฉัยและการจัดการ
ช่วงเวลา ผลการตรวจจอประสาทตา ผลการตรวจ OCT ทันทีหลังได้รับบาดเจ็บ ปกติโดยทั่วไป (ไม่มีความผิดปกติของจอตา) การเปลี่ยนแปลงในระยะเฉียบพลันมีเพียงเล็กน้อย 2 สัปดาห์หลังได้รับบาดเจ็บ เริ่มมีการเปลี่ยนแปลงของหัวประสาทตา ความหนาของ GCC บางลงต่ำกว่าค่าปกติ ตั้งแต่ 6-8 สัปดาห์หลังได้รับบาดเจ็บเป็นต้นไป การฝ่อของเส้นประสาทตา ดำเนินไป และหัวประสาทตาซีด ความหนาของ GCC คงที่หลังจากประมาณ 30-50 วัน
ความบกพร่องของรูม่านตา ต่อแสงสัมพัทธ์ (RAPD ) เป็นสิ่งตรวจพบที่สำคัญที่สุดในรายที่เป็นข้างเดียวหรือสองข้างไม่สมมาตร และยืนยันได้จากรูม่านตา Marcus-Gunn (การทดสอบไฟฉายส่ายเป็นบวกในตาข้างที่ได้รับผลกระทบ)
Q
สามารถแยกโรคเส้นประสาทตาจากการบาดเจ็บออกได้หรือไม่ หากจอตาปกติทันทีหลังได้รับบาดเจ็บ?
A
ไม่สามารถแยกออกได้ ทันทีหลังได้รับบาดเจ็บ จอมักจะปกติ การฝ่อของเส้นประสาทตา และหัวประสาทตาซีดจะปรากฏหลังจาก 6-8 สัปดาห์ และความหนาของ GCC ที่บางลงใน OCT จะเริ่มเห็นประมาณ 2 สัปดาห์หลังได้รับบาดเจ็บ การพบจอตาปกติทันทีหลังได้รับบาดเจ็บไม่ใช่หลักฐานในการแยกการวินิจฉัย และการประเมินการทำงาน เช่น RAPD มีความสำคัญ
การกระแทกแบบทื่อบริเวณเหนือคิ้วด้านนอกเป็นกลไกการบาดเจ็บที่พบบ่อยที่สุด แรงกระแทกส่งผ่านไปตามท่อประสาทตา ทำให้เกิดอาการบวมน้ำจากหลอดเลือดในเนื้อประสาทตา (ดูรายละเอียดในหัวข้อพยาธิสรีรวิทยา )
สาเหตุหลัก:
อุบัติเหตุทางถนน : พบบ่อยที่สุด การสัมผัสกับกระจกหน้ารถ ถุงลมนิรภัย หรือพวงมาลัยการบาดเจ็บจากการกีฬา : การชนกับไม้เทนนิส ลูกบอล หรือพื้นดินอุบัติเหตุตกจากที่สูง : การกระแทกใบหน้าหรือหน้าผากกับพื้นดินการทำร้ายร่างกาย : การชกโดยตรงที่ใบหน้าด้วยกำปั้นหรือวัตถุทื่อ
คลื่นกระแทกจากแรงดันเกินของการระเบิด (blast overpressure) แพร่กระจายผ่านโครงสร้างตาไปยังเส้นประสาทตา ทำให้เกิดแรงเฉือนและความเครียดที่ทำลายเส้นใยประสาทตา ลักษณะเด่นคือไม่มีบาดแผลทะลุหรือการบาดเจ็บแบบทื่อรุนแรง และความเสียหายของเส้นประสาทตา สามารถเกิดขึ้นได้โดยไม่มีร่องรอยภายนอก
ทหาร เจ้าหน้าที่กู้ภัย และพลเรือนที่สัมผัสกับวัตถุระเบิดเป็นกลุ่มเสี่ยงสูง
65-68% ของทหารที่ได้รับบาดเจ็บจากการระเบิดร่วมกับการบาดเจ็บที่สมอง (TBI) รายงานปัญหาทางการมองเห็น
ในแบบจำลองสัตว์ ได้รับการยืนยันความสัมพันธ์แบบขนาด-ตอบสนองระหว่างจำนวนครั้งที่สัมผัสกับแรงระเบิดทั้งหมดกับระดับความเสื่อมของเส้นประสาทตา
แบบจำลองสัตว์แสดงให้เห็นการเพิ่มขึ้นของ IL-1α และ IL-1β ในเส้นประสาทตา และจอประสาทตา
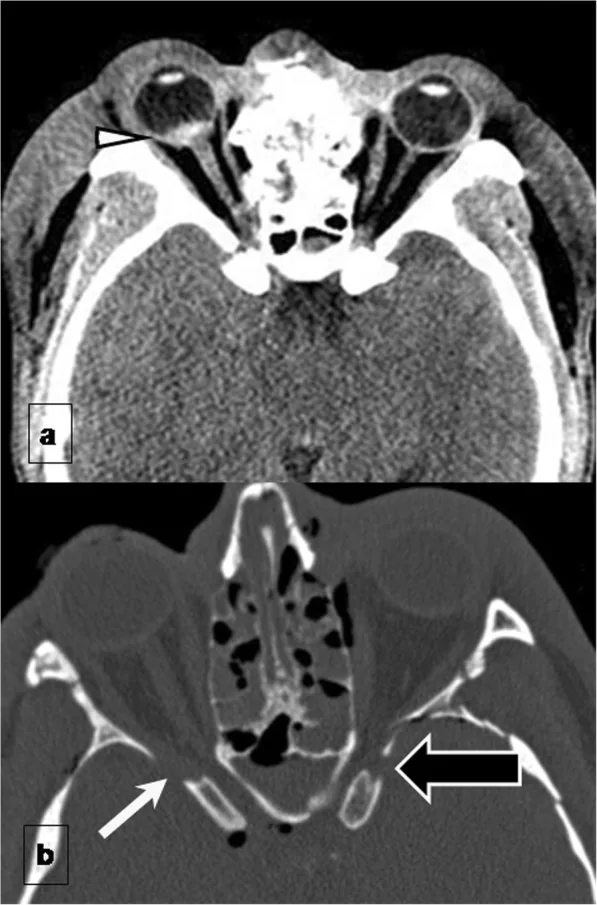
ผลการตรวจ CT ของโรคเส้นประสาทตาจากการบาดเจ็บ (กระดูกเบ้าตาหักและความเสียหายของเส้นประสาทตา) Buch K, Kadakia S, Bhatt AA. Complications of facial fractures: a pictorial review. Insights Imaging. 2020 Mar 19;11(1):49. Figure 2. PM
CI D: PMC7082488. License: CC BY.
ในภาพ CT แกนของเบ้าตา แบบไม่ฉีดสี (a) ก้อนเลือดที่ขั้วหลังลูกตาลามไปถึงจานประสาทตา (หัวลูกศร) และ (b) ชิ้นส่วนกระดูกภายในกรวยกล้ามเนื้อทำให้เกิดการบาดเจ็บของเส้นประสาทตา (ลูกศรดำ: ชิ้นส่วนกระดูก, ลูกศรขาว: เส้นประสาทตา ขาด) สอดคล้องกับผลการวินิจฉัยกระดูกเบ้าตา หักและการบาดเจ็บเส้นประสาทตา จาก CT ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
สิ่งที่สำคัญที่สุดในการวินิจฉัยโรคเส้นประสาทตา คือ การทดสอบรีเฟล็กซ์แสงสลับ (swinging flashlight test) ในตาข้างที่ได้รับผลกระทบ รูม่านตา จะขยายเมื่อส่องแสง ยืนยัน RAPD บวก (Marcus-Gunn pupil) แม้ว่าการมองเห็น และผลตรวจอวัยวะภายในตาจะดี แต่ผลนี้บ่งชี้ว่ามีการบาดเจ็บของเส้นประสาทตา
การประเมินทำโดยการรวมการตรวจต่อไปนี้:
การตรวจ ผลการตรวจหลัก ข้อควรระวัง การทดสอบรีเฟล็กซ์แสงสลับ RAPD บวก (สำคัญที่สุด)อาจให้ผลลบลวงในกรณีที่ตาทั้งสองข้างมีความผิดปกติเท่าเทียมกัน การตรวจวัดสายตา และลานสายตาจุดบอดกลาง , การแคบลงแบบศูนย์กลาง, ตาบอดครึ่งซีกแนวนอนแม้ปกติ อาจมีความผิดปกติทางการทำงานอื่นๆ ที่ซ่อนอยู่ เอกซเรย์ธรรมดา (ถ่ายภาพคลองประสาทตา) กระดูกคลองประสาทตาหักหรือผิดรูป ยังใช้เป็นเครื่องมือเสริมแม้ CT จะแพร่หลายแล้ว CT (เบ้าตา และกะโหลกศีรษะ) กระดูกหักของท่อประสาทตา ตำแหน่งชิ้นกระดูก ความผิดรูป ประมาณ 20% ของกระดูกหักถูกมองข้าม MRI (ลำดับ STIR) ประสาทตาบวม การเปลี่ยนแปลงภายในปลอก มีประโยชน์ในการแยกแยะรอยโรคที่ต้องผ่าตัด (เช่น เลือดคั่งในปลอก) OCT ความหนา GCC บางลงตามเวลา เริ่มติดตามผล 2 สัปดาห์หลังการบาดเจ็บ VEP (ศักย์ไฟฟ้าที่เกิดจากการกระตุ้นการเห็น)การนำสัญญาณช้าลง แอมพลิจูดลดลง การประเมินการทำงานของประสาทตาอย่างเป็นกลาง ความไวต่อความเปรียบต่างเชิงพื้นที่ ผิดปกติแม้การมองเห็น ความเปรียบต่างสูงปกติ ความไวสูงในการตรวจจับความผิดปกติของการทำงาน
การฉีกขาดของประสาทตา (avulsion)โรคประสาทตาอักเสบ จากบาดเจ็บโรคประสาทตาอักเสบ (แบบทำลายปลอกไมอีลิน)ปวดตา ความผิดปกติทางการมองเห็น ที่ไม่ใช่จากสารอินทรีย์ : การแยกจากความผิดปกติทางการมองเห็นเชิงหน้าที่ RAPD เป็นลบโรคจอตา : จอตาช้ำ (commotio retinae), จอตาลอก, รอยโรคที่จุดรับภาพ
Q
เป็นไปได้หรือไม่ที่จะมีโรคประสาทตาเหตุบาดเจ็บแม้การมองเห็นดี?
A
ได้ ในโรคประสาทตาเหตุบาดเจ็บ แม้การมองเห็น จะค่อนข้างดี แต่อาจมีความผิดปกติของลานสายตา ความไวต่อความแตกต่าง ลดลง ความผิดปกติของการมองเห็นสี และ RAPD เป็นบวก การประเมินด้วยการมองเห็น ความแตกต่างสูงเพียงอย่างเดียวอาจพลาดความเสียหาย การตรวจ RAPD (swinging flashlight test) เป็นสิ่งจำเป็น
การวินิจฉัยตั้งแต่เนิ่นๆ (ภายใน 24-48 ชั่วโมงหลังได้รับบาดเจ็บ) และการลดอาการบวมน้ำของเนื้อประสาทตาอย่างรวดเร็วและแม่นยำมีผลอย่างมากต่อการพยากรณ์โรค
การรักษาด้วยยา
การให้สเตียรอยด์ แบบพัลส์ : การให้ทางหลอดเลือดดำ 1,000 มก./วัน เทียบเท่าเพรดนิโซน เป็นเวลา 2-3 วัน เป็นทางเลือกมาตรฐาน
การให้สเตียรอยด์ ขนาดสูง : การให้ทั่วร่างกาย 80-100 มก./วัน เทียบเท่าเพรดนิโซโลน ใช้เป็นทางเลือกแทนการให้แบบพัลส์
ยาที่เพิ่มแรงดันออสโมติก : การให้สารน้ำ 300-500 มล. ของกลีเซอรอลหรือดี-แมนนิทอล เป็นเวลา 3-7 วัน เพื่อลดอาการบวมน้ำของเนื้อประสาทตา
การลดขนาดยาทีละน้อย : ลดขนาดสเตียรอยด์ อย่างค่อยเป็นค่อยไปขณะติดตามการเปลี่ยนแปลงของการมองเห็น
การผ่าตัดรักษา
การเปิดคลองประสาทตา : มีข้อโต้แย้งมากมายเกี่ยวกับข้อบ่งชี้ในการผ่าตัดแบบเปิด ยกเว้นกรณีที่เส้นประสาทตา ถูกทำลายอย่างชัดเจนจากความผิดปกติของคลองประสาทตาอย่างรุนแรงหรือการเคลื่อนของชิ้นกระดูกขนาดใหญ่ หลายคนเห็นว่าการลดอาการบวมน้ำในเนื้อประสาทตาทำได้ยากโดยการผ่าตัด
การส่องกล้องทางจมูก : ในช่วงไม่กี่ปีที่ผ่านมา สามารถทำหัตถการแบบรุกรานน้อยที่สุดโดยใช้วิธีการส่องกล้องทางจมูกได้
ข้อบ่งชี้ที่จำกัด : กรณีที่มีความผิดปกติของคลองประสาทตาอย่างรุนแรงหรือการเคลื่อนของชิ้นกระดูกขนาดใหญ่เป็นเกณฑ์สำหรับข้อบ่งชี้
กรณีรุนแรงที่การสูญเสียการรับรู้แสงไม่ฟื้นตัวในเวลาอันสั้น : ตอบสนองต่อการรักษาได้ไม่ดีการคงที่ของการมองเห็น : แม้ในกรณีที่ผ่านไปหลายสัปดาห์หลังการบาดเจ็บ ยังคงพยายามให้การรักษาด้วยยาอย่างจริงจัง แต่จำเป็นต้องติดตามประมาณ 1 ปีจนกว่าการมองเห็น จะคงที่การฟื้นตัวตามธรรมชาติ : ในโรคเส้นประสาทตา จากการบาดเจ็บทั่วไป มีรายงานการฟื้นตัวตามธรรมชาติใน 15-30% ของกรณี ในเด็ก การมองเห็น ดีขึ้นเองในประมาณ 40%
ใน IONTS มีการเปรียบเทียบระหว่างการรักษาด้วยสเตียรอยด์ การเปิดคลองประสาทตา และการสังเกต และไม่มีวิธีใดที่แสดงความเหนือกว่าอย่างมีนัยสำคัญ 2) การเลือกการรักษาขึ้นอยู่กับการประเมินเป็นรายบุคคล โดยพิจารณาสภาพร่างกายโดยรวม ความรุนแรงของการบาดเจ็บ และการมีกระดูกหัก
Q
การรักษาด้วยสเตียรอยด์มีประสิทธิภาพแค่ไหน?
A
ใน IONTS (การศึกษานานาชาติเกี่ยวกับการบาดเจ็บของเส้นประสาทตา ) การรักษาด้วยสเตียรอยด์ การเปิดคลองประสาทตา และการสังเกต ล้วนไม่แสดงความเหนือกว่าอย่างมีนัยสำคัญ กรณีรุนแรงที่การสูญเสียการรับรู้แสงไม่ฟื้นตัวในเวลาอันสั้นหลังการบาดเจ็บมักตอบสนองต่อการรักษาได้ไม่ดี การรักษาด้วยสเตียรอยด์แบบพัลส์ มีวัตถุประสงค์เพื่อลดอาการบวมน้ำในเนื้อประสาทตา แต่ประสิทธิผลแตกต่างกันมากในแต่ละบุคคล และข้อบ่งชี้จะพิจารณาจากสภาพร่างกายโดยรวม กลไกการบาดเจ็บ และความรุนแรงอย่างครอบคลุม
สาเหตุหลักของการบาดเจ็บเส้นประสาทตา คิดว่าเป็นภาวะสมองบวมชนิดหลอดเลือด (vasogenic edema) ภายในเนื้อเส้นประสาทตา (เนื้อเยื่อที่เทียบเท่ากับสารสีขาวในสมอง) ที่เกิดจากการกระแทก เป็นพยาธิสภาพเดียวกับสมองบวมจากการกระแทกศีรษะ และการบาดเจ็บโดยตรงต่อเส้นใยประสาทตาในช่องเส้นประสาทตา จากก้อนเลือดหรือเศษกระดูกนั้นพบได้น้อย
ภาวะสมองบวมชนิดหลอดเลือดนี้จะกดทับเส้นประสาทตา ภายในช่องกระดูก (ช่องเส้นประสาทตา ) และทำให้ความผิดปกติของการไหลเวียนเลือด ภาวะขาดเลือด และความเสียหายของแอกซอนดำเนินไปโดยกลไกคล้ายกับ compartment syndrome
คลื่นกระแทกที่เกิดจากแรงดันเกินของการระเบิดจะแพร่ผ่านโครงสร้างของตา ทำให้เกิดแรงเฉือนและความเครียดต่อเส้นใยประสาทตา ส่งผลให้เกิดการบาดเจ็บของแอกซอนแบบเฉือน (shear axonal injury) ซึ่งนำไปสู่การอักเสบของเส้นประสาทและความผิดปกติของการทำงาน ไม่พบการบาดเจ็บระดับมหภาค แต่ในระดับเนื้อเยื่อจะเกิดความเสียหายของแอกซอน gliosis และการอักเสบ
ในแบบจำลองสัตว์ (Rex และคณะ) ยืนยันว่า:
ความดันลูกตา สูงขึ้นชั่วคราวการตายของเซลล์ปมประสาทจอตา (RGC ) และการเสื่อมของแอกซอนทั่วเส้นประสาทตา
การเพิ่มขึ้นแบบเลือกสรรของ IL-1α และ IL-1β ในเส้นประสาทตา และจอตา (ไซโตไคน์อื่นไม่เปลี่ยนแปลง)
ความสัมพันธ์แบบขนาด-การตอบสนองระหว่างจำนวนครั้งที่สัมผัสกับการระเบิดและระดับของการเสื่อมของเส้นประสาท
ต้อหิน
ทิศทางการเสื่อมของแอกซอน: การเสื่อมจากส่วนปลายไปยังส่วนต้น
การเปลี่ยนแปลงของเนื้อเยื่อ: เกิดการปรับโครงสร้างของแอสโทรไซต์ (astrocyte remodeling)
การอักเสบ: ไซโตไคน์หลายชนิดเพิ่มขึ้น
โรคเส้นประสาทตาจากการบาดเจ็บโดยตรง
ตำแหน่งที่เสียหาย : มีตำแหน่งที่เสียหายชัดเจน
การดำเนินโรค : การเสื่อมของแอกซอนอย่างรวดเร็วและก้าวหน้า และการตายของเซลล์
กลไก : การกดทับทางกลโดยตรงและการเฉือนเป็นหลัก
TON ที่เกิดจากการระเบิด
ตำแหน่งที่เสียหาย : ไม่มีการบาดเจ็บที่มองเห็นได้ด้วยตาเปล่า ผลกระทบในวงกว้างจากคลื่นกระแทก
การอักเสบ : รูปแบบการเพิ่มขึ้นที่จำกัดเฉพาะ IL-1α และ IL-1β
ลักษณะเฉพาะ : แสดงพยาธิสภาพทางประสาทที่แตกต่างจากโรคต้อหิน และโรคเส้นประสาทตา จากการบาดเจ็บโดยตรง
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
ด้านล่างนี้คือตัวเลือกการรักษาในระยะการวิจัย
การรักษา สถานะการวิจัย หมายเหตุ อีริโทรพอยอิติน (EPO) การศึกษานำร่อง รายงานการปรับปรุงผลลัพธ์ในผู้ป่วยโรคเส้นประสาทตา จากการบาดเจ็บ (Kashkouli และคณะ) siRNA ของ Caspase-2 แบบจำลองสัตว์ อยู่ระหว่างการตรวจสอบในแบบจำลองการบาดเจ็บตาจากคลื่นกระแทกในอากาศ (Thomas และคณะ) ปัจจัยป้องกันระบบประสาท (เช่น BDNF ) ขั้นตอนการวิจัยพื้นฐาน กำลังดำเนินการวิจัยที่มุ่งยับยั้งปัจจัยการเสื่อมของระบบประสาทและการอักเสบ การฉีดเข้าแก้วตา แบบจำลองสัตว์ การให้ยา 1 วันหลังการบาดเจ็บอาจเพิ่มแอกซอนที่เสื่อม (Naguib และคณะ) ควรระมัดระวังในการให้ยาในระยะเฉียบพลัน
ในการศึกษานำร่องโดย Kashkouli และคณะ การให้ EPO แก่ผู้ป่วยโรคเส้นประสาทตา จากการบาดเจ็บช่วยปรับปรุงผลลัพธ์ทางสายตา การประยุกต์ใช้โดยตรงกับชนิดที่เกิดจากคลื่นกระแทกจำเป็นต้องมีการวิจัยเพิ่มเติม
การวิจัยที่มุ่งเสริมสร้างปัจจัยป้องกันระบบประสาทและการสร้างเส้นประสาทใหม่ รวมถึงการยับยั้งปัจจัยการเสื่อมของระบบประสาทและการอักเสบกำลังดำเนินอยู่ และคาดว่าจะนำไปใช้ทางคลินิกในอนาคต
Kheir WJ, Bhatt U, Shields R, et al. Ophthalmic Injuries After the Port of Beirut Blast. JAMA Ophthalmol. 2021;139(4):494-497.
Levin LA, Beck RW, Joseph MP, et al. The treatment of traumatic optic neuropathy: the International Optic Nerve Trauma Study. Ophthalmology. 1999;106(7):1268-1277.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต