การฉีกขาดของเส้นประสาทตา (optic nerve avulsion) เป็นภาวะที่พบได้ยากซึ่งเส้นประสาทตา ถูกแยกออกจากลูกตาที่ระดับแผ่นลามินาคริบโรซา จากการบาดเจ็บ
เป็นชนิดหนึ่งของโรคเส้นประสาทตา จากการบาดเจ็บ (TON) และจัดอยู่ในประเภทโรคเส้นประสาทตา จากการบาดเจ็บชนิดหน้า
ในกรณีที่ขาดออกจากกันโดยสมบูรณ์ จะเกิดการสูญเสียการรับรู้แสง (NLP) และผลกระทบต่อการมองเห็น อาจรุนแรงถึงขั้นหายนะ
ยังไม่มีการรักษาที่ได้ผลชัดเจน การวินิจฉัยตั้งแต่เนิ่นๆ และหลีกเลี่ยงการรักษาที่ไม่จำเป็นเป็นสิ่งสำคัญที่สุด
หากไม่สามารถตรวจดูจอตาได้เนื่องจากเลือดออกในน้ำวุ้นตา การตรวจอัลตราซาวนด์แบบ B-mode และ CT มีประโยชน์ในการวินิจฉัย
ในโรคเส้นประสาทตา จากการบาดเจ็บที่มาพร้อมกับกระดูกหักของคลองประสาทตา การผ่าตัดเปิดคลองประสาทตาอาจช่วยให้การมองเห็น ดีขึ้น
หลังจาก 6-8 สัปดาห์หลังการบาดเจ็บ จะเกิดการฝ่อของเส้นประสาทตา แบบค่อยเป็นค่อยไป และหัวประสาทตาจะซีดลง
การฉีกขาดของเส้นประสาทตา (optic nerve avulsion; ONA) เป็นภาวะที่เส้นประสาทตา ถูกแยกออกจากลูกตาที่ระดับ lamina cribrosa เนื่องจากการบาดเจ็บ เรียกอีกอย่างว่า optic nerve head avulsion ซึ่งหมายถึงภาวะเดียวกัน ไม่มีการแตกของเยื่อหุ้มเส้นประสาทตา หรือตาขาว ข้างเคียง1)
ในการฉีกขาดของเส้นประสาทตา ความต่อเนื่องของเยื่อหุ้มเส้นประสาทตา ยังคงอยู่ และเกิดการขาดของเส้นใยประสาทตาที่ไม่มีปลอกไมอีลินที่ lamina cribrosa ซึ่งเป็นบริเวณที่อ่อนแอทางโครงสร้าง Optic nerve evulsion และ optic nerve avulsion หมายถึงภาวะเดียวกัน แต่แตกต่างกันทางรากศัพท์
การฉีกขาดของเส้นประสาทตาเป็นชนิดหนึ่งของโรคเส้นประสาทตา จากการบาดเจ็บ (traumatic optic neuropathy; TON) และจัดอยู่ในประเภท TON ชนิดหน้า1) โดยรวมแล้ว TON เกิดขึ้นใน 0.5-5% ของการบาดเจ็บที่ศีรษะ5) และการฉีกขาดของเส้นประสาทตาเป็นภาวะที่พบได้ยากในกลุ่มนี้2) มีตั้งแต่การฉีกขาดบางส่วนจนถึงทั้งหมด และผลกระทบต่อการมองเห็น อาจรุนแรงถึงขั้นหายนะ1)
ตำแหน่งที่เกิดการฉีกขาดบ่อยคือ หัวประสาทตา (พบบ่อยที่สุด), ปลายเบ้าตา และออปติกไคแอสมาพบ1) สาเหตุที่พบบ่อยที่สุดคืออุบัติเหตุทางถนน รองลงมาคือการบาดเจ็บจากการเล่นกีฬา การหกล้ม และการทะเลาะวิวาท ในการวิเคราะห์อภิมานโดย Buchwald et al. วัตถุทื่อขนาดเล็กหรือนิ้วมือเป็นสาเหตุ 49% ของกรณี1) การฉีกขาดของเส้นประสาทตาเกิดขึ้นโดยเฉพาะเมื่อมีแรงหมุนที่รุนแรงกระทำ เช่น เมื่อนิ้วมือเข้าไปในเบ้าตา เป็นที่รู้จักว่าเป็นการบาดเจ็บรุนแรงที่พบได้ยากในการบาดเจ็บที่ตาชนิดทื่อที่เกี่ยวข้องกับมวย อุบัติเหตุทางถนน และกีฬา
Q
การฉีกขาดของเส้นประสาทตา (optic nerve head avulsion) กับโรคเส้นประสาทตาจากการบาดเจ็บ (TON) แตกต่างกันอย่างไร?
A
การฉีกขาดของเส้นประสาทตาเป็นชนิดหนึ่งของ TON ซึ่งหมายถึงการแยกตัวทางกายภาพที่ระดับ lamina cribrosa TON เป็นแนวคิดที่กว้างกว่าซึ่งครอบคลุมตั้งแต่การฟกช้ำจนถึงการขาดทั้งหมด และการฉีกขาดของเส้นประสาทตาถือเป็นหนึ่งในชนิดที่รุนแรงที่สุด1)
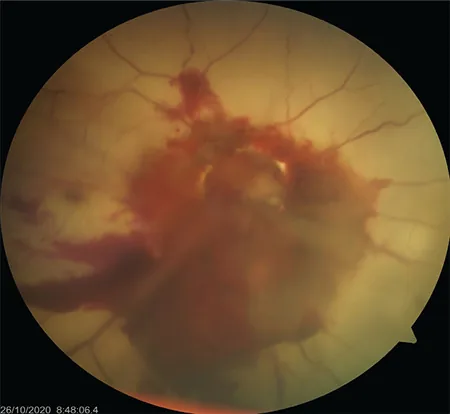
ภาพถ่ายจอตาของการฉีกขาดของเส้นประสาทตาโดยสมบูรณ์: หัวประสาทตากลวง, เลือดออกในน้ำวุ้นตา, จอตาขาดเลือด Şahin S, Furundaoturan O, Esen Barış M, Demirkılınç Biler E. Sheath-Preserving Complete Optic Nerve Avulsion Following Closed-Globe Injury: A Case Report. Turk J Ophthalmol. 2022;52(3):216-219. Figure 1. PM
CI D: PMC9249110. License: CC BY.
ภาพถ่ายจอประสาทตา หลังการบาดเจ็บลูกตาชนิดปิดแสดงช่องว่างของจานประสาทตา (empty optic disc) จากการฉีกขาดของเส้นประสาทตาชนิดสมบูรณ์ เลือดออกในวุ้นตา และการเปลี่ยนแปลงของจอประสาทตา จากการขาดเลือด ซึ่งสอดคล้องกับภาวะบุ๋มของจานประสาทตา เลือดออกในวุ้นตา และการสูญเสียการรับรู้แสงในการฉีกขาดชนิดสมบูรณ์ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
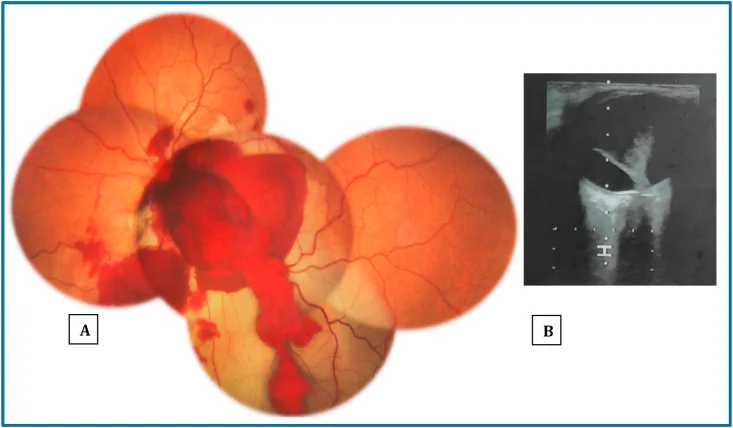
ภาพถ่ายจอประสาทตาครั้งแรกที่ตรวจพบการฉีกขาดของจานประสาทตาและภาพอัลตราซาวนด์ลูกตา Mahjoub A, Sellem I, Mahjoub A, et al. Optic nerve avulsion: Case report. Ann Med Surg (Lond). 2021;68:102554. Figure 1. PM
CI D: PMC8278239. License: CC BY.
ผลการตรวจครั้งแรกหลังการบาดเจ็บจากของทื่อ (ตกม้า): (A) ภาพถ่ายจอประสาทตา แสดงเลือดออกในวุ้นตา จำนวนมากปกคลุมจานประสาทตา และเลือดออกก่อนจอประสาทตา (B) อัลตราซาวนด์ลูกตาแสดงวุ้นตา หลุดลอกส่วนหลัง ซึ่งสอดคล้องกับผลการตรวจจอประสาทตา และอัลตราซาวนด์ในระยะเฉียบพลันของการฉีกขาดของจานประสาทตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
การมองเห็น ลดลงอย่างรุนแรงเฉียบพลันการมองเห็น อาจยังคงอยู่บ้างสูญเสียการมองเห็น อย่างกะทันหัน : การมองเห็น ลดลงอย่างรวดเร็วทันทีหลังการบาดเจ็บเป็นลักษณะเฉพาะ3) ปวดตา ปวดตา ร่วมกับการบาดเจ็บ3)
ผลการตรวจหลักที่แพทย์ยืนยันมีดังนี้
ความบกพร่องของรูม่านตา ชนิดรับแสงสัมพัทธ์ (RAPD ) : ตรวจพบในตาข้างที่ได้รับผลกระทบ เป็นลักษณะเฉพาะของโรคเส้นประสาทตา จากการบาดเจ็บ1) 3) 4) ผลการตรวจจอประสาทตา (จานประสาทตา ) : หากสื่อกลางตาใส จะพบภาวะบุ๋มของจานประสาทตา ที่ลึกผิดปกติ เกิดจากโพรงที่เกิดขึ้นเมื่อเส้นประสาทตา หดกลับเข้าไปในปลอกดูรา มักมีเลือดออกในวุ้นตา และเลือดออกรอบจานประสาทตา ร่วมด้วย1) จอประสาทตา ปกติทันทีหลังการบาดเจ็บจอประสาทตา อาจดูปกติ หลังจาก 6-8 สัปดาห์ขึ้นไป จะเกิดการฝ่อของเส้นประสาทตา ที่ค่อยๆ ดำเนินไป และสีของจานประสาทตา จะซีดลงภาวะแทรกซ้อนของหลอดเลือดแดงจอประสาทตา ส่วนกลางอุดตัน : อาจเกิดในกรณีรุนแรงค่าการกะพริบกลาง (CFF ) : ลดลงอย่างมากหรือไม่สามารถวัดได้
การฉีกขาดบางส่วน
การมองเห็น
ผล OCT : พบโพรงลึกที่จานประสาทตา ชั้นเส้นใยประสาทจอตา (RNFL ) บางลง (รายงาน 46 μm ด้านขมับ, 91 μm ด้านบนขมับ, 60 μm ด้านบนจมูก) 1)
การดำเนินโรค : การเจริญของเซลล์เกลียปกคลุมโพรงที่ขาดออก การเจริญของเซลล์เกลียจะชัดเจนขึ้นหลังจาก 1 เดือน 1)
การขาดออกโดยสมบูรณ์
การมองเห็น
จอตา : เส้นประสาทตา หดกลับเข้าไปในปลอกดูรา เกิดเป็นโพรงลึก
การพยากรณ์โรค : แทบไม่คาดหวังการฟื้นคืนการทำงานของสายตา ความเสียหายทางโครงสร้างไม่สามารถกลับคืนได้ 4)
การเปลี่ยนแปลงตามเวลาของผล OCT ความหนาของ GCC (กลุ่มเซลล์ปมประสาท) เริ่มบางลงต่ำกว่าช่วงปกติ 2 สัปดาห์หลังการบาดเจ็บ หลังจากนั้นเป็นที่ทราบกันว่าคงที่หลังจากประมาณ 30-50 วัน การตรวจหลอดเลือดด้วยฟลูออเรสซีน อาจแสดงการอุดตันของสาขาหลอดเลือดดำและการสร้างหลอดเลือดขนาดเล็กใหม่ 1)
Q
หากเลือดออกในน้ำวุ้นตาทำให้มองไม่เห็นจอตา จะวินิจฉัยได้อย่างไร?
A
การตรวจอัลตราซาวนด์โหมด B มีประโยชน์ สามารถตรวจพบเป็นบริเวณสะท้อนเสียงต่ำซึ่งสอดคล้องกับตำแหน่งที่ขาดออก 1) การตรวจ CT และ MRI ใช้เป็นเครื่องมือเสริม ดูรายละเอียดในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
การบาดเจ็บแบบทื่อ : กลไกที่พบบ่อยที่สุด 1) วัตถุทื่อขนาดเล็กหรือนิ้วมือเข้าไประหว่างลูกตากับผนังเบ้าตา มักเกิดขึ้นเมื่อมีแรงหมุนที่รุนแรง เช่น เมื่อนิ้วมือเข้าไปในเบ้าตา การบาดเจ็บแบบทะลุ : พบได้น้อยแต่เกิดขึ้น มีรายงานการบาดเจ็บแบบทะลุจากกิ่งไม้ในอุบัติเหตุรถ ATV (ยานพาหนะทุกพื้นที่) → ลูกตาเคลื่อน + เส้นประสาทตา ขาดออก 2) กลุ่มเสี่ยงสูง : เพศชาย, ผู้ประสบอุบัติเหตุทางถนน, การบาดเจ็บตาโดยไม่ได้ตั้งใจระหว่างเล่นกีฬา, การบาดเจ็บที่ศีรษะและใบหน้าจากการหกล้มอุบัติเหตุ ATV : ยานพาหนะความเร็วสูงแบบเปิด ไม่มีอุปกรณ์ป้องกัน มีความเสี่ยงสูงต่อการบาดเจ็บที่ใบหน้าและตา 2) แรงหมุนจากภายนอก : อาจเกิดขึ้นเมื่อได้รับแรงหมุนอย่างแรงที่ใบหน้า เช่น ในกีฬามวย
ลักษณะเฉพาะของการตรวจภาพแต่ละชนิดแสดงไว้ด้านล่าง
การตรวจ การใช้งานหลัก ข้อควรระวัง CT (ภาพตัดบาง) ตรวจหาการแตกหักและการฉีกขาดของหัวประสาทตา ต้องใช้ภาพตัดบาง 0.75-1 มม. MRI (STIR/DWI) ตรวจหาการบวมหรือการฉีกขาดของเส้นประสาทตา ห้ามใช้หากมีสิ่งแปลกปลอมที่เป็นโลหะ อัลตราซาวนด์โหมด B การวินิจฉัยในกรณีเลือดออกในน้ำวุ้นตา ไม่รุกรานและทำได้รวดเร็ว
การตรวจอวัยวะภายในตา (การตรวจด้วยกล้องตรวจตา) : สามารถวินิจฉัยโดยตรงในกรณีที่สื่อกลางโปร่งใส พบรอยบุ๋มของจานประสาทตา ที่ลึกผิดปกติ มักไม่สามารถสังเกตจานประสาทตา ได้เนื่องจากเลือดออกในน้ำวุ้นตา อัลตราซาวนด์โหมด B : มีประโยชน์เมื่อไม่สามารถสังเกตจานประสาทตา ได้เนื่องจากเลือดออกในน้ำวุ้นตา ตรวจพบบริเวณสะท้อนเสียงต่ำที่ตำแหน่งที่ถูกฉีกขาด 1) การตรวจ CT : การตรวจภาพทางรังสีทางเลือกแรกสำหรับการบาดเจ็บที่เบ้าตา จำเป็นต้องทำ CT แบบบาง (0.75–1 มม.) เนื่องจากชิ้นขนาด 3 มม. อาจพลาดการแตกหักของคลองประสาทตาหรือเลือดออกในเซลล์ Onodi 8) มีรายงานว่า 20% ของการแตกหักของคลองประสาทตาถูกพลาดในการตรวจ CT อาจพบข้อบกพร่องของผนังตาขาว การตรวจ MRI : ลำดับ STIR ตรวจพบการบวมและสัญญาณสูงของเส้นประสาทตา 4) DWI (การถ่ายภาพแบบแพร่) ยังสามารถตรวจพบการจำกัดการแพร่ของเส้นประสาทตา ได้ 4) ในกรณีที่เส้นประสาทตา ขาด พบสัญญาณของเหลวที่รอยต่อระหว่างในคลองกับในกะโหลกศีรษะ 4) ห้ามใช้เป็นทางเลือกแรกหลังการบาดเจ็บหากมีโอกาสที่สิ่งแปลกปลอมที่เป็นโลหะOCT 1) มีประโยชน์ในการติดตามการเปลี่ยนแปลงความหนาของ GCC ตามเวลาหลังจากได้รับบาดเจ็บ 2 สัปดาห์การประเมินภาวะแทรกซ้อนของการอุดตันของหลอดเลือดแดงจอประสาทตา ส่วนกลาง : ในกรณีรุนแรง ให้ตรวจสอบว่ามีภาวะแทรกซ้อนหรือไม่ การตรวจหลอดเลือดด้วยฟลูออเรสซีน อาจมีประโยชน์
ยังไม่มีการรักษาที่มีประสิทธิภาพที่ได้รับการยอมรับสำหรับการฉีกขาดของเส้นประสาทตา การวินิจฉัยตั้งแต่เนิ่นๆ และหลีกเลี่ยงการรักษาที่ไม่จำเป็นเป็นสิ่งสำคัญที่สุด สเตียรอยด์ ทางหลอดเลือดดำขนาดสูงไม่แสดงประโยชน์ และอาจมีความเสี่ยงที่จะเกิดอันตราย 1) ไม่มีการแทรกแซงทางการแพทย์ในปัจจุบันที่สามารถซ่อมแซมความเสียหายทางโครงสร้างที่ไม่สามารถกลับคืนได้ (การฉีกขาดทางกายภาพที่ lamina cribrosa) หลักการคือหลีกเลี่ยงการรักษาที่รุกรานโดยไม่จำเป็นหลังจากการวินิจฉัยที่เหมาะสม และพยายามรักษาการทำงานของการมองเห็น ที่เหลืออยู่
สำหรับการรักษาโรคเส้นประสาทตา จากการบาดเจ็บโดยทั่วไป (รวมถึงชนิดอื่นนอกเหนือจากการฉีกขาดของเส้นประสาทตา) ให้พิจารณาดังต่อไปนี้:
IONTS (การศึกษาการบาดเจ็บของเส้นประสาทตา ระหว่างประเทศ) : ทั้งการรักษาด้วยสเตียรอยด์ และการผ่าคลายคลองประสาทตาไม่แสดงความเหนือกว่าอย่างชัดเจนเมื่อเทียบกับการสังเกต ควรตัดสินใจการรักษาเป็นรายบุคคล 3) 7) การรักษาแบบประคับประคอง : อาจให้สารละลายความดันออสโมติกสูงและสเตียรอยด์ ในระยะแรกการผ่าตัดเปิดคลองประสาทตา : คาดหวังการมองเห็น ที่ดีขึ้นได้หากมีกระดูกคลองประสาทตาหัก สามารถทำได้โดยการส่องกล้องทางจมูก (ETOND) ซึ่งเป็นการผ่าตัดที่มีการรุกรานน้อย6) การผ่าตัดเร็ว (ภายใน 24-48 ชั่วโมงหลังบาดเจ็บ) สัมพันธ์กับการพยากรณ์โรคที่ดีขึ้น5) หากการมองเห็น ก่อนผ่าตัดดีกว่า hand motion อัตราการดีขึ้นหลังผ่าตัดจะสูง5)
Fukumasa et al. (2024) รายงานเด็กชายอายุ 10 ปีที่มีภาวะเส้นประสาทตา ถูกทำลายจากอุบัติเหตุเนื่องจากกระดูกคลองประสาทตาหัก ได้รับการผ่าตัดเปิดคลองประสาทตา 6 ชั่วโมงหลังบาดเจ็บ และให้ prednisolone 25 มก./กก./วัน หลังผ่าตัด การมองเห็น ก่อนผ่าตัด hand motion ดีขึ้นเป็น 20/30 หลังจาก 12 วัน และคงอยู่นาน 9 เดือน5) ในเด็กที่มีภาวะเส้นประสาทตา ถูกทำลายจากอุบัติเหตุ ประมาณ 80% รายงานว่าการมองเห็น ดีขึ้น
Tachibana et al. (2024) รายงานชายอายุ 70 ปีที่มีภาวะเส้นประสาทตา ถูกทำลายจากอุบัติเหตุ ได้รับ methylprednisolone 1 กรัม/วัน แบบชีพจร แล้วตามด้วยการผ่าตัดลดความดันคลองประสาทตาด้วยกล้อง การมองเห็น ดีขึ้นจาก 0.2 เป็น 0.8 (หลังจาก 6 เดือน)7)
เมื่อมีเลือดออกใต้จอประสาทตา ร่วมด้วย : การย้ายเลือดด้วยแก๊ส SF6 ร่วมกับการฉีด rtPA 25 ไมโครกรัม/0.1 มล. เข้าแก้วตา อาจได้ผล มีรายงานความสำเร็จในการย้ายเลือดออกจากใต้จอประสาทตา โดยการนอนคว่ำ 3 วัน1)
หากมีการฉีกขาดสมบูรณ์หรือเส้นประสาทตา ขาดที่มีความเสียหายของโครงสร้างแบบถาวร ไม่มีข้อบ่งชี้ในการผ่าตัด4)
ความเสี่ยงของภาวะแทรกซ้อนจากการรักษาด้วยสเตียรอยด์ ได้แก่ เลือดออกในทางเดินอาหาร การติดเชื้อ และผลเสียในผู้ป่วยที่มีการบาดเจ็บที่สมอง4)
ไม่มีการรักษาที่ได้ผลสำหรับการฉีกขาดของเส้นประสาทตาโดยตรง และหลังจากการวินิจฉัยที่เหมาะสม ควรหลีกเลี่ยงการรักษาที่รุกรานโดยไม่จำเป็น
Q
การผ่าตัดมีประสิทธิภาพสำหรับการฉีกขาดของเส้นประสาทตาหรือไม่?
A
ไม่มีการรักษาที่ได้ผลที่ได้รับการยอมรับสำหรับการฉีกขาดของเส้นประสาทตาโดยตรง อย่างไรก็ตาม ในภาวะเส้นประสาทตา ถูกทำลายจากอุบัติเหตุที่มีกระดูกคลองประสาทตาหัก การผ่าตัดเปิดคลองประสาทตาอาจช่วยให้การมองเห็น ดีขึ้น5) หากมีความเสียหายของโครงสร้างแบบถาวร เช่น การฉีกขาดสมบูรณ์ ไม่มีข้อบ่งชี้ในการผ่าตัด4)
กลไกหลักของการฉีกขาดของเส้นประสาทตาแบ่งออกเป็นการบาดเจ็บทางอ้อมและการบาดเจ็บโดยตรง มีสมมติฐานต่างๆ เกี่ยวกับกลไกการเกิดที่เกี่ยวข้องกับการบาดเจ็บแบบทื่อ แต่ในทุกกรณี แอกซอนที่ไม่มีปลอกไมอีลินของเส้นประสาทตา จะขาดที่บริเวณ lamina cribrosa ซึ่งอ่อนแอทางโครงสร้าง จากนั้นเส้นใยประสาทจะเคลื่อนไปทางด้านหลังภายในปลอกหุ้มเส้นประสาท
ความเปราะบางของ lamina cribrosa : แอกซอนของเส้นประสาทตา จะสูญเสียปลอกไมอีลินและเนื้อเยื่อเกี่ยวพันรองรับที่ lamina cribrosa บริเวณนี้ไวต่อการบาดเจ็บมากที่สุด และกรณีส่วนใหญ่เกิดขึ้นที่รอยต่อระหว่างหัวประสาทตากับลูกตา กลไกหลักคือการขาดของเส้นประสาทที่ไม่มีปลอกไมอีลินในขณะที่ความต่อเนื่องของเยื่อดูราของเส้นประสาทตา ยังคงอยู่ จากนั้นเส้นใยประสาทจะเคลื่อนไปทางด้านหลังภายในปลอกหุ้มเส้นประสาทปรากฏการณ์เบลล์ (การบาดเจ็บทางอ้อม) : การสะท้อนป้องกันที่ทำให้ลูกตาหมุนขึ้นและออกด้านนอกระหว่างการบาดเจ็บทำให้เกิดแรงบิดต่อเส้นประสาทตา 1) ความดันลูกตา สูงขึ้นอย่างเฉียบพลัน (การบาดเจ็บทางอ้อม)ความดันลูกตา ที่เพิ่มขึ้นอย่างรุนแรงจากการบาดเจ็บทื่อแบบไม่ทะลุจะดันเส้นประสาทตา การสร้างแบบจำลองคอมพิวเตอร์โดย Cirovic และคณะแสดงให้เห็นว่าความดันลูกตา อาจสูงถึงประมาณ 300 มิลลิเมตรปรอท1) การเคลื่อนที่ของลูกตาอย่างฉับพลัน : การเคลื่อนที่ของลูกตาไปข้างหน้าอย่างฉับพลันหรือการดันเส้นประสาทตา ไปด้านหลัง (retropulsion) ทำให้เกิดแรงเฉือนการบาดเจ็บโดยตรง : การบาดเจ็บโดยตรงต่อจานประสาทตา จากการบาดเจ็บแบบทะลุ (พบได้ค่อนข้างน้อย)การขาดออกภายในเบ้าตา : มีรายงานการขาดออกในตำแหน่งที่อยู่ด้านหลังมากขึ้น การตรวจทางจุลพยาธิวิทยาที่พบว่าไม่มีเนื้อเยื่อประสาทภายในเยื่อหุ้มดูราได้พิสูจน์ให้เห็นถึงการขาดความต่อเนื่องภายในเบ้าตา ในรายงานบางฉบับ2) ปฏิกิริยาของเซลล์เกลีย : ในกรณีที่ขาดออกบางส่วน โพรงที่ขาดจะถูกปกคลุมด้วยเนื้อเยื่อเกลีย การเพิ่มจำนวนของเซลล์เกลียจะเด่นชัดขึ้นหลังจากหนึ่งเดือน1) ความผิดปกติของหลอดเลือด : การเปลี่ยนแปลงของหลอดเลือดรอบจานประสาทตา ใกล้บริเวณที่ขาดออกอาจทำให้การไหลเวียนเลือดไปยังจอประสาทตา บกพร่อง1) การอุดตันของหลอดเลือดแดงจอประสาทตา ส่วนกลางก็เกิดขึ้นจากกลไกนี้เช่นกัน
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
LSCI (Laser Speckle Contrast Imaging) เป็นเทคนิคในการประเมินการไหลเวียนเลือดที่จานประสาทตา ในโรคเส้นประสาทตา จากการบาดเจ็บแบบไม่รุกรานและเชิงปริมาณ
Jallow และคณะ (2025) ตรวจพบในชายอายุ 15 ปีที่เป็นโรคเส้นประสาทตา จากการบาดเจ็บโดยตรงส่วนหลัง โดยใช้ LSCI ว่าดัชนีความเร็วการไหลเวียนเลือดสูงสุด (Peak BFVi) ลดลงในตาที่ได้รับผลกระทบ (13.4 หน่วยสัมพัทธ์) เทียบกับตาปกติ (20.5 หน่วยสัมพัทธ์) หลังจาก 3 สัปดาห์9) ความแตกต่างยังคงอยู่หลังจาก 6 เดือน (15.1 เทียบกับ 13.7 หน่วยสัมพัทธ์) ศักยภาพในการประยุกต์ใช้ในการประเมินการบาดเจ็บเฉียบพลันเป็นที่น่าสนใจ
การถ่ายภาพด้วยเทนเซอร์การแพร่ (DTI) สามารถวัดปริมาณการเปลี่ยนแปลงโครงสร้างจุลภาคของเส้นประสาทตา และอาจมีประโยชน์ในการพยากรณ์โรค 4)
เป็นวิธีการวัดปริมาณโดยใช้ ImageJ macro บน Goldmann ซึ่งช่วยให้สามารถติดตามการเปลี่ยนแปลงพื้นที่ของเส้นไอโซเซนซิทีฟเมื่อเวลาผ่านไป 7) ใช้ในการประเมินการเปลี่ยนแปลงลานสายตาในโรคเส้นประสาทตา จากการบาดเจ็บ
แนวทางการทดลอง เช่น อีริโทรพอยอิติน, ปัจจัยบำรุงเส้นประสาทที่มาจากสมอง (BDNF ) และการบำบัดด้วยสเต็มเซลล์ คาดว่าจะช่วยซ่อมแซมเส้นประสาทตา ในอนาคต 4)
Q
LSCI คืออะไร? มีประโยชน์อย่างไรในการวินิจฉัยโรคเส้นประสาทตาจากการบาดเจ็บ?
A
LSCI ย่อมาจาก Laser Speckle Contrast Imaging เป็นเทคนิคที่ไม่รุกรานเพื่อประเมินการไหลเวียนเลือดของจอประสาทตา และหัวประสาทตาในเชิงปริมาณ มีการศึกษาแสดงให้เห็นว่าสามารถตรวจพบการลดลงของการไหลเวียนเลือดในตาที่เป็นโรคเส้นประสาทตา จากการบาดเจ็บเมื่อเทียบกับตาปกติ 9) และกำลังถูกวิจัยเพื่อใช้เป็นตัวบ่งชี้การประเมินตามวัตถุประสงค์ในการบาดเจ็บเฉียบพลัน
Bayram-Suverza M, Rosano-Barragán M, Ramírez-Estudillo JA. Long-term follow-up of a patient with partial optic nerve avulsion associated with submacular hemorrhage who underwent pneumatic displacement. Am J Ophthalmol Case Rep. 2024;35:102083.
Omari A, Carniciu AL, Desai M, et al. Globe dislocation and optic nerve avulsion following all-terrain vehicle accidents. Am J Ophthalmol Case Rep. 2022;27:101621.
Tenewitz JE, Chen EJ, Cartwright MJ. A rare presentation of direct traumatic optic neuropathy in a patient poked in the eye by an antenna. Cureus. 2021;13(9):e18244.
Naik SN, Nayak DV. Unravelling the unseen: a case series exploring the enigmas of traumatic optic neuropathy. Cureus. 2024;16(12):e75546.
Fukumasa H, Yamaga Y, Miyaoka R, et al. Successful combination therapy of optic canal decompression and steroid administration for traumatic optic neuropathy in a 10-year-old boy. Cureus. 2024;16(9):e70124.
Okui T, Sakamoto T, Morikura I, et al. Feasibility of navigation-assisted endoscopic transnasal optic nerve decompression for the treatment of traumatic optic neuropathy in patients with midfacial fractures. J Korean Assoc Oral Maxillofac Surg. 2024;50:273-284.
Tachibana M, Kanno J, Hashimoto M, et al. Quantification of Goldmann visual fields during resolution of traumatic optic neuropathy. Case Rep Ophthalmol Med. 2024;2024:5560696.
Mehta A, Rathod R, Ahuja C, et al. Hemorrhage in Onodi cell leading to traumatic optic neuropathy. Craniomaxillofac Trauma Reconstr. 2021;14(1):70-73.
Jallow MA, Gholap RS, Asanad S, et al. Laser speckle contrast imaging detects relative blood flow reduction in traumatic optic neuropathy. Am J Ophthalmol Case Rep. 2025;38:102326.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต