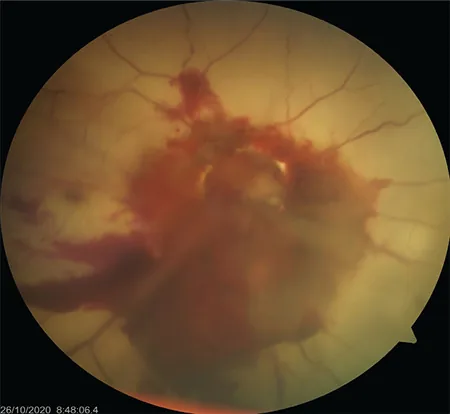
部分离断
视力:可能保留一定的视功能。
OCT表现:可见视盘深部空洞。RNFL变薄(有报道颞侧46μm、上颞侧91μm、上鼻侧60μm)1)。
病程:胶质增生覆盖离断空洞。1个月后胶质增生变得明显1)。

视神经撕脱伤(optic nerve avulsion; ONA)是指外伤导致视神经在筛板水平与眼球分离的病理状态。也称为视乳头撕脱(optic nerve head avulsion),指同一病变。不伴有视神经硬膜鞘或邻近巩膜的破裂1)。
视神经撕脱伤中,视神经硬膜的连续性得以保持,而视神经纤维在结构薄弱的筛板无髓鞘部位断裂。optic nerve evulsion和optic nerve avulsion指同一病变,但词源上有所区别。
视神经撕脱伤是外伤性视神经病变(traumatic optic neuropathy; TON)的一种类型,属于前部外伤性视神经病变1)。外伤性视神经病变总体占头部外伤的0.5%~5%5),视神经撕脱伤是其中罕见的病变2)。范围从部分离断到完全离断,对视功能的影响可能是毁灭性的1)。
离断的好发部位为视乳头(最多)、眶尖部和视交叉三处1)。原因以交通事故最多,此外还有运动外伤、跌倒、斗殴等。Buchwald等人的荟萃分析显示,小的钝性物体或手指占原因的49%1)。特别是当手指进入眼眶时,施加强大的旋转外力,容易发生视神经撕脱伤。在拳击、交通事故或运动相关的钝性眼外伤中,被视为罕见的严重外伤。
医生确认的主要所见如下所示。
部分离断
视力:可能保留一定的视功能。
OCT表现:可见视盘深部空洞。RNFL变薄(有报道颞侧46μm、上颞侧91μm、上鼻侧60μm)1)。
病程:胶质增生覆盖离断空洞。1个月后胶质增生变得明显1)。
完全离断
视力:无光感(NLP)。
眼底:视神经回缩至硬膜鞘内,形成深部空洞。
预后:视功能恢复几乎无望。结构性损伤不可逆4)。
OCT表现的随时间变化:伤后2周起GCC(神经节细胞复合体)厚度变薄并低于正常范围。之后约30~50天趋于稳定。荧光眼底造影可能显示静脉分支阻塞和微血管重塑1)。
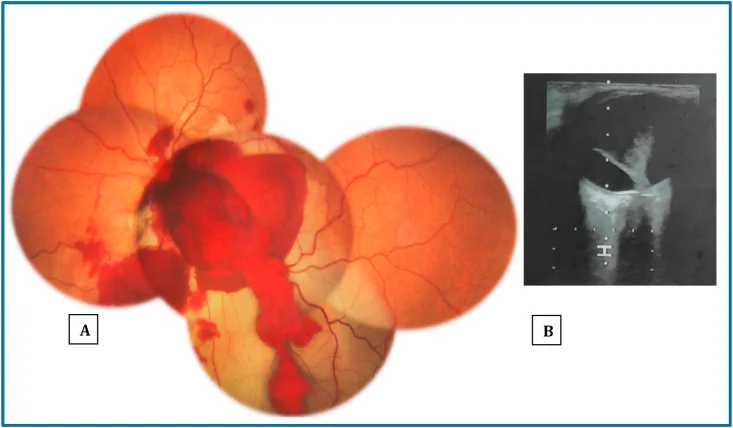
B超检查有用。可检测为与离断部位相对应的低回声区1)。CT和MRI也可辅助使用。详见“诊断与检查方法”一节。
各项影像检查的特性如下所示。
| 检查 | 主要用途 | 注意事项 |
|---|---|---|
| CT(薄层) | 骨折、视乳头离断的检测 | 必须采用0.75~1mm薄层扫描 |
| MRI(STIR/DWI) | 视神经肿胀、断裂的检测 | 有金属异物时禁忌 |
| B型超声 | 玻璃体出血病例的诊断 | 无创、可快速进行 |
视神经撕脱伤尚无有效的治疗方法。早期诊断并避免不必要的治疗最为重要。大剂量静脉注射类固醇未显示有益,反而有风险 1)。对于筛板处物理性断裂这一不可逆的结构改变,目前可用的医疗干预无法修复损伤。原则是在正确诊断下避免不必要的侵入性治疗,努力维持残留的视功能。
对于包括撕脱伤以外类型的外伤性视神经病变,考虑以下治疗。
Fukumasa 等(2024)对一名因视神经管骨折导致外伤性视神经病变的10岁男童,在伤后6小时行视神经管减压术,术后给予泼尼松龙25 mg/kg/日。术前手动视力在12天后改善至20/30,并在9个月后维持5)。儿童外伤性视神经病变中约80%报告视力改善。
Tachibana 等(2024)对一名70岁男性外伤性视神经病变患者,在甲泼尼龙1 g/日脉冲治疗后行内镜下视神经减压术。VA从0.2改善至0.8(6个月后)7)。
合并黄斑下出血时:SF6气体+rtPA 25 μg/0.1 mL玻璃体内注射的气体移位可能有效。有报告称通过保持俯卧位3天成功将出血从黄斑下移位1)。
视神经撕脱伤的主要发病机制分为间接损伤和直接损伤。关于钝性外伤相关的发病机制有多种假说,但无论哪种,均认为在结构脆弱的筛板处视神经无髓神经纤维断裂,随后神经纤维在神经鞘内向后方移动。
LSCI(Laser Speckle Contrast Imaging)是一种无创定量评估外伤性视神经病变中视盘血流的技术。
Jallow等人(2025)在一例15岁男性直接型后部外伤性视神经病变患者中,使用LSCI检测到峰值BFVi(血流速度指数)下降:健眼20.5 a.u.,患眼13.4 a.u.(3周后)9)。6个月后差异仍持续(健眼15.1 a.u.,患眼13.7 a.u.)。其在急性外伤评估中的应用潜力值得关注。
弥散张量成像(DTI)可以量化视神经的微结构变化,可能有助于预测预后4)。
这是一种使用ImageJ宏对Goldmann视野计进行定量的方法,可以纵向追踪等敏感线面积的变化7)。已应用于评估外伤性视神经病变的视野变化。
促红细胞生成素、脑源性神经营养因子(BDNF)和干细胞疗法等实验性方法有望用于未来的视神经修复4)。
Bayram-Suverza M, Rosano-Barragán M, Ramírez-Estudillo JA. Long-term follow-up of a patient with partial optic nerve avulsion associated with submacular hemorrhage who underwent pneumatic displacement. Am J Ophthalmol Case Rep. 2024;35:102083.
Omari A, Carniciu AL, Desai M, et al. Globe dislocation and optic nerve avulsion following all-terrain vehicle accidents. Am J Ophthalmol Case Rep. 2022;27:101621.
Tenewitz JE, Chen EJ, Cartwright MJ. A rare presentation of direct traumatic optic neuropathy in a patient poked in the eye by an antenna. Cureus. 2021;13(9):e18244.
Naik SN, Nayak DV. Unravelling the unseen: a case series exploring the enigmas of traumatic optic neuropathy. Cureus. 2024;16(12):e75546.
Fukumasa H, Yamaga Y, Miyaoka R, et al. Successful combination therapy of optic canal decompression and steroid administration for traumatic optic neuropathy in a 10-year-old boy. Cureus. 2024;16(9):e70124.
Okui T, Sakamoto T, Morikura I, et al. Feasibility of navigation-assisted endoscopic transnasal optic nerve decompression for the treatment of traumatic optic neuropathy in patients with midfacial fractures. J Korean Assoc Oral Maxillofac Surg. 2024;50:273-284.
Tachibana M, Kanno J, Hashimoto M, et al. Quantification of Goldmann visual fields during resolution of traumatic optic neuropathy. Case Rep Ophthalmol Med. 2024;2024:5560696.
Mehta A, Rathod R, Ahuja C, et al. Hemorrhage in Onodi cell leading to traumatic optic neuropathy. Craniomaxillofac Trauma Reconstr. 2021;14(1):70-73.
Jallow MA, Gholap RS, Asanad S, et al. Laser speckle contrast imaging detects relative blood flow reduction in traumatic optic neuropathy. Am J Ophthalmol Case Rep. 2025;38:102326.