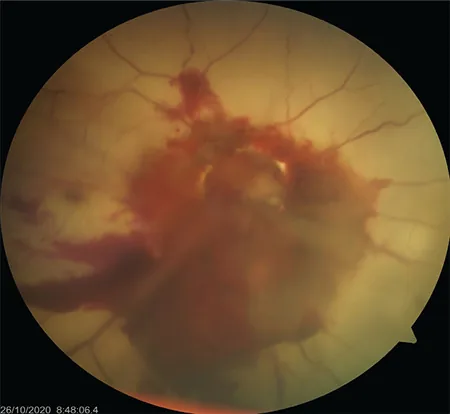
부분 단절
시력: 일부 시기능이 남을 수 있습니다.
OCT 소견: 시신경 유두의 깊은 공동이 관찰됩니다. RNFL 얇아짐 (이측 46μm, 상이측 91μm, 상비측 60μm 보고 있음) 1).
경과: 신경아교세포 증식이 단절된 공동을 덮습니다. 1개월 이후에 신경아교세포 증식이 현저해집니다 1).

시신경 견인 손상(optic nerve avulsion; ONA)은 외상으로 인해 시신경이 사상판(lamina cribrosa) 수준에서 안구로부터 분리되는 병태입니다. 시신경 유두 견인(optic nerve head avulsion)이라고도 하며, 동일한 병태를 가리킵니다. 시신경 경막초나 인접 공막의 파열을 동반하지 않습니다1).
시신경 견인 손상에서는 시신경 경막의 연속성이 유지된 상태에서 구조적으로 취약한 사상판 부위의 무수초 시신경 섬유가 파열됩니다. optic nerve evulsion과 optic nerve avulsion은 동일한 병태를 가리키지만, 어원적으로 구별됩니다.
시신경 견인 손상은 외상성 시신경병증(traumatic optic neuropathy; TON)의 한 유형이며, 전방형 외상성 시신경병증으로 분류됩니다1). 외상성 시신경병증 전체는 두부 외상의 0.5~5%에서 발생하며5), 시신경 견인 손상은 그 중에서도 드문 병태입니다2). 부분 절단에서 완전 절단까지 범위가 있으며, 시각 기능에 치명적인 영향을 미칠 수 있습니다1).
절단의 호발 부위는 시신경 유두(가장 많음), 안와 첨부, 시교차의 세 곳입니다1). 원인은 교통사고가 가장 많고, 스포츠 외상, 낙상, 싸움 등도 원인이 됩니다. Buchwald 등의 메타 분석에서는 작은 둔기나 손가락이 원인의 49%를 차지했습니다1). 특히 손가락이 안와에 들어간 경우 등 강한 회전성 외력이 가해질 때 시신경 견인 손상이 발생합니다. 권투, 교통사고, 스포츠에 따른 둔성 안외상에서 드문 중증 외상으로 인식됩니다.
의사가 확인하는 주요 소견은 다음과 같습니다.
부분 단절
시력: 일부 시기능이 남을 수 있습니다.
OCT 소견: 시신경 유두의 깊은 공동이 관찰됩니다. RNFL 얇아짐 (이측 46μm, 상이측 91μm, 상비측 60μm 보고 있음) 1).
경과: 신경아교세포 증식이 단절된 공동을 덮습니다. 1개월 이후에 신경아교세포 증식이 현저해집니다 1).
완전 단절
시력: 광각 소실 (NLP).
안저: 시신경이 경막초 내로 후퇴하여 깊은 공동을 형성합니다.
예후: 시기능 회복은 거의 기대할 수 없습니다. 구조적 손상은 비가역적입니다 4).
OCT 소견의 시간적 변화로, 손상 2주 후부터 GCC (신경절세포복합체) 두께가 얇아져 정상 범위 아래로 떨어집니다. 이후 30~50일 전후로 안정화되는 것으로 알려져 있습니다. 형광 안저 조영술에서는 정맥 분지 폐쇄와 미세혈관 리모델링을 보일 수 있습니다 1).
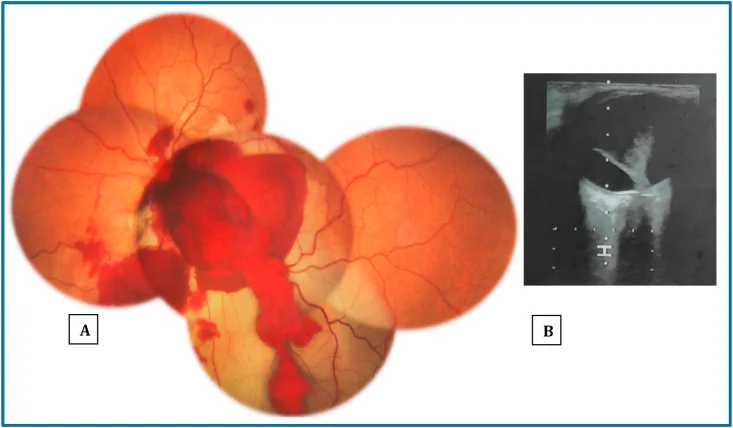
B-모드 초음파 검사가 유용합니다. 단절 부위에 해당하는 저에코 영역으로 검출할 수 있습니다 1). CT 및 MRI도 보조적으로 사용됩니다. 자세한 내용은 「진단 및 검사 방법」 항을 참조하십시오.
각 영상 검사의 특성은 아래와 같습니다.
| 검사 | 주요 용도 | 주의사항 |
|---|---|---|
| CT (얇은 절편) | 골절 및 유두 박리 검출 | 0.75~1mm 얇은 절편 필수 |
| MRI (STIR/DWI) | 시신경 부종 및 파열 검출 | 금속 이물질이 있는 경우 금기 |
| B모드 초음파 | 유리체 출혈 증례의 진단 | 비침습적·신속하게 시행 가능 |
시신경 견출창에 대한 효과적인 치료법은 확립되어 있지 않음. 조기에 진단하고 불필요한 치료를 하지 않는 것이 가장 중요함. 고용량 정맥 스테로이드의 유용성은 입증되지 않았으며, 오히려 해의 위험이 있음 1). 사상판부에서의 물리적 파열이라는 비가역적 구조 변화에 대해 현재 이용 가능한 의료 중재로 그 손상을 복구하는 방법은 없음. 적절한 진단 하에 불필요한 침습적 치료를 피하고, 잔존하는 시기능 유지에 노력하는 것이 원칙이 됨.
시신경 견출창 이외의 유형을 포함한 외상성 시신경병증 전반의 치료로서 다음이 검토됨.
Fukumasa 등(2024)은 시신경관 골절로 인한 외상성 시신경병증이 있는 10세 남아에게 손상 6시간 후 시신경관 개방술을 시행하고 수술 후 프레드니솔론 25 mg/kg/일을 투여했습니다. 수술 전 hand motion이었던 시력이 12일 후 20/30으로 개선되었고 9개월 후에도 유지되었습니다5). 소아 외상성 시신경병증에서는 약 80%에서 시력 개선이 보고됩니다.
Tachibana 등(2024)은 70세 남성 외상성 시신경병증 환자에게 메틸프레드니솔론 1g/일 펄스 요법 후 내시경적 시신경 감압술을 시행했습니다. VA가 0.2에서 0.8로 개선되었습니다(6개월 후)7).
황반하 출혈 동반 시: SF6 가스 + rtPA 25μg/0.1mL 유리체내 주입에 의한 pneumatic displacement가 효과적일 수 있습니다. 3일간 엎드린 자세를 유지하여 출혈을 황반하에서 이동시키는 데 성공한 보고가 있습니다1).
시신경 박리 손상 자체에는 확립된 효과적인 치료법이 없습니다. 그러나 시신경관 골절을 동반한 외상성 시신경병증에서는 시신경관 개방술이 시력 개선에 기여할 수 있습니다5). 완전 절단 등 비가역적인 구조적 손상이 있는 경우 수술 적응증이 아닙니다4).
시신경 박리 손상의 주요 발병 기전은 간접 손상과 직접 손상으로 분류됩니다. 둔상에 따른 발병 기전에 대해 다양한 가설이 있지만, 어느 경우든 구조적으로 취약한 사상판 부위에서 시신경의 무수 신경이 파열되고, 이후 신경 섬유가 신경초 내에서 후방으로 이동하는 것으로 알려져 있습니다.
LSCI(Laser Speckle Contrast Imaging)는 외상성 시신경병증에서 시신경 유두 혈류를 비침습적으로 정량 평가하는 기술입니다.
Jallow 등(2025)은 15세 남성의 직접형 후방 외상성 시신경병증에서 LSCI로 최대 BFVi(혈류 속도 지수)가 건강한 눈 20.5 a.u. 대비 환측 눈 13.4 a.u.(3주 후)로 감소한 것을 검출했습니다9). 6개월 후에도 건강한 눈 15.1 a.u. 대 환측 눈 13.7 a.u.의 차이가 지속되었습니다. 급성기 외상 평가에의 적용 가능성이 주목됩니다.
확산 텐서 이미징(DTI)은 시신경의 미세 구조 변화를 정량화하여 예후 예측에 유용할 가능성이 있습니다4).
Goldmann 시야계에서 ImageJ 매크로를 사용한 정량화 방법으로, 등감도선의 면적 변화를 시간 경과에 따라 추적할 수 있습니다7). 외상성 시신경병증의 시야 변화 평가에 적용되고 있습니다.
에리스로포이에틴, 뇌유래 신경영양인자(BDNF), 줄기세포 치료 등의 실험적 접근법이 미래의 시신경 복구에 기대되고 있습니다4).
Bayram-Suverza M, Rosano-Barragán M, Ramírez-Estudillo JA. Long-term follow-up of a patient with partial optic nerve avulsion associated with submacular hemorrhage who underwent pneumatic displacement. Am J Ophthalmol Case Rep. 2024;35:102083.
Omari A, Carniciu AL, Desai M, et al. Globe dislocation and optic nerve avulsion following all-terrain vehicle accidents. Am J Ophthalmol Case Rep. 2022;27:101621.
Tenewitz JE, Chen EJ, Cartwright MJ. A rare presentation of direct traumatic optic neuropathy in a patient poked in the eye by an antenna. Cureus. 2021;13(9):e18244.
Naik SN, Nayak DV. Unravelling the unseen: a case series exploring the enigmas of traumatic optic neuropathy. Cureus. 2024;16(12):e75546.
Fukumasa H, Yamaga Y, Miyaoka R, et al. Successful combination therapy of optic canal decompression and steroid administration for traumatic optic neuropathy in a 10-year-old boy. Cureus. 2024;16(9):e70124.
Okui T, Sakamoto T, Morikura I, et al. Feasibility of navigation-assisted endoscopic transnasal optic nerve decompression for the treatment of traumatic optic neuropathy in patients with midfacial fractures. J Korean Assoc Oral Maxillofac Surg. 2024;50:273-284.
Tachibana M, Kanno J, Hashimoto M, et al. Quantification of Goldmann visual fields during resolution of traumatic optic neuropathy. Case Rep Ophthalmol Med. 2024;2024:5560696.
Mehta A, Rathod R, Ahuja C, et al. Hemorrhage in Onodi cell leading to traumatic optic neuropathy. Craniomaxillofac Trauma Reconstr. 2021;14(1):70-73.
Jallow MA, Gholap RS, Asanad S, et al. Laser speckle contrast imaging detects relative blood flow reduction in traumatic optic neuropathy. Am J Ophthalmol Case Rep. 2025;38:102326.