โรคเส้นประสาทตาขาดเลือดส่วนหลัง (PION) เป็นโรคเส้นประสาทตา ชนิดเฉียบพลันที่เกิดจากขาดเลือดของเส้นประสาทตา ส่วนหลังต่อแผ่นคริบริฟอร์ม โดยไม่มีอาการบวมของหัวประสาทตาในระยะเฉียบพลัน
แบ่งเป็น 3 ชนิด: ชนิดไม่สัมพันธ์กับหลอดเลือดแดงอักเสบ, ชนิดสัมพันธ์กับหลอดเลือดแดงอักเสบ (หลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ [GCA]), และชนิดที่เกิดในช่วงผ่าตัด
PION คิดเป็นเพียงประมาณ 10% ของผู้ป่วยเส้นประสาทตา ขาดเลือดทั้งหมด ซึ่งเป็นโรคที่พบได้น้อย
ในระยะเฉียบพลัน หัวประสาทตาจะดูปกติ และจะซีดลงหลังจาก 6–8 สัปดาห์ ดังนั้นจึงเป็นการวินิจฉัยโดยการแยกโรคอื่นออก
PION ชนิดสัมพันธ์กับหลอดเลือดแดงอักเสบจำเป็นต้องได้รับสเตียรอยด์ ขนาดสูงทันที
PION ชนิดที่เกิดในช่วงผ่าตัดมักเป็นทั้งสองข้าง รุนแรง และไม่สามารถฟื้นคืนได้ และยังไม่มีการรักษาที่เป็นมาตรฐาน
อุบัติการณ์หลังการผ่าตัดกระดูกสันหลังรายงานที่ 0.087% และหลังการผ่าตัดต่อมน้ำเหลืองที่คอที่ 0.08% 1)
โรคเส้นประสาทตาขาดเลือดส่วนหลัง (PION) เป็นโรคเส้นประสาทตา ชนิดขาดเลือดที่เกิดจากความไม่เพียงพอของการไหลเวียนในเส้นประสาทตา ส่วนหลังต่อแผ่นคริบริฟอร์ม การไม่มีอาการบวมของหัวประสาทตาในระยะเฉียบพลันทำให้แตกต่างจากโรคเส้นประสาทตา ขาดเลือดส่วนหน้า (AION) อย่างชัดเจน AION มีอาการบวมของหัวประสาทตาในระยะเฉียบพลัน และแบ่งตามสาเหตุเป็นชนิดสัมพันธ์กับหลอดเลือดแดงอักเสบ (AAION) และชนิดไม่สัมพันธ์กับหลอดเลือดแดงอักเสบ (NAION ) โดยหลักการแล้ว NAION เป็นชนิดส่วนหน้าเสมอ ในขณะที่ PION ชนิดสัมพันธ์กับหลอดเลือดแดงอักเสบจัดเป็นชนิดส่วนหลัง (PAION)
PION คิดเป็นเพียงประมาณ 10% ของผู้ป่วยเส้นประสาทตา ขาดเลือดทั้งหมด เป็นโรคที่พบได้น้อย มักเกิดหลังอายุ 50 ปี แบ่งเป็น 3 ชนิดดังนี้:
PION ชนิดไม่สัมพันธ์กับหลอดเลือดแดงอักเสบ : เกิดจากโรคหลอดเลือดขนาดเล็ก เป็นชนิดที่พบได้น้อยที่สุดPION ชนิดสัมพันธ์กับหลอดเลือดแดงอักเสบ (สัมพันธ์กับหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์) : เกิดจากการอักเสบและอุดตันของหลอดเลือดแดงซิลิอารีส่วนหลังสั้น (PCA) จากหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์PION ชนิดที่เกิดในช่วงผ่าตัด : เกิดขึ้นหลังการผ่าตัดที่ไม่ใช่ทางจักษุวิทยา มักรายงานหลังการผ่าตัดกระดูกสันหลังและการผ่าตัดต่อมน้ำเหลืองที่คอ
Q
PION และ AION แตกต่างกันอย่างไร?
A
ความแตกต่างหลักคือลักษณะของหัวประสาทตาในระยะเฉียบพลัน ใน AION จะมีอาการบวมของหัวประสาทตาในระยะเฉียบพลัน ในขณะที่ PION หัวประสาทตาจะดูปกติในระยะเฉียบพลัน และจะซีดลง (ฝ่อ) หลังจาก 6–8 สัปดาห์ ตำแหน่งที่ขาดเลือดใน AION อยู่ด้านหน้าของแผ่นคริบริฟอร์ม ส่วนใน PION อยู่ด้านหลัง
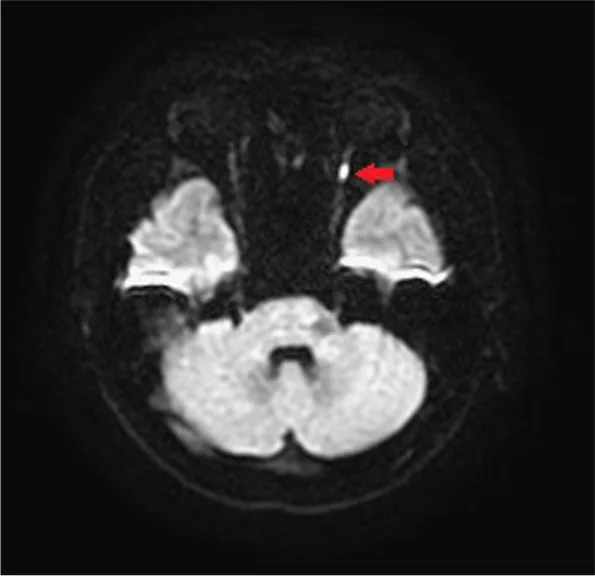
MRI diffusion ของ posterior ischemic optic neuropathy Using diffuse weighted image and apparent diffusion coefficient in MRI for diagnosis of posterior ischemic optic neuropathy in a young male: a case report and literature review. BMC Ophthalmol. 2022 Apr 14; 22:168. Figure 4. PM
CI D: PMC9009014. License: CC BY.
T2WI DWI แสดงสัญญาณความเข้มสูงแบบโฟกัสที่เส้นประสาทตา ซ้าย (ลูกศรสีแดง)
การมองเห็น ลดลงแบบเฉียบพลันและไม่เจ็บปวดลักษณะของ PION ระยะผ่าตัด : การมองเห็น ลดลงจะสังเกตได้ครั้งแรกเมื่อตื่นจากการดมยาสลบ บางครั้งตรวจพบหลายวันหลังการผ่าตัดความแตกต่างของความรุนแรงตามชนิด : ใน PION ระยะผ่าตัด 70% ของกรณีเป็นทั้งสองข้างและทำให้เกิดความบกพร่องทางการมองเห็น อย่างรุนแรงและถาวร
Q
การมองเห็นลดลงมากแค่ไหน?
A
แตกต่างกันอย่างมากตามชนิดของโรค ใน PION ที่ไม่ใช่หลอดเลือดแดงอักเสบ 69% ของกรณีมีการมองเห็น 20/200 หรือแย่กว่า และมีเพียง 20% ที่รักษาระดับ 20/40 หรือดีกว่า ใน PION ระยะผ่าตัด การมองเห็น สุดท้ายคือไม่มีการรับรู้แสง (NLP) พบบ่อยที่สุด และรายงานว่า 75.8% ของดวงตาทั้งหมดในกรณีมีการมองเห็น ต่ำกว่านับนิ้ว 1)
RAPD บวกรูม่านตา ชนิด afferent แบบสัมพัทธ์ (RAPD )ผลการตรวจอวัยวะรับภาพระยะเฉียบพลัน : ทั้งการตรวจด้วย ophthalmoscopy และการถ่ายภาพหลอดเลือดด้วย fluorescein (FA ) ปกติ จานประสาทตา ปรากฏปกติช่วงการมองเห็น : ตั้งแต่ปกติจนถึงไม่มีการรับรู้แสง (NLP)ความบกพร่องของลานสายตา หลังจาก 6-8 สัปดาห์ : ปรากฏจานประสาทตา ซีด โดยเฉพาะด้านขมับการบุ๋มของจานประสาทตา หลังขาดเลือด : สามารถเกิดขึ้นได้ทั้งชนิดหลอดเลือดแดงอักเสบและไม่ใช่หลอดเลือดแดงอักเสบ ข้อแตกต่างจากต้อหิน คือมีฝ่อซีดของขอบจานประสาทตา ร่วมด้วย
ชนิดไม่ใช่หลอดเลือดแดงอักเสบ
ลักษณะของจานประสาทตา : ปกติในระยะเฉียบพลัน ซีดลงหลังจาก 6-8 สัปดาห์
การมองเห็น
การดำเนินโรค : พบได้น้อย มีรายงานการฟื้นตัวของลานสายตาด้วยสเตียรอยด์
ชนิดหลอดเลือดแดงอักเสบ (หลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์)
ลักษณะของจานประสาทตา : ปกติในระยะเฉียบพลัน ต่อมาซีดลง
อาการทั่วร่างกาย : ปวดศีรษะ, ขากรรไกรขัดขณะเคี้ยว, ESR/CRP สูงขึ้น
การดำเนินโรค : โอกาสฟื้นตัวของการมองเห็น ต่ำกว่าชนิดไม่ใช่หลอดเลือดแดงอักเสบ
ระยะผ่าตัด
ลักษณะการเกิด : สังเกตเมื่อตื่นหรือภายในไม่กี่วันหลังผ่าตัด
ข้างที่ได้รับผล : 70% เป็นทั้งสองข้าง
การดำเนินโรค : รุนแรงที่สุด NLP เป็นผลลัพธ์ที่พบบ่อยที่สุด
เกิดขึ้นเป็นรองจากโรคหลอดเลือดขนาดเล็ก โดยมีปัจจัยเสี่ยงทางหลอดเลือดดังต่อไปนี้
เบาหวาน (P=0.014), ความดันโลหิตสูง (P=0.022), ไมเกรน หลอดเลือดแดงแข็ง, ต้อหิน , การฉีกขาดของหลอดเลือดแดงคาโรติด, รูเปิดระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำในสมอง
การฟอกเลือดด้วยเครื่องไตเทียม, การบาดเจ็บที่ศีรษะ
ความดันโลหิตสูงและหลอดเลือดแดงแข็งทำให้กลไกการควบคุมตนเองของเส้นประสาทตา บกพร่อง
สาเหตุหลักคือการอักเสบและการอุดตันของหลอดเลือดแดงซิลิอารีส่วนหลังสั้น (PCA) จากหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์
หลอดเลือดแดงในเบ้าตา อื่นๆ อาจเกี่ยวข้องด้วย
พบมากในผู้สูงอายุ และโอกาสฟื้นฟูการมองเห็น ต่ำกว่า PION ชนิดไม่ใช่หลอดเลือดแดงอักเสบที่ไม่ผ่าตัด
เกิดขึ้นในกลุ่มอายุน้อยกว่าผู้ป่วย PION ชนิดหลอดเลือดแดงอักเสบ ปัจจัยเสี่ยงต่อไปนี้เป็นที่ทราบ
ปัจจัยเสี่ยงที่มีอยู่เดิม :
เพศชาย, โรคอ้วน, ภาวะหยุดหายใจขณะหลับจากการอุดกั้น
การใช้ยา amiodarone หรือยายับยั้ง PDE-5
ปัจจัยเสี่ยงระหว่างผ่าตัด :
ความดันเลือดแดงต่ำเป็นเวลานาน ภาวะโลหิตจางหลังผ่าตัด
ความดันเลือดไปเลี้ยงลูกตาลดลง (MOPP) เนื่องจากความดันลูกตา สูง (IOP )
(MOPP = ความดันเลือดแดงเฉลี่ย (MAP) − IOP )
อาการบวมน้ำที่ใบหน้า ท่านอนคว่ำ
หัตถการผ่าตัดที่เกี่ยวข้อง (ตามความถี่):
การผ่าตัดกระดูกสันหลัง (54.2% ของรายงาน): การใช้ Wilson frame, การทำให้ความดันเลือดต่ำโดยเจตนา, การดมยาสลบในท่านอนคว่ำเป็นปัจจัยเสี่ยง1)
การผ่าตัดต่อมน้ำเหลืองที่คอแบบรุนแรง (13.3%): ภาวะเลือดคั่งในหลอดเลือดดำเนื่องจากการกด/ผูกหลอดเลือดดำคอภายใน (IJV) เกี่ยวข้องกับกลไก1)
อื่นๆ: การทำบายพาสหัวใจ, การทำตาสองชั้น, การผ่าตัดไซนัส, การผ่าตัดสะโพก, การตัดต่อมลูกหมากแบบรุนแรง ฯลฯ
อุบัติการณ์หลังการผ่าตัดกระดูกสันหลังรายงานที่ 0.087% หลังการผ่าตัดต่อมน้ำเหลืองที่คอที่ 0.08%1)
โปรดควบคุมปัจจัยเสี่ยงทางหลอดเลือด (ความดันโลหิตสูง เบาหวาน หลอดเลือดแดงแข็ง) อย่างเหมาะสม หากคุณวางแผนที่จะผ่าตัดใหญ่ เช่น การผ่าตัดกระดูกสันหลัง ควรแจ้งจักษุแพทย์และแพทย์ผู้รักษาก่อนผ่าตัดเกี่ยวกับประวัติทางการแพทย์ เช่น โรคอ้วน ความดันโลหิตสูง และเบาหวาน หากคุณสังเกตเห็นการเปลี่ยนแปลงของการมองเห็น หลังผ่าตัด ให้ไปพบจักษุแพทย์ทันที
Q
ความเสี่ยงของ PION หลังผ่าตัดมีเท่าไร?
A
อุบัติการณ์หลังการผ่าตัดกระดูกสันหลังรายงานที่ 0.087% หลังการผ่าตัดต่อมน้ำเหลืองที่คอที่ 0.08%1) แม้ว่าความถี่จะต่ำ แต่การพยากรณ์โรคทางสายตาเมื่อเกิดขึ้นนั้นแย่มาก ดังนั้นการอธิบายก่อนผ่าตัดสำหรับผู้ป่วยที่มีความเสี่ยงสูงและการจัดการระหว่างผ่าตัดจึงมีความสำคัญ
PION เป็นการวินิจฉัยทางคลินิกและเป็นการวินิจฉัยแยกโรคด้วย ขั้นตอนการวินิจฉัยมีดังนี้:
การมองเห็น ลดลงเฉียบพลัน + จุดบอดในลานสายตา + RAPD บวก + ลักษณะหัวประสาทตาปกติในระยะเฉียบพลัน → หัวประสาทตาซีดหลังจาก 6-8 สัปดาห์ → การแยกสาเหตุอื่นๆ (ประสาทตาอักเสบหลังลูกตา, โรคจอประสาทตา , การกดทับ, พิษ ฯลฯ) PION ระยะผ่าตัดเกิดขึ้นหลังการผ่าตัดที่ไม่ใช่ทางตา ดังนั้นการวินิจฉัยจึงค่อนข้างชัดเจน
ในผู้ป่วยอายุ 50 ปีขึ้นไป ให้วัด ESR และ CRP เพื่อแยกภาวะหลอดเลือดแดงเซลล์ยักษ์
ด้านล่างนี้คือความไวและความจำเพาะของการตรวจแต่ละรายการเพื่อวินิจฉัยภาวะหลอดเลือดแดงเซลล์ยักษ์
การตรวจ ความไว ความจำเพาะ ESR + CRP ร่วมกัน สูงสุด 100% 97% เกล็ดเลือดสูง 57.0% 96.5% ฮีโมโกลบินต่ำ 46.3% 92.9% ฮีมาโตคริตต่ำ 39.8% 91.3% เม็ดเลือดขาวสูง 28.1% 85.7%
CRP มีความจำเพาะสูงกว่า ESR ค่าอ้างอิงของ ESR คือค่าที่ 1 ชั่วโมง โดยในผู้ชายคือครึ่งหนึ่งของอายุ และในผู้หญิงคือครึ่งหนึ่งของ (อายุ + 10) การตัดชิ้นเนื้อหลอดเลือดแดงขมับ (TAB) เป็นมาตรฐานทองคำในการวินิจฉัยโรคหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ โดยมีความไวและความจำเพาะ >95% หากทำอย่างเหมาะสม ควรทำการตัดชิ้นเนื้อภายในไม่กี่วันแม้หลังจากเริ่มให้สเตียรอยด์ แล้ว ใน PION ที่ไม่ใช่ชนิดหลอดเลือดแดงอักเสบ จะไม่พบความผิดปกติของค่าตรวจเหล่านี้
ภาพถ่วงน้ำหนักการแพร่ (DWI) : อาจพบข้อจำกัดการแพร่ (ADC ลดลง) ในเส้นประสาทตา ส่วนหลัง ข้อจำกัดการแพร่เกิดจากพิษต่อเซลล์ทำให้น้ำสะสมในเซลล์ อย่างไรก็ตาม กรณีที่ประสบความสำเร็จนั้นพบได้น้อย
มีประโยชน์ในการแยกจากโรคประสาทตาอักเสบ ชนิด retrobulbar (ไม่จำเพาะ)
ใน PION การลดลงของแอมพลิจูดเป็นหลัก ในโรคประสาทตาอักเสบ ชนิด retrobulbar การยืดระยะเวลาแฝงเป็นหลัก
การยืดระยะเวลาแฝงของ VEP ≥30 ms บ่งชี้ถึงโรคประสาทตาอักเสบ ชนิด retrobulbar มากกว่า PION
คลื่นไฟฟ้าจอตาและการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน แสดงผลปกติเมื่อเริ่มมีอาการ
โรคประสาทตาอักเสบ หลังลูกตา โรคจุดรับภาพและจอประสาทตา โรคเส้นประสาทตาจากพิษ และการกดทับหรืออักเสบของเส้นประสาทตา ส่วนหลังเป็นโรคที่ต้องแยกวินิจฉัยหลัก การแยกโรคเส้นประสาทตา ขาดเลือดจากโรคประสาทตาอักเสบ หลังลูกตาทำได้โดยการประเมินร่วมกันของ VEP , การตรวจคลื่นไฟฟ้าจอประสาทตา , OCT และ DWI MRI
แนะนำให้ใช้แนวทางดังต่อไปนี้:
ระยะเฉียบพลัน : Methylprednisolone (สเตียรอยด์ ) 1 กรัม/วัน ฉีดเข้าหลอดเลือดดำ 3–5 วันระยะประคับประคอง : เปลี่ยนเป็น prednisolone ชนิดรับประทาน 1 มก./กก./วันการลดขนาดยา : ค่อยๆ ลดลงอย่างน้อย 4–6 เดือน โดยติดตาม ESR บางรายอาจต้องใช้เวลามากกว่า 1 ปีข้อควรระวัง : ไม่แนะนำให้ให้สเตียรอยด์ วันเว้นวัน
ในรายงานต่างประเทศ ขนาดยาเริ่มต้นเฉลี่ยคือ prednisolone 80 มก./วัน และลดลงเมื่อ ESR และ CRP คงที่ ระยะเวลาการรักษารวมการลดยาประมาณ 2.5 เดือน
ไม่มีการรักษาที่มีประสิทธิภาพที่ได้รับการยืนยัน มีการลองใช้ยาต้านการแข็งตัวของเลือด ยาขยายหลอดเลือด สเตียรอยด์ ชนิดรับประทาน และการผ่าตัดลดความดันปลอกประสาทตา แต่ไม่พบว่าช่วยพยากรณ์การมองเห็น ดีขึ้นอย่างมีนัยสำคัญ อาจพิจารณาให้ prednisolone 80 มก./วัน เป็นเวลา 2 สัปดาห์แล้วค่อยๆ ลด แต่ไม่มีข้อมูลจากการทดลองแบบสุ่ม
ไม่มีการรักษาที่ได้รับการยืนยัน โดยทั่วไปไม่แนะนำให้ใช้สเตียรอยด์ มาตรการทั่วไปได้แก่:
จัดการปัจจัยเสี่ยงทางหลอดเลือด (ลดเลือดออกให้น้อยที่สุด รักษา MAP ที่เหมาะสม)
ลดระยะเวลาการนอนคว่ำ
เพิ่มการระบายเลือดดำจากศีรษะให้สูงสุด
ข้อแนะนำการปฏิบัติ (แนวทางการจัดการระยะผ่าตัด) สำหรับการผ่าตัดกระดูกสันหลัง
การจัดการอย่างเป็นระบบก่อน ระหว่าง และหลังผ่าตัดมีความสำคัญในการป้องกันการสูญเสียการมองเห็น
ก่อนผ่าตัด :
ประเมินภาวะโลหิตจาง โรคอ้วน และปัจจัยเสี่ยงทางหลอดเลือด (ความดันโลหิตสูง เบาหวาน ประวัติโรคหลอดเลือดสมอง การสูบบุหรี่)
อธิบายความเสี่ยงของการสูญเสียการมองเห็น ให้ผู้ป่วยที่มีความเสี่ยงสูง
ระหว่างผ่าตัด :
ติดตามความดันโลหิตทั่วตัวอย่างต่อเนื่องในผู้ป่วยที่มีความเสี่ยงสูง
ใช้การลดความดันโลหิตโดยเจตนาเฉพาะเมื่อจำเป็นจริงๆ (หลังจากประสานงานสหสาขาวิชาชีพ)
รักษาภาวะความดันโลหิตต่ำที่ยืดเยื้ออย่างเหมาะสม
รักษาความดันโลหิตแดงให้อยู่ในระดับที่สูงขึ้นในผู้ป่วยความดันโลหิตสูง
ติดตาม Hb/Ht บ่อยครั้งในผู้ป่วยที่มีความเสี่ยงสูงซึ่งมีเลือดออกมาก
รักษาปริมาตรเลือดหมุนเวียนด้วยการให้เลือด สารละลายคริสตัลลอยด์ และคอลลอยด์
การจัดการท่าทาง : รักษาศีรษะให้เป็นกลาง หันไปข้างหน้า อยู่ในระดับเดียวกับร่างกายหรือสูงกว่า หลีกเลี่ยงการกดทับดวงตาโดยตรง ตรวจสอบตำแหน่งตาเป็นระยะระหว่างการผ่าตัด
หลังผ่าตัด :
ตรวจสอบการมองเห็น เมื่อตื่นนอน หากมีข้อกังวล ให้ปรึกษาจักษุแพทย์ทันที
รักษาระดับ SpO₂, การไหลเวียนโลหิต และ Hb/Ht ที่เหมาะสม
หากสงสัย PION ชนิดหลอดเลือดแดงอักเสบ ควรเริ่มการรักษาด้วยสเตียรอยด์ ทันทีโดยไม่ต้องรอผลตรวจ
ไม่แนะนำให้ให้สเตียรอยด์ วันเว้นวัน
การมองเห็น ที่ดีขึ้นในตาที่ได้รับผลกระทบมีจำกัด และเป้าหมายหลักของการรักษาคือการป้องกันการลุกลามและการแพร่กระจายไปยังตาอีกข้าง
Q
การมองเห็นใน PION จะฟื้นตัวหรือไม่?
A
การพยากรณ์โรคแตกต่างกันอย่างมากตามชนิด ใน PION ชนิดหลอดเลือดแดงอักเสบ การให้สเตียรอยด์ ทันทีสามารถลดการลุกลามและการแพร่กระจายไปยังตาอีกข้างได้ แต่ยากที่จะคาดหวังการปรับปรุงที่สำคัญในการมองเห็น ที่ลดลงแล้วของตาที่ได้รับผลกระทบ PION ระยะผ่าตัดไม่ตอบสนองต่อสเตียรอยด์ มักเป็นทั้งสองตา ไม่สามารถกลับคืนได้ และรุนแรง สำหรับ PION ชนิดไม่หลอดเลือดแดงอักเสบ มีรายงานการปรับปรุงลานสายตาด้วยสเตียรอยด์ แต่ไม่มีหลักฐานที่แน่ชัด
เส้นประสาทตา ส่วนหลังแบ่งออกเป็นสามส่วน: ภายในเบ้าตา ภายในคลองประสาทตา และภายในกะโหลกศีรษะ เส้นประสาทตา ส่วนหลังแผ่นคริบรอซาได้รับเลือดจากข่ายหลอดเลือดเยื่อเพียและแขนงของหลอดเลือดแดงจอประสาทตา ส่วนกลาง
ส่วนภายในเบ้าตา : การส่งเลือดสองทางจากข่ายหลอดเลือดเยื่อเพีย (เข้าสู่ศูนย์กลางจากรอบนอก) และแขนงหลอดเลือดแดงจอประสาทตา ส่วนกลาง (ออกจากศูนย์กลางตามแนวแกน)ส่วนภายในคลองประสาทตา : ระบบเข้าสู่ศูนย์กลางจากรอบนอกเท่านั้นจากแขนงของหลอดเลือดแดงตาส่วนภายในกะโหลกศีรษะ : ข่ายหลอดเลือดเยื่อเพียเท่านั้น
ภาวะขาดเลือดเกิดขึ้นในเครือข่ายหลอดเลือดเพียและแพร่กระจายไปยังเส้นประสาทตา
ในภาวะขาดเลือดของระบบหลอดเลือดแบบเหวี่ยงออก ส่วนกลางของเส้นประสาทมีแนวโน้มที่จะถูกคงไว้
ในภาวะขาดเลือดของระบบหลอดเลือดแบบเหวี่ยงเข้า ส่วนปลายของเส้นประสาทมีแนวโน้มที่จะถูกคงไว้ (พบได้บ่อยกว่าใน PION ทั้งชนิดหลอดเลือดแดงอักเสบและไม่ใช่หลอดเลือดแดงอักเสบ)
เลือดออกหลังผ่าตัดและความดันในกะโหลกศีรษะที่เพิ่มขึ้นจากการกดทับหลอดเลือดดำคอภายใน (IJV) ทั้งสองข้างทำให้การไหลเวียนเลือดไปเลี้ยงเส้นประสาทตา ลดลง ซึ่งมีส่วนทำให้เกิดภาวะนี้ 1) การผูก IJV ถูกเสนอว่าเป็นปัจจัยเสี่ยงของโรคเส้นประสาทตา ขาดเลือด โดยสันนิษฐานว่าภาวะเลือดคั่งในหลอดเลือดดำทำให้การไหลเวียนเลือดแดงบกพร่อง 1) กลไกการลดออกซิเจน ได้แก่ ① ระดับออกซิเจนในเลือดต่ำ ② ความดันเลือดแดงที่ใช้ในการไหลเวียนลดลง ③ ความต้านทานการไหลเวียนเลือดเพิ่มขึ้น 1)
ภาวะขาดเลือดอาจหลีกเลี่ยงได้ในส่วนปลายหรือส่วนกลาง หรืออาจนำไปสู่ภาวะกล้ามเนื้อตายทั้งหมด
ผลการตรวจด้วยกล้องจุลทรรศน์: การไม่มีเซลล์ในผนังกั้นเส้นใยหลอดเลือดเพีย, เลือดออกเล็กน้อย, การแทรกซึมของเซลล์กิตเตอร์, และการสูญเสียไมอีลิน
Kohyama และคณะ (2022) รายงานผู้ป่วย PION หลังการผ่าตัดกล่องเสียง-คอหอย + การผ่าตัดต่อมน้ำเหลืองที่คอทั้งสองข้าง + การสร้างแผ่นเนื้อเยื่อเจจูนัมอิสระขึ้นใหม่ 1) ถือเป็นรายงานผู้ป่วยรายแรกของ PION ที่เกิดจากเลือดออกหลังผ่าตัดและการกดทับ IJV ทั้งสองข้าง
เวลาผ่าตัด 13.5 ชั่วโมง ปริมาณเลือดที่เสียทั้งหมด 740 กรัม ความดันโลหิตซิสโตลิกลดลงจากประมาณ 150 มิลลิเมตรปรอทก่อนผ่าตัดเหลือต่ำสุด 80 มิลลิเมตรปรอท (เป็นเวลาหลายนาที) ฮีโมโกลบินลดลงจาก 13.5 กรัม/เดซิลิตรก่อนผ่าตัดเหลือ 9.5 กรัม/เดซิลิตรหลังผ่าตัด จากนั้นลดลงอย่างรวดเร็วเหลือ 6.1 กรัม/เดซิลิตรเนื่องจากเลือดออก ฮีมาโตคริตลดลงจาก 38.1% ก่อนผ่าตัดเหลือ 29.3% หลังผ่าตัด จากนั้นเหลือ 19.3% เกิดอาการบวมที่ใบหน้าและคอหลังผ่าตัด และ IJV ทั้งสองข้างถูกกดทับโดยก้อนเลือด 1)
ให้ยาเพรดนิโซโลนชนิดรับประทาน 1 มก./กก./วัน เป็นเวลา 2 เดือนขึ้นไป แต่การมองเห็น ยังคงอยู่ที่ระดับการรับรู้แสงโดยไม่ดีขึ้น และไม่พบการฟื้นตัวของการมองเห็น หลังจาก 1 ปีเช่นกัน 1) ผู้เขียนชี้ให้เห็นว่ามีความล่าช้า 7 ชั่วโมงจากอาการบวมน้ำจนถึงการระบายก้อนเลือด และหากมีการผ่าตัดเปิดสำรวจตั้งแต่เนิ่นๆ อาจป้องกัน PION ได้ 1) นอกจากนี้ยังมีรายงานว่า 75.8% ของดวงตาที่มี PION ระยะผ่าตัดยังคงมีการมองเห็น ต่ำกว่าระดับนับนิ้ว 1)
สำหรับการรักษาด้วยสเตียรอยด์ สำหรับ PION ที่ไม่ใช่หลอดเลือดแดงอักเสบ มีรายงานการปรับปรุงลานสายตาอย่างมีนัยสำคัญ (P=0.030) ในกลุ่มที่ได้รับสเตียรอยด์ เมื่อเทียบกับกลุ่มควบคุม และการปรับปรุงลานสายตา (P<0.001) และการมองเห็น (P=0.031) อย่างมีนัยสำคัญเมื่อเทียบกับค่าพื้นฐาน อย่างไรก็ตาม ไม่มีข้อมูลจากการทดลองแบบสุ่มที่มีกลุ่มควบคุม
มีรายงานความสำเร็จของการใช้การบำบัดด้วยออกซิเจนความดันสูง ร่วมกับสเตียรอยด์ ภายใน 72 ชั่วโมงหลังจากเริ่มมีอาการในผู้ป่วย PION ระยะผ่าตัดจำนวนน้อย จำเป็นต้องมีการสะสมผู้ป่วยและการวิจัยในอนาคต
Kohyama K, Kato H, Kuroki M, et al. Posterior ischemic optic neuropathy following postoperative bleeding and internal jugular vein compression. Nagoya J Med Sci. 2022;84(4):877-883.
Wang MY, Brewer R, Sadun AA. Posterior ischemic optic neuropathy: Perioperative risk factors. Taiwan J Ophthalmol. 2020;10(3):167-173. PMID: 33110746.
Patel AU, Patel US, May EF. Posterior Ischemic Optic Neuropathy Because of Hematologic Malignancy. J Neuroophthalmol. 2024;44(1):e52-e54. PMID: 36729041.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต