后部缺血性视神经病变(PION)是由于筛板 后方的视神经 缺血引起的急性视神经病变 ,急性期不伴有视盘水肿 。
分为非动脉炎性、动脉炎性(巨细胞动脉炎 〔GCA〕)和围手术期三种类型。
PION仅占所有视神经 缺血病例的约10%,是一种罕见疾病。
急性期视盘外观正常,6~8周后出现视盘苍白,因此属于排除性诊断。
动脉炎性PION需要立即给予大剂量类固醇 治疗。
围手术期PION常为双眼性、严重且不可逆,尚无确定的治疗方法。
据报道,脊柱手术后发病率为0.087%,颈部清扫术后为0.08%。1)
后部缺血性视神经病变(Posterior Ischemic Optic Neuropathy ; PION)是由于筛板 后方视神经 循环障碍引起的缺血性视神经病变 。急性期不出现视盘水肿 ,这一点与前部缺血性视神经病变 (AION)明确区分。前部缺血性视神经病变 (AION)急性期伴有视盘水肿 ,根据病因分为动脉炎性(AAION)和非动脉炎性(NAION )。NAION 原则上均为前部型,而PION中的动脉炎性被分类为后部型(PAION)。
PION仅占所有视神经 缺血病例的约10%,是一种罕见疾病,好发于50岁以后。分为以下三种类型:
非动脉炎性PION :继发于小血管疾病。是最罕见的类型。动脉炎性PION(巨细胞动脉炎 相关) :由巨细胞动脉炎 引起的后短睫状动脉(PCA)炎症和闭塞所致。围手术期PION :在非眼科手术后发生。常见于脊柱手术和颈部清扫术后。
Q
PION和AION有何不同?
A
主要区别在于急性期的视盘表现。AION急性期出现视盘水肿 ,而PION急性期视盘外观正常,6~8周后出现苍白(萎缩)。缺血部位方面,AION位于筛板 前方,PION位于筛板 后方。
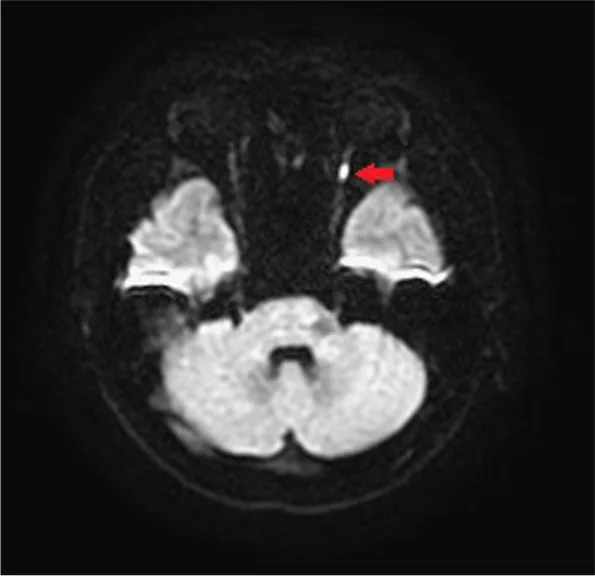
后部缺血性视神经病变 DWI MRI Using diffuse weighted image and apparent diffusion coefficient in MRI for diagnosis of posterior ischemic optic neuropathy in a young male: a case report and literature review. BMC Ophthalmol. 2022 Apr 14; 22:168. Figure 4. PM
CI D: PMC9009014. License: CC BY.
T2WI DWI显示左侧视神经 局灶性高信号。(红色箭头)
急性无痛性视力 下降 :单眼或双眼发病。通常在数小时内发生,但也可能在数天至数周内恶化。围手术期PION的特点 :麻醉苏醒后首次注意到视力 下降。也可能在术后数天才发现。不同病型的严重程度差异 :围手术期PION在70%的病例中导致双眼、严重且永久性的视力 障碍。
Q
视力会下降到什么程度?
A
因病型而异。在非动脉炎性PION中,69%的病例视力 为20/200或更差,仅20%能维持20/40或更好。围手术期PION最常见的最终视力 是无光感(NLP),75.8%的眼睛视力 在指数或以下。1)
RAPD 阳性瞳孔 缺陷(RAPD )。急性期眼底所见 :检眼镜检查和荧光素眼底血管造影 (FA )均正常。视盘外观正常。视力 范围视野缺损 视野缺损 最常见。也可出现水平半盲。6-8周后 :视盘苍白出现,主要位于颞侧。缺血性视神经 凹陷 :动脉炎性和非动脉炎性均可出现。与青光眼 的区别在于伴有视神经 边缘的苍白萎缩。
非动脉炎性
视乳头表现 :急性期正常。6-8周后出现苍白。
视力 视力 低于20/200。
病程 :罕见发病。有报道称类固醇 可改善视野。
动脉炎性(巨细胞动脉炎)
视乳头表现 :急性期正常。随后出现苍白。
全身症状 :伴有头痛、下颌跛行、ESR/CRP 升高。
病程 :视力 恢复的可能性低于非动脉炎性。
围手术期
发病方式 :在苏醒时或术后数天内发现。
受累侧 :70%为双眼。
病程 :最严重。无光感是最常见的结局。
继发于微血管疾病,涉及以下血管危险因素。
糖尿病 (P=0.014)、高血压 (P=0.022)、偏头痛 动脉硬化、青光眼 、颈动脉夹层、颈动脉海绵窦瘘
血液透析、头部外伤
高血压和动脉硬化损害视神经 的自我调节机制。
巨细胞动脉炎 引起的后短睫状动脉(PCA)炎症和闭塞是主要原因。其他眼眶 动脉也可能受累。
多见于老年人,视力 恢复的可能性低于非动脉炎性非手术性PION。
发病年龄比动脉炎性PION更年轻。已知有以下危险因素。
已有危险因素 :
男性、肥胖、阻塞性睡眠呼吸暂停综合征
使用胺碘酮或PDE-5抑制剂
术中危险因素 :
持续性动脉低血压、术后贫血
眼压 (IOP )升高导致眼灌注压(MOPP)下降
(MOPP = 平均动脉压(MAP)− IOP )面部水肿、俯卧位
相关手术方式 (按频率排序):
脊柱手术(占报告病例的54.2%):使用Wilson框架、有意低血压、俯卧位全身麻醉是危险因素1)
根治性颈清扫术(13.3%):颈内静脉(IJV)压迫/结扎导致的静脉淤血参与其机制1)
其他:心脏搭桥、眼睑成形术、鼻窦手术、髋关节手术、前列腺根治术等
脊柱术后发病率为0.087%,颈清扫术后为0.08%。1)
Q
手术后发生PION的风险有多大?
A
脊柱术后发病率为0.087%,颈清扫术后为0.08%。1) 虽然发生率低,但一旦发生,视力 预后极差,因此对高风险患者进行术前说明和围手术期管理非常重要。
PION是临床诊断,也是排除性诊断。诊断流程如下。
诊断过程为:急性视力 下降+视野缺损 +RAPD 阳性+急性期正常视乳头表现→6-8周后视乳头苍白→排除其他原因(球后视神经炎 、视网膜 疾病、压迫、中毒等)。围手术期PION因非眼科手术后出现视力 下降,诊断相对明确。
对于50岁及以上的患者,应检测ESR和CRP 以排除巨细胞动脉炎 。
以下列出各项检查诊断巨细胞动脉炎 的敏感性和特异性。
检查项目 敏感性 特异性 ESR + CRP 联合 最高100% 97% 血小板增多 57.0% 96.5% 低血红蛋白 46.3% 92.9% 血细胞比容降低 39.8% 91.3% 白细胞增多 28.1% 85.7%
CRP 的特异性高于ESR。ESR的参考值为:男性为年龄的一半,女性为(年龄+10)的一半。颞动脉活检(TAB)是诊断巨细胞动脉炎 的金标准,操作得当则敏感性和特异性均超过95%。即使开始使用类固醇 治疗,也应在数天内进行活检。非动脉炎性PION中这些检查值正常。
弥散加权成像(DWI) :后部视神经 可能出现弥散受限(ADC降低)。这是由于细胞毒性水肿导致水分子在细胞内积聚所致。但成功案例很少。
有助于与球后视神经炎 鉴别(非特异性)。
PION主要表现为波幅降低。球后视神经炎 主要表现为潜伏期延长。
VEP 潜伏期延长超过30ms提示球后视神经炎 而非PION。视网膜电图 和荧光血管造影在发病时显示正常。
主要鉴别诊断包括球后视神经炎 、黄斑 /视网膜 疾病、中毒性视神经病变 以及后部视神经 的压迫或炎症。为鉴别缺血性视神经病变 和球后视神经炎 ,需结合VEP 、视网膜电图 、OCT 和DWI MRI进行评估。
推荐以下方案:
急性期 :甲泼尼龙(类固醇 )1g/日静脉滴注,持续3-5天。维持期 :改为口服泼尼松龙1mg/kg/日。减量 :根据ESR水平,至少4-6个月缓慢减量。部分病例可能需要1年以上。注意 :不推荐隔日使用类固醇 。
根据海外报告,初始剂量中位数为泼尼松龙80mg/日,待ESR和CRP 稳定后减量。包括减量在内的总治疗时间约为2.5个月。
尚无确立的有效治疗方法。曾尝试抗凝治疗、血管扩张剂、口服类固醇 和视神经鞘减压术 ,但均未证明能显著改善视力 预后。可考虑泼尼松龙80mg/日治疗2周后减量的方案,但缺乏RCT数据。
尚无确立的治疗方法。通常不推荐使用类固醇 。一般措施包括:
处理血管危险因素(尽量减少出血,维持适当的MAP)
尽量减少俯卧位时间
最大化头部静脉回流
脊柱手术实践指南(围手术期管理指南)
术前、术中和术后的系统管理对于预防视力 丧失至关重要。
术前:
评估贫血、肥胖和血管危险因素(高血压、糖尿病、卒中史、吸烟)
向高风险患者说明视力 丧失的风险
术中:
对高风险患者持续监测全身血压
仅在绝对必要时使用控制性低血压(在多学科协作后实施)
适当治疗持续性低血压
对高血压患者维持较高的动脉压水平
对大量出血的高风险患者频繁监测Hb/Ht
通过输血、晶体液和胶体液维持循环血容量
**体位管理:**保持头部中立、面向前方,与身体同高或更高。避免直接压迫眼球,术中定期检查眼位。
术后:
苏醒时检查视力 。如有疑虑,立即进行眼科会诊。
维持适当的SpO₂、血流动力学和Hb/Ht。
如果怀疑是动脉炎性PION,无需等待检查结果,应立即开始类固醇 治疗。
不推荐隔日使用类固醇 。
患眼视力 改善有限,治疗的主要目的是防止病情进展和对侧眼受累。
Q
PION的视力能恢复吗?
A
不同亚型的预后差异很大。动脉炎性PION中,立即使用类固醇 可减少进展和对侧眼受累,但已下降的患眼视力 很难显著改善。围手术期PION对类固醇 无反应,常呈双侧、不可逆、严重的病程。非动脉炎性PION有报道称类固醇 可改善视野,但尚无确凿证据。
后部视神经 分为眶内段、管内段和颅内段。筛板 后部的视神经 接受软脑膜血管丛和视网膜 中央动脉分支的血液供应。
眶内段 :双重供血,来自软脑膜血管网(外周向心性)和视网膜 中央动脉分支(轴索离心性)。管内段 :仅来自眼动脉分支的外周向心性系统。颅内段 :仅软脑膜血管网。
软脑膜血管网发生缺血并扩散至视神经 。
离心性血管系统的缺血倾向于保留神经中心部分。
向心性血管系统的缺血倾向于保留神经末梢部分(在动脉炎性和非动脉炎性PION中均更常见)。
术后出血和双侧颈内静脉(IJV)压迫导致颅内压升高,降低视神经 灌注,参与发病。1) IJV结扎被认为是缺血性视神经病变 的危险因素,推测静脉淤血导致动脉灌注障碍。1) 氧供降低的机制包括:①循环血液中的低氧水平,②动脉灌注压降低,③血流阻力增加。1)
缺血可能免于累及末梢或中心节段,也可能导致完全梗死。
显微镜下所见:纤维血管性软脑膜间隔细胞减少、轻度出血、格子细胞浸润、髓鞘脱失。
Kohyama等人(2022)报告了一例在喉咽切除术+双侧颈清扫+游离空肠皮瓣重建后发生PION的病例。1) 这被认为是首例由术后出血和双侧IJV压迫引起的PION报告。
手术时间13.5小时,总出血量740g。收缩压从术前约150mmHg降至最低80mmHg(持续数分钟)。血红蛋白从术前13.5g/dL降至术后9.5g/dL,随后因出血骤降至6.1g/dL。血细胞比容从术前38.1%降至术后29.3%,随后降至19.3%。术后出现面部和颈部水肿,双侧IJV被血肿压迫。1)
口服泼尼松龙1mg/kg/日治疗超过2个月,但视力 仍停留在光感水平,未见改善,1年后也未观察到视力 恢复。1) 从水肿发生到血肿解除延迟了7小时,作者指出,如果早期进行探查性切开,可能可以预防PION。1) 据报道,75.8%的围手术期PION患眼视力 停留在指数或以下。1)
关于非动脉炎性PION的类固醇 治疗,与对照组相比,类固醇 治疗组视野显著改善(P=0.030),与基线相比,视野(P<0.001)和视力 (P=0.031)也显著改善。但尚无RCT数据。
有报道称,发病72小时内的高压氧治疗联合类固醇 在少数围手术期PION病例中取得成功。有待进一步病例积累和研究。
Kohyama K, Kato H, Kuroki M, et al. Posterior ischemic optic neuropathy following postoperative bleeding and internal jugular vein compression. Nagoya J Med Sci. 2022;84(4):877-883.
Wang MY, Brewer R, Sadun AA. Posterior ischemic optic neuropathy: Perioperative risk factors. Taiwan J Ophthalmol. 2020;10(3):167-173. PMID: 33110746.
Patel AU, Patel US, May EF. Posterior Ischemic Optic Neuropathy Because of Hematologic Malignancy. J Neuroophthalmol. 2024;44(1):e52-e54. PMID: 36729041.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。