เครื่องวัดความดันลูกตาแบบ Goldmann Applanation Tonometer (GAT ) เป็นมาตรฐานทองคำของเครื่องวัดความดันลูกตา แนะนำระดับ 1B ในแนวทางปฏิบัติทางคลินิกโรคต้อหิน ฉบับที่ 5 1) อาศัยกฎของ Imbert-Fick ออกแบบให้แรงตึงผิวและความแข็งของลูกตาหักล้างกันที่พื้นที่ applanation 15.09 มม.² (เส้นผ่านศูนย์กลาง 3.06 มม.)
ค่าที่วัดได้ขึ้นอยู่กับความหนากระจกตา ส่วนกลาง (CCT); กระจกตา บางทำให้ค่าต่ำกว่าความเป็นจริง กระจกตา หนาทำให้ค่าสูงกว่าความเป็นจริง 2)
ความหนากระจกตา อ้างอิงในการออกแบบคือ 520 ไมครอน เกิดความคลาดเคลื่อนประมาณ 0.2 มม.ปรอทต่อ CCT ทุก 10 ไมครอน แต่ยังไม่มีสูตรแก้ไขทั่วไปที่ได้รับการยอมรับ 2)
ช่วงความดันลูกตา ปกติคือ 10–21 มม.ปรอท หากวัดสองครั้งขึ้นไปเกิน 21 มม.ปรอท จำเป็นต้องตรวจโรคต้อหิน อย่างละเอียด 1)
ความดันลูกตา สูงเป็นปัจจัยเสี่ยงที่ปรับเปลี่ยนได้เพียงปัจจัยเดียวที่พิสูจน์แล้วในโรคต้อหิน 2) ความดันลูกตา เป้าหมายถูกกำหนดเป็นรายบุคคลสำหรับผู้ป่วยแต่ละราย และประเมินซ้ำแบบพลวัตในการติดตามผลแต่ละครั้ง 1) เครื่องวัดความดันลูกตาแบบ Goldmann Applanation Tonometer (GAT) ที่ติดตั้งบนกล้องจุลทรรศน์ชนิดกรีด Imrankabirhossain. Goldmann Applanation Tonometer. Wikimedia Commons. 2017. Figure 1. Source ID: commons.wikimedia.org/wiki/File:Goldmann_Applanation_Tonometer.jpg. License: CC BY-SA 4.0.
เครื่องวัดความดันลูกตาแบบกดแบน Goldmann (Goldmann Applanation Tonometry: GAT ) ได้รับการประเมินว่าเป็นเครื่องวัดความดันลูกตา ที่มีความแม่นยำและความสามารถในการทำซ้ำสูงที่สุด สำหรับกรณีที่ต้องการวัดความดันลูกตา อย่างแม่นยำ ควรเลือกใช้ GAT เป็นเครื่องวัดความดันลูกตา แบบสัมผัสที่ใช้กับกล้องจุลทรรศน์แบบกรีดแสง และในแนวทางปฏิบัติทางคลินิกโรคต้อหิน ฉบับที่ 5 (ระดับคำแนะนำ 1B) ได้ถูกกำหนดให้เป็นวิธีการวัดความดันลูกตา มาตรฐาน 1)
ช่วงปกติของความดันลูกตา (IOP ) คือ 10–21 มิลลิเมตรปรอท โดยใช้ค่าที่วัดได้จากเครื่องวัดความดันลูกตา Goldmann เป็นเกณฑ์อ้างอิง 1) หากวัดได้เกิน 21 มิลลิเมตรปรอทตั้งแต่สองครั้งขึ้นไป จะบ่งชี้ให้ตรวจโรคต้อหิน อย่างละเอียด (ตรวจลานสายตาและ OCT ) 1) ความดันลูกตา สูงเป็นปัจจัยเสี่ยงเดียวที่ปรับเปลี่ยนได้ซึ่งได้รับการพิสูจน์แล้วสำหรับโรคต้อหิน และสายตาสั้น ร่วมกับความหนืดหยุ่นของกระจกตา ก็ถูกระบุว่าเป็นปัจจัยเสี่ยงที่มีระดับหลักฐานสูง 2)
ในการศึกษาการรักษาความดันลูกตา สูง (OHTS) การรักษาเพื่อลดความดันลูกตา ช่วยลดความเสี่ยงในการลุกลามเป็นโรคต้อหิน จาก 9.5% เหลือ 4.4% ในระยะเวลา 5 ปี นี่เป็นหลักฐานสำคัญที่แสดงถึงความสำคัญของการจัดการความดันลูกตา 2)
Q
ทำไมเครื่องวัดความดันลูกตา Goldmann จึงน่าเชื่อถือที่สุด?
A
พื้นฐานคือการออกแบบตามทฤษฎีกฎของ Imbert-Fick โดยการกำหนดพื้นที่กดแบนเป็น 15.09 ตารางมิลลิเมตร (เส้นผ่านศูนย์กลาง 3.06 มิลลิเมตร) แรงตึงผิวของน้ำตาและความแข็งของลูกตาจะหักล้างกันในปริมาณที่เกือบเท่ากัน ส่งผลให้เกิดความสัมพันธ์อย่างง่ายระหว่างแรงกดแบน W พื้นที่ A และความดันลูกตา Pt: W = A × Pt ทำให้สามารถคำนวณความดันลูกตา ได้อย่างแม่นยำ ด้วยประวัติทางคลินิกหลายทศวรรษและความสามารถในการทำซ้ำสูง จึงถูกใช้เป็นมาตรฐานทองคำในการประเมินเครื่องวัดความดันลูกตา อื่นๆ ทั้งหมด
ค่าที่แม่นยำที่สุดจะได้ที่ความหนากระจกตา ออกแบบ 520 ไมโครเมตร ค่าความคลาดเคลื่อนที่ยอมรับได้คือภายใน ±1 มิลลิเมตรปรอทเมื่อวัดซ้ำ 3 ครั้ง และช่วงการวัดคือ 0–80 มิลลิเมตรปรอท (ช่วงสเกลกระบอก) หากมีความผันผวนตามชีพจร ให้ใช้ค่ากึ่งกลางของครึ่งวงกลมที่เคลื่อนที่ตามการเต้นของหัวใจเป็นค่าที่วัดได้
สาเหตุที่ทำให้ค่าสูงเกินจริง สาเหตุที่ทำให้ค่าต่ำเกินจริง กระจกตา หนา (CCT > 520 μm)กระจกตา บาง (CCT < 520 μm)น้ำตามากเกินไป (ฟลูออเรสซีน มากเกินไป) น้ำตาน้อยเกินไป (ฟลูออเรสซีน ไม่เพียงพอ) สายตาเอียง เฉียงรุนแรง (≥3D)สายตาเอียง ตามแนวตั้งรุนแรง (≥3D)
เมื่อความดันลูกตา เกินขีดจำกัดบนปกติ แต่เส้นประสาทตา และลานสายตาปกติ ภาวะนี้เรียกว่าภาวะความดันลูกตาสูง 1) ค่า CCT บางสัมพันธ์กับความเสี่ยงที่เพิ่มขึ้นของการเปลี่ยนจากภาวะความดันลูกตาสูง ไปเป็นต้อหิน 2) แม้ว่าค่า GAT จะเกิน 21 mmHg ในผู้ป่วยที่มี CCT หนา อาจเป็นค่าที่สูงแบบเทียม ดังนั้นควรประเมินร่วมกับการวัด CCT
เมื่อทรงกลมที่มีผนังบางและไม่มีความแข็งถูกทำให้แบนด้วยระนาบ จะเกิดความสัมพันธ์ระหว่างแรงกดแบน W พื้นที่กดแบน A และความดันภายในทรงกลม Pt ดังนี้
W = A × Pt
ในลูกตาจริง นอกเหนือจากแรงกดแบน W ที่กระทำต่อกระจกตา ต้องพิจารณาแรงตึงผิวของน้ำตา s และความต้านทานของกระจกตา (ความแข็งของลูกตา) b อย่างไรก็ตาม GAT กำหนดพื้นที่กดแบนที่ 15.09 มม.² (เส้นผ่านศูนย์กลาง 3.06 มม.) เพื่อให้ s และ b เท่ากันและหักล้างกัน ผลลัพธ์คือสามารถใช้กฎของอิมเบิร์ต-ฟิกได้โดยตรง
CCT เป็นพารามิเตอร์ที่ส่งผลต่อความแม่นยำของเครื่องวัดความดันลูกตา หลายชนิด 2) เกิดความคลาดเคลื่อนประมาณ 0.2 มม.ปรอทต่อ CCT ทุก 10 ไมครอน การแก้ไขต่อไปนี้อาจใช้เป็นแนวทาง
CCT 500 ไมครอน → ความดันลูกตา จริง ≈ ค่าที่วัดได้ + 1 มม.ปรอท
CCT 540 ไมครอน → ความดันลูกตา จริง ≈ ค่าที่วัดได้ − 1 มม.ปรอท
อย่างไรก็ตาม ฉันทามติ IOP ของสมาคมต้อหิน โลกระบุว่าไม่มีสูตรการแก้ไขที่ยอมรับโดยทั่วไป และไม่ควรใช้ปัจจัยแก้ไขกับการวัดของผู้ป่วยแต่ละราย 2) หลังการปลูกถ่ายกระจกตา หรือ LASIK คุณสมบัติทางกายภาพของกระจกตา เปลี่ยนแปลง ทำให้การแก้ไขซับซ้อนยิ่งขึ้น
ค่า Hysteresis ของกระจกตา ให้ข้อมูลอิสระที่เกี่ยวข้องกับความเสี่ยงของต้อหินมุมเปิด ปฐมภูมิ (POAG ) 2)
Q
ทำไมความหนาของครึ่งวงกลมจึงแตกต่างกัน?
A
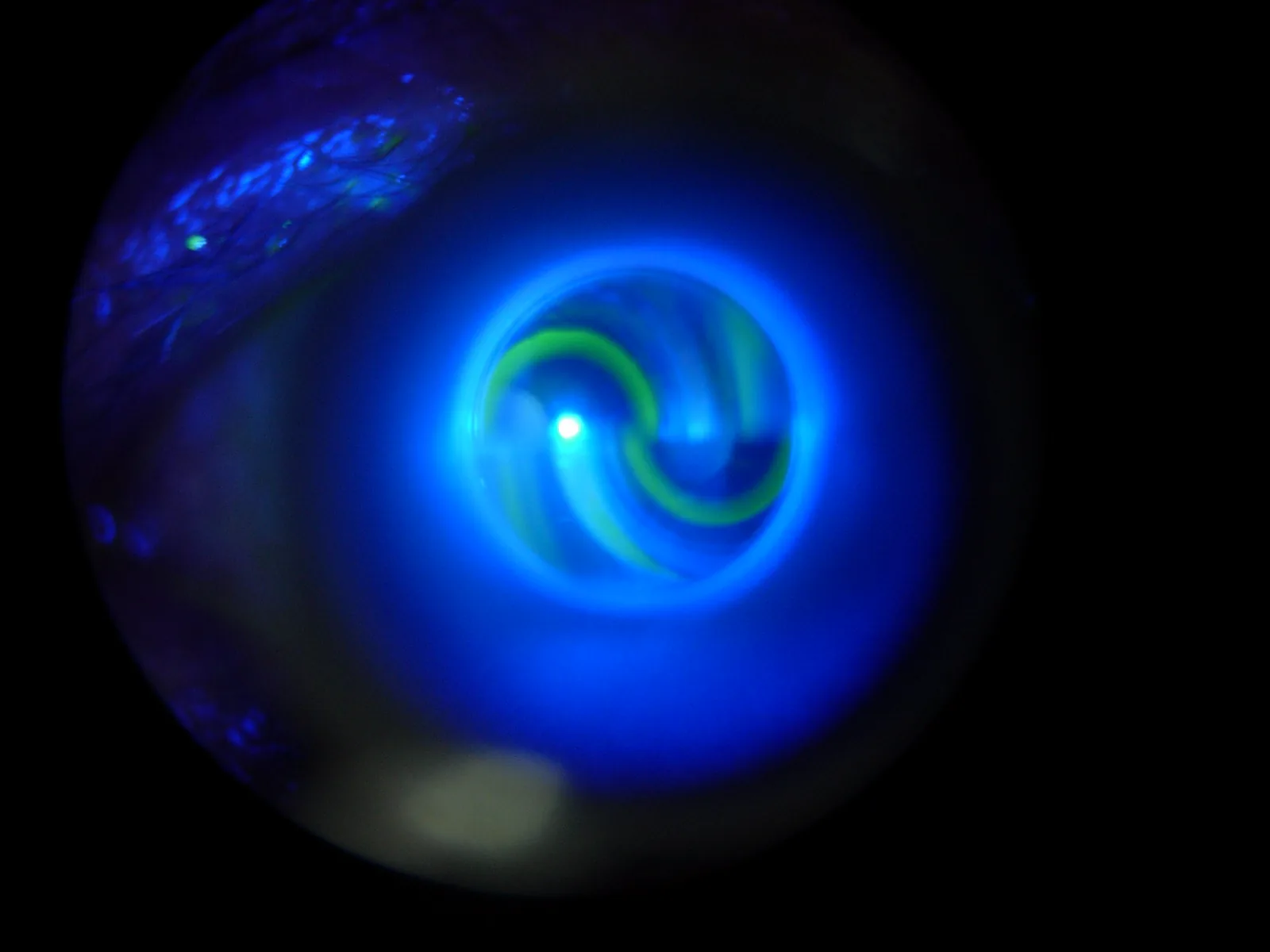
สาเหตุคือปริมาณฟลูออเรสซีน ที่มากเกินไปหรือไม่เพียงพอ ความกว้างของครึ่งวงกลมที่สังเกตได้จากเครื่องวัดความดันลูกตา แบบกดแบนจะอยู่ที่ประมาณ 0.2 มม. เมื่อใช้ปริมาณที่เหมาะสม หากการย้อมมากเกินไป ความกว้างจะหนาขึ้น ทำให้ประเมินความดันลูกตา สูงเกินไป หากการย้อมไม่เพียงพอ ความกว้างจะบางลง ทำให้ประเมินต่ำเกินไป ในการย้อม สิ่งสำคัญคือต้องปรับปริมาณที่เหมาะสมด้วยน้ำเกลือหรือน้ำกลั่น
ภาพครึ่งวงกลมฟลูออเรสซีน (ไมร์) ในการวัดความดันลูกตา Goldmann — การสัมผัสขอบด้านในเมื่อสัมผัสอย่างเหมาะสม Manimury. Goldmann mires — semicircles seen during Goldmann tonometry through slit lamp. Wikimedia Commons. 2006. Figure 1. Source ID: commons.wikimedia.org/wiki/File:Goldmann_mires.jpg. License: Public Domain.
แสดงภาพครึ่งวงกลมบนและล่างสองภาพ (ไมร์) ที่สังเกตผ่านฟิล์มน้ำตาที่ย้อมด้วยฟลูออเรสซีน ภายใต้แสงฟิลเตอร์สีน้ำเงินของกล้องจุลทรรศน์กรีด โดยขอบด้านในบนและล่างสัมผัสกัน (จุดอ่านความดันลูกตา ) ซึ่งสอดคล้องกับขั้นตอนการอ่านโดยการสัมผัสขอบด้านในของครึ่งวงกลมฟลูออเรสซีน ที่กล่าวถึงในหัวข้อ “4. วิธีการตรวจและขั้นตอน”
การเตรียมและการรักษาก่อน
การติดตั้งปริซึมกดแบน : สอดเข้าไปในกรอบรองรับ จัดสเกล 0° หรือ 180° ให้ตรงกับเส้นสีขาว
หากสายตาเอียง ≥ 3 D : จัดมุมของเส้นเมอริเดียนหลักที่อ่อนให้ตรงกับเส้นสีแดงบนกรอบรองรับ
การวางยาชาเฉพาะที่ : หยอด oxybuprocaine hydrochloride 0.4%
การย้อมฟลูออเรสซีน
ขั้นตอนการวัด
การตั้งค่าแสง : ใส่ฟิลเตอร์สีน้ำเงินเข้าไปในแหล่งกำเนิดแสงของกล้องจุลทรรศน์กรีด เปิดความกว้างของกรีดจนสุด และส่องแสงจากมุม 60°
การตั้งค่าเริ่มต้น : ตั้งสเกลดรัมที่ 1 กรัม (10 มิลลิเมตรปรอท)
การสัมผัสกระจกตา : แตะปลายปริซึมกดแบนที่ศูนย์กลางกระจกตา จะสังเกตเห็นครึ่งวงกลมบนและล่างสองภาพ
การอ่านค่า : ปรับตำแหน่งให้ครึ่งวงกลมบนและล่างมีขนาดเท่ากัน จากนั้นหมุนดรัมจนขอบด้านในสัมผัสกันและอ่านค่า ทำซ้ำ 3 ครั้ง ตรวจสอบให้แน่ใจว่าค่าคลาดเคลื่อนอยู่ใน ±1 มิลลิเมตรปรอท
ข้อควรระวังในการวัด: การกดเปลือกตาหรือการทำ Valsalva maneuver (การเบ่ง) จะทำให้ความดันลูกตา เพิ่มขึ้น ดังนั้นควรแนะนำให้ผู้ป่วยผ่อนคลาย 2) .
เมื่อใช้ปริซึมที่ใช้ซ้ำได้ ควรทำการฆ่าเชื้อด้วยสารเคมี (เช่น ไฮโดรเจนเปอร์ออกไซด์ 3% หรือไอโซโพรพานอล 70%) หลังการวัดแต่ละครั้ง การใช้ปริซึมแบบใช้แล้วทิ้ง เช่น TonoSafe® (Haag-Streit) หรือ TonoJet® (Luneau) สามารถหลีกเลี่ยงความเสี่ยงของการติดเชื้อข้ามระหว่างผู้ป่วยได้ แนะนำให้ใช้ปริซึมแบบใช้แล้วทิ้งโดยเฉพาะในผู้ป่วยที่มีการติดเชื้อ เช่น เริมหรืออะดีโนไวรัส
ตรวจสอบสเกลดรัมด้วยเครื่องสอบเทียบความดันประมาณเดือนละครั้ง ตรวจสอบให้แน่ใจว่าค่าคลาดเคลื่อนในช่วง 0-80 มิลลิเมตรปรอทไม่เกิน ±1 มิลลิเมตรปรอท
ความดันลูกตา เป้าหมายถูกกำหนดเป็นค่าสูงสุดของ IOP ที่ชะลอการดำเนินของความเสียหายของลานสายตาได้อย่างเพียงพอเพื่อรักษาคุณภาพชีวิตของผู้ป่วย 1) 2) ไม่มีค่าเป้าหมายเดียวที่ใช้กับผู้ป่วยทุกราย แต่กำหนดเป็นรายบุคคลสำหรับแต่ละตาของผู้ป่วยแต่ละราย 1) 2) .
เกณฑ์การกำหนดความดันลูกตาเป้าหมาย
โรคต้อหิน ระยะเริ่มต้น : 18-20 มิลลิเมตรปรอท โดยลดลง 20% หรือมากกว่าจากค่าพื้นฐานเป็นแนวทาง 1) .
โรคต้อหิน ระยะปานกลาง : 15-17 มิลลิเมตรปรอท โดยต้องลดลง 30% หรือมากกว่าจากค่าพื้นฐาน 1) .
โรคต้อหิน ระยะลุกลาม : จำเป็นต้องมีความดันลูกตา เป้าหมายที่ต่ำกว่า
การประเมินซ้ำ : ควรทบทวนความดันลูกตา เป้าหมายในการติดตามผลแต่ละครั้ง ปรับเปลี่ยนเมื่อยืนยันการดำเนินโรคหรือเกิดโรคทางระบบใหม่ 1) 2) .
ปัจจัยที่มีผลต่อความดันลูกตาเป้าหมาย
อายุ : ผู้ป่วยอายุน้อยมีอายุขัยยาวกว่าและต้องการเป้าหมายที่ต่ำกว่า แต่ผู้ป่วยสูงอายุก็มีความเสี่ยงต่อการดำเนินโรคสูงกว่าเช่นกัน 1) .
ความหนาของกระจกตา ส่วนกลาง : CCT บางเป็นปัจจัยเสี่ยงที่เพิ่มขึ้น ซึ่งเป็นพื้นฐานในการกำหนดเป้าหมายที่ต่ำกว่า 2) .
ความเร็วของการดำเนินโรค : ยิ่งดำเนินโรคเร็วเท่าใด ควรตั้งค่าเป้าหมาย IOP ให้ต่ำลงเท่านั้น1)
ปัจจัยที่ไม่ขึ้นกับ IOP : ควรให้ความสนใจกับปัจจัยอื่นนอกเหนือจากความดันลูกตา เช่น ความผิดปกติของการไหลเวียนโลหิต และภาวะ pseudoexfoliation1)
ขนาดของความเสียหายของลานสายตาตั้งแต่แรกเริ่มเป็นปัจจัยทำนายที่สำคัญที่สุดของการตาบอดจากโรคต้อหิน 1) เมื่อวินิจฉัยใหม่ เนื่องจากไม่ทราบความเร็วของการดำเนินโรค จึงตั้งค่า IOP เป้าหมายตามปัจจัยเสี่ยง และปรับใหม่หลังจากติดตาม 2-3 ปี โดยพิจารณาจากความเร็วของการดำเนินโรค1) ในการติดตามผู้ป่วยรายเดียวกัน ควรใช้เครื่องวัดความดันลูกตา เครื่องเดียวกัน2)
Q
จะทำอย่างไรหากโรคต้อหินยังคงดำเนินแม้จะถึง IOP เป้าหมายแล้ว?
A
หากยืนยันว่ามีการดำเนินโรคแม้จะถึง IOP เป้าหมายแล้ว ให้ตั้งค่าเป้าหมายให้ต่ำลงและทบทวนการรักษา ปรึกษาผู้ป่วย เปรียบเทียบความเสี่ยงและประโยชน์ของการแทรกแซงเพิ่มเติม ในทางกลับกัน หากคงที่แม้ยังไม่ถึงเป้าหมาย อาจปรับเพิ่มค่าเป้าหมายได้ IOP เป้าหมายไม่ใช่สิ่งที่ตายตัว แต่เป็นแนวคิดที่ถูกประเมินใหม่แบบพลวัตตามการดำเนินโรค นอกจากนี้ยังประเมินความเป็นไปได้ที่ปัจจัยที่ไม่ขึ้นกับ IOP (เช่น ความผิดปกติของการไหลเวียนโลหิต) มีส่วนเกี่ยวข้องกับการดำเนินโรค1)
ปัจจัยที่ทำให้ IOP สูงขึ้น ปัจจัยที่ทำให้ IOP ต่ำลง กระจกตา หนา (CCT > 520 μm)กระจกตา บาง (CCT < 520 μm)2) ฟลูออเรสซีน ในน้ำตามากเกินไปฟลูออเรสซีน ในน้ำตาไม่เพียงพอ2) สายตาเอียง แบบ against-the-rule อย่างรุนแรงสายตาเอียง แบบ with-the-rule อย่างรุนแรง2) ท่านอนหงาย (สูงกว่าท่านั่ง 3-5 mmHg) หลังการผ่าตัดแก้ไขสายตา (ต่ำกว่า 0.3-0.4 mmHg ต่อการตัด LASIK ทุก 10 μm)2) ฤดูหนาวและการเปลี่ยนแปลงตามฤดูกาล1) หลังออกกำลังกาย / ดื่มแอลกอฮอล์ การกดเปลือกตา / การทำ Valsalva2) การดมยาสลบ
ความผันแปรในแต่ละวันสูงถึง 4–5 มิลลิเมตรปรอทแม้ในคนปกติ ในผู้ป่วยต้อหิน ความผันแปรจะมากกว่า ดังนั้นการวัดหลายครั้งในช่วงเวลาต่างกันจะเพิ่มความแม่นยำในการวินิจฉัย
หลังการผ่าตัดแก้ไขสายตา (RK, PRK, LASIK ) ความดันลูกตา ที่วัดได้จะต่ำกว่าค่าจริง สาเหตุหลักคือความโค้งของกระจกตาแบน ลงและกระจกตา ส่วนกลางบางลง ต้อหิน อาจดำเนินไปแม้ค่าความดันจะดู “ปกติ” จึงจำเป็นต้องติดตามลานสายตาและ OCT อย่างระมัดระวัง2)
หากมีความผิดปกติหรือแผลเป็นที่กระจกตา หรือหลังการปลูกถ่ายกระจกตา ความแม่นยำในการวัดจะลดลง นอกจากนี้ยังมีความแปรผันระหว่างผู้ตรวจและภายในผู้ตรวจคนเดียวกัน ดังนั้นในการติดตามผู้ป่วยรายเดียวกัน ควรวัดโดยผู้ตรวจคนเดียวกันและใช้เครื่องวัดความดันลูกตา เครื่องเดียวกัน2)
หากเครื่องวัดความดันลูกตา แบบไม่สัมผัสแสดงค่าผิดปกติ ต้องตรวจซ้ำด้วยเครื่องวัดความดันลูกตาแบบ Goldmann
ในผู้ป่วยหลังผ่าตัดแก้ไขสายตา ความดันลูกตา ที่วัดได้จะต่ำกว่า ดังนั้นต้อหิน อาจดำเนินไปแม้ค่าความดันจะดู “ปกติ”
ยังไม่มีสูตรการปรับแก้ความดันลูกตา ตาม CCT ที่เป็นที่ยอมรับ และไม่ควรใช้ค่าสัมประสิทธิ์การปรับแก้แบบเดียวกันกับทุกการวัด2)
เครื่องวัดความดันลูกตา แบบไดนามิกคอนทัวร์ Pascal (DCT) : วัดการเปลี่ยนแปลงแบบพัลส์ไดนามิกของความดันลูกตา โดยใช้เซ็นเซอร์เพียโซอิเล็กทริก เชื่อว่าได้รับผลกระทบจาก CCT และความโค้งของกระจกตา น้อยกว่า และยังสามารถวัดแอมพลิจูดของการเต้นของลูกตาได้ORA・Corvis ST : สามารถปรับแก้ความดันลูกตา โดยพิจารณาคุณสมบัติทางชีวกลศาสตร์ของกระจกตา (hysteresis ของกระจกตา , ปัจจัยความต้านทานของกระจกตา ) สะท้อนลักษณะของกระจกตา ที่ไม่สามารถจับได้ด้วย CCT เพียงอย่างเดียวการกำหนดมาตรฐานของปริซึมแบบใช้ครั้งเดียว : ด้วยการแพร่หลายของ Tonosafe® และ TonoJet® การกำหนดมาตรฐานการควบคุมการติดเชื้อในการวัดความดันลูกตา แบบสัมผัสกำลังก้าวหน้าการติดตามความดันลูกตา 24 ชั่วโมง : เซ็นเซอร์คอนแทคเลนส์ชนิดนิ่ม (CLS) ที่บันทึกการเปลี่ยนแปลงความโค้งของกระจกตา ได้รับการอนุมัติในยุโรป ความพยายามในการทำความเข้าใจความผันผวนของความดันลูกตา รวมถึงในเวลากลางคืนและระหว่างการนอนหลับกำลังดำเนินไป
日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2021.
Shahid A, Patel K, Kingra RK, Rozwat AS, Roberts DK. Even-number measurement bias with Goldmann applanation tonometry in patients with glaucoma and glaucoma suspects. Clin Exp Optom. 2024;107(2):192-195. PMID: 38207086.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต