Неартериитная передняя ишемическая оптическая нейропатия (NAION)

Оптическая нейропатия
1. Что такое оптическая нейропатия?
Заголовок раздела «1. Что такое оптическая нейропатия?»Оптическая нейропатия — это общее название группы заболеваний, при которых происходит повреждение зрительного нерва, приводящее к снижению зрительной функции. Она проявляется снижением остроты зрения, дефектами поля зрения, нарушением цветового зрения и/или снижением контрастной чувствительности 2).
視神経は網膜神経節細胞(RGC)の軸索約120万本から構成される。眼球内で視神経乳頭として束ねられ、視神経管を経て視交叉に至る。視神経乳頭から視交叉前までの障害が「前部視路障害」であり、臨床的に問題となる視神経症の大半がこの部位に相当する2)。視交叉以降(視索・視放線・後頭葉)の障害は「後部視路障害」であり、視神経症ではなく「視路障害」として扱われる。
視神経は4区分に分けられる。眼球内部(乳頭部、約1 mm)は虚血性・炎症性視神経症が好発する。眼窩内部(約25 mm)は圧迫性・炎症性が多い。管内部(視神経管、約5〜8 mm)は外傷性や骨性圧迫が起きやすい。頭蓋内部(約10 mm)は下垂体腺腫や頭蓋咽頭腫による圧迫が多い。視神経乳頭を直接観察できる「前部視神経症」と、眼底が正常に見える「球後視神経症」の区別も重要である。球後視神経症では眼底に乳頭変化がないため、視力低下の原因として見落とされやすい。
視神経乳頭の血流は短後毛様動脈(SPC動脈)が主として担っている。SPC動脈は眼動脈の終枝であり、視神経乳頭前層部・篩状板・篩状板後部に血流を供給する。この部分の循環障害がNAIONおよびAAIONの主要な病態基盤となる3)。視神経内部は血液脳関門によって保護されているが、この保護機構が炎症性視神経炎や自己免疫疾患では破綻する2)。
病態の共通経路と視神経萎縮
Заголовок раздела «病態の共通経路と視神経萎縮»原因が異なっても、最終的には網膜神経節細胞および視神経軸索のダメージ→アポトーシス→視神経萎縮という共通経路をたどる。視神経萎縮(optic atrophy)は視神経症の終末像であり、乳頭の蒼白化として認識される。萎縮が確立すると視機能の回復は著しく限定的となる2)。
視神経軸索は直径0.2〜10 μmの有髄・無髄線維の混合体であり、p細胞(輝度・コントラスト担当)とm細胞(動き・輪郭担当)に大別される。視神経症では特にATP消費の激しいp細胞が障害されやすく、中毒性・栄養性視神経症での中心暗点の発生機序と関連する2)。
Эпидемиологический обзор
Заголовок раздела «Эпидемиологический обзор»Обзор годовой заболеваемости основными оптическими нейропатиями (на 100 000 взрослых). NAION является наиболее частой — 2,3–10,2 (США)3). Идиопатический оптический неврит составляет 1,6 (японские взрослые)13), а LHON (наследственная оптическая нейропатия Лебера) имеет около 117 новых случаев в год в Японии (исследование 2014 г.) и относится к редким заболеваниям14). Расчетная годовая заболеваемость AAION/GCA у лиц старше 50 лет составляет 0,36 на 100 000, чаще встречается у северных европеоидов (в Норвегии около 30 на 100 000). Зрительные осложнения GCA возникают в 10–30% случаев (по некоторым данным до 70%), причем AAION составляет 60–90% из них1). Годовая заболеваемость MOGAD оценивается в 1,6–4,8 на миллион6).
Классификация оптических нейропатий
Заголовок раздела «Классификация оптических нейропатий»Оптические нейропатии классифицируются с нескольких точек зрения. Наиболее клинически полезная классификация представлена ниже.
Классификация по типу начала
- Острое (от нескольких часов до нескольких дней): NAION, AAION, травматическое
- Подострое (дни–недели): идиопатический неврит зрительного нерва, LHON, компрессионное (частично)
- Хроническое (месяцы–годы): ADOA, хроническое компрессионное, лучевое (позднее)
Классификация по причине
- Ишемическое: NAION, AAION, PION
- Воспалительное (неврит зрительного нерва): идиопатическое, связанное с РС, связанное с NMOSD, связанное с MOGAD, инфекционное
- Компрессионное: опухоль, киста, аневризма, эндокринная офтальмопатия
- Токсическая: этамбутол, амиодарон, алкоголь и др.
- Алиментарная: дефицит витамина B12/B1, фолиевой кислоты, меди
- Наследственная: LHON, ADOA, синдром Вольфрама
- Травматическая: перелом зрительного канала, прямое повреждение
- Лучевая: поздняя ишемическая дегенерация
Классификация по локализации
- Передняя оптическая нейропатия (с изменениями диска зрительного нерва): NAION, AAION, передний оптический неврит
- Ретробульбарная оптическая нейропатия (нормальный диск): токсическая, наследственная, связанный с РС оптический неврит (большинство)
- Хиазмальное поражение: аденома гипофиза, краниофарингиома (битемпоральная гемианопсия)
Диагностическая структура оптической нейропатии
Заголовок раздела «Диагностическая структура оптической нейропатии»Диагностика оптической нейропатии проводится в 5 этапов.
Шаг 1: Подтверждение дисфункции зрительного нерва Используйте RAPD, остроту зрения, цветовое зрение и поле зрения для объективного подтверждения дисфункции зрительного нерва.
Шаг 2: Локализация поражения Передний отдел (с изменением диска зрительного нерва) или ретробульбарный (диск нормальный), интраорбитальный, интраканаликулярный или интракраниальный. Оцените локализацию по характеру дефекта поля зрения.
Шаг 3: Одностороннее или двустороннее? Острое или хроническое? Это позволяет значительно сузить дифференциальный диагноз.
Шаг 4: Исключение опасных форм В первую очередь исключите ГКА (СОЭ, СРБ), компрессионные причины (МРТ) и инфекционные причины (сифилис, грибки).
Шаг 5: Специфические исследования В зависимости от формы добавьте антитела к AQP4, антитела к MOG, анализ митохондриальной ДНК и исследование питания.
2. Отличие от неврита зрительного нерва (уточнение понятий)
Заголовок раздела «2. Отличие от неврита зрительного нерва (уточнение понятий)»«Оптический неврит» и «оптическая нейропатия» часто путают в клинической практике, но они находятся в отношении подчиненного и вышестоящего понятия.
Если невоспалительную оптическую нейропатию (ишемическую, компрессионную, токсическую, наследственную) спутать с невритом зрительного нерва, существует риск ошибочного введения стероидов. В частности, при инфильтративном аспергиллезе стероиды противопоказаны 2), а введение стероидов в острой фазе LHON не только неэффективно, но и приводит к задержке окончательного диагноза.
Основные клинические признаки неврита зрительного нерва
Заголовок раздела «Основные клинические признаки неврита зрительного нерва»Неврит зрительного нерва (воспалительный) имеет следующие особенности, помогающие отличить его от невоспалительного.
- Острое начало : прогрессирование в течение нескольких дней – 2 недель, затем тенденция к восстановлению в течение 5 недель.
- Боль при движении глаз : наблюдается примерно в 50% случаев. При ишемической, компрессионной или токсической этиологии обычно отсутствует.
- Возраст начала : 15–45 лет (ишемическая форма обычно после 50 лет).
- Данные МРТ : типичное контрастное усиление зрительного нерва (T1 с гадолинием).
- Спонтанное восстановление : при идиопатическом или связанном с РС неврите более 90% пациентов через год имеют остроту зрения 0,5 и выше (исследование ONTT)4).
- Риск перехода в РС: через 15 лет после первого эпизода 25% без очагов на МРТ головного мозга и 78% с очагами развивают РС4).
Ситуации, затрудняющие дифференциальную диагностику
Заголовок раздела «Ситуации, затрудняющие дифференциальную диагностику»Ниже приведены случаи, когда дифференциация между оптическим невритом и невоспалительной оптической нейропатией затруднена.
- Острое одностороннее снижение зрения у женщин старше 50 лет: NAION vs. AQP4-антитело-положительный оптический неврит (NMOSD)
- Острое двустороннее снижение зрения у молодых: LHON vs. одновременный двусторонний оптический неврит vs. токсическая оптическая нейропатия
- Одностороннее снижение зрения с отеком диска зрительного нерва: NAION vs. передний оптический неврит vs. папиллярный васкулит
AQP4-антитело-позитивный оптический неврит представляет собой стероидорезистентное рефрактерное заболевание, составляющее около 10% идиопатических оптических невритов, с более старшим возрастом начала по сравнению с типичным оптическим невритом и преобладанием женщин (соотношение женщин к мужчинам 1:9) 5). Антитела к AQP4 нацелены на аквапориновые каналы 4, экспрессируемые на астроцитах зрительного нерва, и вызывают комплемент-зависимое повреждение клеток 5). Стратегии лечения принципиально различаются между AQP4-антитело-позитивными и негативными случаями, поэтому тест на антитела следует назначать до пульс-терапии стероидами. Клеточный анализ (CBA) имеет более высокую чувствительность и специфичность, чем ELISA, и рекомендуется CBA 5).
Перед проведением пульс-терапии стероидами при оптическом неврите необходимо исключить инфекции (гепатит B, сифилис, ВИЧ, грибковые инфекции) 2). Введение высоких доз стероидов носителям вируса гепатита B может вызвать фульминантный гепатит. При сифилитическом оптическом неврите антибиотики применяются в приоритете перед стероидами.
3. Неотложные формы заболевания
Заголовок раздела «3. Неотложные формы заболевания»В таблице ниже представлены формы оптической нейропатии, требующие особенно срочного лечения.
| Форма заболевания | Срочность | Последствия при пропуске |
|---|---|---|
| Артериитная передняя ишемическая оптическая нейропатия (AAION/GCA) | Наивысшая срочность | Слепота второго глаза (без лечения 65% в течение 10 дней) 1) |
| Острая компрессионная оптическая нейропатия (опухоль, киста, гематома) | Срочно | Прогрессирующая атрофия зрительного нерва и необратимое нарушение зрения |
| Носовая оптическая нейропатия (инфильтративный аспергиллез) | Неотложное состояние | Сообщается о смертности 94% 2) |
| Травматическая оптическая нейропатия (перелом зрительного канала) | Неотложное состояние | Раннее лечение может сохранить зрительную функцию |
| Задняя ишемическая оптическая нейропатия (ЗИОН) | Неотложное состояние | Возникает после операции или массивной кровопотери, часто необратимо |
Алгоритм неотложной помощи при ГКА
Заголовок раздела «Алгоритм неотложной помощи при ГКА»Преходящая слепота (amaurosis fugax) возникает как продромальный симптом примерно в 30% случаев необратимой потери зрения, в среднем за 8,5 дней до этого 1). На этом этапе крайне важно заподозрить гигантоклеточный артериит (ГКА) и активно начать терапию стероидами для вторичной профилактики.
4. Вход в дифференциальную диагностику
Заголовок раздела «4. Вход в дифференциальную диагностику»Дифференциальная диагностика оптической нейропатии систематизируется по четырем осям: острое или хроническое течение, одностороннее или двустороннее поражение, наличие или отсутствие боли, состояние диска зрительного нерва.
Острое или хроническое
Заголовок раздела «Острое или хроническое»Острое (достижение максимального поражения в течение нескольких часов–дней)
- NAION: внезапное снижение зрения, замечаемое при пробуждении, типично
- AAION: резкое одностороннее снижение зрения, тяжелое (острота зрения ниже 20/200 в более чем 60% случаев) 1)
- Травматическое: сразу после травмы – в течение нескольких часов
Подострое (от нескольких дней до нескольких недель)
- Идиопатический неврит зрительного нерва: прогрессирование в течение 2 недель, затем начало восстановления
- LHON: безболезненное подострое снижение зрения на один глаз, через несколько недель-месяцев становится двусторонним
- Компрессионное: может подостро прогрессировать при быстром росте опухоли или кровоизлиянии
Хроническое (медленное прогрессирование в течение месяцев-лет)
- ADOA (аутосомно-доминантная атрофия зрительного нерва): начало в школьном возрасте, двустороннее медленное прогрессирование
- Хроническое компрессионное: вследствие аденомы гипофиза, орбитальной опухоли и т.д.
- Токсическое/алиментарное: подострое-хроническое прогрессирование при длительном воздействии или недостатке питания
Один глаз или оба глаза
Заголовок раздела «Один глаз или оба глаза»Заболевания с преимущественно односторонним поражением
- NAION: как правило, одностороннее (двустороннее одновременное поражение крайне редко)
- AAION: начинается односторонне, без лечения в 65% случаев распространяется на другой глаз в течение 10 дней1)
- Идиопатический неврит зрительного нерва / связанный с РС: типично односторонний
- Компрессионный, травматический, лучевой: чаще односторонний
Заболевания с тенденцией к двустороннему поражению
- LHON: сначала одностороннее, через несколько недель-месяцев становится двусторонним (в итоге почти 100% двустороннее)
- ADOA: двустороннее симметричное начало
- Токсическое/алиментарное: как правило, двустороннее (если один глаз полностью нормален, следует рассмотреть исключение токсической причины) 2)
- NMOSD/AQP4-IgG-положительный: тяжелое, двустороннее, рецидивирующее. У 60–69% стойкое снижение зрения до 20/200 и ниже хотя бы на одном глазу 5)
- MOGAD: часто двустороннее начало (крайне редко при рассеянном склерозе/идиопатическом оптическом неврите) 6)
Наличие или отсутствие боли
Заголовок раздела «Наличие или отсутствие боли»| С болью | Без боли (безболезненно) |
|---|---|
| Идиопатический неврит зрительного нерва (боль при движении глаз примерно в 50% случаев)13) | NAION (глазной боли нет, головная боль и перемежающаяся хромота челюсти являются системными симптомами GCA) |
| Неврит зрительного нерва, ассоциированный с РС | AAION (глазной боли нет, присутствуют перемежающаяся хромота челюсти и головная боль) |
| NMOSD-ассоциированная (периорбитальная боль) | LHON·ADOA (безболезненная) 14) |
| MOGAD (часто с головной болью) 6) | токсическая·алиментарная (без боли при движении глаз) |
| травматическая (боль от травмы) | компрессионная (обычно безболезненна, но возможна орбитальная боль) |
Классификация на основе признаков диска зрительного нерва
Заголовок раздела «Классификация на основе признаков диска зрительного нерва»5. Осмотр и обследование
Заголовок раздела «5. Осмотр и обследование»Обязательная офтальмологическая оценка
Заголовок раздела «Обязательная офтальмологическая оценка»При подозрении на оптическую нейропатию необходимо систематически проводить следующие оценки.
Острота зрения и цветоощущение Корригированная острота зрения является основой для оценки степени нарушения и динамики. Цветоощущение (тесты Ишихары, Фарнсворта-Манселла 100 оттенков) часто нарушается рано при оптических нейропатиях, и аномалии цветоощущения могут предшествовать снижению остроты зрения. При токсических и алиментарных оптических нейропатиях ослабление красного ощущения является ранним признаком2). Для ADOA (аутосомно-доминантной атрофии зрительного нерва) характерна приобретенная тританомалия (сине-желтая аномалия), проявляющаяся тританопической осью в тесте Фарнсворта-Манселла 100 оттенков2).
ОЗД (относительный афферентный зрачковый дефект)
ОЗД оценивается методом качающегося фонарика (тест попеременного освещения) и является объективным показателем дисфункции зрительного нерва. Он также помогает в дифференциальной диагностике симуляции и функциональных зрительных расстройств2).
ОКТ (оптическая когерентная томография)
Заголовок раздела «ОКТ (оптическая когерентная томография)»ОКТ является незаменимым исследованием для оценки стадии и наблюдения за оптической нейропатией.
| Показатель оценки | Острые находки | Хронические находки |
|---|---|---|
| pRNFL (перипапиллярная толщина RNFL) | Утолщение при отеке диска зрительного нерва (осторожно, ложноположительные результаты) | Истончение при атрофии зрительного нерва |
| GCL-IPL (толщина ганглиозных клеток + внутреннего плексиформного слоя) | Незначительные изменения | Истончение, отражающее повреждение ганглиозных клеток сетчатки |
| Форма диска зрительного нерва | Исчезновение или уменьшение экскавации | Фиксация после атрофии |
Паттерн истончения pRNFL и дифференциальная диагностика
Паттерн истончения pRNFL на ОКТ полезен для дифференциальной диагностики через несколько недель-месяцев после начала заболевания.
- Циркулярное выраженное истончение: NMOSD (AQP4-антитело-положительный тип) наиболее тяжелое. Выраженное истончение по всей окружности.
- Височное преимущественное истончение (папилломакулярный пучок) : токсическое, алиментарное, LHON, ADOA. Соответствует центральной скотоме.
- Верхнее или нижнее секторальное истончение : NAION. Соответствует верхнему или нижнему пучковому дефекту.
- MOGAD против MS-ассоциированного : Истончение pRNFL после MOG-ON более выражено, чем при MS6).
- Дифференциация с глаукомой : При глаукоме сначала происходят изменения формы диска зрительного нерва (расширение экскавации), и паттерн истончения GCL также отличается.
Исследование поля зрения (периметр Хамфри)
Заголовок раздела «Исследование поля зрения (периметр Хамфри)»Паттерн дефекта поля зрения напрямую связан с анатомической локализацией поражения.
| Паттерн дефекта поля зрения | Основное подозреваемое заболевание | Анатомическое соответствие |
|---|---|---|
| Центральная скотома, центроцекальная скотома | Токсическая, алиментарная, LHON, ADOA, идиопатический неврит зрительного нерва2) | Поражение папилломакулярного пучка (PMB) |
| Горизонтальный дефект (нижневисочный — нижний) | NAION (пучковый дефект волокон) 3) | Ишемия верхней или нижней половины диска зрительного нерва |
| Битемпоральная гемианопсия | Сдавление хиазмы (аденома гипофиза, краниофарингиома) | Центральные перекрещивающиеся волокна хиазмы |
| Гомонимная гемианопсия (односторонняя) | Постхиазмальное поражение (зрительный тракт, зрительная лучистость, затылочная доля) | Центральный зрительный путь |
| Скотома в области соединения | Поражение переднего отдела хиазмы, одна из форм назальной оптической нейропатии | Папилломакулярный пучок + контралатеральный верхний височный квадрант |
| Общее снижение чувствительности | Связано с NMOSD / после тяжелого оптического неврита5) | Обширное повреждение волокон зрительного нерва |
| Расширение слепого пятна Мариотта (нормальная острота зрения) | Друзы диска зрительного нерва, папиллит, периоптический неврит | Только вокруг диска зрительного нерва |

Анализы крови и спинномозговой жидкости
Заголовок раздела «Анализы крови и спинномозговой жидкости»Рекомендуемые тесты для первичной оценки острой оптической нейропатии.
| Параметр теста | Цель | Клиническое значение |
|---|---|---|
| СОЭ, СРБ, тромбоциты | Исключение GCA (AAION) | Наивысший приоритет. СРБ имеет более высокую специфичность, чем СОЭ 1) |
| Антитела к AQP4 (клеточный анализ) | Диагностика NMOSD | Метод ELISA имеет более низкую чувствительность и специфичность по сравнению с методом CBA 5) |
| Антитела к MOG (клеточный анализ) | Диагностика MOGAD | Обязателен CBA, распознающий нативную молекулу MOG6) |
| Реакция на сифилис (TPHA, RPR) и ВИЧ | Исключение инфекционного неврита зрительного нерва | Обязательно проверить до стероидов |
| Витамин B12, B1, фолиевая кислота, медь | Оценка алиментарной оптической нейропатии | Особенно важно после бариатрической операции или веганской диеты |
| Митохондриальные гены (mt11778, mt14484, mt3460) | Диагностика LHON | Эти 3 мутации охватывают более 95% всех случаев14) |
| β-D-глюкан и посев на грибы | Подозрение на инвазивный аспергиллёз | При инвазивной форме часто повышен2) |
| АПФ, лизоцим, КТ грудной клетки | Исключение саркоидоза | — |
| ANA, dsDNA, ANCA | Системные аутоиммунные заболевания (СКВ, васкулит) | — |
Показания к исследованию спинномозговой жидкости Подозрение на инфекционный менингит/энцефалит, помощь в диагностике NMOSD/MOGAD (плеоцитоз ЦСЖ, повышение индекса IgG), помощь в диагностике РС (олигоклональные полосы в ЦСЖ). При NMOSD может наблюдаться выраженный плеоцитоз до 50 клеток/мкл и более6).
Визуализирующие исследования
Заголовок раздела «Визуализирующие исследования»| Исследование | Основные оцениваемые параметры | Особые примечания |
|---|---|---|
| МРТ орбит (T2 с подавлением жира / T1 с контрастом) | Воспаление, отек, объемное образование, контрастное усиление зрительного нерва | Контрастное усиление при оптическом неврите. Отсутствие усиления в острой фазе LHON14) |
| МРТ головного мозга (FLAIR) | Демиелинизирующие очаги (РС, NMOSD), внутричерепные поражения | Используется в критериях Макдональда для диагностики РС |
| КТ (костный режим) | Перелом зрительного канала (травма), патология околоносовых пазух, кальцификация (друзы) | Обязательно при травме или заболеваниях носа |
| УЗИ головы (цветная допплерография) | Симптом гало для диагностики GCA | Чувствительность 68%, специфичность 91% (100% при двустороннем положительном результате) 1) |
| ПЭТ-КТ (ФДГ) | Оценка поражения крупных сосудов при ГКА | Чувствительность 92%, специфичность 85% (исследование GAPS)1) |
| Орбитальное УЗИ | Подтверждение кальцификации друз диска зрительного нерва | — |
При острой оптической нейропатии в принципе необходимо МРТ орбиты. Исключение компрессионного поражения является приоритетным, и тактика лечения существенно различается в зависимости от того, наблюдается ли контрастное усиление (воспалительное) по ходу зрительного нерва или компрессия/деформация (компрессионное) 2). Если при контрастной МРТ нет признаков воспаления зрительного нерва, рассматриваются токсические, наследственные или алиментарные причины. В острой стадии LHON воспалительные признаки отсутствуют, и при флюоресцентной ангиографии глазного дна также не наблюдается утечки флюоресцеина из диска зрительного нерва, что является важным отличительным признаком от воспалительного неврита зрительного нерва 14). При противопоказаниях к МРТ проводится КТ околоносовых пазух, орбиты и канала зрительного нерва.
Использование зрительных вызванных потенциалов (ЗВП)
Заголовок раздела «Использование зрительных вызванных потенциалов (ЗВП)»Зрительные вызванные потенциалы (ЗВП) полезны в качестве маркера демиелинизирующего неврита зрительного нерва. Удлинение латентности P100 (в норме ≤130 мс) указывает на демиелинизацию, и при рассеянном склерозе-ассоциированном или идиопатическом неврите зрительного нерва это удлинение часто сохраняется после восстановления 13). Снижение амплитуды отчетливо наблюдается при аксональном повреждении (токсическом, ишемическом). При токсической оптической нейропатии задержки латентности P100 нет, снижается только амплитуда, что помогает отличить ее от демиелинизирующего неврита 13). Снижение критической частоты слияния мельканий (КЧСМ) также отражает функциональное нарушение оптической нейропатии и особенно выражено при неврите зрительного нерва, ассоциированном с NMOSD 13).
6. Особенности в зависимости от причины
Заголовок раздела «6. Особенности в зависимости от причины»Классификация основных оптических нейропатий по причинам и обобщение характеристик каждого типа.
6-1. Ишемическая оптическая нейропатия
Заголовок раздела «6-1. Ишемическая оптическая нейропатия»Неартериитная передняя ишемическая оптическая нейропатия (NAION)
Заголовок раздела «Неартериитная передняя ишемическая оптическая нейропатия (NAION)»NAION является наиболее распространенным типом острой оптической нейропатии у взрослых, чаще всего возникает после 50 лет3). Острый ишемический инфаркт диска зрительного нерва возникает из-за недостаточности кровообращения в коротких задних цилиарных артериях (артерии SPC).
- Эпидемиология : Ежегодная заболеваемость в США составляет от 2,3 до 10,2 на 100 000 человек3). Большинство случаев приходится на возраст старше 50 лет, но заболеваемость среди лиц моложе 50 лет также растет.
- Факторы риска : Гипертония, диабет, гиперлипидемия, синдром апноэ во сне, диск риска (маленький сосок с соотношением C/D < 0,2). Диск риска обнаруживается примерно в 80% парных глаз3).
- Симптомы : безболезненное острое одностороннее снижение зрения, часто замечаемое при пробуждении. RAPD положительный на пораженной стороне.
- Состояние диска зрительного нерва : покраснение и отёк (веерообразный, с преобладанием в нижней части). Может сопровождаться кровоизлияниями.
- Поле зрения : горизонтальный дефект пучка волокон (типично нижневисочный дефект).
- Лечение: Эффективное лечение в острой фазе не установлено. Контроль сосудистых факторов риска и лечение синдрома апноэ во сне являются основой профилактики рецидивов.
- Недавний момент внимания: В наблюдательном исследовании 2024 года сообщалось о повышении риска NAION у пользователей семаглутида (агониста рецепторов GLP-1). Однако причинно-следственная связь не установлена, и при принятии решения о назначении необходимо сопоставлять пользу для лечения диабета и ожирения7).
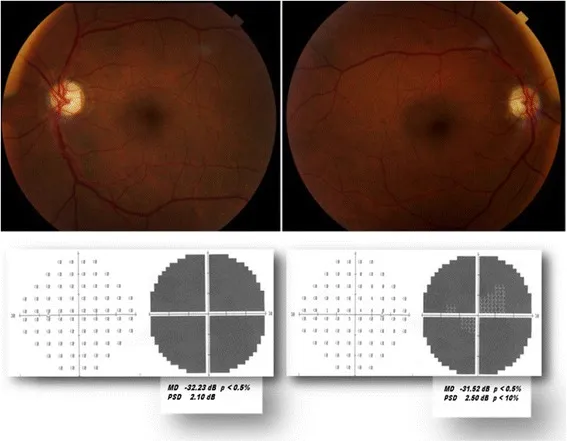
動脈炎性前部虚血性視神経症(AAION/GCA)
Заголовок раздела «動脈炎性前部虚血性視神経症(AAION/GCA)»AAIONは前部虚血性視神経症全体の5〜10%を占めるが、最緊急の視神経症である1)。視神経乳頭を栄養する短後毛様動脈の血管炎が本態であり、原疾患の90%以上が巨細胞性動脈炎(GCA)である。
- 疫学:50歳以上(特に75歳以上)の高齢女性に多い(男女比1:3)1)。日本での発症率は10万人あたり1.47人と欧米に比べて極めて低い。
- 症状:急激な片眼重度視力低下(60%以上で視力20/200未満、20%以上で光覚なし)1)。一過性黒内障を約30%が先行して経験する。
- 全身症状:頭痛(65〜90%)・顎跛行(11〜45%)・頭皮圧痛・発熱・PMR様症状。
- Признаки диска зрительного нерва : характерен меловидный бледный отек (pallid swelling).
- Обследование : повышение СОЭ и СРБ (у более 80% пациентов)1). Биопсия височной артерии (чувствительность и специфичность более 95%)1).
- Лечение : высокие дозы стероидов (мПСЛ 500-1000 мг в/в в течение 3 дней, затем преднизолон внутрь с постепенным снижением)1). Тоцилизумаб (антагонист рецептора ИЛ-6) эффективен для снижения дозы стероидов (исследование GiACTA, данные РКИ)1).
- Прогноз : восстановление зрения пораженного глаза практически невозможно, но стероидная терапия эффективна для предотвращения поражения второго глаза.
6-2. Воспалительный неврит зрительного нерва
Заголовок раздела «6-2. Воспалительный неврит зрительного нерва»Идиопатический неврит зрительного нерва
Заголовок раздела «Идиопатический неврит зрительного нерва»Воспалительное заболевание зрительного нерва аутоиммунного механизма, составляющее большинство случаев оптического неврита 13). Типичный возраст — 15–45 лет, около 70% составляют женщины, ежегодная заболеваемость в Японии — 1,6 на 100 000 взрослых 13).
- Симптомы : Острое одностороннее снижение зрения и боль при движении глаза (около 50%). Прогрессирование в течение нескольких дней — 2 недель, с тенденцией к спонтанному восстановлению в течение 5 недель.
- Поле зрения : Часто центральная скотома или центроцекальная скотома.
- МРТ : Контрастное усиление (гадолиний) соответственно зрительному нерву.
- Прогноз : Более 90% восстанавливают остроту зрения ≥ 0,5 через 1 год (исследование ONTT) 4).
- Лечение : Пульс-терапия стероидами mPSL 1000 мг/сут × 3 дня ускоряет восстановление. Пероральная монотерапия стероидами не проводится из-за повышения частоты рецидивов (исследование ONTT) 4).
- Риск перехода в РС: кумулятивная частота 50% в течение 15 лет после первого эпизода. Отсутствие очагов на МРТ головного мозга → 25%, наличие очагов → 78%4).
Оптический неврит, связанный с РС
Заголовок раздела «Оптический неврит, связанный с РС»Оптический неврит возникает как первый симптом РС примерно в 30% случаев, и до 75% пациентов с РС переносят хотя бы один эпизод оптического неврита в течение жизни 8). Он обычно односторонний, сопровождается болью при движении глаз, часто ретробульбарный (дно глаза нормально в 65% случаев). Демиелинизирующие очаги на МРТ головного мозга (гиперинтенсивность на T2/FLAIR) являются ключом к диагностике. После подтверждения диагноза по критериям Макдональда (версия 2017 г., пересмотр 2024 г.) для предотвращения рецидивов применяется болезнь-модифицирующая терапия (БМТ: интерферон бета, натализумаб, финголимод, анти-CD20 препараты и др.).
Неврит зрительного нерва, ассоциированный с NMOSD (расстройство спектра оптиконевромиелита)
Заголовок раздела «Неврит зрительного нерва, ассоциированный с NMOSD (расстройство спектра оптиконевромиелита)»AQP4-IgG-положительный. Чаще встречается у женщин (соотношение мужчин и женщин 1:9), среднего возраста, азиатского происхождения, и протекает тяжелее, чаще двусторонне и рецидивирующе, чем оптический неврит, ассоциированный с РС 5). По крайней мере у 60–69% пациентов развивается стойкое снижение зрения до 20/200 или хуже хотя бы на одном глазу 5). На орбитальной МРТ выявляется длинное поражение зрительного нерва (часто с вовлечением хиазмы). Лечение включает пульс-терапию стероидами в острой фазе, затем плазмаферез, а затем иммунотерапию для предотвращения рецидивов (экулизумаб, ритуксимаб, сатрализумаб) 5).
Оптический неврит, ассоциированный с MOGAD (заболевание, связанное с антителами к MOG)
Заголовок раздела «Оптический неврит, ассоциированный с MOGAD (заболевание, связанное с антителами к MOG)»MOG-IgG-положительный. Годовая заболеваемость составляет 1,6–4,8 на 1 миллион населения6). Часто двустороннее начало, выраженный отек диска зрительного нерва, преимущественное поражение переднего отдела. На МРТ характерны отек диска, протяженное поражение зрительного нерва и периневрит зрительного нерва6). Соотношение полов: MS-ON 3:1, AQP4-ON 7–9:1, MOG-ON 1:16). Чувствителен к стероидам, но при раннем снижении дозы легко рецидивирует, требуется осторожное постепенное снижение6).
6-3. Компрессионная оптическая нейропатия
Заголовок раздела «6-3. Компрессионная оптическая нейропатия»Возникает при сдавлении зрительного нерва опухолью, аневризмой, гематомой, абсцессом, кистой или гипертрофированными экстраокулярными мышцами. Симптомы и характер дефектов поля зрения значительно различаются в зависимости от места сдавления.
- Верхушка орбиты: Тиреоидная офтальмопатия (тиреоидная оптическая нейропатия встречается у 3–8,6% пациентов с тиреоидной офтальмопатией, в 70% случаев двусторонняя), орбитальные опухоли (доброкачественные: идиопатическое орбитальное воспаление 20%, плеоморфная аденома 13%, гемангиома 13%; злокачественные: наиболее часто злокачественная лимфома)9).
- Хиазма: Аденома гипофиза (наиболее частая у взрослых, битемпоральная гемианопсия), краниофарингиома (наиболее частая у детей).
- Назальная оптическая нейропатия (особое упоминание): Инвазивная форма грибкового синусита (Aspergillus, Mucor) имеет сообщенную летальность 94%2). Стероиды дают временный эффект, что приводит к ошибочному диагнозу ретробульбарного неврита; незаметное продолжение приема стероидов может быть фатальным. Признаки деструкции кости на КТ/МРТ являются ключом к диагностике, требуется срочное взаимодействие с ЛОР-врачом.
Принцип лечения — хирургическое удаление причинного поражения. Чем раньше проведена декомпрессия, тем больше вероятность восстановления зрительной функции; после установления атрофии зрительного нерва восстановление ограничено.
6-4. Токсическая оптическая нейропатия
Заголовок раздела «6-4. Токсическая оптическая нейропатия»Это группа заболеваний, при которых передний зрительный путь повреждается воздействием химических веществ2). В принципе, она двусторонняя и безболезненная; если один глаз полностью нормален, токсическую оптическую нейропатию следует исключить2).
- Причинные вещества : табак, алкоголь, растворители (лекарства: этамбутол [самый известный], амиодарон, линезолид, цисплатин, иммунодепрессанты и др.).
- Поле зрения : характерно центроцекальная скотома или центральная скотома (преимущественное поражение p-клеток)2).
- Цветовое зрение : ослабление восприятия красного цвета является ранним признаком.
- Глазное дно: вначале нормальное или легкое покраснение → в хронической стадии побледнение височной половины диска зрительного нерва и дефект папилломакулярного пучка.
- RAPD: обычно отрицательный из-за двусторонней симметрии.
- VEP: снижение амплитуды без задержки латентности P100 (задержка латентности характерна для демиелинизирующего оптического неврита)13).
- Этамбутол: дозозависимый (риск повышается при дозе >15 мг/кг). Обязательны базовое исследование зрительных функций до лечения и регулярный мониторинг.
- Лечение: основное — отмена причинного вещества. Специфического лекарства нет.
6-5. Алиментарная оптическая нейропатия
Заголовок раздела «6-5. Алиментарная оптическая нейропатия»Это двусторонняя симметричная прогрессирующая оптическая нейропатия, вызванная дефицитом витаминов группы B (B12, B1, B2, B9) и меди. Она находится в том же спектре, что и токсическая оптическая нейропатия, но отличается причиной — дефицитом питания. Современные факторы риска включают бариатрическую хирургию (пожизненный мониторинг обязателен), веганскую диету и алкогольную зависимость. Симптомы, поля зрения и данные офтальмоскопии сходны с токсической формой (центральная скотома, безболезненность, побледнение височной половины диска зрительного нерва). Раннее восполнение питательных веществ может привести к восстановлению, но хронические случаи оставляют необратимые повреждения.
6-6. Наследственная оптическая нейропатия
Заголовок раздела «6-6. Наследственная оптическая нейропатия»LHON (Наследственная оптическая нейропатия Лебера)
Заголовок раздела «LHON (Наследственная оптическая нейропатия Лебера)»Это острая или подострая оптическая нейропатия, вызванная точковыми мутациями митохондриальной ДНК (мтДНК) и передающаяся по материнской линии14). Три основные мутации (mt3460, mt11778, mt14484) составляют более 95% всех случаев, а mt11778 составляет около 90% всех случаев в Азии14).
- Эпидемиология: Распространенность от 1/31 000 до 1/68 000. Пенетрантность 2,5–17,5%, большинство носителей не заболевают14). В Японии около 117 новых случаев в год (исследование 2014 г.). Орфанное заболевание.
- Симптомы: Чаще встречается у молодых мужчин (соотношение мужчин и женщин около 93:7). Подострая безболезненная двусторонняя центральная скотома (сначала один глаз, затем в течение нескольких недель или месяцев оба глаза).
- 急性期眼底:視神経乳頭の発赤・腫脹と乳頭近傍毛細血管の拡張・蛇行。蛍光眼底造影で乳頭からの蛍光漏出を認めない(炎症性視神経炎との重要鑑別)14)。
- 対光反射:他の視神経疾患に比べて保たれるか、障害されても軽微14)。
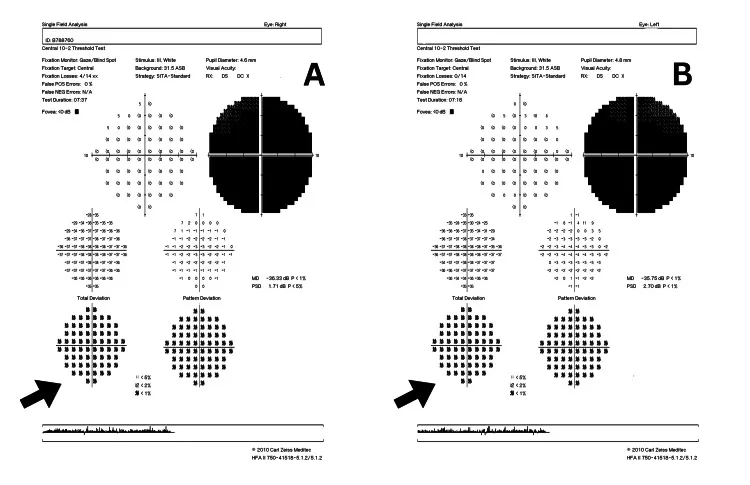
- 最終視力:mt11778では0.01前後が多い。mt14484は自然回復率が最も高い14)。
- 治療:イデベノン900 mg/日(欧州EMA承認)。LEROS試験ではCRR(有意義な視力回復)が46.0%(プラセボ対照)10)。ウェールズコホート試験では27カ月時点でCRR 86%を達成10)。遺伝子治療も第III相試験で有効性を示している11)。禁煙指導が発症・重症化予防に重要。
ADOA (аутосомно-доминантная атрофия зрительного нерва)
Заголовок раздела «ADOA (аутосомно-доминантная атрофия зрительного нерва)»Наиболее частая наследственная оптическая нейропатия, в основном вызванная мутацией гена OPA1. Обнаруживается в школьном возрасте как двустороннее нарушение развития зрения неясной этиологии. Характерна приобретенная тританопия (сине-желтая цветовая слепота). На ОКТ выявляется истончение слоя нервных волокон сетчатки (RNFL) с преобладанием в височном и нижнем квадрантах 2). В настоящее время эффективного лечения не существует; основу ведения составляют низкозрительная помощь и генетическое консультирование.
6-7. Травматическая оптическая нейропатия
Заголовок раздела «6-7. Травматическая оптическая нейропатия»Повреждение зрительного нерва, возникающее после тупой травмы головы или глазницы, часто вследствие непрямого воздействия в зрительном канале. Острое снижение зрения наступает сразу после травмы. Перелом зрительного канала подтверждается при КТ в костном режиме. Рассматривается применение высоких доз стероидов или декомпрессия зрительного канала, однако доказательная база для обоих методов ограничена.
6-8. Лучевая оптическая нейропатия
Заголовок раздела «6-8. Лучевая оптическая нейропатия»Это позднее ишемическое поражение после лучевой терапии опухолей головы и шеи или глазницы. Зрительная функция утрачивается по механизму, в основе которого лежит повреждение эндотелия сосудов. Начало заболевания происходит через 3 месяца – 9 лет после облучения, чаще всего через 10–20 месяцев, в среднем около 18 месяцев 12). Риск повышается при общей дозе более 50 Гр или разовой дозе более 10 Гр. Обычно безболезненно и имеет плохой прогноз. Установленного лечения нет; эффективность системных стероидов, антикоагулянтной терапии и гипербарической оксигенации ограничена 12). На МРТ определяется усиление контраста, соответствующее зрительному нерву.
6-9. その他の特殊な視神経症
Заголовок раздела «6-9. その他の特殊な視神経症»後部虚血性視神経症(PION) 眼窩内後部または管内部の視神経虚血。大量出血・低血圧・脊椎手術・心臓手術後に発症する術後PIGNが代表的である。眼底所見は正常(乳頭変化なし)で急激な視力低下をきたす。対光反射はRAPD陽性となる。有効な治療法は確立されていない。
視神経网膜炎(neuroretinitis) 視神経乳頭浮腫と網膜の星芒状白斑(star figure)が特徴的な症候群。Bartonella henselae(ネコひっかき病)・梅毒・Leber特発性星芒状視神経網膜症などが原因。星芒状白斑は浮腫液が黄斑部でHenle線維層に沿って沈着したものであり、乳頭浮腫が消退する数週間後に出現する。自然寛解傾向があるが、感染症は原因に対する特異的治療を行う。
乳頭血管炎(papillophlebitis) 若年〜壮年者に生じる、視機能障害を伴わない片眼性乳頭浮腫と網膜静脈拡張蛇行を示す症候群。Mariotte盲点の拡大を認めるが矯正視力は正常。眼窩MRIは正常。予後良好で治療不要であるが、うっ血乳頭・視神経炎・虚血性視神経症との鑑別が重要である2)。
免疫チェックポイント阻害薬関連視神経症 がん免疫療法(ニボルマブ・ペムブロリズマブ等)の免疫関連有害事象(irAE)として視神経症が稀に生じる。ステロイドパルス療法で治療し、がん治療との継続可否をオンコロジストと協議する。
視神経症ワンライナーまとめ表
Заголовок раздела «視神経症ワンライナーまとめ表»| Заболевание | Сторонность | Боль | Состояние диска зрительного нерва | Поле зрения | Ключевой момент |
|---|---|---|---|---|---|
| NAION | Односторонний | Нет | Покраснение и отек (снизу) | Горизонтальный пучковый дефект | Возникновение при пробуждении, диск в зоне риска3) |
| AAION/GCA | Один глаз → оба глаза | Нет (головная боль, перемежающаяся хромота челюсти) | Бледный отек | Разнообразный (тяжелый) | Максимальная срочность, повышение СОЭ/СРБ1) |
| Идиопатический оптический неврит | Односторонний | Присутствует (50%) | Отек или норма | Центральная скотома | Молодая женщина, риск перехода в РС 13) |
| Связанный с NMOSD | Склонность к двусторонности | Да | Отек или норма | Разнообразный (тяжелый) | Антитела к AQP4 положительные, рефрактерный5) |
| MOGAD-ассоциированный | Часто двусторонний | Да (головная боль) | Выраженный отек | Разнообразный | Антитела к MOG, периневрит6) |
| Компрессионная | Один/оба глаза | Нет | Нормальный или атрофичный | Разнообразные | МРТ обязательно9) |
| Токсическая | Оба глаза | Нет | Нормальный → височная бледность | Центроцекальная скотома | Опрос о причинном веществе2) |
| Алиментарная | Оба глаза | Нет | Нормальный → височная бледность | Центральная скотома | Дефицит B12/меди |
| LHON | Оба глаза (один глаз сначала) | Нет | Покраснение/телеангиэктазии | Центральная скотома | Молодой мужчина, нет флуоресцентной утечки14) |
| ADOA | Оба глаза | Нет | Бледный | Центральная скотома | Школьный возраст, сине-желтая цветовая слепота2) |
| Травматическая | Односторонняя | Да (травма) | Норма | Разнообразные | КТ зрительного канала для подтверждения перелома |
| Радиационная | Одностороннее/Двустороннее | Нет | Норма → Атрофия | Разнообразные | В среднем 18 месяцев12) |
7. Принципы лечения
Заголовок раздела «7. Принципы лечения»Лечение оптической нейропатии зависит от причины и принципиально различается в зависимости от типа заболевания. Общие принципы приведены ниже.
Ситуации, требующие неотложного лечения
Заголовок раздела «Ситуации, требующие неотложного лечения»- GCA/AAION : Системное введение высоких доз стероидов (начало в тот же день). Не ждать результатов анализов 1).
- Острая компрессия : хирургическая декомпрессия (экстренное взаимодействие с ЛОР-врачом и нейрохирургом). При инвазивном аспергиллезе отменить стероиды и перейти на противогрибковые препараты2).
- Травматическая : оценка показаний к декомпрессии зрительного канала.
Лечение воспалительной (неврит зрительного нерва)
Заголовок раздела «Лечение воспалительной (неврит зрительного нерва)»Пульс-терапия стероидами (mPSL 1000 мг/сут × 3 дня) ускоряет скорость восстановления в острой фазе4). Прием только пероральных стероидов при идиопатическом неврите зрительного нерва не проводится, так как повышает риск рецидива (исследование ONTT)4). При острой фазе NMOSD проводится поэтапное лечение: пульс-терапия стероидами → при недостаточном ответе плазмаферез → иммунотерапия для профилактики рецидивов5). Оптический неврит при MOGAD чувствителен к стероидам, но раннее снижение дозы приводит к рецидиву, поэтому требуется осторожное постепенное снижение6).
Лечение ишемической (NAION)
Заголовок раздела «Лечение ишемической (NAION)»В острой фазе эффективное лечение не установлено. Основное внимание уделяется контролю сосудистых факторов риска (гипертония, диабет, гиперлипидемия, синдром апноэ во сне), а целью лечения является профилактика поражения второго глаза. Что касается семаглутида (агонист рецепторов GLP-1), существуют наблюдательные исследования, указывающие на связь с NAION; у пациентов с анамнезом или риском желательны тщательное разъяснение и наблюдение7).
Лечение наследственной (LHON)
Заголовок раздела «Лечение наследственной (LHON)»Идебенон 900 мг/сут одобрен Европейским EMA и достиг CRR 46% в исследовании LEROS (сравнение с плацебо) 10). Валлийская когорта сообщила о CRR 86% через 27 месяцев, что демонстрирует хорошие результаты в реальной клинической практике 10). Генная терапия (ленадоген нолпарвовек) показала эффективность в исследовании III фазы, и ожидается расширение показаний 11). Консультирование по отказу от курения (курение является фактором риска развития заболевания) и надлежащий уход за слабовидящими обязательны 14).
Лечение токсических и алиментарных нейропатий
Заголовок раздела «Лечение токсических и алиментарных нейропатий»Основой лечения является отмена вызывающего вещества или восполнение дефицитных питательных веществ. Раннее вмешательство может привести к восстановлению зрительной функции, но при хронических случаях могут остаться необратимые повреждения. Этамбутоловая оптическая нейропатия дозозависима, поэтому необходимы предварительное базовое исследование зрительных функций и регулярный мониторинг (острота зрения, цветовое зрение, поле зрения).
Лечение компрессионных нейропатий
Заголовок раздела «Лечение компрессионных нейропатий»Принципом является хирургическое удаление причинного поражения. При тиреоидной оптической нейропатии проводится экстренная или плановая орбитальная декомпрессия. После прогрессирования атрофии зрительного нерва восстановление зрения после хирургического удаления ограничено, поэтому важны ранняя диагностика и лечение.
Обзор прогноза
Заголовок раздела «Обзор прогноза»| Тип заболевания | Прогноз зрения | Возможность восстановления |
|---|---|---|
| Идиопатический неврит зрительного нерва | Более 90% имеют остроту зрения ≥ 0,5 через 1 год4) | Хорошее восстановление |
| NAION | 1/3 улучшение, 1/3 без изменений, 1/3 ухудшение | Частичное восстановление |
| AAION/GCA | Восстановление пораженного глаза практически невозможно | Профилактика второго глаза является целью1) |
| NMOSD-ассоциированный | Тяжелый. По крайней мере один глаз ≤ 20/200 в 60-69%5) | Профилактика рецидивов важна |
| LHON (mt11778) | Конечная острота зрения часто около 0.01 | Спонтанное восстановление лишь частичное14) |
| LHON (mt14484) | Тип мутации с самой высокой частотой спонтанного восстановления | Сообщается о случаях восстановления14) |
| ADOA | Медленное прогрессирование, редко приводит к тяжелой слепоте | Без торможения прогрессирования |
| Компрессионная | Восстановление возможно при раннем удалении | Важно до прогрессирования атрофии |
| Токсическая или алиментарная | Восстановление при ранней отмене или добавлении | Необратимо при хроническом течении |
| Радиационная | Часто острая, тяжелая и необратимая потеря зрения 12) | Установленного лечения нет |
Быстрая идентификация причинного заболевания. При подозрении на GCA начать стероиды в тот же день, не дожидаясь результатов анализов, чтобы предотвратить слепоту другого глаза 1). При компрессионной этиологии хирургическое удаление причинного поражения является единственным способом сохранения зрительной функции, и задержка диагностики приводит к необратимой атрофии зрительного нерва. При воспалительной форме (неврит зрительного нерва) пульс-терапия стероидами ускоряет восстановление, но дополнительная стратегия лечения значительно различается в зависимости от подтипа. Особенно при положительности антител к AQP4 стероиды в монотерапии приводят к повторным рецидивам, поэтому раннее начало иммунотерапии для профилактики рецидивов является ключом к сохранению зрительной функции 5).
Оба состояния имеют схожие начальные симптомы «острого-подострого безболезненного снижения зрения», и их легко спутать, особенно в острой фазе LHON, сопровождающейся отеком диска зрительного нерва. Важнейшим дифференциальным признаком является наличие или отсутствие флуоресцентной утечки из диска зрительного нерва при флуоресцентной ангиографии глазного дна. При воспалительном оптическом неврите наблюдается усиление контраста и флуоресцентная утечка, тогда как в острой фазе LHON флуоресцентная утечка отсутствует 14). Кроме того, при оптическом неврите примерно в 50% случаев отмечается боль при движении глаз, тогда как LHON протекает безболезненно. Окончательный диагноз может быть установлен с помощью митохондриального генетического тестирования (mt11778, mt14484, mt3460), которое может быть выполнено в сторонней лаборатории 14). Введение стероидов пациентам с LHON не только неэффективно, но и задерживает постановку окончательного диагноза, поэтому у молодых мужчин с острым двусторонним снижением зрения обязательно следует включать LHON в дифференциальный диагноз.
8. Связанные статьи (оптические нейропатии)
Заголовок раздела «8. Связанные статьи (оптические нейропатии)»Артериитная передняя ишемическая оптическая нейропатия (AAION)
Компрессионная оптическая нейропатия
Токсическая оптическая нейропатия
Оптическая нейропатия вследствие дефицита питания
Наследственная оптическая нейропатия Лебера (LHON)
Аутосомно-доминантная оптическая атрофия (ADOA)
Лучевая оптическая нейропатия
Заболевания и опухоли зрительного нерва, требующие дифференциальной диагностики
Заголовок раздела «Заболевания и опухоли зрительного нерва, требующие дифференциальной диагностики»Идиопатический оптический неврит
Оптический неврит, ассоциированный с РС
Оптикомиелит (NMOSD)
Заболевание, ассоциированное с антителами к MOG (MOGAD)
Список литературы
Заголовок раздела «Список литературы»- Piccus R, Hansen MS, Hamann S, et al. An update on the clinical approach to giant cell arteritis. Eye 2023.
- Biousse V, Newman NJ. Diagnosis and clinical features of common optic neuropathies. Lancet Neurol 2016;15:1355–67.
- Salvetat ML, Pellegrini F, Spadea L, et al. Non-Arteritic Anterior Ischemic Optic Neuropathy (NA-AION): A Comprehensive Overview. Vision 2023;7:72.
- Beck RW, Gal RL. The Optic Neuritis Treatment Trial: a report on the visual function at 15 years. Ophthalmology 2008;115:1079–82.
- Wingerchuk DM, Banwell B, Bennett JL, et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology 2015;85:177–89.
- Jeyakumar N, Lerch M, Dale RC, Ramanathan S. MOG antibody-associated optic neuritis. Eye 2024.
- Hathaway JT, Shah MP, Hathaway DB, et al. Risk of nonarteritic anterior ischemic optic neuropathy in patients prescribed semaglutide. JAMA Ophthalmol. 2024;142:740-741. PMID: 38958939. doi:10.1001/jamaophthalmol.2024.2514.
- Thompson AJ, Banwell BL, Barkhof F, et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. Lancet Neurol 2018;17:162–73.
- Biousse V, Newman NJ. Compressive Optic Neuropathies. J Neuroophthalmol 2015;35 Suppl 1:S67–S74.
- Sanders FWB, Votruba M. Outcomes of idebenone therapy for Leber hereditary optic neuropathy in a cohort of patients from Wales. Eye 2025.
- Newman NJ, et al. Hereditary optic neuropathy: advances in treatment. Eye 2024.
- Danesh-Meyer HV. Radiation-induced optic neuropathy. J Clin Neurosci 2008;15:95–100.
- Toosy AT, Mason DF, Miller DH. Optic neuritis. Lancet Neurol 2014;13:83–99.
- Carelli V, Ross-Cisneros FN, Sadun AA. Mitochondrial dysfunction as a cause of optic neuropathies. Prog Retin Eye Res 2004;23:53–89.
