نوروپاتی ایسکمیک اپتیک قدامی غیرشریانی (NAION)

نوروپاتی بینایی
1. نوروپاتی بینایی چیست؟
Section titled “1. نوروپاتی بینایی چیست؟”نوروپاتی بینایی (optic neuropathy) اصطلاحی کلی برای گروهی از بیماریها است که در آنها به عصب بینایی آسیب وارد شده و عملکرد بینایی کاهش مییابد. این بیماریها با کاهش بینایی، نقص میدان بینایی، اختلال دید رنگی و/یا کاهش حساسیت کنتراست تظاهر میکنند2).
عصب بینایی از حدود ۱٫۲ میلیون آکسون سلولهای گانگلیونی شبکیه (RGC) تشکیل شده است. در داخل چشم، این آکسونها به صورت دیسک بینایی (پاپی) دستهبندی شده و از طریق کانال بینایی به کیاسمای بینایی میرسند. آسیب از دیسک بینایی تا جلوی کیاسما “آسیب مسیر بینایی قدامی” نامیده میشود و بیشتر نوروپاتیهای بینایی مهم بالینی در این ناحیه رخ میدهد2). آسیب پس از کیاسما (نوار بینایی، تشعشعات بینایی، و لوب پسسری) “آسیب مسیر بینایی خلفی” نامیده میشود و به عنوان نوروپاتی بینایی در نظر گرفته نمیشود، بلکه “آسیب مسیر بینایی” تلقی میگردد.
عصب بینایی به چهار بخش تقسیم میشود. بخش داخل چشمی (پاپی، حدود ۱ میلیمتر) محل شایع نوروپاتی ایسکمیک و التهابی است. بخش داخل حدقه (حدود ۲۵ میلیمتر) بیشتر تحت تأثیر نوروپاتی فشاری و التهابی قرار میگیرد. بخش داخل کانال (کانال بینایی، حدود ۵ تا ۸ میلیمتر) مستعد آسیب تروماتیک و فشاری استخوانی است. بخش داخل جمجمه (حدود ۱۰ میلیمتر) اغلب توسط آدنوم هیپوفیز و کرانیوفارنژیوم فشرده میشود. تمایز بین “نوروپاتی بینایی قدامی” که در آن دیسک بینایی مستقیماً قابل مشاهده است و “نوروپاتی بینایی رتروبولبار” که فوندوس طبیعی به نظر میرسد نیز مهم است. در نوروپاتی رتروبولبار، به دلیل عدم تغییرات پاپی در فوندوس، ممکن است به عنوان علت کاهش بینایی نادیده گرفته شود.
جریان خون دیسک بینایی عمدتاً توسط شریانهای مژگانی خلفی کوتاه (SPC) تأمین میشود. شریانهای SPC شاخههای انتهایی شریان چشمی هستند و به لایه پیشلامینار، لامینا کریبروزا و ناحیه پسلامینار دیسک بینایی خونرسانی میکنند. اختلال گردش خون در این ناحیه اساس پاتوفیزیولوژیک اصلی NAION و AAION است3). داخل عصب بینایی توسط سد خونی-مغزی محافظت میشود، اما این مکانیسم محافظتی در نوریت بینایی التهابی و بیماریهای خودایمنی مختل میشود2).
مسیر مشترک پاتوفیزیولوژیک و آتروفی عصب بینایی
Section titled “مسیر مشترک پاتوفیزیولوژیک و آتروفی عصب بینایی”صرف نظر از علت، در نهایت آسیب به سلولهای گانگلیونی شبکیه و آکسونهای عصب بینایی → آپوپتوز → آتروفی عصب بینایی یک مسیر مشترک را دنبال میکند. آتروفی عصب بینایی (optic atrophy) مرحله نهایی نوروپاتی بینایی است و به صورت رنگپریدگی پاپی (دیسک) تشخیص داده میشود. هنگامی که آتروفی تثبیت شد، بهبود عملکرد بینایی به شدت محدود میشود2).
آکسونهای عصب بینایی مخلوطی از رشتههای میلیندار و بدون میلین با قطر ۰٫۲ تا ۱۰ میکرومتر هستند و به دو دسته سلولهای p (مسئول روشنایی و کنتراست) و سلولهای m (مسئول حرکت و لبه) تقسیم میشوند. در نوروپاتی بینایی، سلولهای p که مصرف ATP بالایی دارند، بیشتر آسیبپذیر هستند و این با مکانیسم ایجاد اسکوتوم مرکزی در نوروپاتیهای سمی-تغذیهای مرتبط است2).
خلاصهای از اپیدمیولوژی
Section titled “خلاصهای از اپیدمیولوژی”بررسی اجمالی میزان بروز سالانه نوروپاتیهای بینایی اصلی (به ازای هر 100,000 بزرگسال). NAION با 2.3 تا 10.2 (در ایالات متحده) شایعترین است3). نوریت اپتیک ایدیوپاتیک 1.6 (در بزرگسالان ژاپنی) گزارش شده است13) و LHON (نوروپاتی بینایی ارثی لبر) با حدود 117 مورد جدید در سال در ژاپن (بررسی 2014) یک بیماری نادر محسوب میشود14). میزان بروز سالانه تخمینی AAION/GCA در افراد بالای 50 سال 0.36 در هر 100,000 نفر است و در سفیدپوستان شمال اروپا شایعتر است (در نروژ حدود 30 در هر 100,000 نفر). عوارض بینایی GCA در 10 تا 30٪ (برخی گزارشها تا 70٪) رخ میدهد و AAION 60 تا 90٪ از آن را تشکیل میدهد1). میزان بروز سالانه MOGAD 1.6 تا 4.8 در هر میلیون نفر تخمین زده میشود6).
سیستم طبقهبندی نوروپاتی بینایی
Section titled “سیستم طبقهبندی نوروپاتی بینایی”نوروپاتی بینایی از چندین دیدگاه طبقهبندی میشود. کاربردیترین طبقهبندی بالینی در زیر ارائه شده است.
طبقهبندی بر اساس نحوه شروع
- حاد (چند ساعت تا چند روز): NAION، AAION، تروماتیک
- تحتحاد (چند روز تا چند هفته): نوریت اپتیک ایدیوپاتیک، LHON، فشاری (برخی موارد)
- مزمن (ماه تا سال): ADOA، فشاری مزمن، پرتوی (دیررس)
طبقهبندی بر اساس علت
- ایسکمیک: NAION، AAION، PION
- التهابی (نوریت اپتیک): ایدیوپاتیک، مرتبط با MS، مرتبط با NMOSD، مرتبط با MOGAD، عفونی
- فشاری: تومور، کیست، آنوریسم، بیماری چشمی تیروئید
- سمی: اتامبوتول، آمیودارون، الکل و غیره
- تغذیهای: کمبود ویتامین B12/B1/فولات/مس
- ارثی: LHON، ADOA، سندرم Wolfram
- تروماتیک: شکستگی کانال بینایی، آسیب مستقیم
- پرتوئی: دژنراسیون ایسکمیک دیررس
طبقهبندی بر اساس محل
- نوروپاتی بینایی قدامی (با تغییرات پاپی): NAION، AAION، نوریت بینایی قدامی
- نوروپاتی بینایی رتروبولبار (پاپی طبیعی): سمی، ارثی، نوریت بینایی مرتبط با MS (بیشتر)
- ضایعه کیاسمایی: آدنوم هیپوفیز، کرانیوفارنژیوم (همیانوپسی دوطرفه تمپورال)
چارچوب تشخیصی نوروپاتی بینایی
Section titled “چارچوب تشخیصی نوروپاتی بینایی”تشخیص نوروپاتی بینایی در ۵ مرحله انجام میشود.
مرحله ۱: تأیید اختلال عملکرد عصب بینایی با استفاده از RAPD، حدت بینایی، دید رنگی و میدان بینایی، اختلال عملکرد عصب بینایی را بهطور عینی تأیید کنید.
مرحله ۲: تعیین محل ضایعه آیا قدامی (با تغییرات پاپی) یا رتروبولبار (پاپی طبیعی)، داخل مدار، داخل کانال یا داخل جمجمه است. محل ضایعه با الگوی نقص میدان بینایی تخمین زده میشود.
مرحله ۳: یکطرفه یا دوطرفه، حاد یا مزمن این امر امکان محدودسازی قابل توجه تشخیصهای افتراقی را فراهم میکند.
مرحله ۴: رد انواع خطرناک GCA (ESR، CRP)، فشاری (MRI)، عفونی (سیفلیس، قارچ) را به صورت اولویتدار رد کنید.
مرحله ۵: آزمایشهای اختصاصی بسته به نوع بیماری، آزمایش آنتیبادی ضد AQP4، آنتیبادی ضد MOG، آزمایش mtDNA و آزمایش تغذیه اضافه میشود.
۲. تفاوت با نوریت اپتیک (مرور مفهومی)
Section titled “۲. تفاوت با نوریت اپتیک (مرور مفهومی)”«نوریت اپتیک» و «نوروپاتی اپتیک» اغلب در محیطهای بالینی با هم اشتباه گرفته میشوند، اما رابطهای بین مفهوم زیرمجموعه و مفهوم بالادست دارند.
اشتباه گرفتن نوروپاتیهای غیرالتهابی (ایسکمیک، فشاری، سمی، ژنتیکی) با نوریت اپتیک میتواند منجر به تجویز نادرست استروئید شود. به ویژه در آسپرژیلوزیس تهاجمی، استروئید منع مصرف دارد2) و در فاز حاد LHON، استروئید نه تنها بیاثر است بلکه منجر به تأخیر در تشخیص قطعی میشود.
ویژگیهای اصلی بالینی نوریت اپتیک
Section titled “ویژگیهای اصلی بالینی نوریت اپتیک”نوریت بینایی (التهابی) ویژگیهای زیر را دارد که به تمایز آن از نوع غیرالتهابی کمک میکند.
- شروع حاد: طی چند روز تا ۲ هفته پیشرفت میکند و سپس ظرف ۵ هفته تمایل به بهبود نشان میدهد.
- درد هنگام حرکت چشم: در حدود ۵۰٪ موارد دیده میشود. در نوع ایسکمیک، فشاری یا سمی معمولاً وجود ندارد.
- سن شایع: ۱۵ تا ۴۵ سال (نوع ایسکمیک معمولاً بالای ۵۰ سال).
- یافتههای MRI: افزایش کنتراست مطابق با عصب بینایی (T1 با گادولینیوم) مشخصه است.
- بهبود خودبهخودی: در نوع ایدیوپاتیک و مرتبط با MS، بیش از ۹۰٪ موارد پس از یک سال بینایی ۰.۵ یا بهتر دارند (مطالعه ONTT)4).
- خطر تبدیل به MS: 15 سال پس از اولین حمله، در صورت عدم وجود ضایعه در MRI مغز، 25٪ و در صورت وجود، 78٪ به MS تبدیل میشوند4).
موقعیتهای دشوار در تشخیص افتراقی
Section titled “موقعیتهای دشوار در تشخیص افتراقی”در زیر، افتراق بین نوریت بینایی و نوروپاتی بینایی غیرالتهابی دشوار میشود.
- کاهش حاد بینایی یک طرفه در زنان بالای ۵۰ سال: NAION در مقابل نوریت اپتیک با آنتیبادی AQP4 مثبت (NMOSD)
- کاهش حاد بینایی دوچشمی در جوانان: LHON در مقابل نوریت اپتیک دوطرفه همزمان در مقابل نوروپاتی اپتیک سمی
- کاهش بینایی یکطرفه همراه با تورم دیسک بینایی: NAION در مقابل نوریت بینایی قدامی در مقابل واسکولیت پاپیلاری
نوریت اپتیک مثبت آنتیبادی AQP4 حدود ۱۰٪ از موارد نوریت اپتیک ایدیوپاتیک را تشکیل میدهد و یک بیماری مقاوم به استروئید و دشوار است که در سنین بالاتر و در زنان (نسبت زن به مرد ۱:۹) شایعتر است 5). آنتیبادی AQP4 کانال آکواپورین ۴ را که در آستروسیتهای عصب بینایی بیان میشود، هدف قرار داده و باعث آسیب سلولی وابسته به کمپلمان میشود 5). از آنجا که استراتژی درمان در موارد مثبت و منفی آنتیبادی AQP4 اساساً متفاوت است، آزمایش آنتیبادی قبل از پالس استروئید درخواست میشود. روش cell-based assay (CBA) نسبت به ELISA حساسیت و ویژگی بالاتری دارد و توصیه میشود 5).
قبل از انجام پالس استروئید در نوریت اپتیک، باید عفونتها (هپاتیت B، سیفلیس، HIV، قارچ) حتماً رد شوند 2). تجویز دوز بالای استروئید در ناقلان ویروس هپاتیت B میتواند باعث هپاتیت فولمینانت شود. در نوریت اپتیک سیفلیسی، آنتیبیوتیکها بر استروئید اولویت دارند.
۳. انواع با فوریت بالا
Section titled “۳. انواع با فوریت بالا”انواع نوروپاتی بینایی که نیاز به اقدام فوری دارند در جدول زیر نشان داده شده است.
| نوع | فوریت | عواقب نادیده گرفتن |
|---|---|---|
| نوروپاتی ایسکمیک قدامی بینایی شریانی (AAION/GCA) | بسیار فوری | نابینایی چشم مقابل (در صورت عدم درمان، 65% در عرض 10 روز رخ میدهد) 1) |
| نوروپاتی فشاری حاد عصب بینایی (تومور، کیست، هماتوم) | فوری | آتروفی پیشرونده عصب بینایی و کاهش بینایی غیرقابل برگشت |
| نوروپاتی بینی (آسپرژیلوزیس تهاجمی) | اورژانسی | گزارش شده با میزان مرگومیر 94% 2) |
| نوروپاتی بینایی تروماتیک (شکستگی کانال بینایی) | اورژانسی | درمان زودهنگام امکان حفظ عملکرد بینایی را فراهم میکند |
| نوروپاتی ایسکمیک بینایی خلفی (PION) | فوری | پس از جراحی یا از دست دادن خون زیاد رخ میدهد، اغلب غیرقابل برگشت |
روند اقدام فوری برای GCA
Section titled “روند اقدام فوری برای GCA”آموروزیس فوگاکس (amaurosis fugax) در حدود 30٪ موارد از دست دادن دائمی بینایی به عنوان علامت پیشدرآمد ظاهر میشود و به طور متوسط 8.5 روز قبل از آن مشاهده میگردد1). در این مرحله، مشکوک شدن به GCA و شروع فعال استروئید برای پیشگیری ثانویه بسیار مهم است.
4. درگاه تشخیص افتراقی
Section titled “4. درگاه تشخیص افتراقی”تشخیص افتراقی نوروپاتی بینایی به طور سیستماتیک بر اساس چهار محور «حاد یا مزمن»، «یکطرفه یا دوطرفه»، «وجود یا عدم وجود درد» و «یافتههای پاپی» سازماندهی میشود.
حاد یا مزمن
Section titled “حاد یا مزمن”حاد (در عرض چند ساعت تا چند روز به حداکثر آسیب میرسد)
- NAION: کاهش ناگهانی بینایی که معمولاً هنگام بیدار شدن از خواب متوجه میشوند
- AAION: کاهش شدید بینایی یک طرفه و ناگهانی (بیش از 60% موارد، دید کمتر از 20/200 دارند) 1)
- تروماتیک: بلافاصله پس از آسیب تا چند ساعت
تحتحاد (چند روز تا چند هفته)
- نوریت اپتیک ایدیوپاتیک: طی 2 هفته پیشرفت کرده و سپس بهبودی آغاز میشود
- LHON: کاهش بینایی بدون درد و تحت حاد در یک چشم، سپس دوطرفه شدن طی چند هفته تا چند ماه
- فشاری: ممکن است با رشد سریع تومور یا خونریزی به صورت تحت حاد پیشرفت کند
مزمن (پیشرفت آهسته طی ماهها تا سالها)
- ADOA (آتروفی بینایی اتوزومال غالب): شروع در سن مدرسه، دوطرفه و پیشرفت آهسته
- فشاری مزمن: ناشی از آدنوم هیپوفیز، تومورهای اربیت و غیره
- سمی-تغذیهای: پیشرفت تحت حاد تا مزمن با قرارگیری طولانی مدت یا کمبود تغذیه
یک چشم یا هر دو چشم
Section titled “یک چشم یا هر دو چشم”بیماریهایی که تمایل به یکطرفه بودن دارند
- NAION: معمولاً یکطرفه (بروز همزمان دوطرفه بسیار نادر است)
- AAION: به صورت یکطرفه شروع میشود و در صورت عدم درمان، 65% موارد ظرف 10 روز به چشم دیگر گسترش مییابد1)
- نوریت اپتیک ایدیوپاتیک و مرتبط با MS: معمولاً یکطرفه
- فشاری، ضربهای، پرتوی: اغلب یکطرفه
بیماریهایی که تمایل به دوطرفه بودن دارند
- LHON: ابتدا یک طرفه، طی چند هفته تا چند ماه دوطرفه میشود (در نهایت تقریباً ۱۰۰٪ دوطرفه)
- ADOA: شروع دوطرفه و متقارن
- سمیتغذیهای: اصولاً دوطرفه (اگر یک چشم کاملاً طبیعی باشد، علت سمی را باید رد کرد) 2)
- NMOSD/AQP4-IgG مثبت: شدید، دوطرفه، عودکننده. در ۶۰-۶۹٪ موارد حداقل یک چشم دچار اختلال دائمی ۲۰/۲۰۰ یا بدتر میشود 5)
- MOGAD: شروع دوطرفه شایع است (در MS مرتبط یا ایدیوپاتیک بسیار نادر است) 6)
وجود یا عدم وجود درد
Section titled “وجود یا عدم وجود درد”| درد وجود دارد | بدون درد (بدون درد) |
|---|---|
| نوریت اپتیک ایدیوپاتیک (درد حرکتی چشم حدود ۵۰٪) 13) | NAION (بدون درد چشم، سردرد و لنگش فکی از علائم سیستمیک GCA) |
| نوریت اپتیک مرتبط با MS | AAION (بدون درد چشم، همراه با لنگش فکی و سردرد) |
| مرتبط با NMOSD (درد اطراف چشم) | LHON و ADOA (بدون درد) 14) |
| MOGAD (اغلب با سردرد همراه است) 6) | سمی و تغذیهای (بدون درد هنگام حرکت چشم) |
| تروماتیک (درد ناشی از آسیب) | فشاری (معمولاً بدون درد اما ممکن است با درد چشم همراه باشد) |
طبقهبندی بر اساس یافتههای پاپی
Section titled “طبقهبندی بر اساس یافتههای پاپی”5. معاینه و آزمایش
Section titled “5. معاینه و آزمایش”ارزیابی ضروری چشم پزشکی
Section titled “ارزیابی ضروری چشم پزشکی”در صورت مشکوک بودن به نوروپاتی بینایی، ارزیابیهای زیر به صورت سیستماتیک انجام میشود.
بینایی و دید رنگی دید اصلاحشده اساس ارزیابی شدت و روند بیماری است. دید رنگی (Ishihara, Farnsworth-Munsell 100 hue) در نوروپاتی بینایی زودتر مختل میشود و حتی با حفظ نسبی بینایی، اختلال دید رنگی ممکن است پیشقدم شود. در نوروپاتی بینایی سمی-تغذیهای، کاهش حساسیت به قرمز یک نشانه اولیه است2). در ADOA (آتروفی بینایی اتوزومال غالب)، اختلال دید رنگی اکتسابی نوع سوم (اختلال زرد-آبی) مشخصه است و در تست Farnsworth-Munsell 100 hue محور اختلال نوع سوم را نشان میدهد2).
RAPD (نقص نسبی آوران مردمک)
RAPD با روش نور چرخشی (روش تابش متناوب) ارزیابی میشود و یک شاخص عینی برای اختلال عملکرد عصب بینایی است. همچنین در افتراق از بیمارینمایی و اختلال بینایی عملکردی مفید است2).
OCT (توموگرافی انسجام نوری)
Section titled “OCT (توموگرافی انسجام نوری)”OCT یک آزمایش ضروری برای ارزیابی مرحله و پیگیری نوروپاتی بینایی است.
| شاخص ارزیابی | یافتههای فاز حاد | یافتههای فاز مزمن |
|---|---|---|
| pRNFL (ضخامت RNFL اطراف پاپی) | ضخیمشدگی در ادم پاپی (احتیاط: مثبت کاذب) | نازکشدگی در آتروفی عصب بینایی |
| GCL-IPL (ضخامت سلولهای گانگلیونی + لایه شبکهای داخلی) | تغییرات اندک | نازکشدگی منعکسکننده آسیب سلولهای گانگلیونی شبکیه |
| شکل سر عصب بینایی | ناپدید شدن یا کاهش فرورفتگی | پس از آتروفی ثابت میماند |
الگوی نازک شدن pRNFL و تشخیص افتراقی نوع بیماری
الگوی نازک شدن pRNFL در OCT از چند هفته تا چند ماه پس از شروع علائم برای تشخیص افتراقی نوع بیماری مفید است.
- نازک شدن شدید در تمام محیط: NMOSD (نوع آنتیبادی مثبت AQP4) شدیدترین حالت است. در تمام محیط به شدت نازک میشود.
- نازکشدگی غالب در سمت گیجگاهی (دسته پاپیلوماکولار): مسمومیتی، تغذیهای، LHON، ADOA. متناظر با اسکوتوم مرکزی.
- نازکشدگی بادبزنی در بالا یا پایین: NAION. متناظر با نقص دستهای بالا یا پایین.
- MOGAD در مقابل MS: نازکشدگی pRNFL پس از MOG-ON شدیدتر از MS است6).
- تشخیص افتراقی از گلوکوم: در گلوکوم، تغییر شکل سر عصب بینایی (بزرگشدگی حفره) مقدم است و الگوی نازکشدگی GCL نیز متفاوت است.
تست میدان بینایی (همفری)
Section titled “تست میدان بینایی (همفری)”الگوی نقص میدان بینایی مستقیماً به تخمین آناتومیک محل ضایعه مرتبط است.
| الگوی نقص میدان بینایی | بیماریهای مشکوک اصلی | مطابقت آناتومیک |
|---|---|---|
| اسکوتوم مرکزی و اسکوتوم سکوم مرکزی | نوروپاتی بینایی سمی-تغذیهای، LHON، ADOA، نوریت ایدیوپاتیک بینایی2) | آسیب دسته پاپیلوماکولار (PMB) |
| نقص افقی (پایین-گیجگاهی به پایین) | NAION (نقص فیبرهای دستهای) 3) | ایسکمی نیمه بالایی یا پایینی دیسک بینایی |
| همیانوپی دو گیجگاهی | فشردگی کیاسمای بینایی (آدنوم هیپوفیز، کرانیوفارنژیوم) | فیبرهای متقاطع مرکزی کیاسمای بینایی |
| همیانوپسی همنام (همطرف) | ضایعات پس از کیاسم (مسیر بینایی، تشعشعات بینایی، لوب پسسری) | مسیر بینایی مرکزی |
| اسکوتوم اتصالی | ضایعه انتهای قدامی کیاسم، نوعی نوروپاتی بینایی بینی | دسته پاپیلوماکولار + تمپورال فوقانی طرف مقابل |
| کاهش حساسیت عمومی | مرتبط با NMOSD / پس از نوریت اپتیک شدید5) | آسیب گسترده فیبرهای عصب بینایی |
| بزرگ شدن نقطه کور ماریوت (بینایی طبیعی) | درروزن پاپی، واسکولیت پاپی، پری نوریت اپتیک | فقط اطراف پاپی |

آزمایش خون و مایع مغزی-نخاعی
Section titled “آزمایش خون و مایع مغزی-نخاعی”آزمایشهای توصیهشده برای ارزیابی اولیه نوروپاتی بینایی حاد در زیر آورده شده است.
| اقلام آزمایش | هدف | اهمیت بالینی |
|---|---|---|
| ESR، CRP، پلاکت | رد GCA (AAION) | اولویت اول. CRP نسبت به ESR اختصاصیت بیشتری دارد1) |
| آنتیبادی ضد AQP4 (آزمایش مبتنی بر سلول) | تشخیص NMOSD | روش ELISA نسبت به روش CBA حساسیت و اختصاصیت کمتری دارد5) |
| آنتیبادی ضد MOG (آزمایش مبتنی بر سلول) | تشخیص MOGAD | CBA که مولکول MOG طبیعی را تشخیص میدهد ضروری است6) |
| واکنش سفلیس (TPHA، RPR) و HIV | رد نوریت بینایی عفونی | قبل از استروئید حتماً بررسی شود |
| ویتامین B12، B1، اسید فولیک، مس | ارزیابی نوروپاتی تغذیهای بینایی | به ویژه پس از جراحی چاقی و رژیم وگان مهم است |
| ژن میتوکندریایی (mt11778، mt14484، mt3460) | تشخیص LHON | سه جهش بیش از 95% موارد را پوشش میدهد14) |
| β-D-گلوکان و کشت قارچ | مشکوک به آسپرژیلوزیس تهاجمی | در نوع تهاجمی، افزایش آن شایعتر است2) |
| ACE، لیزوزیم و سیتی اسکن قفسه سینه | رد سارکوئیدوز | — |
| ANA، dsDNA، ANCA | مرتبط با بیماریهای خودایمنی سیستمیک (SLE، واسکولیت) | — |
اندیکاسیونهای آزمایش مایع مغزی-نخاعی اندیکاسیونها شامل مننژیت عفونی/آنسفالیت مشکوک، کمک به تشخیص NMOSD/MOGAD (افزایش سلولهای CSF و شاخص IgG)، و کمک به تشخیص MS (باندهای الیگوکلونال در CSF) است. در NMOSD ممکن است افزایش قابل توجه سلولها تا بیش از 50 سلول در میکرولیتر رخ دهد6).
تصویربرداری
Section titled “تصویربرداری”| آزمایش | محتوای اصلی ارزیابی | نکات ویژه |
|---|---|---|
| MRI اربیت (T2 با مهار چربی / T1 با کنتراست) | التهاب عصب بینایی، ادم، توده، اثر کنتراست | در نوریت بینایی اثر کنتراست دیده میشود. در فاز حاد LHON کنتراست وجود ندارد 14) |
| MRI مغز (FLAIR) | ضایعات دمیلینه (MS، NMOSD) و ضایعات داخل جمجمه | در معیارهای مکدونالد برای تشخیص MS استفاده میشود |
| سیتی (شرایط استخوان) | شکستگی کانال بینایی (تروما)، ضایعات سینوس، کلسیفیکاسیون (دروزن) | در تروما و بیماریهای بینی ضروری است |
| سونوگرافی سر (داپلر رنگی) | علامت هالو در تشخیص GCA | حساسیت ۶۸٪، ویژگی ۹۱٪ (در دوطرفه مثبت ۱۰۰٪)1) |
| PET-CT (FDG) | ارزیابی درگیری عروق بزرگ در GCA | حساسیت 92٪، ویژگی 85٪ (مطالعه GAPS) 1) |
| سونوگرافی مداری | تأیید کلسیفیکاسیون دروزن سر عصب بینایی | — |
در نوروپاتی حاد بینایی، اصولاً انجام MRI اربیت ضروری است. اولویت اول رد ضایعات فشاری است و بسته به اینکه افزایش کنتراست (التهابی) منطبق بر عصب بینایی باشد یا جابجایی و تغییر شکل (فشاری)، استراتژی درمانی تفاوت زیادی دارد 2). اگر در MRI با کنتراست یافته التهابی عصب بینایی دیده نشود، علل سمی، ژنتیکی و تغذیهای مد نظر قرار میگیرند. در فاز حاد LHON هیچ یافته التهابی وجود ندارد و در آنژیوگرافی فلورسئین نیز نشت فلورسئین از پاپی دیده نمیشود که این نکته مهمی در افتراق از نوریت بینایی التهابی است 14). در صورت منع انجام MRI، از CT برای ارزیابی سینوسها، اربیت و کانال عصب بینایی استفاده میشود.
کاربرد پتانسیل برانگیخته بینایی (VEP)
Section titled “کاربرد پتانسیل برانگیخته بینایی (VEP)”پتانسیل برانگیخته بینایی (VEP) به عنوان نشانگری برای نوریت بینایی دمیلینه کننده مفید است. افزایش زمان نهفتگی P100 (طبیعی کمتر از 130 میلیثانیه) نشاندهنده دمیلیناسیون است و در نوریت بینایی مرتبط با MS و ایدیوپاتیک، حتی پس از بهبودی نیز افزایش زمان نهفتگی باقی میماند 13). کاهش دامنه به طور بارز در آسیب آکسونی (سمی، ایسکمیک) دیده میشود. در نوروپاتی بینایی سمی، تأخیر در زمان نهفتگی P100 وجود ندارد و فقط دامنه کاهش مییابد که این نکته به افتراق از نوریت دمیلینه کننده کمک میکند 13). کاهش فرکانس فلیکر (CFF) نیز نشاندهنده اختلال عملکردی نوروپاتی بینایی است و در نوریت بینایی مرتبط با NMOSD کاهش قابل توجهی نشان میدهد 13).
6. ویژگیهای بر اساس علت
Section titled “6. ویژگیهای بر اساس علت”نوروپاتیهای اصلی بینایی بر اساس علت طبقهبندی شده و ویژگیهای هر نوع خلاصه میشود.
6-1. نوروپاتی ایسکمیک بینایی
Section titled “6-1. نوروپاتی ایسکمیک بینایی”نوروپاتی ایسکمیک قدامی غیرشریانی (NAION)
Section titled “نوروپاتی ایسکمیک قدامی غیرشریانی (NAION)”NAION شایعترین نوع نوروپاتی حاد بینایی در بزرگسالان است و بیشتر در افراد بالای ۵۰ سال رخ میدهد3). این بیماری به دلیل نارسایی حاد گردش خون در شریانهای مژگانی خلفی کوتاه (SPC) ایجاد میشود که منجر به انفارکتوس ایسکمیک در سر عصب بینایی میگردد.
- اپیدمیولوژی: بروز سالانه در ایالات متحده ۲.۳ تا ۱۰.۲ در هر ۱۰۰,۰۰۰ نفر است3). اکثر موارد در افراد بالای ۵۰ سال رخ میدهد، اما بروز در افراد زیر ۵۰ سال نیز رو به افزایش است.
- عوامل خطر: فشار خون بالا، دیابت، چربی خون بالا، آپنه خواب، و دیسک در معرض خطر (نسبت فنجان به دیسک کمتر از ۰.۲). دیسک در معرض خطر در حدود ۸۰٪ چشم مقابل دیده میشود3).
- علائم: کاهش بینایی بدون درد، حاد و یک طرفه که اغلب هنگام بیدار شدن از خواب متوجه میشوند. نقص مردمک آوران (RAPD) در سمت مبتلا مثبت است.
- یافتههای پاپی: تورم و قرمزی (به صورت بادبزنی در بخش تحتانی). ممکن است با خونریزی همراه باشد.
- میدان بینایی: نقص فاسیکولار افقی (نقص تمپورال تحتانی معمول است).
- درمان: درمان مؤثری برای فاز حاد ثابت نشده است. مدیریت عوامل خطر عروقی و درمان آپنه خواب محور پیشگیری از عود است.
- نکات قابل توجه اخیر: یک مطالعه مشاهدهای در سال ۲۰۲۴ افزایش خطر NAION را در مصرفکنندگان سماگلوتید (آگونیست گیرنده GLP-1) گزارش کرد. با این حال، رابطه علّی ثابت نشده است و در تصمیمگیری برای تجویز، باید مزایای درمان دیابت و چاقی در نظر گرفته شود7).
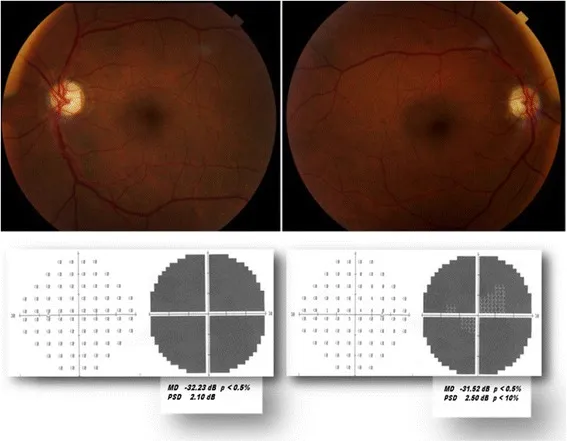
動脈炎性前部虚血性視神経症(AAION/GCA)
Section titled “動脈炎性前部虚血性視神経症(AAION/GCA)”AAIONは前部虚血性視神経症全体の5〜10%を占めるが、最緊急の視神経症である1)。視神経乳頭を栄養する短後毛様動脈の血管炎が本態であり、原疾患の90%以上が巨細胞性動脈炎(GCA)である。
- 疫学:50歳以上(特に75歳以上)の高齢女性に多い(男女比1:3)1)。日本での発症率は10万人あたり1.47人と欧米に比べて極めて低い。
- 症状:急激な片眼重度視力低下(60%以上で視力20/200未満、20%以上で光覚なし)1)。一過性黒内障を約30%が先行して経験する。
- 全身症状:頭痛(65〜90%)・顎跛行(11〜45%)・頭皮圧痛・発熱・PMR様症状。
- یافتههای پاپی: تورم رنگ پریده مانند گچ (pallid swelling) مشخصه است.
- آزمایشها: ESR و CRP بالا (در بیش از 80% موارد افزایش یافته) 1). بیوپسی شریان تمپورال (حساسیت و ویژگی بیش از 95%) 1).
- درمان: استروئید با دوز بالا (mPSL 500-1000 میلیگرم انفوزیون به مدت 3 روز، سپس پردنیزولون خوراکی با کاهش تدریجی) 1). توسیلیزوماب (آنتاگونیست گیرنده IL-6) در کاهش استروئید مؤثر است (مطالعه GiACTA، شواهد RCT) 1).
- پیشآگهی: بهبود بینایی در چشم مبتلا تقریباً غیرممکن است، اما درمان با استروئید از بروز در چشم مقابل جلوگیری میکند.
6-2. نوریت اپتیک التهابی
Section titled “6-2. نوریت اپتیک التهابی”نوریت اپتیک ایدیوپاتیک
Section titled “نوریت اپتیک ایدیوپاتیک”یک بیماری التهابی عصب بینایی با مکانیسم خودایمنی است که اکثر موارد نوریت بینایی را تشکیل میدهد 13). سن شایع بروز ۱۵ تا ۴۵ سال است و زنان حدود ۷۰٪ موارد را تشکیل میدهند. میزان بروز سالانه در ژاپن ۱.۶ نفر در هر ۱۰۰٬۰۰۰ بزرگسال است 13).
- علائم: کاهش حاد بینایی یک طرفه و درد با حرکت چشم (حدود ۵۰٪). طی چند روز تا ۲ هفته پیشرفت میکند و در عرض ۵ هفته تمایل به بهبود خودبهخودی نشان میدهد.
- میدان بینایی: اسکوتوم مرکزی و اسکوتوم مرکزی کور شایع است.
- MRI: افزایش کنتراست (گادولینیوم) مطابق با عصب بینایی.
- پیشآگهی: بیش از ۹۰٪ موارد یک سال پس از شروع، بینایی ۰.۵ یا بهتر را بازیابی میکنند (مطالعه ONTT) 4).
- درمان: پالس استروئیدی با mPSL ۱۰۰۰ میلیگرم در روز به مدت ۳ روز بهبودی را تسریع میکند. درمان خوراکی استروئیدی به تنهایی به دلیل افزایش خطر عود انجام نمیشود (مطالعه ONTT) 4).
- خطر تبدیل به MS: میزان بروز تجمعی 50% در 15 سال پس از اولین حمله. بدون ضایعه MRI مغز → 25%، با ضایعه → 78%4).
نوریت اپتیک مرتبط با MS
Section titled “نوریت اپتیک مرتبط با MS”نوریت اپتیک به عنوان اولین علامت MS در حدود 30% موارد ظاهر میشود و تا 75% بیماران MS در طول زندگی خود حداقل یک بار نوریت اپتیک را تجربه میکنند8). معمولاً یک طرفه، همراه با درد هنگام حرکت چشم و اغلب رتروبولبار (فوندوس طبیعی در 65%). ضایعات دمیلینه در MRI مغز (سیگنال بالا در T2/FLAIR) کلید تشخیص هستند. پس از تأیید تشخیص بر اساس معیارهای مکدونالد (نسخه 2017، تجدید نظر 2024)، درمانهای تعدیلکننده بیماری (DMT: اینترفرون بتا، ناتالیزوماب، فینگولیمود، داروهای ضد CD20 و غیره) برای پیشگیری از عود استفاده میشود.
نوریت اپتیک مرتبط با NMOSD (اختلال طیف نورومیلیت اپتیکا)
Section titled “نوریت اپتیک مرتبط با NMOSD (اختلال طیف نورومیلیت اپتیکا)”AQP4-IgG مثبت. شیوع بیشتر در زنان (نسبت زن به مرد 1:9)، میانسالان و نژاد آسیایی. شدیدتر، دوطرفه و عودکنندهتر از نوریت اپتیک مرتبط با MS است5). کاهش دائمی بینایی حداقل در یک چشم به 20/200 یا کمتر در 60-69% موارد رخ میدهد5). MRI اربیت ضایعات طولانی عصب بینایی (با درگیری شایع کیاسم) را نشان میدهد. درمان شامل پالس استروئید حاد → پلاسمافرز → ایمونوتراپی پیشگیری از عود (اکولیزوماب، ریتوکسیماب، ساترالیزوماب) است5).
نوریت اپتیک مرتبط با MOGAD (بیماری مرتبط با آنتیبادی MOG)
Section titled “نوریت اپتیک مرتبط با MOGAD (بیماری مرتبط با آنتیبادی MOG)”MOG-IgG مثبت. میزان بروز سالانه 1.6 تا 4.8 در هر میلیون نفر 6). بروز دوطرفه شایع است، تورم پاپی شدید است و ضایعه عمدتاً قدامی است. در MRI، تورم پاپی، ضایعه طولانی عصب بینایی و پرینوریت بینایی (optic perineuritis) مشخصه هستند 6). در مقایسه جنسیتی MS-ON:AQP4-ON:MOG-ON، نسبت زن به مرد به ترتیب 3:1 / 7~9:1 / 1:1 متفاوت است 6). به استروئید پاسخ میدهد اما با کاهش زودهنگام دوز عود میکند و نیاز به کاهش تدریجی دقیق دارد 6).
6-3. نوروپاتی فشاری بینایی
Section titled “6-3. نوروپاتی فشاری بینایی”ناشی از فشار تومور، آنوریسم، هماتوم، آبسه، کیست یا عضلات خارج چشمی بزرگ شده بر عصب بینایی. الگوی علائم و نقص میدان بینایی بسته به محل فشار بسیار متفاوت است.
- راس اربیت: بیماری چشم تیروئیدی (نوروپاتی بینایی تیروئیدی در 3 تا 8.6٪ از بیماری چشم تیروئیدی رخ میدهد و 70٪ دوطرفه است)، تومورهای اربیت (خوشخیم: التهاب ایدیوپاتیک اربیت 20٪، آدنوم پلئومورفیک 13٪، همانژیوم 13٪. بدخیم: لنفوم بدخیم شایعترین است) 9).
- کیاسم بینایی: آدنوم هیپوفیز (شایعترین در بزرگسالان، همیانوپسی دوطرفه تمپورال)، کرانیوفارنژیوم (شایعترین در کودکان).
- نوروپاتی بینایی سینوزیتی (ذکر ویژه): نوع تهاجمی سینوزیت قارچی (آسپرژیلوس، موکور) با مرگومیر 94٪ گزارش شده است 2). به دلیل پاسخ موقت به استروئید، اغلب با نوریت رتروبولبار اشتباه تشخیص داده میشود و ادامه استروئید بدون آگاهی میتواند کشنده باشد. تخریب استخوان در CT/MRI کلید تشخیص است و همکاری فوری با گوش و حلق و بینی ضروری است.
اصل درمان، برداشتن جراحی ضایعهٔ علتساز است. هرچه رفع فشار زودتر انجام شود، بهبود عملکرد بینایی بیشتر قابل انتظار است و پس از تثبیت آتروفی عصب بینایی، بهبود محدود میشود.
۶-۴. نوروپاتی بینایی سمی
Section titled “۶-۴. نوروپاتی بینایی سمی”این گروه از بیماریها در اثر قرار گرفتن در معرض مواد شیمیایی ایجاد میشوند که به مسیر بینایی قدامی آسیب میرسانند2). اصولاً دوطرفه و بدون درد هستند و اگر یک چشم کاملاً طبیعی باشد، باید نوروپاتی بینایی سمی را رد کرد2).
- مواد علتساز: تنباکو، الکل، تینر (داروها: اتامبوتول <معروفترین>، آمیودارون، لینزولید، سیسپلاتین، داروهای سرکوبکننده ایمنی و غیره).
- میدان بینایی: به طور مشخص اسکوتوم مرکزی-سکومی یا اسکوتوم مرکزی (آسیب غالب به سلولهای P)2).
- بینایی رنگ: کدر شدن حس قرمز از نشانههای اولیه است.
- فوندوس: در مراحل اولیه طبیعی یا قرمزی خفیف → در مرحله مزمن، رنگپریدگی گیجگاهی پاپی و نقص دسته فیبرهای ماکولوپاپیلاری.
- RAPD: به دلیل تقارن دوطرفه، معمولاً منفی است.
- VEP: کاهش دامنه وجود دارد، اما تاخیر در زمان نهفته P100 وجود ندارد (تاخیر در زمان نهفته مشخصه نوریت اپتیک دمیلینهکننده است)13).
- اتامبوتول: وابسته به دوز (خطر بروز با دوز بیش از 15 میلیگرم/کیلوگرم افزایش مییابد). آزمایشهای پایه عملکرد بینایی قبل از درمان و پایش منظم ضروری است.
- درمان: قطع ماده مسبب اساس درمان است. داروی اختصاصی وجود ندارد.
6-5. نوروپاتی اپتیک تغذیهای
Section titled “6-5. نوروپاتی اپتیک تغذیهای”نوروپاتی بینایی دوطرفه، متقارن و پیشرونده ناشی از کمبود ویتامینهای گروه B (B12، B1، B2، B9) و مس است. در طیف مشابه نوروپاتی بینایی سمی قرار دارد، اما با علت کمبود تغذیهای متمایز میشود. خطرات امروزی شامل جراحی چاقی (نیاز به پایش مادامالعمر)، رژیم وگان و وابستگی به الکل است. علائم، میدان بینایی و یافتههای فوندوس مشابه نوروپاتی سمی است (اسکوتوم مرکزی، بدون درد، رنگپریدگی تمپورال پاپی). با جایگزینی زودهنگام مواد مغذی، بهبودی قابل انتظار است، اما در موارد مزمن، آسیب غیرقابل برگشت باقی میماند.
6-6. نوروپاتی بینایی ارثی
Section titled “6-6. نوروپاتی بینایی ارثی”LHON (نوروپاتی بینایی ارثی لبر)
Section titled “LHON (نوروپاتی بینایی ارثی لبر)”نوروپاتی بینایی حاد یا تحتحاد با وراثت مادری ناشی از جهشهای نقطهای در DNA میتوکندری (mtDNA) است14). سه جهش اصلی (mt3460، mt11778، mt14484) بیش از 95% موارد را تشکیل میدهند و mt11778 حدود 90% موارد را در آسیا شامل میشود14).
- اپیدمیولوژی: شیوع 1/31,000 تا 1/68,000. نفوذ 2.5 تا 17.5% و اکثر ناقلان مبتلا نمیشوند14). در ژاپن، سالانه حدود 117 مورد جدید (بررسی 2014). بیماری نادر تعیینشده.
- علائم: شایع در مردان جوان (نسبت جنسی حدود 93:7). اسکوتوم مرکزی دوطرفه تحتحاد و بدون درد (یک چشم اولیه، سپس طی چند هفته تا چند ماه دوطرفه میشود).
- فوندوس حاد: قرمزی و تورم دیسک بینایی و گشاد شدن و پیچ خوردگی مویرگهای اطراف دیسک. در آنژیوگرافی فلورسین، نشت فلورسین از دیسک دیده نمیشود (تمایز مهم از نوریت بینایی التهابی) 14).
- رفلکس نوری: در مقایسه با سایر بیماریهای عصب بینایی، حفظ میشود یا اختلال آن خفیف است 14).
- حدت نهایی بینایی: در mt11778 اغلب حدود 0.01 است. mt14484 بالاترین میزان بهبود خودبهخودی را دارد 14).
- درمان: ایدبِنون 900 میلیگرم در روز (تأیید شده توسط EMA اروپا). در مطالعه LEROS، CRR (بهبود معنادار بینایی) 46.0% (در مقابل دارونما) بود 10). در مطالعه کوهورت ولز، CRR در 27 ماه به 86% رسید 10). ژن درمانی نیز در کارآزمایی فاز III اثربخشی نشان داده است 11). مشاوره ترک سیگار برای پیشگیری از شروع و تشدید بیماری مهم است.
ADOA (آتروفی بینایی اتوزومال غالب)
Section titled “ADOA (آتروفی بینایی اتوزومال غالب)”شایعترین نوروپاتی بینایی ارثی که عمدتاً ناشی از جهش در ژن OPA1 است. معمولاً در دوران مدرسه به عنوان اختلال رشد بینایی دوطرفه با علت ناشناخته تشخیص داده میشود. کوررنگی اکتسابی نوع سوم (آبی-زرد) مشخصه آن است. OCT نازک شدن لایه فیبرهای عصبی شبکیه (RNFL) را عمدتاً در ربع تمپورال و تحتانی نشان میدهد 2). در حال حاضر درمان مؤثری وجود ندارد و مراقبتهای کمبینایی و مشاوره ژنتیک اصلیترین اقدامات هستند.
6-7. نوروپاتی بینایی تروماتیک
Section titled “6-7. نوروپاتی بینایی تروماتیک”آسیب عصب بینایی ناشی از ضربه بلانت به سر یا حدقه چشم که اغلب به دلیل نیروی غیرمستقیم در کانال عصب بینایی رخ میدهد. کاهش حاد بینایی بلافاصله پس از آسیب ایجاد میشود. شکستگی کانال عصب بینایی در سی تی اسکن با تنظیم استخوان تأیید میشود. درمان با استروئیدهای با دوز بالا یا جراحی decompression کانال عصب بینایی در نظر گرفته میشود، اما شواهد برای هر دو محدود است.
6-8. نوروپاتی بینایی ناشی از پرتودرمانی
Section titled “6-8. نوروپاتی بینایی ناشی از پرتودرمانی”یک اختلال ایسکمیک دیررس پس از پرتودرمانی برای تومورهای سر و گردن یا حدقه چشم است. عملکرد بینایی از طریق مکانیسم عمدتاً آسیب اندوتلیال عروقی از دست میرود. شروع آن 3 ماه تا 9 سال پس از پرتودرمانی است، با اوج در 10 تا 20 ماه و میانگین حدود 18 ماه 12). خطر با دوز کل بیش از 50 گری یا دوز تکی بیش از 10 گری افزایش مییابد. معمولاً بدون درد و با پیشآگهی ضعیف است. درمان قطعی وجود ندارد و اثرات استروئیدهای سیستمیک، ضد انعقادها و اکسیژن درمانی پرفشار محدود است 12). در MRI، افزایش کنتراست مطابق با عصب بینایی قابل مشاهده است.
6-9. سایر نوروپاتیهای بینایی خاص
Section titled “6-9. سایر نوروپاتیهای بینایی خاص”نوروپاتی ایسکمیک خلفی بینایی (PION) ایسکمی عصب بینایی در بخش خلفی کاسه چشم یا داخل کانال. نمونه بارز آن PION پس از جراحی است که پس از خونریزی شدید، افت فشار خون، جراحی ستون فقرات یا جراحی قلب رخ میدهد. یافتههای فوندوس طبیعی است (بدون تغییر در پاپی) و کاهش شدید بینایی به صورت ناگهانی رخ میدهد. رفلکس نوری به صورت نقص نسبی آوران مردمک (RAPD) مثبت است. درمان مؤثری ثابت نشده است.
نورورتینیت (neuroretinitis) سندرمی با ویژگیهای ادم پاپی و لکههای سفید ستارهای شکل (star figure) در شبکیه. علل شامل Bartonella henselae (بیماری خراش گربه)، سیفلیس، و نورورتینوپاتی ستارهای ایدیوپاتیک لبر است. لکههای سفید ستارهای به دلیل رسوب مایع ادم در لایه الیاف هنله در ناحیه ماکولا ایجاد میشوند و چند هفته پس از کاهش ادم پاپی ظاهر میشوند. تمایل به بهبود خودبهخودی دارد، اما در صورت عفونت، درمان اختصاصی علیه عامل ایجادکننده انجام میشود.
پاپیلوفلبیت (papillophlebitis) سندرمی است که در جوانان تا میانسالان رخ میدهد و با ادم پاپیل یک طرفه بدون اختلال عملکرد بینایی و گشاد شدن و پیچ خوردگی وریدهای شبکیه مشخص میشود. بزرگ شدن نقطه کور ماریوت دیده میشود اما حدت بینایی اصلاح شده طبیعی است. MRI اربیتال طبیعی است. پیشآگهی خوب است و نیازی به درمان ندارد، اما افتراق از ادم پاپیل، نوریت اپتیک و نوروپاتی ایسکمیک اپتیک مهم است2).
نوروپاتی بینایی مرتبط با مهارکنندههای ایست بازرسی ایمنی نوروپاتی بینایی بهندرت به عنوان یک عارضه جانبی مرتبط با ایمنی (irAE) ایمونوتراپی سرطان (مانند نیوولوماب و پمبرولیزوماب) رخ میدهد. با پالس درمانی استروئیدی درمان میشود و ادامه یا توقف درمان سرطان با انکولوژیست مشورت میشود.
جدول خلاصه یکخطی نوروپاتی بینایی
Section titled “جدول خلاصه یکخطی نوروپاتی بینایی”| بیماری | طرفیت | درد | یافتههای پاپی | میدان بینایی | نکته کلیدی |
|---|---|---|---|---|---|
| NAION | یک چشم | ندارد | قرمزی و تورم (پایین) | نقص فاسیکولار افقی | بروز هنگام بیدار شدن، دیسک در معرض خطر3) |
| AAION/GCA | یک چشم → هر دو چشم | بدون درد (سردرد، لنگش فک) | تورم رنگپریده | متنوع (شدید) | بسیار فوری، افزایش ESR/CRP1) |
| نوریت اپتیک ایدیوپاتیک | یک چشم | وجود دارد (۵۰٪) | تورم یا طبیعی | اسکوتوم مرکزی | زنان جوان، خطر تبدیل به MS 13) |
| مرتبط با NMOSD | تمایل به دوطرفه شدن | وجود دارد | تورم یا طبیعی | متنوع (شدید) | آنتیبادی AQP4 مثبت، مقاوم به درمان5) |
| مرتبط با MOGAD | اغلب دوطرفه | وجود دارد (سردرد) | تورم شدید | متنوع | آنتیبادی MOG، پرینوریت6) |
| فشاری | یکطرفه/دوطرفه | ندارد | طبیعی یا آتروفی | متنوع | MRI ضروری است9) |
| سمّی | هر دو چشم | ندارد | طبیعی → رنگپریدگی گیجگاهی | اسکوتوم مرکزی-کور | پرسش از ماده مسبب 2) |
| تغذیهای | دو طرفه | ندارد | طبیعی → رنگپریدگی گیجگاهی | اسکوتوم مرکزی | کمبود B12/مس |
| LHON | هر دو چشم (یک چشم زودتر) | ندارد | قرمزی/گشادگی مویرگها | اسکوتوم مرکزی | مردان جوان، بدون نشت فلورسئین14) |
| ADOA | دو طرفه | بدون | رنگ پریده | اسکوتوم مرکزی | سن مدرسه، دیسکروماتوپسی آبی-زرد2) |
| تروماتیک | یک طرفه | بله (تروما) | طبیعی | متنوع | تأیید شکستگی کانال بینایی با CT |
| پرتوزاد | یکطرفه/دوطرفه | ندارد | طبیعی → آتروفی | متنوع | میانگین ۱۸ ماه12) |
7. اصول درمان
Section titled “7. اصول درمان”درمان نوروپاتی بینایی به علت آن بستگی دارد و اساساً بر اساس نوع بیماری متفاوت است. اصول مشترک در زیر آورده شده است.
شرایط نیازمند اقدام فوری
Section titled “شرایط نیازمند اقدام فوری”- GCA/AAION: تجویز سیستمیک کورتیکواستروئید با دوز بالا (شروع در همان روز). بدون انتظار برای نتایج آزمایشات 1).
- فشاری حاد: کاهش فشار جراحی (همکاری فوری با گوش و حلق و بینی و جراحی مغز و اعصاب). در آسپرژیلوزیس تهاجمی، کورتیکواستروئیدها قطع و به داروهای ضد قارچ تغییر داده میشوند 2).
- تروماتیک: بررسی اندیکاسیون جراحی دکمپرسیون کانال بینایی.
درمان التهابی (نوریت بینایی)
Section titled “درمان التهابی (نوریت بینایی)”پالس استروئیدی (mPSL 1000 میلیگرم در روز به مدت 3 روز) سرعت بهبودی در فاز حاد را افزایش میدهد4). استروئید خوراکی به تنهایی در نوریت بینایی ایدیوپاتیک خطر عود را افزایش میدهد، بنابراین انجام نمیشود (مطالعه ONTT)4). در فاز حاد NMOSD، درمان مرحلهای شامل پالس استروئیدی → پلاسمافرز در صورت پاسخ ناکافی → ایمونوتراپی پیشگیری از عود انجام میشود5). نوریت بینایی MOGAD به استروئید پاسخ میدهد اما کاهش زودهنگام دوز باعث عود میشود، بنابراین کاهش تدریجی دقیق لازم است6).
درمان ایسکمیک (NAION)
Section titled “درمان ایسکمیک (NAION)”درمان مؤثری برای فاز حاد NAION اثبات نشده است. مدیریت عوامل خطر عروقی (فشار خون بالا، دیابت، هیپرلیپیدمی، آپنه خواب) اصلیترین اقدام است و هدف درمانی پیشگیری از درگیری چشم مقابل میباشد. در مورد سماگلوتید (آگونیست GLP-1)، مطالعات مشاهدهای ارتباط با NAION را نشان دادهاند؛ بنابراین در بیماران با سابقه یا خطر ابتلا، توضیح دقیق و پیگیری توصیه میشود7).
درمان ارثی (LHON)
Section titled “درمان ارثی (LHON)”ایدهبنون ۹۰۰ میلیگرم در روز توسط EMA اروپا تأیید شده است و در مطالعه LEROS به نرخ پاسخ بالینی (CRR) ۴۶٪ دست یافته است (مقایسه با دارونما) 10). در گروه ولز، CRR ۸۶٪ در ۲۷ ماه گزارش شده است که نتایج بالینی خوبی را نشان میدهد 10). ژن درمانی (لنادوژن نورپاروووک) در کارآزمایی فاز III اثربخشی نشان داده است و انتظار میرود که اندیکاسیونهای آن در آینده گسترش یابد 11). مشاوره ترک سیگار (سیگار کشیدن یک عامل خطر برای بروز بیماری است) و مراقبت مناسب از دید کم ضروری است 14).
درمان مسمومیتی و تغذیهای
Section titled “درمان مسمومیتی و تغذیهای”اساس درمان، قطع ماده مسبب یا جبران کمبود مواد مغذی است. مداخله زودهنگام میتواند منجر به بهبود عملکرد بینایی شود، اما در موارد مزمن ممکن است آسیب غیرقابل برگشت باقی بماند. نوروپاتی بینایی ناشی از اتامبوتول وابسته به دوز است، بنابراین انجام آزمایشهای پایه بینایی قبل از تجویز و پایش منظم (حدت بینایی، دید رنگی، میدان بینایی) ضروری است.
درمان فشاری
Section titled “درمان فشاری”اصل درمان، برداشتن جراحی ضایعه مسبب است. در نوروپاتی بینایی تیروئیدی، جراحی فشردهسازی اورژانسی یا انتخابی مدار چشم انجام میشود. پس از پیشرفت آتروفی عصب بینایی، بهبود بینایی پس از برداشتن جراحی محدود است، بنابراین تشخیص و درمان زودهنگام اهمیت دارد.
خلاصه پیشآگهی
Section titled “خلاصه پیشآگهی”| نوع بیماری | پیشبینی بینایی | قابلیت بهبود |
|---|---|---|
| نوریت اپتیک ایدیوپاتیک | بیش از ۹۰٪ پس از یک سال بینایی ۰.۵ یا بهتر دارند4) | بهبود خوب |
| NAION | یک سوم بهبود، یک سوم بدون تغییر، یک سوم بدتر | بهبود نسبی |
| AAION/GCA | بهبود چشم مبتلا تقریباً غیرممکن است | هدف پیشگیری از چشم مقابل است1) |
| مرتبط با NMOSD | شدید. حداقل یک چشم به 20/200 یا کمتر در 60-69% موارد 5) | پیشگیری از عود مهم است |
| LHON (mt11778) | حدت نهایی بینایی اغلب حدود 0.01 | بهبود خودبهخودی فقط در برخی موارد 14) |
| LHON (mt14484) | نوع جهش با بالاترین میزان بهبود خودبهخودی | موارد بهبود یافته وجود دارد14) |
| ADOA | پیشرفت آهسته، اغلب منجر به نابینایی شدید نمیشود | بدون مهار پیشرفت |
| فشاری | با حذف زودهنگام قابل بهبود است | قبل از پیشرفت آتروفی زمان طلایی است |
| سمی-تغذیهای | با قطع زودهنگام و مکملیابی بهبود مییابد | در موارد مزمن غیرقابل برگشت است |
| پرتوئی | حاد، شدید و اغلب غیرقابل برگشت با کاهش بینایی 12) | هیچ درمان ثابت شدهای وجود ندارد |
شناسایی سریع بیماری زمینهای است. در صورت مشکوک به آرتریت سلول ژانت، استروئید باید در همان روز بدون انتظار برای نتایج آزمایش شروع شود تا از نابینایی چشم مقابل جلوگیری شود 1). در موارد فشاری، برداشتن جراحی ضایعه زمینهای تنها راه حفظ عملکرد بینایی است و تأخیر در تشخیص منجر به آتروفی غیرقابل برگشت عصب بینایی میشود. در موارد التهابی (نوریت بینایی)، پالس استروئیدی بهبودی را تسریع میکند، اما استراتژی درمان تکمیلی بسته به نوع بیماری بسیار متفاوت است. به ویژه در موارد مثبت آنتیAQP4، استروئید به تنهایی باعث عودهای مکرر میشود، بنابراین شروع زودهنگام ایمونوتراپی پیشگیرانه از عود برای حفظ عملکرد بینایی کلیدی است 5).
هر دو از نظر علائم اولیه “کاهش بینایی بدون درد حاد تا تحت حاد” مشابه هستند و به ویژه در مرحله حاد LHON به دلیل همراهی با تورم پاپی، به راحتی با یکدیگر اشتباه گرفته میشوند. مهمترین نکته افتراقی وجود یا عدم وجود نشت فلورسین از پاپی در آنژیوگرافی فلورسین است. در نوریت اپتیک التهابی، اثر کنتراست و نشت فلورسین دیده میشود، اما در مرحله حاد LHON نشت فلورسین وجود ندارد14). همچنین در نوریت اپتیک، درد با حرکت چشم در حدود ۵۰٪ موارد دیده میشود، در حالی که LHON بدون درد است. تشخیص قطعی با آزمایش ژنتیک میتوکندریایی (mt11778، mt14484، mt3460) امکانپذیر است و میتواند به صورت آزمایش ارسالی انجام شود14). تجویز استروئید در بیماران LHON نه تنها بیاثر است، بلکه باعث تأخیر در تشخیص قطعی میشود، بنابراین در کاهش بینایی حاد دوطرفه در مردان جوان، گنجاندن LHON در تشخیص افتراقی ضروری است.
۸. مقالات مرتبط (نوروپاتی اپتیک)
Section titled “۸. مقالات مرتبط (نوروپاتی اپتیک)”نوروپاتی ایسکمیک اپتیک قدامی شریانی (AAION)
نوروپاتی فشاری
نوروپاتی سمی
نوروپاتی ناشی از کمبود تغذیه
نوروپاتی ارثی بینایی لبر (LHON)
آتروفی بینایی اتوزومال غالب (ADOA)
نوروپاتی پرتوی
بیماریها و تومورهای عصب بینایی که باید افتراق داده شوند
Section titled “بیماریها و تومورهای عصب بینایی که باید افتراق داده شوند”نوریت اپتیک ایدیوپاتیک
نوریت اپتیک مرتبط با MS
نورومیلیت اپتیکا (NMOSD)
بیماری مرتبط با آنتیبادی MOG (MOGAD)
- Piccus R, Hansen MS, Hamann S, et al. An update on the clinical approach to giant cell arteritis. Eye 2023.
- Biousse V, Newman NJ. Diagnosis and clinical features of common optic neuropathies. Lancet Neurol 2016;15:1355–67.
- Salvetat ML, Pellegrini F, Spadea L, et al. Non-Arteritic Anterior Ischemic Optic Neuropathy (NA-AION): A Comprehensive Overview. Vision 2023;7:72.
- Beck RW, Gal RL. The Optic Neuritis Treatment Trial: a report on the visual function at 15 years. Ophthalmology 2008;115:1079–82.
- Wingerchuk DM, Banwell B, Bennett JL, et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology 2015;85:177–89.
- Jeyakumar N, Lerch M, Dale RC, Ramanathan S. MOG antibody-associated optic neuritis. Eye 2024.
- Hathaway JT, Shah MP, Hathaway DB, et al. Risk of nonarteritic anterior ischemic optic neuropathy in patients prescribed semaglutide. JAMA Ophthalmol. 2024;142:740-741. PMID: 38958939. doi:10.1001/jamaophthalmol.2024.2514.
- Thompson AJ, Banwell BL, Barkhof F, et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. Lancet Neurol 2018;17:162–73.
- Biousse V, Newman NJ. Compressive Optic Neuropathies. J Neuroophthalmol 2015;35 Suppl 1:S67–S74.
- Sanders FWB, Votruba M. Outcomes of idebenone therapy for Leber hereditary optic neuropathy in a cohort of patients from Wales. Eye 2025.
- Newman NJ, et al. Hereditary optic neuropathy: advances in treatment. Eye 2024.
- Danesh-Meyer HV. Radiation-induced optic neuropathy. J Clin Neurosci 2008;15:95–100.
- Toosy AT, Mason DF, Miller DH. Optic neuritis. Lancet Neurol 2014;13:83–99.
- Carelli V, Ross-Cisneros FN, Sadun AA. Mitochondrial dysfunction as a cause of optic neuropathies. Prog Retin Eye Res 2004;23:53–89.
