Bệnh Thần kinh Thị giác Thiếu máu Cục bộ Trước Không do Viêm Động mạch (NAION)

Bệnh thần kinh thị giác
1. Bệnh thần kinh thị giác là gì?
Phần tiêu đề “1. Bệnh thần kinh thị giác là gì?”Bệnh thần kinh thị giác (optic neuropathy) là thuật ngữ chung cho một nhóm bệnh trong đó có tổn thương thần kinh thị giác dẫn đến suy giảm chức năng thị giác. Biểu hiện bao gồm giảm thị lực, khiếm khuyết thị trường, rối loạn sắc giác, giảm độ nhạy tương phản, hoặc kết hợp các triệu chứng này 2).
Thần kinh thị giác được cấu tạo bởi khoảng 1,2 triệu sợi trục của tế bào hạch võng mạc (RGC). Trong nhãn cầu, các sợi trục này tập hợp lại tạo thành đĩa thị, sau đó đi qua ống thị giác đến giao thoa thị giác. Tổn thương từ đĩa thị đến trước giao thoa thị giác được gọi là “tổn thương đường dẫn truyền thị giác trước”, và phần lớn các bệnh lý thần kinh thị giác có ý nghĩa lâm sàng nằm ở vùng này 2). Tổn thương sau giao thoa thị giác (dải thị giác, tia thị giác, thùy chẩm) được gọi là “tổn thương đường dẫn truyền thị giác sau” và được xử lý như “rối loạn đường dẫn truyền thị giác”, không phải bệnh lý thần kinh thị giác.
Thần kinh thị giác được chia thành bốn phần. Phần trong nhãn cầu (đĩa thị, khoảng 1 mm) là vị trí thường gặp của bệnh lý thần kinh thị giác do thiếu máu cục bộ và viêm. Phần trong hốc mắt (khoảng 25 mm) thường bị ảnh hưởng bởi bệnh lý thần kinh do chèn ép và viêm. Phần trong ống (ống thị giác, khoảng 5–8 mm) dễ bị chấn thương và chèn ép xương. Phần trong sọ (khoảng 10 mm) thường bị chèn ép do u tuyến yên hoặc u sọ hầu. Cũng cần phân biệt giữa “bệnh lý thần kinh thị giác trước”, nơi có thể quan sát trực tiếp đĩa thị, và “bệnh lý thần kinh thị giác sau nhãn cầu”, nơi đáy mắt trông bình thường. Trong bệnh lý thần kinh thị giác sau nhãn cầu, không có thay đổi ở đĩa thị, do đó dễ bị bỏ sót như một nguyên nhân gây giảm thị lực.
Lưu lượng máu đến đĩa thị chủ yếu được cung cấp bởi các động mạch mi ngắn sau (động mạch SPC). Các động mạch này là nhánh tận của động mạch mắt, và cung cấp máu cho lớp trước đĩa thị, tấm sàng và vùng sau tấm sàng. Rối loạn tuần hoàn ở khu vực này là cơ sở bệnh sinh chính của NAION và AAION 3). Bên trong thần kinh thị giác được bảo vệ bởi hàng rào máu não, nhưng cơ chế bảo vệ này bị phá vỡ trong viêm dây thần kinh thị giác do viêm và các bệnh tự miễn 2).
Con Đường Chung của Bệnh Sinh và Teo Thần Kinh Thị Giác
Phần tiêu đề “Con Đường Chung của Bệnh Sinh và Teo Thần Kinh Thị Giác”Bất kể nguyên nhân là gì, tất cả các trường hợp cuối cùng đều đi theo một con đường chung: tổn thương tế bào hạch võng mạc và sợi trục thần kinh thị giác → apoptosis → teo thần kinh thị giác. Teo thần kinh thị giác là giai đoạn cuối của bệnh lý thần kinh thị giác, được nhận biết bởi sự nhợt nhạt của đĩa thị. Một khi teo đã hình thành, sự phục hồi chức năng thị giác bị hạn chế nghiêm trọng 2).
Các sợi trục thần kinh thị giác bao gồm hỗn hợp các sợi có myelin và không có myelin với đường kính 0,2–10 μm, và được chia thành tế bào p (chịu trách nhiệm về độ sáng và độ tương phản) và tế bào m (chịu trách nhiệm về chuyển động và đường viền). Trong bệnh lý thần kinh thị giác, các tế bào p, tiêu thụ nhiều ATP, dễ bị tổn thương hơn, và điều này liên quan đến cơ chế xuất hiện ám điểm trung tâm trong bệnh lý thần kinh thị giác do nhiễm độc và dinh dưỡng 2).
Tổng quan về Dịch tễ học
Phần tiêu đề “Tổng quan về Dịch tễ học”Tổng quan về tỷ lệ mắc hàng năm của các bệnh thần kinh thị giác chính (trên 100.000 người trưởng thành). NAION phổ biến nhất với 2,3–10,2 (Hoa Kỳ)3). Viêm dây thần kinh thị giác vô căn được báo cáo là 1,6 (người trưởng thành Nhật Bản)13), LHON (Bệnh thần kinh thị giác di truyền Leber) có khoảng 117 ca mới mỗi năm tại Nhật Bản (khảo sát năm 2014), là bệnh hiếm14). Tỷ lệ mắc hàng năm ước tính của AAION/GCA là 0,36 trên 100.000 người trên 50 tuổi, phổ biến hơn ở người da trắng Bắc Âu (khoảng 30 trên 100.000 ở Na Uy). Biến chứng thị giác của GCA xảy ra ở 10–30% (có báo cáo lên đến 70%), và AAION chiếm 60–90% trong số đó1). Tỷ lệ mắc hàng năm của MOGAD ước tính là 1,6–4,8 trên một triệu người6).
Hệ thống Phân loại Bệnh Thần kinh Thị giác
Phần tiêu đề “Hệ thống Phân loại Bệnh Thần kinh Thị giác”Bệnh thần kinh thị giác được phân loại từ nhiều góc nhìn. Dưới đây là phân loại hữu ích nhất về mặt lâm sàng.
Phân loại theo kiểu khởi phát
- Cấp tính (vài giờ đến vài ngày): NAION, AAION, chấn thương
- Bán cấp (vài ngày đến vài tuần): Viêm thần kinh thị giác vô căn, LHON, chèn ép (một phần)
- Mạn tính (tháng đến năm): ADOA, chèn ép mạn tính, do xạ trị (khởi phát muộn)
Phân loại theo nguyên nhân
- Thiếu máu cục bộ: NAION, AAION, PION
- Viêm (viêm thần kinh thị giác): Vô căn, liên quan MS, liên quan NMOSD, liên quan MOGAD, nhiễm trùng
- Chèn ép: U, nang, phình động mạch, bệnh mắt do tuyến giáp
- Độc: ethambutol, amiodarone, rượu, v.v.
- Dinh dưỡng: thiếu vitamin B12/B1/folate/đồng
- Di truyền: LHON, ADOA, hội chứng Wolfram
- Chấn thương: gãy ống thị giác, tổn thương trực tiếp
- Bức xạ: thoái hóa thiếu máu cục bộ muộn
Phân loại theo vị trí
- Bệnh thần kinh thị giác trước (có thay đổi gai thị): NAION, AAION, viêm dây thần kinh thị giác trước
- Bệnh thần kinh thị giác sau nhãn cầu (gai thị bình thường): nhiễm độc, di truyền, viêm dây thần kinh thị giác liên quan đến MS (phần lớn)
- Tổn thương giao thoa thị giác: u tuyến yên, u sọ hầu (bán manh thái dương hai bên)
Khung chẩn đoán bệnh thần kinh thị giác
Phần tiêu đề “Khung chẩn đoán bệnh thần kinh thị giác”Chẩn đoán bệnh thần kinh thị giác được thực hiện qua 5 bước.
Bước 1: Xác nhận rối loạn chức năng thần kinh thị giác Sử dụng RAPD, thị lực, thị giác màu sắc và thị trường để xác nhận khách quan rối loạn chức năng thần kinh thị giác.
Bước 2: Xác định vị trí tổn thương Trước (có thay đổi gai thị) hay sau nhãn cầu (gai thị bình thường), trong hốc mắt, trong ống thị giác hay trong sọ. Vị trí được ước lượng dựa trên kiểu khuyết thị trường.
Bước 3: Một mắt hay hai mắt? Cấp tính hay mạn tính? Cho phép thu hẹp đáng kể chẩn đoán phân biệt.
Bước 4: Loại trừ các thể nguy hiểm Ưu tiên loại trừ viêm động mạch tế bào khổng lồ (ESR, CRP), chèn ép (MRI) và nhiễm trùng (giang mai, nấm).
Bước 5: Xét nghiệm đặc hiệu Bổ sung xét nghiệm kháng thể anti-AQP4, anti-MOG, DNA ty thể và xét nghiệm dinh dưỡng tùy theo thể bệnh.
2. Sự khác biệt với viêm dây thần kinh thị giác (làm rõ khái niệm)
Phần tiêu đề “2. Sự khác biệt với viêm dây thần kinh thị giác (làm rõ khái niệm)”“Viêm thần kinh thị giác” và “bệnh thần kinh thị giác” thường bị nhầm lẫn trong thực hành lâm sàng, nhưng chúng có mối quan hệ khái niệm dưới và trên.
Nhầm lẫn bệnh thần kinh thị giác không viêm (thiếu máu cục bộ, chèn ép, nhiễm độc, di truyền) với viêm thần kinh thị giác có thể dẫn đến sử dụng steroid sai. Đặc biệt trong bệnh aspergillosis xâm nhập, steroid chống chỉ định 2), và trong giai đoạn cấp của LHON, dùng steroid không chỉ vô hiệu mà còn làm chậm chẩn đoán xác định.
Đặc điểm lâm sàng chính của viêm thần kinh thị giác
Phần tiêu đề “Đặc điểm lâm sàng chính của viêm thần kinh thị giác”Viêm thần kinh thị giác (viêm) có các đặc điểm sau giúp phân biệt với viêm không do viêm.
- Khởi phát cấp tính: Tiến triển trong vài ngày đến 2 tuần, sau đó có xu hướng hồi phục trong vòng 5 tuần.
- Đau khi cử động mắt: Gặp ở khoảng 50% trường hợp. Thường không có trong các trường hợp thiếu máu cục bộ, chèn ép hoặc nhiễm độc.
- Tuổi thường gặp: 15–45 tuổi (thiếu máu cục bộ thường trên 50 tuổi).
- Hình ảnh MRI: Ngấm thuốc đối quang (T1 tăng cường gadolinium) phù hợp với dây thần kinh thị giác.
- Hồi phục tự nhiên: Trong các trường hợp vô căn hoặc liên quan đến MS, hơn 90% đạt thị lực 0,5 hoặc tốt hơn sau 1 năm (nghiên cứu ONTT)4).
- Nguy cơ chuyển sang MS: 15 năm sau lần khởi phát đầu tiên, không có tổn thương MRI não → 25%, có tổn thương → 78% tiến triển thành MS4).
Tình huống khó phân biệt
Phần tiêu đề “Tình huống khó phân biệt”Dưới đây, việc phân biệt giữa viêm thần kinh thị giác và bệnh thần kinh thị giác không viêm trở nên khó khăn.
- Giảm thị lực cấp tính một mắt ở phụ nữ trên 50 tuổi: NAION so với viêm thần kinh thị giác dương tính kháng thể AQP4 (NMOSD)
- Giảm thị lực cấp tính hai mắt ở người trẻ: LHON so với Viêm thần kinh thị giác khởi phát hai mắt đồng thời so với Bệnh thần kinh thị giác do nhiễm độc
- Giảm thị lực một mắt kèm phù gai thị: NAION so với viêm thần kinh thị giác trước so với viêm mạch nhú thị
Viêm thần kinh thị giác dương tính với kháng thể AQP4 là bệnh kháng steroid, khó điều trị, chiếm khoảng 10% các trường hợp viêm thần kinh thị giác vô căn, tuổi khởi phát cao hơn viêm thần kinh thị giác thông thường và gặp nhiều ở nữ (tỷ lệ giới tính 1:9) 5). Kháng thể AQP4 nhắm vào kênh aquaporin 4 biểu hiện trên tế bào hình sao trong dây thần kinh thị giác, gây tổn thương tế bào phụ thuộc bổ thể 5). Vì chiến lược điều trị khác biệt cơ bản giữa trường hợp dương tính và âm tính với kháng thể AQP4, cần chỉ định xét nghiệm kháng thể trước khi dùng steroid liều cao. Phương pháp đo bằng xét nghiệm dựa trên tế bào (CBA) có độ nhạy và độ đặc hiệu cao hơn ELISA, và CBA được khuyến cáo 5).
Trước khi thực hiện steroid liều cao cho viêm thần kinh thị giác, phải loại trừ nhiễm trùng (viêm gan B, giang mai, HIV, nấm) 2). Dùng steroid liều cao ở người mang virus viêm gan B có thể gây viêm gan tối cấp. Trong viêm thần kinh thị giác do giang mai, kháng sinh được ưu tiên hơn steroid.
3. Thể bệnh có mức độ khẩn cấp cao
Phần tiêu đề “3. Thể bệnh có mức độ khẩn cấp cao”Bảng dưới đây trình bày các thể bệnh thần kinh thị giác cần can thiệp khẩn cấp đặc biệt.
| Thể bệnh | Mức độ khẩn cấp | Ảnh hưởng nếu bỏ sót |
|---|---|---|
| Bệnh thần kinh thị giác thiếu máu cục bộ trước do viêm động mạch (AAION/GCA) | Cấp cứu tối khẩn | Mù mắt bên kia (65% không điều trị sẽ mù trong 10 ngày) 1) |
| Bệnh thần kinh thị giác do chèn ép cấp tính (u, nang, tụ máu) | Cấp cứu | Teo thần kinh thị giác tiến triển và mất thị lực không hồi phục |
| Bệnh thần kinh thị giác mũi (Aspergillosis thâm nhiễm) | Cấp cứu | Tỷ lệ tử vong 94% đã được báo cáo 2) |
| Bệnh thần kinh thị giác do chấn thương (gãy ống thị giác) | Cấp cứu | Điều trị sớm có thể bảo tồn chức năng thị giác |
| Bệnh thần kinh thị giác thiếu máu cục bộ sau (PION) | Cấp cứu | Xảy ra sau phẫu thuật hoặc mất máu nhiều, thường không hồi phục |
Quy trình xử trí cấp cứu GCA
Phần tiêu đề “Quy trình xử trí cấp cứu GCA”Cơn mù thoáng qua (amaurosis fugax) xuất hiện như triệu chứng báo trước ở khoảng 30% các trường hợp mất thị lực vĩnh viễn, và trung bình được phát hiện 8,5 ngày trước đó1). Tại thời điểm này, việc nghi ngờ viêm động mạch tế bào khổng lồ (GCA) và bắt đầu steroid ngay lập tức là cực kỳ quan trọng để dự phòng thứ phát.
4. Cửa Ngõ Chẩn Đoán Phân Biệt
Phần tiêu đề “4. Cửa Ngõ Chẩn Đoán Phân Biệt”Chẩn đoán phân biệt bệnh thần kinh thị giác được sắp xếp một cách có hệ thống qua bốn trục: “cấp tính hay mạn tính”, “một mắt hay hai mắt”, “có đau hay không” và “dấu hiệu gai thị”.
Cấp tính hay Mạn tính
Phần tiêu đề “Cấp tính hay Mạn tính”Cấp tính (đạt tổn thương tối đa trong vài giờ đến vài ngày)
- NAION: giảm thị lực đột ngột khi thức dậy là điển hình
- AAION: giảm thị lực đột ngột một mắt, nặng (thị lực dưới 20/200 ở hơn 60%) 1)
- Chấn thương: ngay sau chấn thương đến vài giờ
Bán cấp (vài ngày đến vài tuần)
- Viêm thần kinh thị giác vô căn: tiến triển trong 2 tuần, sau đó bắt đầu hồi phục
- LHON: giảm thị lực bán cấp không đau một mắt, sau đó trở thành hai mắt trong vài tuần đến vài tháng
- Chèn ép: có thể tiến triển bán cấp do khối u phát triển nhanh hoặc xuất huyết
Mạn tính (tiến triển chậm trong vài tháng đến vài năm)
- ADOA (Teo thị thần kinh trội nhiễm sắc thể thường): khởi phát ở tuổi đi học, tiến triển chậm hai mắt
- Chèn ép mạn tính: do u tuyến yên, u hốc mắt, v.v.
- Nhiễm độc và dinh dưỡng: tiếp xúc lâu dài hoặc thiếu dinh dưỡng dẫn đến tiến triển bán cấp đến mạn tính
Một mắt hay cả hai mắt
Phần tiêu đề “Một mắt hay cả hai mắt”Các bệnh có xu hướng một mắt
- NAION: về nguyên tắc một mắt (khởi phát đồng thời cả hai mắt cực kỳ hiếm)
- AAION: khởi phát một mắt, nếu không điều trị 65% lan sang mắt đối diện trong vòng 10 ngày1)
- Viêm thần kinh thị giác vô căn/liên quan MS: điển hình một mắt
- Chèn ép, chấn thương, do xạ trị: thường một mắt
Các bệnh có xu hướng hai mắt
- LHON: ban đầu một mắt, sau vài tuần đến vài tháng trở thành hai mắt (cuối cùng gần như 100% hai mắt)
- ADOA: khởi phát hai mắt đối xứng
- Độc tính/dinh dưỡng: nguyên tắc là hai mắt (nếu một mắt hoàn toàn bình thường, cần xem xét loại trừ nguyên nhân độc tính) 2)
- NMOSD/AQP4-IgG dương tính: nặng, hai mắt, tái phát. 60-69% có tổn thương vĩnh viễn ít nhất một mắt với thị lực ≤20/200 5)
- MOGAD: khởi phát hai mắt thường gặp (rất hiếm trong MS liên quan hoặc vô căn) 6)
Có hay không đau
Phần tiêu đề “Có hay không đau”| Có đau | Không đau (vô đau) |
|---|---|
| Viêm thần kinh thị giác vô căn (đau khi cử động mắt khoảng 50%)13) | NAION (không đau mắt, đau đầu và đau hàm cách hồi là triệu chứng toàn thân của GCA) |
| Viêm thần kinh thị giác liên quan MS | AAION (không đau mắt, có đau hàm cách hồi và đau đầu) |
| Liên quan đến NMOSD (đau quanh hốc mắt) | LHON và ADOA (không đau) 14) |
| MOGAD (thường kèm đau đầu) 6) | Nhiễm độc/dinh dưỡng (không đau khi cử động mắt) |
| Chấn thương (đau do tổn thương) | Chèn ép (thường không đau nhưng có thể kèm đau hốc mắt) |
Phân loại dựa trên dấu hiệu gai thị
Phần tiêu đề “Phân loại dựa trên dấu hiệu gai thị”5. Khám và Xét nghiệm
Phần tiêu đề “5. Khám và Xét nghiệm”Đánh giá nhãn khoa bắt buộc
Phần tiêu đề “Đánh giá nhãn khoa bắt buộc”Khi nghi ngờ bệnh thần kinh thị giác, cần thực hiện đánh giá sau một cách có hệ thống.
Thị lực và thị giác màu sắc Thị lực điều chỉnh là cơ sở để đánh giá mức độ và tiến triển của rối loạn. Thị giác màu sắc (Ishihara, Farnsworth-Munsell 100 hue) thường bị ảnh hưởng sớm trong bệnh thần kinh thị giác, và rối loạn màu sắc có thể xảy ra trước khi giảm thị lực. Trong bệnh thần kinh thị giác do nhiễm độc hoặc dinh dưỡng, giảm cảm giác màu đỏ là dấu hiệu sớm 2). Trong ADOA (Teo thị giác trội nhiễm sắc thể thường), rối loạn màu sắc cấp ba mắc phải (rối loạn xanh-vàng) là đặc trưng, thể hiện trục rối loạn màu sắc cấp ba trong xét nghiệm Farnsworth-Munsell 100 hue 2).
RAPD (Khiếm khuyết đồng tử hướng tâm tương đối)
RAPD được đánh giá bằng phương pháp đèn chiếu lắc (swinging flashlight test) và là chỉ số khách quan của rối loạn chức năng thần kinh thị giác. Cũng hữu ích để phân biệt với rối loạn chức năng 2).
OCT (Chụp cắt lớp quang học)
Phần tiêu đề “OCT (Chụp cắt lớp quang học)”OCT là xét nghiệm thiết yếu để đánh giá giai đoạn và theo dõi bệnh thần kinh thị giác.
| Chỉ số đánh giá | Kết quả giai đoạn cấp | Kết quả giai đoạn mạn tính |
|---|---|---|
| pRNFL (độ dày RNFL quanh gai thị) | Dày lên trong phù gai thị (cẩn thận dương tính giả) | Mỏng đi trong teo thị thần kinh |
| GCL-IPL (lớp tế bào hạch + lớp đám rối trong) | Ít thay đổi | Mỏng đi phản ánh tổn thương tế bào hạch võng mạc |
| Hình dạng đĩa thị giác | Hõm biến mất hoặc thu nhỏ | Cố định sau teo |
Mô hình mỏng pRNFL và phân biệt loại bệnh
Mô hình mỏng pRNFL trên OCT hữu ích để phân biệt loại bệnh từ vài tuần đến vài tháng sau khởi phát.
- Mỏng toàn bộ chu vi nghiêm trọng: NMOSD (loại dương tính kháng thể AQP4) là nặng nhất. Xảy ra mỏng nghiêm trọng trên toàn bộ chu vi.
- Mỏng vùng thái dương ưu thế (bó gai-hoàng điểm): Nhiễm độc, dinh dưỡng, LHON, ADOA. Tương ứng với ám điểm trung tâm.
- Mỏng hình quạt trên hoặc dưới: NAION. Tương ứng với khuyết bó sợi trên hoặc dưới.
- MOGAD so với MS liên quan: Mỏng pRNFL sau MOG-ON nặng hơn so với MS6).
- Phân biệt với glôcôm: Trong glôcôm, thay đổi hình dạng gai thị (lõm giãn) xảy ra trước, và kiểu mỏng GCL khác.
Kiểm tra thị trường (Máy đo thị trường Humphrey)
Phần tiêu đề “Kiểm tra thị trường (Máy đo thị trường Humphrey)”Kiểu khuyết thị trường liên quan trực tiếp đến ước tính giải phẫu vị trí tổn thương.
| Mô hình khiếm khuyết thị trường | Bệnh nghi ngờ chính | Tương ứng giải phẫu |
|---|---|---|
| Ám điểm trung tâm và ám điểm điểm mù trung tâm | Độc tính, dinh dưỡng, LHON, ADOA, viêm thần kinh thị giác vô căn2) | Tổn thương bó gai thị-hoàng điểm (PMB) |
| Khuyết ngang (dưới thái dương đến dưới) | NAION (khuyết bó sợi) 3) | Thiếu máu nửa trên hoặc nửa dưới gai thị |
| Bán manh hai thái dương | Chèn ép giao thoa thị giác (u tuyến yên, u sọ hầu) | Sợi bắt chéo trung tâm của giao thoa thị giác |
| Bán manh đồng danh (cùng bên) | Tổn thương sau giao thoa thị giác (dải thị giác, tia thị giác, thùy chẩm) | Đường thị giác trung ương |
| Ám điểm tiếp hợp | Tổn thương đầu trước giao thoa thị giác, một dạng bệnh thần kinh thị giác mũi | Bó gai thị-hoàng điểm + thái dương trên đối bên |
| Giảm độ nhạy toàn bộ | Liên quan đến NMOSD / sau viêm dây thần kinh thị giác nặng 5) | Tổn thương sợi thần kinh thị giác lan rộng |
| Mở rộng điểm mù Mariotte (thị lực bình thường) | Drusen gai thị / viêm mạch gai thị / viêm quanh dây thần kinh thị giác | Chỉ quanh gai thị |

Xét nghiệm Máu và Dịch Não Tủy
Phần tiêu đề “Xét nghiệm Máu và Dịch Não Tủy”Trình bày các xét nghiệm được khuyến nghị như đánh giá ban đầu cho bệnh thần kinh thị giác cấp tính.
| Hạng mục Xét nghiệm | Mục đích | Ý nghĩa Lâm sàng |
|---|---|---|
| ESR, CRP, tiểu cầu | Loại trừ GCA (AAION) | Ưu tiên cao nhất. CRP có độ đặc hiệu cao hơn ESR1) |
| Kháng thể kháng AQP4 (xét nghiệm dựa trên tế bào) | Chẩn đoán NMOSD | Phương pháp ELISA có độ nhạy và độ đặc hiệu thấp hơn phương pháp CBA5) |
| Kháng thể kháng MOG (xét nghiệm dựa trên tế bào) | Chẩn đoán MOGAD | Xét nghiệm CBA nhận diện phân tử MOG tự nhiên là bắt buộc 6) |
| Xét nghiệm giang mai (TPHA và RPR) và HIV | Loại trừ viêm thần kinh thị giác do nhiễm trùng | Phải kiểm tra trước khi dùng steroid |
| Vitamin B12, B1, axit folic, đồng | Đánh giá bệnh thần kinh thị giác do dinh dưỡng | Đặc biệt quan trọng sau phẫu thuật giảm cân hoặc chế độ ăn thuần chay |
| Gen ty thể (mt11778, mt14484, mt3460) | Chẩn đoán LHON | Ba đột biến này bao phủ hơn 95% các trường hợp14) |
| β-D-glucan và nuôi cấy nấm | Nghi ngờ aspergillosis xâm lấn | Thường tăng ở thể xâm lấn2) |
| ACE, lysozyme, CT ngực | Loại trừ sarcoidosis | — |
| ANA, dsDNA, ANCA | Liên quan đến bệnh tự miễn toàn thân (SLE/viêm mạch) | — |
Chỉ định xét nghiệm dịch não tủy Chỉ định bao gồm: nghi ngờ viêm màng não/viêm não nhiễm trùng, hỗ trợ chẩn đoán NMOSD/MOGAD (tăng tế bào dịch não tủy và chỉ số IgG), hỗ trợ chẩn đoán MS (dải oligoclonal dịch não tủy). Trong NMOSD, có thể xảy ra tăng tế bào đáng kể ≥50 tế bào/μL6).
Xét nghiệm hình ảnh
Phần tiêu đề “Xét nghiệm hình ảnh”| Xét nghiệm | Nội dung đánh giá chính | Ghi chú đặc biệt |
|---|---|---|
| MRI hốc mắt (T2 ức chế mỡ / T1 có tiêm thuốc cản quang) | Viêm dây thần kinh thị giác, phù nề, khối u, hiệu ứng bắt thuốc cản quang | Viêm dây thần kinh thị giác có bắt thuốc cản quang. Giai đoạn cấp của LHON không bắt thuốc 14) |
| MRI sọ não (FLAIR) | Tổn thương khử myelin (MS, NMOSD) và tổn thương nội sọ | Được sử dụng trong tiêu chuẩn McDonald để chẩn đoán MS |
| CT (xương) | Gãy ống thị giác (chấn thương) - Bệnh lý xoang - Vôi hóa (drusen) | Cần thiết trong chấn thương và bệnh mũi |
| Siêu âm đầu (Doppler màu) | Dấu hiệu quầng sáng chẩn đoán GCA | Độ nhạy 68%, độ đặc hiệu 91% (100% nếu dương tính hai bên)1) |
| PET-CT (FDG) | Đánh giá tổn thương mạch máu lớn trong GCA | Độ nhạy 92%, độ đặc hiệu 85% (thử nghiệm GAPS) 1) |
| Siêu âm hốc mắt | Xác nhận vôi hóa drusen đĩa thị | — |
Trong bệnh thần kinh thị giác cấp tính, về nguyên tắc cần chụp MRI hốc mắt. Ưu tiên hàng đầu là loại trừ tổn thương chèn ép, và hướng điều trị thay đổi đáng kể tùy thuộc vào việc có tăng cường tín hiệu (viêm) phù hợp với dây thần kinh thị giác hay chèn ép/biến dạng (chèn ép) 2). Nếu MRI có tiêm thuốc cản quang không cho thấy dấu hiệu viêm dây thần kinh thị giác, hãy xem xét nguyên nhân nhiễm độc, di truyền hoặc dinh dưỡng. Trong giai đoạn cấp của LHON, không có dấu hiệu viêm, và không có rò rỉ huỳnh quang từ đĩa thị giác trên chụp mạch huỳnh quang đáy mắt, đây là điểm phân biệt quan trọng với viêm dây thần kinh thị giác do viêm 14). Nếu chống chỉ định MRI, hãy thực hiện CT để đánh giá xoang, hốc mắt và ống thị giác.
Sử dụng điện thế gợi thị giác (VEP)
Phần tiêu đề “Sử dụng điện thế gợi thị giác (VEP)”Điện thế gợi thị giác (VEP) hữu ích như một dấu ấn cho viêm dây thần kinh thị giác mất myelin. Kéo dài thời gian tiềm P100 (bình thường trong vòng 130 ms) gợi ý mất myelin, và sự kéo dài thường tồn tại sau khi hồi phục trong viêm dây thần kinh thị giác liên quan đến MS và vô căn 13). Giảm biên độ nổi bật trong tổn thương sợi trục (nhiễm độc, thiếu máu cục bộ). Trong bệnh thần kinh thị giác do nhiễm độc, không có chậm thời gian tiềm P100, chỉ giảm biên độ, giúp phân biệt với mất myelin 13). Giảm tần số nhấp nháy tới hạn (CFF) cũng phản ánh rối loạn chức năng của bệnh thần kinh thị giác, và cho thấy giảm rõ rệt trong viêm dây thần kinh thị giác liên quan đến NMOSD 13).
6. Đặc điểm theo nguyên nhân
Phần tiêu đề “6. Đặc điểm theo nguyên nhân”Các bệnh thần kinh thị giác chính được phân loại theo nguyên nhân và tóm tắt đặc điểm của từng loại.
6-1. Bệnh thần kinh thị giác do thiếu máu cục bộ
Phần tiêu đề “6-1. Bệnh thần kinh thị giác do thiếu máu cục bộ”Bệnh thần kinh thị giác thiếu máu cục bộ trước không do viêm động mạch (NAION)
Phần tiêu đề “Bệnh thần kinh thị giác thiếu máu cục bộ trước không do viêm động mạch (NAION)”NAION là loại bệnh thần kinh thị giác cấp tính phổ biến nhất ở người lớn, thường xảy ra ở độ tuổi trên 503). Nhồi máu thiếu máu cục bộ xảy ra ở đầu dây thần kinh thị giác do suy tuần hoàn cấp tính của động mạch mi sau ngắn.
- Dịch tễ học: Tỷ lệ mắc hàng năm tại Hoa Kỳ là 2,3–10,2 trên 100.000 người3). Phần lớn trên 50 tuổi, nhưng tỷ lệ mắc dưới 50 tuổi cũng đang gia tăng.
- Yếu tố nguy cơ: Tăng huyết áp, đái tháo đường, tăng lipid máu, ngưng thở khi ngủ, đĩa thị có nguy cơ (tỷ lệ cup/đĩa <0,2). Đĩa thị có nguy cơ được tìm thấy ở khoảng 80% mắt đối diện3).
- Triệu chứng: Giảm thị lực cấp tính, không đau, một mắt, thường phát hiện khi thức dậy. RAPD dương tính ở mắt bị ảnh hưởng.
- Dấu hiệu gai thị: Đỏ và phù nề (hình quạt, ưu thế phía dưới). Có thể kèm xuất huyết.
- Thị trường: Khiếm khuyết bó sợi ngang (khiếm khuyết góc phần tư thái dương dưới điển hình).
- Điều trị: Chưa có liệu pháp hiệu quả đã được chứng minh trong giai đoạn cấp. Quản lý các yếu tố nguy cơ mạch máu và điều trị ngưng thở khi ngủ là nền tảng phòng ngừa tái phát.
- Chú ý gần đây: Một nghiên cứu quan sát năm 2024 báo cáo nguy cơ NAION tăng ở người dùng semaglutide (chất chủ vận thụ thể GLP-1). Tuy nhiên, mối quan hệ nhân quả chưa được thiết lập, và quyết định kê đơn cần cân nhắc lợi ích trong điều trị đái tháo đường và béo phì7).
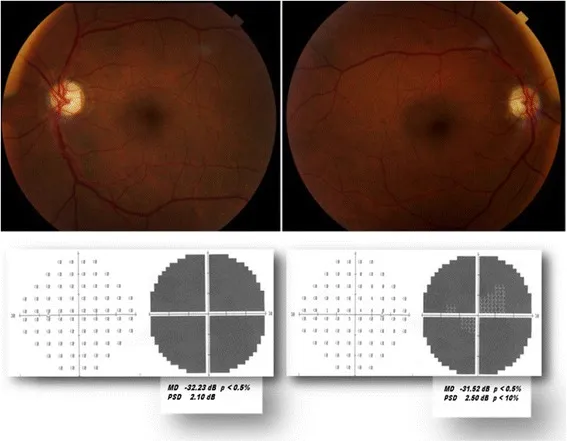
Bệnh thần kinh thị giác thiếu máu cục bộ trước thể động mạch (AAION/GCA)
Phần tiêu đề “Bệnh thần kinh thị giác thiếu máu cục bộ trước thể động mạch (AAION/GCA)”AAION chiếm 5-10% tổng số bệnh thần kinh thị giác thiếu máu cục bộ trước, nhưng là bệnh thần kinh thị giác cấp cứu nhất 1). Nguyên nhân cơ bản là viêm mạch máu của các động mạch mi ngắn sau nuôi dưỡng đĩa thị, và hơn 90% trường hợp là do viêm động mạch tế bào khổng lồ (GCA).
- Dịch tễ học: Phổ biến hơn ở phụ nữ lớn tuổi trên 50 tuổi (đặc biệt trên 75 tuổi) với tỷ lệ nam:nữ là 1:3 1). Tỷ lệ mắc bệnh ở Nhật Bản là 1,47 trên 100.000 người, thấp hơn nhiều so với châu Âu và Hoa Kỳ.
- Triệu chứng: Mất thị lực nặng cấp tính một bên (dưới 20/200 ở hơn 60% trường hợp, và không có cảm nhận ánh sáng ở hơn 20%) 1). Khoảng 30% bệnh nhân có tiền triệu mù thoáng qua.
- Triệu chứng toàn thân: Đau đầu (65-90%), đau cách hồi hàm (11-45%), đau da đầu, sốt và các triệu chứng giống PMR.
- Dấu hiệu gai thị: Phù nề trắng nhợt như phấn (pallid swelling) là đặc trưng.
- Xét nghiệm: ESR và CRP tăng cao (tăng ở >80% trường hợp)1). Sinh thiết động mạch thái dương (độ nhạy và độ đặc hiệu >95%)1).
- Điều trị: Liều cao steroid (mPSL 500-1000 mg truyền tĩnh mạch 3 ngày → prednisolon uống giảm dần)1). Tocilizumab (thuốc đối kháng thụ thể IL-6) có hiệu quả trong việc giảm steroid (thử nghiệm GiACTA, bằng chứng RCT)1).
- Tiên lượng: Hầu như không hy vọng phục hồi thị lực ở mắt bị ảnh hưởng, nhưng điều trị steroid có hiệu quả trong việc ngăn ngừa bệnh ở mắt đối diện.
6-2. Viêm dây thần kinh thị giác do viêm
Phần tiêu đề “6-2. Viêm dây thần kinh thị giác do viêm”Viêm dây thần kinh thị giác vô căn
Phần tiêu đề “Viêm dây thần kinh thị giác vô căn”Bệnh viêm dây thần kinh thị giác do cơ chế tự miễn, chiếm phần lớn các trường hợp viêm dây thần kinh thị giác 13). Tuổi khởi phát thường gặp là 15–45 tuổi, nữ chiếm khoảng 70%, tỷ lệ mắc hàng năm tại Nhật Bản là 1,6 trên 100.000 người trưởng thành 13).
- Triệu chứng: Giảm thị lực cấp tính một bên và đau khi cử động mắt (khoảng 50%). Tiến triển trong vài ngày đến 2 tuần, và có xu hướng hồi phục tự nhiên trong vòng 5 tuần.
- Thị trường: Ám điểm trung tâm và ám điểm trung tâm mù thường gặp.
- MRI: Ngấm thuốc đối quang (gadolinium) tương ứng với dây thần kinh thị giác.
- Tiên lượng: Hơn 90% hồi phục thị lực 0,5 hoặc tốt hơn sau 1 năm (nghiên cứu ONTT) 4).
- Điều trị: Liệu pháp xung steroid với mPSL 1000 mg/ngày trong 3 ngày giúp tăng tốc hồi phục. Không thực hiện liệu pháp steroid đường uống đơn thuần vì làm tăng tỷ lệ tái phát (nghiên cứu ONTT) 4).
- Nguy cơ chuyển đổi MS: Tỷ lệ mắc tích lũy 50% trong 15 năm sau đợt đầu tiên. Không có tổn thương MRI não → 25%, có tổn thương → 78%4).
Viêm thần kinh thị giác liên quan đến MS
Phần tiêu đề “Viêm thần kinh thị giác liên quan đến MS”Xuất hiện như triệu chứng đầu tiên của MS trong khoảng 30% trường hợp, và có tới 75% bệnh nhân MS trải qua ít nhất một đợt viêm thần kinh thị giác trong đời8). Thường một bên, đau khi cử động mắt, tổn thương sau nhãn cầu (đáy mắt bình thường 65%). Tổn thương khử myelin trên MRI não (tăng tín hiệu T2/FLAIR) là chìa khóa chẩn đoán. Sau khi xác định chẩn đoán theo tiêu chuẩn McDonald (2017, sửa đổi 2024), liệu pháp điều chỉnh bệnh (DMT: interferon beta, natalizumab, fingolimod, kháng CD20, v.v.) được sử dụng để ngăn ngừa tái phát.
Viêm thần kinh thị giác liên quan đến NMOSD (Rối loạn phổ viêm tủy thị thần kinh)
Phần tiêu đề “Viêm thần kinh thị giác liên quan đến NMOSD (Rối loạn phổ viêm tủy thị thần kinh)”AQP4-IgG dương tính. Thường gặp ở nữ (tỷ lệ 1:9), tuổi trung niên, người gốc Á; nặng hơn, hai bên và tái phát nhiều hơn so với viêm thần kinh thị giác liên quan đến MS5). Tỷ lệ suy giảm thị lực vĩnh viễn (ít nhất 20/200 ở một mắt) lên tới 60-69%5). MRI hốc mắt cho thấy tổn thương thần kinh thị giác dài (thường liên quan đến giao thoa thị giác). Điều trị: steroid liều cao cấp tính → lọc huyết tương → liệu pháp miễn dịch phòng ngừa tái phát (eculizumab, rituximab, satralizumab)5).
Viêm thần kinh thị giác liên quan đến MOGAD (Bệnh liên quan đến kháng thể MOG)
Phần tiêu đề “Viêm thần kinh thị giác liên quan đến MOGAD (Bệnh liên quan đến kháng thể MOG)”Dương tính với MOG-IgG. Tỷ lệ mắc hàng năm là 1,6–4,8 trên một triệu người 6). Khởi phát hai mắt thường gặp với phù gai thị nặng, và tổn thương vùng trước chiếm ưu thế. Trên MRI, đặc điểm là phù gai thị, tổn thương dây thần kinh thị giác dài, và viêm quanh dây thần kinh thị giác 6). So sánh tỷ lệ giới tính giữa MS-ON, AQP4-ON và MOG-ON khác nhau: 3:1 / 7–9:1 / 1:1 6). Đáp ứng với steroid nhưng dễ tái phát nếu giảm liều sớm, cần giảm liều từ từ 6).
6-3. Bệnh thần kinh thị giác do chèn ép
Phần tiêu đề “6-3. Bệnh thần kinh thị giác do chèn ép”Xảy ra do chèn ép dây thần kinh thị giác bởi khối u, phình mạch, tụ máu, áp xe, nang, hoặc cơ ngoại nhãn phì đại. Các triệu chứng và kiểu khuyết thị trường thay đổi nhiều tùy theo vị trí chèn ép.
- Đỉnh hốc mắt: Bệnh mắt do tuyến giáp (bệnh thần kinh thị giác do tuyến giáp xảy ra ở 3–8,6% trường hợp bệnh mắt do tuyến giáp, 70% hai mắt), u hốc mắt (lành tính: viêm hốc mắt vô căn 20%, u tuyến đa dạng 13%, u máu 13% thường gặp nhất. Ác tính: u lympho ác tính thường gặp nhất) 9).
- Giao thoa thị giác: U tuyến yên (thường gặp nhất ở người lớn, bán manh thái dương hai bên), u sọ hầu (thường gặp nhất ở trẻ em).
- Bệnh thần kinh thị giác mũi (ghi chú đặc biệt): Thể xâm nhập của viêm xoang do nấm (Aspergillus, Mucor) có tỷ lệ tử vong 94% theo báo cáo 2). Vì steroid có hiệu quả tạm thời, thường bị chẩn đoán nhầm là viêm dây thần kinh thị giác sau nhãn cầu, và tiếp tục dùng steroid mà không biết có thể gây tử vong. Hình ảnh phá hủy xương trên CT/MRI là chìa khóa chẩn đoán, cần phối hợp cấp cứu với tai mũi họng.
Nguyên tắc điều trị là phẫu thuật loại bỏ tổn thương nguyên nhân. Giải áp càng sớm thì khả năng phục hồi chức năng thị giác càng cao, và sau khi teo thị thần kinh đã hình thành, sự phục hồi sẽ bị hạn chế.
6-4. Bệnh thần kinh thị giác do nhiễm độc
Phần tiêu đề “6-4. Bệnh thần kinh thị giác do nhiễm độc”Một nhóm bệnh làm tổn thương đường thị giác trước do tiếp xúc với hóa chất2). Nguyên tắc là hai mắt và không đau; nếu một mắt hoàn toàn bình thường, cần loại trừ bệnh thần kinh thị giác do nhiễm độc2).
- Chất gây bệnh: Thuốc lá, rượu, dung môi (thuốc: ethambutol <nổi tiếng nhất>, amiodarone, linezolid, cisplatin, thuốc ức chế miễn dịch, v.v.).
- Thị trường: Đặc trưng là ám điểm trung tâm hoặc ám điểm trung tâm mù (tổn thương ưu thế tế bào p)2).
- Thị giác màu sắc: Giảm cảm giác màu đỏ là dấu hiệu sớm.
- Đáy mắt: Bình thường hoặc đỏ nhẹ ở giai đoạn đầu → nhạt màu gai thị phía thái dương và khiếm khuyết bó sợi thần kinh hoàng điểm-gai thị ở giai đoạn mạn tính.
- RAPD: Âm tính về nguyên tắc do đối xứng hai bên.
- VEP: Giảm biên độ, không chậm thời gian tiềm P100 (chậm thời gian tiềm là đặc điểm của viêm dây thần kinh thị giác mất myelin) 13).
- Ethambutol: Phụ thuộc liều (nguy cơ tăng khi >15 mg/kg). Khám chức năng thị giác cơ bản trước điều trị và theo dõi định kỳ là cần thiết.
- Điều trị: Ngừng chất gây bệnh là cơ bản. Không có thuốc đặc hiệu.
6-5. Bệnh thần kinh thị giác do dinh dưỡng
Phần tiêu đề “6-5. Bệnh thần kinh thị giác do dinh dưỡng”Bệnh thần kinh thị giác hai bên đối xứng và tiến triển do thiếu hụt vitamin nhóm B (B12, B1, B2, B9) và đồng. Nằm trong cùng phổ với bệnh thần kinh thị giác do nhiễm độc, nhưng được phân biệt bởi nguyên nhân thiếu hụt dinh dưỡng. Nguy cơ hiện đại bao gồm sau phẫu thuật bariatric (cần theo dõi suốt đời), chế độ ăn thuần chay và nghiện rượu. Triệu chứng, thị trường và dấu hiệu đáy mắt tương tự như bệnh do nhiễm độc (ám điểm trung tâm, không đau, nhạt màu gai thị phía thái dương). Bổ sung dinh dưỡng sớm có thể phục hồi, nhưng các trường hợp mạn tính có thể để lại tổn thương không hồi phục.
6-6. Bệnh thần kinh thị giác di truyền
Phần tiêu đề “6-6. Bệnh thần kinh thị giác di truyền”LHON (Bệnh thần kinh thị giác di truyền Leber)
Phần tiêu đề “LHON (Bệnh thần kinh thị giác di truyền Leber)”Bệnh thần kinh thị giác cấp tính hoặc bán cấp do đột biến điểm trong DNA ty thể (mtDNA) di truyền theo dòng mẹ 14). Ba đột biến chính (mt3460, mt11778, mt14484) chiếm hơn 95% tổng số ca, và mt11778 chiếm khoảng 90% số ca ở châu Á 14).
- Dịch tễ học: Tỷ lệ hiện mắc 1/31.000 đến 1/68.000. Tỷ lệ thâm nhập 2,5-17,5%, phần lớn người mang gen không khởi phát bệnh 14). Tại Nhật Bản, khoảng 117 ca mới mỗi năm (khảo sát năm 2014). Bệnh hiếm được chỉ định.
- Triệu chứng: Thường gặp ở nam giới trẻ (tỷ lệ giới tính khoảng 93:7). Ám điểm trung tâm hai bên bán cấp và không đau (một mắt trước, sau đó cả hai mắt trong vài tuần đến vài tháng).
- Đáy mắt giai đoạn cấp: Đĩa thị đỏ và phù nề, các mao mạch cạnh đĩa thị giãn và ngoằn ngoèo. Không thấy thoát huỳnh quang từ đĩa thị trên chụp mạch huỳnh quang (phân biệt quan trọng với viêm thần kinh thị giác do viêm) 14).
- Phản xạ đồng tử: Tương đối được bảo tồn so với các bệnh thần kinh thị giác khác, hoặc chỉ bị suy giảm nhẹ 14).
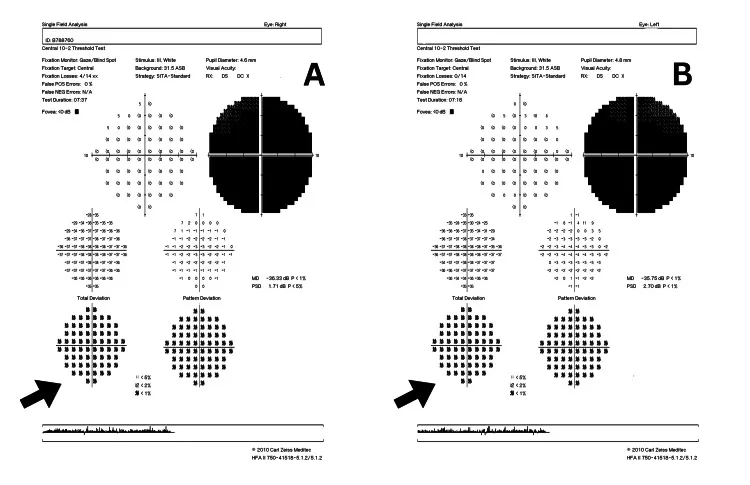
- Thị lực cuối cùng: Ở mt11778, thường khoảng 0,01. mt14484 có tỷ lệ phục hồi tự nhiên cao nhất 14).
- Điều trị: Idebenone 900 mg/ngày (được EMA châu Âu phê duyệt). Trong thử nghiệm LEROS, CRR (phục hồi thị lực có ý nghĩa) đạt 46,0% (so với giả dược) 10). Trong nghiên cứu đoàn hệ Wales, CRR đạt 86% tại thời điểm 27 tháng 10). Liệu pháp gen cũng cho thấy hiệu quả trong thử nghiệm giai đoạn III 11). Tư vấn cai thuốc lá rất quan trọng để ngăn ngừa khởi phát và tiến triển bệnh.
ADOA (Teo thị giác di truyền trội nhiễm sắc thể thường)
Phần tiêu đề “ADOA (Teo thị giác di truyền trội nhiễm sắc thể thường)”Bệnh thần kinh thị giác di truyền phổ biến nhất, chủ yếu do đột biến gen OPA1. Được phát hiện ở tuổi đi học như một rối loạn phát triển thị lực hai bên không rõ nguyên nhân. Đặc trưng bởi rối loạn sắc giác bậc ba mắc phải (rối loạn xanh-vàng). OCT cho thấy mỏng lớp sợi thần kinh võng mạc ưu thế ở góc phần tư thái dương-dưới 2). Hiện chưa có điều trị hiệu quả, chủ yếu là chăm sóc thị lực kém và tư vấn di truyền.
6-7. Bệnh thần kinh thị giác do chấn thương
Phần tiêu đề “6-7. Bệnh thần kinh thị giác do chấn thương”Tổn thương thần kinh thị giác sau chấn thương đụng dập vào đầu hoặc hốc mắt, thường do lực gián tiếp trong ống thị giác. Giảm thị lực cấp tính xảy ra ngay sau chấn thương. Gãy ống thị giác được xác nhận bằng CT cửa sổ xương. Cân nhắc dùng steroid liều cao hoặc phẫu thuật giảm áp ống thị giác, nhưng bằng chứng cho cả hai đều hạn chế.
6-8. Bệnh thần kinh thị giác do xạ trị
Phần tiêu đề “6-8. Bệnh thần kinh thị giác do xạ trị”Rối loạn thiếu máu cục bộ muộn sau xạ trị cho u vùng đầu cổ hoặc hốc mắt. Chức năng thị giác mất đi qua cơ chế chủ yếu liên quan đến tổn thương nội mô mạch máu. Khởi phát từ 3 tháng đến 9 năm sau chiếu xạ, thường gặp nhất từ 10-20 tháng, trung bình khoảng 18 tháng 12). Nguy cơ tăng khi tổng liều >50 Gy hoặc liều phân đoạn >10 Gy. Thường không đau và tiên lượng xấu. Không có điều trị chuẩn; hiệu quả của steroid toàn thân, thuốc chống đông và liệu pháp oxy cao áp còn hạn chế 12). MRI cho thấy ngấm thuốc tương ứng với dây thần kinh thị giác.
6-9. Các bệnh thần kinh thị giác đặc biệt khác
Phần tiêu đề “6-9. Các bệnh thần kinh thị giác đặc biệt khác”Bệnh thần kinh thị giác thiếu máu cục bộ sau (PION) Thiếu máu thần kinh thị giác ở phần sau hốc mắt hoặc trong ống thị giác. Ví dụ điển hình là PION sau phẫu thuật xảy ra sau chảy máu ồ ạt, hạ huyết áp, phẫu thuật cột sống hoặc phẫu thuật tim. Soi đáy mắt bình thường (không có thay đổi gai thị) với giảm thị lực đột ngột. Phản xạ đồng tử với ánh sáng dương tính với RAPD. Chưa có phương pháp điều trị hiệu quả đã được thiết lập.
Viêm thần kinh võng mạc (neuroretinitis) Hội chứng đặc trưng bởi phù gai thị và các đốm trắng hình sao (star figure) ở võng mạc. Nguyên nhân bao gồm Bartonella henselae (bệnh mèo cào), giang mai, và viêm thần kinh võng mạc hình sao vô căn Leber. Các đốm trắng hình sao là do dịch phù lắng đọng dọc theo lớp sợi Henle ở hoàng điểm, xuất hiện vài tuần sau khi phù gai thị thoái lui. Có xu hướng tự khỏi, nhưng nhiễm trùng cần điều trị đặc hiệu theo nguyên nhân.
Viêm tĩnh mạch gai thị (papillophlebitis) Hội chứng xảy ra ở người trẻ đến trung niên, biểu hiện phù gai thị một bên không kèm rối loạn chức năng thị giác và giãn, ngoằn ngoèo tĩnh mạch võng mạc. Có mở rộng điểm mù Mariotte nhưng thị lực chỉnh kính bình thường. MRI hốc mắt bình thường. Tiên lượng tốt, không cần điều trị, nhưng cần phân biệt với phù gai thị ứ đọng, viêm thị thần kinh và bệnh thần kinh thị giác do thiếu máu cục bộ2).
Bệnh thần kinh thị giác liên quan đến thuốc ức chế điểm kiểm soát miễn dịch Bệnh thần kinh thị giác hiếm khi xảy ra như một tác dụng phụ liên quan đến miễn dịch (irAE) của liệu pháp miễn dịch ung thư (như nivolumab, pembrolizumab). Điều trị bằng liệu pháp xung steroid, và thảo luận với bác sĩ chuyên khoa ung thư về việc tiếp tục điều trị ung thư.
Bảng tóm tắt một dòng về bệnh thần kinh thị giác
Phần tiêu đề “Bảng tóm tắt một dòng về bệnh thần kinh thị giác”| Bệnh | Bên | Đau | Dấu hiệu gai thị | Thị trường | Điểm mấu chốt |
|---|---|---|---|---|---|
| NAION | một mắt | không | đỏ và sưng (phía dưới) | khuyết bó sợi ngang | khởi phát khi thức dậy, đĩa thị có nguy cơ3) |
| AAION/GCA | một mắt → cả hai mắt | không có (đau đầu/đau cách hồi hàm) | phù nề nhợt nhạt | đa dạng (nặng) | cấp cứu tối khẩn, ESR/CRP tăng1) |
| Viêm thần kinh thị giác vô căn | Một mắt | Có (50%) | Phù hoặc bình thường | Ám điểm trung tâm | Phụ nữ trẻ, nguy cơ chuyển đổi MS 13) |
| Liên quan đến NMOSD | Dễ bị cả hai mắt | Có | Sưng hoặc bình thường | Đa dạng (nặng) | Kháng thể AQP4 dương tính, khó điều trị5) |
| Liên quan đến MOGAD | Thường hai mắt | Có (đau đầu) | Sưng nặng | Đa dạng | Kháng thể MOG, viêm quanh dây thần kinh6) |
| Chèn ép | Một mắt/cả hai mắt | Không | Bình thường hoặc teo | Đa dạng | Bắt buộc chụp MRI9) |
| Độc tính | Cả hai mắt | Không | Bình thường → nhạt màu thái dương | Ám điểm trung tâm mù | Hỏi bệnh sử chất gây bệnh2) |
| Dinh dưỡng | Cả hai mắt | Không có | Bình thường → nhạt màu thái dương | Ám điểm trung tâm | Thiếu B12/đồng |
| LHON | Cả hai mắt (một mắt trước) | Không | Đỏ/giãn mao mạch | Ám điểm trung tâm | Nam trẻ, không rò rỉ fluorescein14) |
| ADOA | cả hai mắt | không có | nhợt nhạt | ám điểm trung tâm | tuổi đi học, rối loạn sắc giác xanh-vàng2) |
| Chấn thương | Một mắt | Có (chấn thương) | Bình thường | Đa dạng | Xác nhận gãy ống thị giác bằng CT |
| Do bức xạ | Một mắt/cả hai mắt | Không có | Bình thường → teo | Đa dạng | Trung bình 18 tháng12) |
7. Nguyên tắc Điều trị
Phần tiêu đề “7. Nguyên tắc Điều trị”Điều trị bệnh thần kinh thị giác phụ thuộc vào nguyên nhân và khác nhau cơ bản theo từng loại bệnh. Các nguyên tắc chung được nêu dưới đây.
Các Tình huống Cần Can thiệp Khẩn cấp
Phần tiêu đề “Các Tình huống Cần Can thiệp Khẩn cấp”- GCA/AAION: Liều cao corticosteroid toàn thân (bắt đầu ngay trong ngày). Không chờ kết quả xét nghiệm 1).
- Chèn ép cấp tính: Giải ép phẫu thuật (phối hợp cấp cứu với tai mũi họng và phẫu thuật thần kinh). Trong bệnh aspergillosis xâm lấn, ngừng corticosteroid và chuyển sang thuốc kháng nấm 2).
- Chấn thương: Đánh giá chỉ định phẫu thuật giải áp ống thị giác.
Điều trị viêm (viêm dây thần kinh thị giác)
Phần tiêu đề “Điều trị viêm (viêm dây thần kinh thị giác)”Liệu pháp xung steroid (mPSL 1.000 mg/ngày × 3 ngày) giúp tăng tốc độ phục hồi trong giai đoạn cấp 4). Không sử dụng steroid đường uống đơn thuần trong viêm dây thần kinh thị giác vô căn vì làm tăng nguy cơ tái phát (nghiên cứu ONTT) 4). Trong giai đoạn cấp của NMOSD, tiến hành điều trị theo từng bước: xung steroid → trao đổi huyết tương nếu đáp ứng không đủ → liệu pháp miễn dịch dự phòng tái phát 5). Viêm dây thần kinh thị giác do MOGAD đáp ứng với steroid, nhưng giảm liều sớm gây tái phát, do đó cần giảm dần một cách thận trọng 6).
Điều trị thiếu máu cục bộ (NAION)
Phần tiêu đề “Điều trị thiếu máu cục bộ (NAION)”Chưa có liệu pháp hiệu quả nào được thiết lập cho giai đoạn cấp. Quản lý các yếu tố nguy cơ mạch máu (tăng huyết áp, đái tháo đường, tăng lipid máu, ngưng thở khi ngủ) là chính, và mục tiêu điều trị là phòng ngừa khởi phát ở mắt đối diện. Về semaglutide (chất chủ vận thụ thể GLP-1), có các nghiên cứu quan sát cho thấy mối liên quan với NAION, do đó ở bệnh nhân có tiền sử hoặc nguy cơ, cần giải thích cẩn thận và theo dõi 7).
Điều trị di truyền (LHON)
Phần tiêu đề “Điều trị di truyền (LHON)”Idebenone 900 mg/ngày đã được EMA châu Âu phê duyệt, và đạt CRR 46% trong thử nghiệm LEROS (so sánh với giả dược) 10). Nhóm thuần tập xứ Wales báo cáo CRR 86% tại thời điểm 27 tháng, cho thấy kết quả lâm sàng tốt 10). Liệu pháp gen (lenadogene nolparvovec) cho thấy hiệu quả trong thử nghiệm giai đoạn III, và dự kiến mở rộng chỉ định trong tương lai 11). Tư vấn cai thuốc lá (hút thuốc là yếu tố nguy cơ) và chăm sóc thị lực kém phù hợp là cần thiết 14).
Điều trị độc tính và dinh dưỡng
Phần tiêu đề “Điều trị độc tính và dinh dưỡng”Nguyên tắc cơ bản là ngừng chất gây bệnh hoặc bổ sung chất dinh dưỡng thiếu hụt. Can thiệp sớm có thể phục hồi chức năng thị giác, nhưng các trường hợp mạn tính có thể để lại tổn thương không hồi phục. Bệnh thần kinh thị giác do ethambutol phụ thuộc vào liều, do đó, kiểm tra chức năng thị giác cơ bản trước khi dùng thuốc và theo dõi định kỳ (thị lực, thị giác màu sắc, thị trường) là không thể thiếu.
Điều trị chèn ép
Phần tiêu đề “Điều trị chèn ép”Nguyên tắc là phẫu thuật loại bỏ tổn thương gây bệnh. Trong bệnh thần kinh thị giác do tuyến giáp, tiến hành giảm áp ổ mắt cấp cứu hoặc chương trình. Sau khi teo thần kinh thị giác tiến triển, phục hồi thị lực sau phẫu thuật loại bỏ bị hạn chế, do đó chẩn đoán và điều trị sớm rất quan trọng.
Tóm tắt tiên lượng
Phần tiêu đề “Tóm tắt tiên lượng”| Loại bệnh | Tiên lượng thị lực | Khả năng phục hồi |
|---|---|---|
| Viêm thần kinh thị giác vô căn | Hơn 90% đạt thị lực 0,5 trở lên sau 1 năm4) | Phục hồi tốt |
| NAION | 1/3 cải thiện, 1/3 không thay đổi, 1/3 xấu đi | Phục hồi một phần |
| AAION/GCA | Hầu như không hy vọng phục hồi mắt bị ảnh hưởng | Phòng ngừa ở mắt còn lại là mục tiêu1) |
| Liên quan đến NMOSD | Nghiêm trọng. Ít nhất một mắt 20/200 hoặc kém hơn 60-69%5) | Phòng ngừa tái phát rất quan trọng |
| LHON (mt11778) | Thị lực cuối cùng thường khoảng 0.01 | Phục hồi tự nhiên chỉ một phần14) |
| LHON (mt14484) | Biến thể có tỷ lệ phục hồi tự nhiên cao nhất | Có ca phục hồi được ghi nhận14) |
| ADOA | Tiến triển chậm, thường không dẫn đến mù lòa nghiêm trọng | Không ức chế tiến triển |
| Chèn ép | Có thể phục hồi nếu loại bỏ sớm | Cơ hội trước khi teo tiến triển |
| Độc hại hoặc dinh dưỡng | Có thể phục hồi nếu ngừng sớm hoặc bổ sung | Không thể đảo ngược ở trường hợp mạn tính |
| Do bức xạ | Cấp tính, nặng và thường không hồi phục 12) | Chưa có phương pháp điều trị xác lập |
Xác định nhanh bệnh căn nguyên. Nếu nghi ngờ GCA, bắt đầu steroid ngay trong ngày mà không chờ kết quả xét nghiệm để ngăn ngừa mù mắt bên kia 1). Trong trường hợp chèn ép, phẫu thuật loại bỏ tổn thương căn nguyên là cách duy nhất để bảo tồn chức năng thị giác, và chậm trễ chẩn đoán dẫn đến teo thần kinh thị giác không hồi phục. Trong trường hợp viêm (viêm dây thần kinh thị giác), steroid liều xung giúp phục hồi nhanh hơn, nhưng chiến lược điều trị bổ sung khác nhau đáng kể tùy theo phân nhóm. Đặc biệt trong trường hợp kháng thể kháng AQP4 dương tính, chỉ dùng steroid dẫn đến tái phát nhiều lần, do đó việc đưa vào sớm liệu pháp ức chế miễn dịch dự phòng tái phát là chìa khóa để bảo tồn chức năng thị giác 5).
Cả hai đều có triệu chứng ban đầu tương tự là “giảm thị lực không đau cấp tính đến bán cấp”, và đặc biệt trong giai đoạn cấp của LHON có kèm phù gai thị nên dễ bị nhầm lẫn. Điểm phân biệt quan trọng nhất là có hay không có rò rỉ fluorescein từ gai thị trên chụp mạch huỳnh quang đáy mắt. Trong viêm dây thần kinh thị giác do viêm, có hiệu ứng tương phản và rò rỉ fluorescein, nhưng trong giai đoạn cấp của LHON không có rò rỉ fluorescein14). Ngoài ra, trong viêm dây thần kinh thị giác, đau khi cử động mắt gặp ở khoảng 50% trường hợp, trong khi LHON không đau. Chẩn đoán xác định có thể thực hiện bằng xét nghiệm gen ty thể (mt11778, mt14484, mt3460) và có thể thực hiện như xét nghiệm gửi bên ngoài14). Dùng steroid cho bệnh nhân LHON không những không hiệu quả mà còn gây chậm trễ chẩn đoán xác định, do đó ở nam giới trẻ bị giảm thị lực cấp tính hai mắt, cần thiết phải đưa LHON vào chẩn đoán phân biệt.
8. Bài viết Liên quan (Bệnh Thần kinh Thị giác)
Phần tiêu đề “8. Bài viết Liên quan (Bệnh Thần kinh Thị giác)”Bệnh Thần kinh Thị giác Thiếu máu Cục bộ Trước do Viêm Động mạch (AAION)
Bệnh thần kinh thị giác do chèn ép
Bệnh thần kinh thị giác do nhiễm độc
Bệnh thần kinh thị giác do thiếu dinh dưỡng
Bệnh thần kinh thị giác di truyền Leber (LHON)
Teo thị giác trội nhiễm sắc thể thường (ADOA)
Bệnh thần kinh thị giác do xạ trị
Các bệnh và khối u thần kinh thị giác cần phân biệt
Phần tiêu đề “Các bệnh và khối u thần kinh thị giác cần phân biệt”Viêm dây thần kinh thị giác vô căn
Viêm dây thần kinh thị giác liên quan đến MS
Viêm tủy thị thần kinh (NMOSD)
Bệnh liên quan kháng thể MOG (MOGAD)
Tài liệu tham khảo
Phần tiêu đề “Tài liệu tham khảo”- Piccus R, Hansen MS, Hamann S, et al. An update on the clinical approach to giant cell arteritis. Eye 2023.
- Biousse V, Newman NJ. Diagnosis and clinical features of common optic neuropathies. Lancet Neurol 2016;15:1355–67.
- Salvetat ML, Pellegrini F, Spadea L, et al. Non-Arteritic Anterior Ischemic Optic Neuropathy (NA-AION): A Comprehensive Overview. Vision 2023;7:72.
- Beck RW, Gal RL. The Optic Neuritis Treatment Trial: a report on the visual function at 15 years. Ophthalmology 2008;115:1079–82.
- Wingerchuk DM, Banwell B, Bennett JL, et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology 2015;85:177–89.
- Jeyakumar N, Lerch M, Dale RC, Ramanathan S. MOG antibody-associated optic neuritis. Eye 2024.
- Hathaway JT, Shah MP, Hathaway DB, et al. Risk of nonarteritic anterior ischemic optic neuropathy in patients prescribed semaglutide. JAMA Ophthalmol. 2024;142:740-741. PMID: 38958939. doi:10.1001/jamaophthalmol.2024.2514.
- Thompson AJ, Banwell BL, Barkhof F, et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. Lancet Neurol 2018;17:162–73.
- Biousse V, Newman NJ. Compressive Optic Neuropathies. J Neuroophthalmol 2015;35 Suppl 1:S67–S74.
- Sanders FWB, Votruba M. Outcomes of idebenone therapy for Leber hereditary optic neuropathy in a cohort of patients from Wales. Eye 2025.
- Newman NJ, et al. Hereditary optic neuropathy: advances in treatment. Eye 2024.
- Danesh-Meyer HV. Radiation-induced optic neuropathy. J Clin Neurosci 2008;15:95–100.
- Toosy AT, Mason DF, Miller DH. Optic neuritis. Lancet Neurol 2014;13:83–99.
- Carelli V, Ross-Cisneros FN, Sadun AA. Mitochondrial dysfunction as a cause of optic neuropathies. Prog Retin Eye Res 2004;23:53–89.
